| Caso clínico |
| Mujer de 63 años con antecedentes de hipertensión arterial (HTA), obesidad y gonartrosis derecha de larga evolución, que refiere desde hace 1 semana dolor en la cadera izquierda irradiado hasta la rodilla. El dolor aumenta cuando sube las escaleras y cuando duerme en decúbito lateral izquierdo. En la exploración, se localiza en la cara lateral de la cadera, con dolor a la palpación del trocánter femoral mayor y se reproduce con la abducción resistida. |
Puntos clave
- Siempre hay que contemplar que un dolor en la cadera puede estar originado por causas articulares o extrarticulares, o ser un dolor referido.
- Según la localización del dolor (cara anterior, lateral o posterior), cabe sospechar distintas causas y planteamientos diagnóstico-terapéuticos.
- En general, una patología articular causa dolor con todos los movimientos, mientras que una patología extrarticular suele provocarlo solo con determinados movimientos o maniobras más específicas.
- Gran parte de las causas que originan dolor en la cadera pueden ser sospechadas y diagnosticadas mediante una correcta anamnesis y exploración física realizada por el médico de familia.
- No todo dolor en la cadera es debido a coxartrosis; conviene, además, tener claros los criterios diagnósticos de artrosis para su correcto diagnóstico y clasificación evolutiva.
- Los primeros movimientos que se limitan en la artrosis de cadera son la rotación interna y la flexión.
- El objetivo terapéutico no solo debe ser el control del dolor, sino también minimizar la discapacidad y la limitación funcional, a la hora de elegir el tratamiento más adecuado en cada paciente.
¿Cuál es la importancia del problema?
El dolor de cadera o de origen coxofemoral es un dolor referido frecuentemente a la región inguinal, que puede extenderse por la cara anterior del muslo hacia la rodilla. Sin embargo, cuando un paciente dice que le duele la cadera, probablemente refiera dolor en la ingle, en la cara lateral y superior del muslo o en la nalga. Este texto pretende revisar las principales causas de dolor en la cadera, así como sistematizar su exploración abordando las causas más frecuentes, según su localización. Se excluye el dolor lumbar referido a la cadera, ya que, por su complejidad, se considera demasiado extenso para el presente texto.
Gran parte de la bibliografía disponible se centra específicamente en cada una de las causas de dolor articular al hablar de datos epidemiológicos; la mayoría de ellos en referencia a la osteoartrosis. Esta supone la enfermedad reumática más frecuente y la principal causa de invalidez en países desarrollados1-3; se espera un aumento en su prevalencia4. La artrosis en conjunto supone un importante consumo de recursos y un motivo de consulta frecuente5, con una prevalencia global en países desarrollados de 7-25% en mayores de 55 años6.
Otra de las causas frecuentes de dolor en la cadera es la trocanteritis, con una prevalencia estimada del 10-25%7 en países desarrollados, y en población con artrosis de rodilla con una prevalencia del 17%, más habitual en mujeres que en hombres8.
Pueden encontrarse algunos pacientes con dolor lumbar que lo expresan como dolor de cadera. La prevalencia de lumbalgia en la población española, determinada en el estudio EPISER9, es del 14,8% (12,2-17,4) para lumbalgia aguda y del 44,8% (39,9-49,8) a los 6 meses. Cabe destacar que el síndrome del músculo piramidal puede confundirse con un dolor lumbar, pudiendo llegar a suponer un 5% de los dolores lumbares10.
Los datos en conjunto con respecto al dolor selectivo de cadera son escasos, sin embargo un estudio en población estadounidense a la que se le preguntó si habían tenido dolor de cadera en las últimas 6 semanas encontró una prevalencia de dolor de cadera del 14,3%; (intervalo de confianza [IC] 95% 13,1-15,5), hombres 11,91%; (IC 95%, 10,2-13,7), mujeres 16,2%; (IC 95%, 14,5-17,8)11, siendo mayor la prevalencia de dolor de cadera en la población deportista12.
Pero no es solo el dolor lo que preocupa a los pacientes con una afección articular, sino también la discapacidad y el mantenimiento de la funcionalidad articular. Esta es la línea de investigación que más preocupa a los pacientes que presentan dolor articular, muy por delante de las centradas en el recambio articular13.
¿Qué causa dolor en la cadera?
Cuando un paciente se queja de dolor en la cadera, es importante localizar qué parte de esta es la que le duele, ya que en muchas ocasiones no se refiere solo a un dolor en la ingle que se pueda achacar directamente a la articulación de la cadera, sino a un dolor en la cara lateral o posterior de la cadera o la pelvis. Las causas del dolor pueden deberse directamente a una patología articular, a una causa extrarticular o a un dolor referido (tabla 1). Por ello, debe realizarse igualmente una exploración de la articulación superior (la columna lumbar) y la inferior (la rodilla), ya que estas pueden provocar dolor que el paciente interprete como localizado en la cadera o referido en ella.
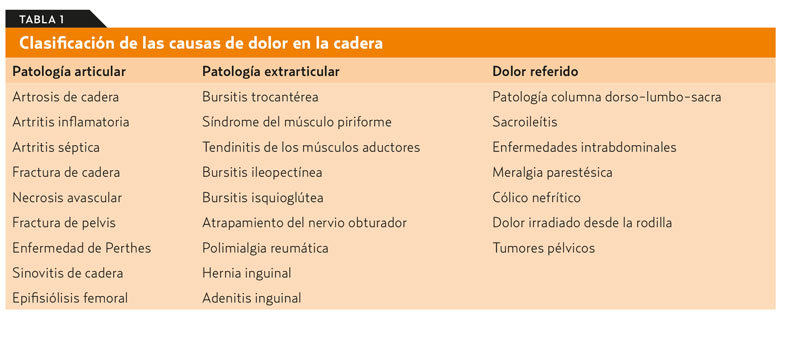
¿Cómo determinar si el dolor se debe a una patología en la cadera?
En primer lugar, es importante realizar una adecuada anamnesis, en la que se describan las características del dolor, su localización, el tiempo de evolución, los factores desencadenantes y los agravantes14. Hay que determinar la zona de la cadera que provoca el dolor, ya que su localización anterior, lateral o posterior puede orientar una causa específica.
Lo primero que se debería inspeccionar es la postura del paciente en bipedestación y desde detrás, ya que una patología en la cadera puede alterar la postura y una escoliosis o una dismetría del miembro inferior pueden provocar dolor en la cadera. Hay que fijarse en:
• Presencia de una curva escoliótica, valorando si se debe a una escoliosis real o postural mediante el test de Adams.
• Lordosis lumbar excesiva: posible manifestación de:
– Una contractura en flexión de la cadera secundaria a una patología articular.
– Debilidad de la musculatura abdominal.
– Espondilolistesis grave.
• Lordosis lumbar disminuida: orienta una patología lumbar con espasmo muscular asociado.
• Inclinación o báscula pélvica: valorando los hoyuelos lumbosacros o colocando los dedos en las crestas ilíacas. Determina la existencia de una dismetría de miembro inferior y se suele acompañar de una escoliosis compensadora.
En segundo lugar, se realizará la exploración de la marcha, pudiendo encontrar:
• Marcha antiálgica: provocada por cualquier patología que cause dolor en el miembro inferior. Se produce un acortamiento de la fase de apoyo del miembro afectado, alternando pasos fuertes con pasos débiles.
• Marcha en Trendelenburg (figura 1): durante la fase de apoyo del lado afectado, se produce una caída de la pelvis del lado opuesto desplazándose al lado afectado la cabeza y el cuerpo para evitar la caída. Si el problema es bilateral, se producirá una «marcha de pato». Se puede poner de manifiesto igualmente mediante el test de Trendelenburg, en el que se pedirá al paciente que levante alternativamente cada pierna, siendo positivo cuando la pelvis cae al levantar la pierna contralateral al lado afectado y hay una lateralización compensadora de cabeza y cuerpo. Una marcha en Trendelenburg pone de manifiesto insuficiencia de los abductores, que se puede producir por:
– Displasia congénita de cadera.
– Miopatía.
– Hernia discal que afecta a la raíz L5.
– Coxa vara:
· Idiopática.
· Enfermedad de Perthes.
· Epifisiólisis.
· Raquitismo.
· Fractura del cuello femoral.
• Marcha coxálgica: hay una sacudida lateral hacia el lado afectado, pero no cae la pelvis del lado levantado. Se produce para disminuir la presión en la cadera durante la fase de apoyo, por lo que manifiesta un problema articular.
• Marcha de la dismetría: se observa una sacudida lateral hacia el miembro inferior más corto durante la fase de apoyo de este.
Exploración de la cadera15:
1. Inspección: a diferencia de lo que ocurre en la rodilla, es difícil valorar una inflamación localizada, dada la profundidad de la articulación, por ello es importante la exploración de la marcha y de las actitudes en flexión que pueden orientar hacia una patología articular.
2. Palpación:
• Cara anterior: conviene localizar la cresta ilíaca y la espina ilíaca anterosuperior; a 2 cm de esta se puede localizar la emergencia del músculo femorocutáneo, entre el sartorio y tensor de la fascia lata, que en el caso de la meralgia parestésica resultará doloroso a la percusión (signo de Tinel). Además, hay que buscar el pulso en la arteria femoral, ya que un dolor por una hernia inguinal se situará medial a la arteria femoral y una bursitis iliopectínea y el quiste sinovial lateral a ella. En esta postura, se realizará el test del piriforme, que puede resultar doloroso al flexionar la cadera a 45o y la rodilla a 90o, forzando la rotación interna y la aducción.
• Cara posterior: puede hacerse con el enfermo en decúbito lateral o preferentemente en decúbito prono.
• Se valorarán las apófisis espinosas buscando puntos dolorosos que no orienten a fracturas o la presencia de un hueco bajo una de ellas que no haga pensar en espondilolistesis.
• Se pueden palpar a ambos lados de las espinosas los macizos articulares en busca de patología degenerativa.
• Las articulaciones sacroilíacas suelen ser dolorosas a la palpación en la lumbalgia; sin embargo, su exploración se basa en maniobras de distracción y compresión de la pelvis que resultan dolorosas en casos de sacroileítis, como la maniobra de Fabere, en la que se coloca la cadera en flexión, abducción y rotación externa, con el pie apoyado en la rodilla contralateral y presiona sobre la rodilla flexionada y la cadera contralateral.
• Palpación de la musculatura paravertebral.
3. Exploración de la movilidad (tabla 2). Un dolor en todos los movimientos implica patología articular, y si solo ocurre en algunos, extrarticular.
• Test de Thomas: se realiza manteniendo en extensión la pierna que se quiere explorar flexionando todo lo posible la contraria. En caso de existir una contractura en flexión, se levantará la cadera evaluada.
Un contractura en flexión pone de manifiesto una patología articular o una retracción del psoas ilíaco secundaria a una parálisis cerebral.
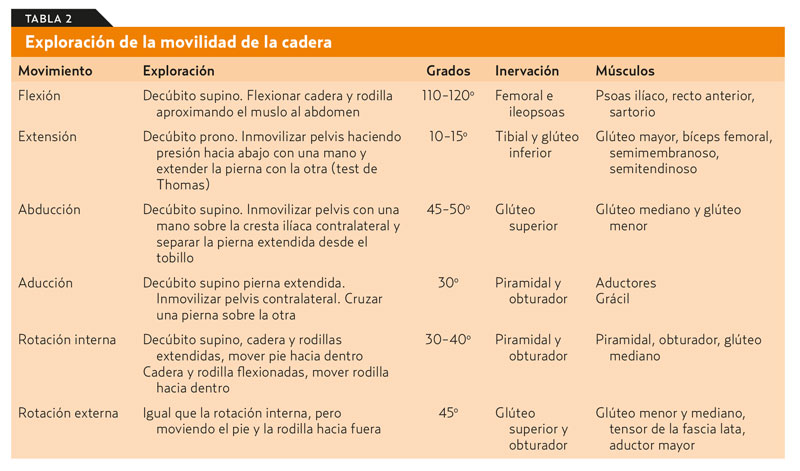
Completando con la exploración de la columna lumbar: como ya se ha comentado, en determinadas ocasiones, el paciente puede referirse a la columna lumbar cuando habla de dolor en la cadera. Por ello, en caso de que se refiera a un dolor lumbar, conviene realizar maniobras como la de Lasègue, en la que se debe levantar la pierna en extensión (se considera positiva cuando se produce un dolor a menos de 60o) y la de Bragard, en la que, una vez alcanzado el punto doloroso, se desciende ligeramente la pierna hasta que desaparezca el dolor y se realiza una extensión del pie (que volverá a provocar dolor en caso de resultar positiva). Ambas maniobras orientan hacia una compresión radicular. Conviene además realizar una exploración de la movilidad del miembro inferior.
¿Qué provoca dolor en la cara anterior de la cadera? (tabla 3)
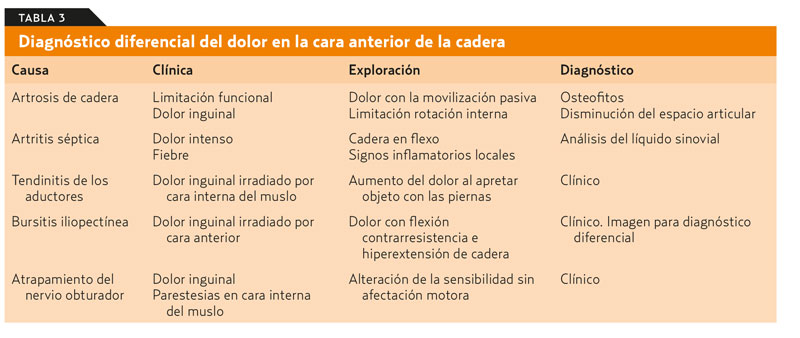
Artrosis de cadera
Se han determinado varios factores de riesgo específicos para artrosis de cadera, como la obesidad, la sobrecarga articular, la actividad física y la displasia de cadera. La coxartrosis supone la principal causa de dolor en la cara anterior de la cadera, a nivel inguinal, así como de impotencia funcional en la cadera, provocando limitación en la movilidad articular que produce dolor con todos los movimientos y limita preferentemente la rotación interna y la flexión, pudiendo en casos avanzados adoptar una actitud en rotación externa. Sin embargo, no todos los dolores articulares son achacables a la artrosis. La artrosis de cadera, al igual que en la rodilla, está determinada por unos criterios clínicos y clínico-radiológicos, establecidos por Altman16 en 1991 y reflejados en la Sociedad Española de Reumatología, que son los siguientes:
• Criterios clínicos (sensibilidad: 86%, especificidad: 75%):
– Dolor en cadera, y una de las siguientes opciones:
a) Rotación interna < 15o, y velocidad de sedimentación globular (VSG) < 45 mm/hora (subrogado a cuando la flexión de la cadera sea ,115o).
b) Rotación interna < 15o, y rigidez matutina < 60 minutos y edad mayor de 50 años y dolor a la rotación interna.
• Clínicos, radiológicos y hallazgos de laboratorio (sensibilidad: 89%, especificidad: 91%):
– Dolor en cadera y al menos dos o tres de los siguientes:
a) VSG < 20 mm/hora.
b) Osteofitos en la radiografía.
c) Estrechamiento del espacio articular en la radiología.
La Liga Europea contra las enfermedades reumáticas (EULAR)17basa el tratamiento de la artrosis en tres pilares fundamentales: el tratamiento no farmacológico, el tratamiento farmacológico y el tratamiento quirúrgico, individualizándolo según los factores de riesgo, el grado de dolor y discapacidad, y los deseos del paciente.
Tratamiento no farmacológico
Incluye las terapias educacionales, el ejercicio físico, la reducción de la obesidad y el uso de medidas para reducir la sobrecarga articular, como los bastones y muletas. En general, la evidencia disponible es escasa y no centrada en artrosis de cadera, y muestran mejoría del dolor principalmente con el ejercicio y las intervenciones basadas en la educación y la información a los pacientes (grado de recomendación B).
Tratamiento farmacológico
• Paracetamol: supone el tratamiento de primera elección, ya que ha demostrado ser un tratamiento efectivo en la reducción del dolor (grado de recomendación A) en menor medida que los antinflamatorios no esteroideos (AINE), pero con un mejor perfil de seguridad.
• AINE: se recomiendan en la mínima dosis eficaz cuando el paracetamol no controla el dolor(grado de recomendación A).Su principal limitación es la presencia de efectos adversos gastrointestinales, que pueden limitarse con el uso de gastroprotectores o de inhibidores selectivos de la COX-2, en función del riesgo gastrointestinal y cardiovascular18.
• Derivados opioides: pueden ser indicados cuando no se controla el dolor con otros analgésicos siempre que se monitorice la dosis, el efecto analgésico y la aparición de efectos adversos17.
• SYSADOAS (Symptomatic Slow Acting Drugs for Osteoarthritis): incluyen fármacos como el sulfato de glucosamina, el condroitín sulfato y el ácido hialurónico. Recientemente se ha desaconsejado la utilización aislada del sulfato de glucosamina, y el condroitín sulfato y el ácido hialurónico siguen sometidos a debate y controversia; se necesitan más estudios al respecto, incluso se han desaconsejado en la guía NICE 201419.
• Fármacos intrarticulares
– Corticoides intrarticulares: reducen el dolor al mes, pero este efecto no se mantiene a los 3 meses.
– Ácido hialurónico: disminuye el dolor al mes con mantenimiento del efecto durante más tiempo20 (grado de recomendación B); resultados controvertidos y de poca consistencia.
Tratamiento quirúrgico
• Con preservación articular (osteotomías): reservadas a pacientes jóvenes con el fin de retrasar la cirugía.
• Recambio articular: se debe plantear en pacientes en los que el dolor y la incapacidad no respondan a los tratamientos previos.
Bursitis iliopectínea
Se caracterizan por dolor en la cara anterior de la cadera, a nivel de la región inguinal, que se reproduce con la flexión contrarresistencia de la cadera y con la extensión forzada, ya que la bursa iliopectínea se localiza entre la cara anterior de la cápsula articular y el tendón del psoas ilíaco21. Se debe principalmente a traumatismos y pueden ocurrir en corredores, pudiendo asociarse a otras patologías que afectan a la articulación coxofemoral. El diagnóstico diferencial debe realizarse con otras causas de masas en la región inguinal, ya que la inflamación de la bursa puede ser palpable al producir un efecto masa; por ello, una ecografía puede ayudar a descartar una hernia inguinal, adenopatías, abscesos del psoas y malformaciones vasculares.
Bursitis isqueoglútea
La bursa isqueoglútea está localizada entre la porción inferior del glúteo mayor y la tuberosidad isquiática. Se produce en personas que pasan mucho tiempo sentadas, o debido a la compresión local, como la cartera en el bolsillo posterior de los pantalones, etc. Clínicamente, se manifiesta como dolor en la región isquiática que puede irradiar a la cara lateral del muslo o simular una ciatalgia. Aumenta con la sedestación en superficies duras y a la palpación de la tuberosidad isquiática, así como con la flexión pasiva forzada y con la extensión y abducción contrarresistencia.
El tratamiento de las bursitis iliopectínea e isquioglútea es similar al de la bursitis trocantérea, aunque en este caso la menor accesibilidad puede limitar el tratamiento mediante infiltraciones.
Tendinitis de los aductores
La causa más frecuente son movimientos forzados de flexoextensión y abducción de las caderas (jugar a fútbol, correr, bailar). Se manifiesta como dolor en la cara interna del muslo y a la palpación de la inserción de los abductores en el pubis, así como con la abducción resistida y al realizar abducción forzada. Su diagnóstico es eminentemente clínico y su tratamiento, con reposo, AINE y fisioterapia, suele ser suficiente22.
En su diagnóstico diferencial conviene destacar la neuropatía del obturador, ya que produce igualmente dolor en la cara anterior de la cadera, que se puede irradiar por la cara interna del muslo, pero asociado a parestesias, e hipoestesia en la cara interna del muslo sin defecto motor. Su manejo es similar al de la meralgia parestésica, que se describe más adelante; precisa pruebas de imagen para descartar factores asociados y ayudar al diagnóstico diferencial23.
¿Qué provoca dolor en la cara lateral de la cadera? (tabla 4)

Bursitis trocantérea o trocanteritis
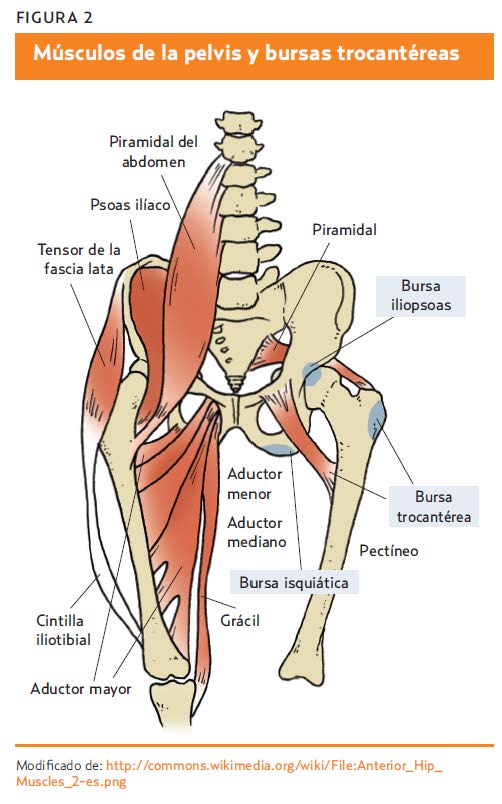 Alrededor de la cadera se encuentran varias bolsas o bursas sinoviales, la trocantérea, la iliopectínea y la isquioglútea, cuya función es limitar el roce de los tejidos blandos con las prominencias óseas (figura 2). La bursa trocantérea se compone de cuatro bursas, la principal es la localizada entre los tendones del glúteo mayor y el glúteo medio. La Trocanteritis o síndrome doloroso del trocánter mayor afecta más a mujeres que a hombres y se asocia a traumatismos agudos, microtraumatismos, dismetrías, alteraciones de la marcha, obesidad y artrosis de rodilla y cadera, así como a depósitos de cristales o infecciones como la tuberculosis trocantérea.
Alrededor de la cadera se encuentran varias bolsas o bursas sinoviales, la trocantérea, la iliopectínea y la isquioglútea, cuya función es limitar el roce de los tejidos blandos con las prominencias óseas (figura 2). La bursa trocantérea se compone de cuatro bursas, la principal es la localizada entre los tendones del glúteo mayor y el glúteo medio. La Trocanteritis o síndrome doloroso del trocánter mayor afecta más a mujeres que a hombres y se asocia a traumatismos agudos, microtraumatismos, dismetrías, alteraciones de la marcha, obesidad y artrosis de rodilla y cadera, así como a depósitos de cristales o infecciones como la tuberculosis trocantérea.
Se caracteriza clínicamente por dolor constante, localizado en la cara lateral de la cadera, que puede irradiarse por la cara lateral de la pierna hasta la rodilla; de forma ocasional, puede irradiarse por debajo de esta. El dolor aumenta a la palpación y puede empeorar con la sedestación prolongada, el decúbito lateral sobre el lado afectado, pasar de sedestación a bipedestación, al subir escaleras y al correr o hacer actividades de alto impacto.
En la exploración se desencadena dolor a la palpación del trocánter femoral, que aumenta al realizar una rotación interna pasiva con la rodilla y la cadera flexionadas 90o y con la abducción contrarresistencia.
Aunque el diagnóstico es fundamentalmente clínico, estaría indicada una radiografía anteroposterior y lateral de cadera, ya que debe realizarse un diagnóstico diferencial con el dolor lumbar con irradiación, con fracturas ocultas y con tumores óseos; en caso de ausencia de respuesta al tratamiento o sospecha de causa infecciosa o tumoral, podría ser útil la resonancia magnética o la ecografía.
El tratamiento conservador, que suele ser efectivo en la mayoría de las ocasiones, se basa en el uso de AINE y frío local asociados a pérdida de peso y modificación de la causa desencadenante en los casos en que sea posible (grado de recomendación B). Si esto fracasa, el uso de infiltraciones con corticoides locales asociados a un anestésico local mejora el dolor hasta en un 77% de los pacientes al cabo de 1 semana de tratamiento y en un 61% a los 6 meses, aunque no existen estudios controlados con placebo (grado de recomendación B). En caso de existir una mejoría del dolor, pero una recidiva posterior, que suele ser frecuente a partir de los 6 meses, puede ser necesaria la repetición de la infiltración24.En caso de fracaso del tratamiento conservador, quizá se precisen tratamientos quirúrgicos en los que se realice una bursectomía o extirpación de calcificaciones.
Meralgia parestésica
Se debe a la compresión del músculo femorocutáneo que emerge por el borde lateral del psoas ilíaco y pasa bajo el ligamento inguinal. Su causa suele ser desconocida, aunque es más frecuente en hombres y se asocia a obesidad, diabetes, hipotiroidismo, cirugía abdominal, embarazo y ascitis, así como al uso de ropa ajustada. Se caracteriza por dolor y parestesias en la cara lateral del muslo, con una zona de hipostesia en la exploración, sin afectación de los reflejos ni déficit motor25. No se requieren pruebas diagnósticas, salvo que se sospechen enfermedades asociadas, aunque puede confirmarse mediante electromiografía (EMG). El tratamiento conservador suele bastar, e incluye analgésicos, anticonvulsivos y antidepresivos tricíclicos, y solo en casos refractarios precisa cirugía (grado de recomendación B).
¿Qué provoca dolor en la cara posterior de la cadera? (tabla 5)
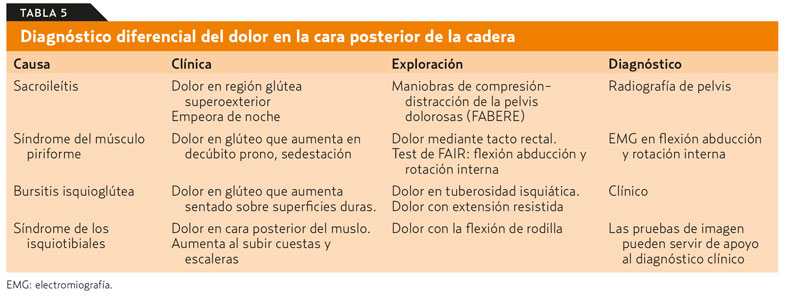
Síndrome del músculo piriforme
 Se caracteriza por la compresión del nervio ciático por el músculo piriforme. Este músculo es el principal rotador externo de la cadera en extensión. Puede ser secundario a actividad física intensa, sedestación prolongada, hiperlordosis lumbar y dismetrías, así como variantes anatómicas.
Se caracteriza por la compresión del nervio ciático por el músculo piriforme. Este músculo es el principal rotador externo de la cadera en extensión. Puede ser secundario a actividad física intensa, sedestación prolongada, hiperlordosis lumbar y dismetrías, así como variantes anatómicas.
Clínicamente, se manifiesta de forma similar a la lumbociatalgia confundiéndose en muchas ocasiones con esta. Provoca dolor en la cara posterior de la cadera que puede irradiarse por la cara posterior del muslo, la pierna y el pie, aumenta al sentarse y al realizar una maniobra de flexión abducción y rotación interna (test de FAIR) que provoca un estiramiento del músculo (figura 3).
El diagnóstico es de exclusión y las pruebas diagnósticas deben servir para descartar otras causas de dolor lumbar. El EMG con la pierna en abducción, flexión y rotación interna puede ayudar a establecer el diagnóstico. El tratamiento conservador con AINE, reposo, estiramientos del músculo y electroestimulación transcutánea de nervios (TENS) suele ser suficiente, aunque pueden ser necesarias infiltraciones de toxina botulínica o cirugía de descompresión (grado de recomendación B)26.
¿Cuándo se debería plantear una derivación a otro nivel?
Urgente
• Antecedente de traumatismo, caída con sospecha de fractura o lesión ósea reciente.
• Sospecha de origen infeccioso.
• Sospecha de origen tumoral.
• Sospecha de origen inflamatorio.
Reumatólogo o traumatólogo
• Dolor que no mejora con el tratamiento conservador.
• Existencia de fractura ósea.
• Sospecha de origen infeccioso, tumoral o inflamatorio cuando no sea de derivación urgente.
• Valoración de indicación quirúrgica; p. ej.: pacientes con coxartrosis en los que el dolor y la limitación funcional no responden al tratamiento.
Lecturas recomendadas
Poultsides LA, Bedi A, Kelly BT. An algorithmic approach to mechanical hip pain. HSS J. 2012 Oct;8(3):213-24.
Hermosa Henán JC, Recio P. Dolor de cadera. Reumatismos periarticulares y de partes blandas. Suplemento Jano Dic 2011; 21-26.
Williams BS, Cohen SP. Greater trochanteric pain syndrome: a review of anatomy, diagnosis and treatment. Anest Analg. 2009 May;108(5): 1662-70.
Bibliografía
- Benito P. Artrosis. Fisiopatología, diagnóstico y tratamiento. Sociedad Española de Reumatología. Manual SER de las Enfermedades Reumáticas. En: Blanco García F (ed.) 4.a ed. Madrid: Ed. Panamericana, 2010.
- Woolf AD, Pfleger B. Burden of major musculoskeletal conditions. Bull WHO. 2003;81:646-66.
- Jordan K. Musculoskeletal matters. 2009. [consultado 18 de enero de 2012]. Disponible en: http://www.keele.ac.uk/media/keeleuniversity/ri/primarycare/bulletins/MusculoskeletalMatters1.pdf.
- Jagger C, Matthews R, Spiers N, Brayne C, Comas-Herrera A, Robinson T, et al. Compression or expansion of disability? Forecasting future disability levels under changing patterns of diseases. Wanless Social Care Review Research Report. Leicester: Leicester Nuffield Research Unit, University of Leicester, 2006.
- Batlle-Gualda E, Carmona L, Gavrila D, García Criado EI, Ruiz Miravalles R, Carbonell Abelló J; Grupo Artrocad. [ArtRoCad: health resources utilization and socioeconomic impact of knee and hip osteoarthritis. I. Methods and population characteristics]. Reumatol Clin. 2006 Sep;2(5):224-34.
- Lievense AM, Koes BW, Verhaar JA, Bohnen AM, Bierma-Zeinstra SM. Prognosis of hip pain in general practice: a prospective followup study. Arthritis Rheum. 2007 Dec 15;57(8):1368-74.
- Lievense A, Bierma-Zeinstra S, Schouten B, Bohnen A, Verhaar J, Koes B. Prognosis of trochanteric pain in primary care. Br J Gen Pract. 2005;55:199-204.
- Segal NA, Felson DT, Torner JC, Zhu Y, Curtis JR, Niu J, Nevitt MC; Multicenter Osteoarthritis Study Group. Greater trochanteric pain syndrome: epidemiology and associated factors. Arch Phys Med Rehabil. 2007 Aug;88(8):988-92.
- Carmona L, Ballina J, Gabriel R, Laffon A; EPISER Study Group. The burden of musculoskeletal diseases in the general population of Spain: results from a national survey. Ann Rheum Dis. 2001 Nov;60(11):1040-5.
- Parziale JR, Hudgins TH, Fishman LM. The piriformis syndrome. Am J Orthop. 1996;25:819-23.
- Christmas C, Crespo CJ, Franckowiak SC, Bathon JM, Bartlett SJ, Andersen RE. How common is hip pain among older adults? Results from the Third National Health and Nutrition Examination Survey. J Fam Pract. 2002 Apr;51(4):345-8.
- Braun P, Jensen S. Hip pain - a focus on the sporting population. Aust Fam Physician. 2007 Jun;36(6):406-8, 410-3.
- Trauss VY, Carter P, Ong BN, Bedson J, Jordan KP, Jinks C; Arthritis Research UK Research Users’ Group. Public priorities for joint pain research: results from a general population survey. Rheumatology (Oxford). 2012 Nov;51(11):2075-82.
- Poultsides LA, Bedi A, Kelly BT. An algorithmic approach to mechanical hip pain. HSS J. 2012 Oct;8(3):213-24.
- Granero Xiberta J. Manual de exploración del aparato locomotor. 2010, Medical & Marketing Comunication.
- Altman RD. Criteria for classification of clinical osteoarthritis. J Rheumatol Suppl. 1991;Feb;27:10-2.
- Zhang W, Doherty M, Arden N, Bannwarth B, Bijlsma J, Gunther KP, et al.; EULAR Standing Committee for International Clinical Studies Including Therapeutics (ESCISIT). EULAR evidence based recommendations for the management of hip osteoarthritis: report of a task force of the EULAR Standing Committee for International Clinical Studies Including Therapeutics (ESCISIT). Ann Rheum Dis. 2005;64:669-81.
- Coxib and traditional NSAID Trialists’ (CNT) Collaboration, Bhala N, Emberson J, Merhi A, Abramson S, Arber N, Baron JA, et al. Vascular and upper gastrointestinal effects of non-steroidal anti-inflammatory drugs: meta-analyses of individual participant data from randomised trials. Lancet. 2013 Aug 31;382(9894):769-79.
- Steinmeyer J, Konttinen YT. Oral treatment options for degenerative joint disease —presence and future. Adv Drug Deliv Rev. 2006 May 20;58(2):168-211.
- Gerwin N, Hops C, Lucke A. Intraarticular drug delivery in osteoarthritis. Adv Drug Deliv Rev. 2006 May 20;58(2):226-42.
- Hermosa Henán JC, Recio P. Dolor de cadera. Reumatismos periarticulares y de partes blandas. Suplemento Jano Dic 2011; 21-26.
- Tibor LM, Sekiya JK. Differential diagnosis of pain around the hip joint. Arthroscopy. 2008 Dec;24(12):1407-21.
- Tipton JS. Obturator neuropathy. Curr Rev Musculoskelet Med. 2008 Dec:1(3-4):234-7.
- Williams BS, Cohen SP. Greater trochanteric pain syndrome: a review of anatomy, diagnosis and treatment. Anest Analg. 2009 May;108(5):1662-70.
- Nofal K, Nicotra A, Rakowicz W. Tratamiento para la meralgia parestésica (Revisión Cochrane traducida). En: La Biblioteca Cochrane Plus. 2008;4.
- Hopayian K, Song F, Riera R, Sambandan S. The clinical features of the piriformis syndrome: a systematic review. Eur Spine J. 2010;19: 2095-109.




David 26-09-18
Test de FAIR ADDUCCIÓN: aproximaciónGracias por la aportación
Pablo 25-09-18
test de FAIR , es abducción o addución, es decir separación o aproximación?
José Antonio 30-08-14
Muy bueno, enhorabuena.
Amf 18-06-14
Hemos arreglado el error detectado con la palabra aductores.
Alejandro 08-06-14
A parte del error tipográfico que comenta Eutiquiano sobre abductores y aductores, me parece una revisión magnífica, hacía tiempo que no leía algo tan práctico y tan bueno, mi enhorabuena a los autores.
EUTIQUIANO 06-06-14
En el apartado "Tendinitis de los aductores", ¿es correcta la palabra "abductores"? ¿no debería ser "aductores"?En la Figura 2 no deberían ser los "aductores" mayor, mediano y menor?