La personalidad
Se habla de personalidad como un «patrón complejo de características psicológicas» profundamente «arraigadas y difíciles de cambiar», que se expresan «automáticamente»en casi todas las áreas de funcionamiento del individuo. Son un conjunto de pensamientos, emociones y conductas articulados entre sí por una serie de mecanismos psicológicos que proporcionan consistencia e individualidad a cada persona1. La personalidad se refiere a las características que distinguen a los individuos entre sí (la personalidad es propia de una persona) y que persisten a través del tiempo y de las situaciones, aunque pueda haber cambios a lo largo de la vida2.
Personalidad normal y disfuncional
En la práctica se diagnostica trastorno de personalidad cuando determinados rasgos de personalidad son extremos en relación con lo habitual, por lo que se trata de una definición que tiene mucho de sociocultural.
La personalidad se considera sana cuando la persona muestra capacidad para relacionarse con su entorno de una manera «flexible y adaptativa», mientras que la personalidad disfuncional se expresa por «pautas inflexibles y no adaptativas» de percibir, pensar y relacionarse con el mundo y provoca malestar, consecuencias sociales y laborales, y dificultad para afrontar los problemas de la vida y las situaciones cotidianas. La personalidad normal/patológica forma un continuo sin delimitación clara, y en muchas ocasiones los intentos de catalogar la personalidad del paciente no sirven para entenderlo a él y a sus síntomas.
Trastorno de personalidad y trastorno mental
Los trastornos de personalidad comparten la capacidad de generar sufrimiento y dificultades interpersonales y sociales con los demás trastornos mentales. La diferencia es que los trastornos de personalidad tienden a ser egosintónicos[a], mientras que los demás trastornos mentales resultan «molestos» desde el punto de vista subjetivo. En general, los trastornos mentales no «tiñen» a toda la persona como sí ocurre con los trastornos de personalidad. Aunque puede existir una superposición de rasgos entre los diferentes trastornos de personalidad, y entre estos
y los otros trastornos mentales, sobre todo cuando en periodos de estrés los trastornos de personalidad agudizan sus síntomas. Lo más destacado en la relación entre unos y otros es su presentación comórbida: los trastornos de personalidad suelen asociarse a patología afectiva, ansiosa, abuso de sustancias y trastorno de somatización.
El médico de familia ante los trastornos de personalidad
Los trastornos de la personalidad son frecuentes tanto entre los pacientes como en la población general3,4, y el médico de familia los encontrará en numerosos pacientes. La comorbilidad, especialmente con trastornos afectivos y abuso de sustancias, multiplica el desafío que estos pacientes suponen en Atención Primaria (AP). Una personalidad disfuncional implica una dificultad añadida a los dilemas diagnósticos y terapéuticos habituales, y también puede ser la causa de la mala respuesta terapéutica en un trastorno mental5,6. Los trastornos de personalidad también influyen en los problemas orgánicos de salud por cuestiones como el cumplimiento o la reacción emocional a la enfermedad7.
La personalidad patológica es un reto en la relación con el paciente, especialmente por la reacción emocional que puede provocar en el médico. Muchos pacientes «difíciles» pueden presentar en realidad trastornos de la personalidad8, aunque no todo paciente que el médico considere «difícil» debe ser diagnosticado de un trastorno de personalidad. La contratransferencia (las emociones que el paciente despierta en el profesional) puede dificultar la relación, pero también constituir un instrumento para el manejo de esta y una fuente de información para el diagnóstico y la valoración de la personalidad del paciente: es probable que se muestren en la consulta los comportamientos que ocasionan dificultades en la vida diaria.
La continuidad asistencial proporciona al médico de familia muchas oportunidades de observar la personalidad del paciente en acción, especialmente en momentos de estrés, y esto puede ser un instrumento diagnóstico importante. Los pacientes con trastorno de personalidad no consultan por los síntomas, sino que a menudo lo hacen por manifestaciones relacionadas con la comorbilidad, por comportamientos relacionados con la salud (p. ej., síntomas sin explicación médica) o conductas sociales de riesgo (violencia, victimización de abusos). Los primeros indicios de un posible trastorno de personalidad pueden ser una utilización inadecuada de los servicios sanitarios, una respuesta inesperada a intervenciones terapéuticas o la propia dinámica de la relación entre el médico y el paciente.
El médico de familia debe ser activo en la identificación de la patología de la personalidad del paciente para poder establecer expectativas realistas sobre su evolución, prevenir la frustración y las reacciones asociadas (agresividad, distanciamiento, etc.) y definir una estrategia de manejo clara, consistente y planificada que incluya el uso adecuado de la psicoterapia, los fármacos y la derivación. En todo caso, se debe intentar promover la autonomía del paciente e involucrarlo en la búsqueda activa de soluciones a sus problemas.
El acento no debe situarse en encajar al paciente en una categoría determinada, sino en conocer su funcionamiento psicológico e interpersonal y la prioridad es establecer una relación terapéutica consistente y a largo plazo basada en la curiosidad sobre el paciente como persona y en la preocupación genuina por su bienestar.
Clasificación de los trastornos de la personalidad
Algunas perspectivas sobre los trastornos de personalidad y su caracterización subrayan que las personas difieren en varias «características o rasgos» que todos poseemos en mayor o menor grado:dependencia, ansiedad, agresividad, sociabilidad. Esta perspectiva se centra en identificar, describir y medir los rasgos específicos que constituyen la personalidad e identificar aquellos rasgos extremos que pueden ser desadaptativos.
Otra perspectiva intenta agrupar rasgos para definir categorías o tipos de personalidad. Ahí se sitúan las clasificaciones que consideran los trastornos de personalidad como modelos de experiencias internas y comportamientos que se desvían de la «normalidad social» y que son estables, rígidos y crónicos (tabla 1)9.Estos patrones se clasifican en una serie de trastornos de personalidad en función de criterios específicos (tabla 2). Aunque se ha cuestionado este modelo de clasificación por las dudas respecto a la validez de las definiciones, el frecuente solapamiento de síntomas entre diagnósticos y la falta de utilidad práctica, en el Manual Diagnóstico y Estadístico de los Trastornos Mentales (DSM-5), permanece la misma codificación en 10 categorías, aunque eliminando su ubicación en una sección aparte de los demás trastornos mentales10.

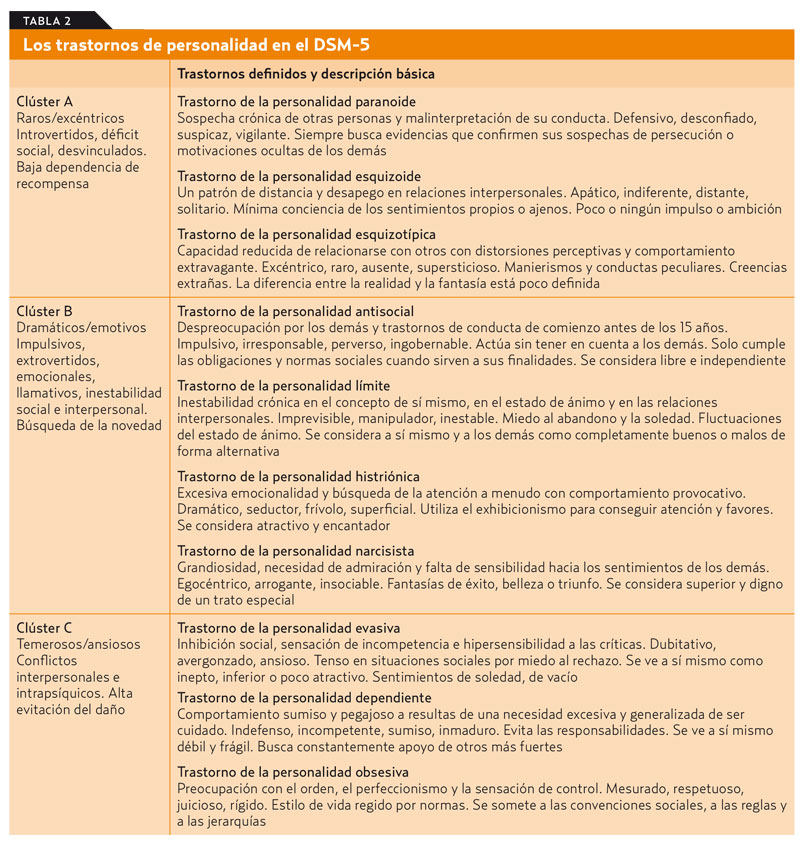
Curso y pronóstico
Los trastornos de personalidad suelen manifestarse en la adolescencia o al inicio de la edad adulta. El propio concepto de trastorno de personalidad implica un curso crónico y una permanencia a lo largo del tiempo, sin embargo, en su evolución muchos pacientes suelen alternar períodos muy sintomáticos con otros con menos síntomas que suelen asociarse a épocas en que la situación vital es menos estresante (p. ej., cuando se dejan relaciones especialmente perniciosas)11, lo que indica que ciertos trastornos son más fluctuantes en el tiempo que lo que se creía. Algunos trastornos de personalidad (p. ej., el trastorno de personalidad antisocial o el trastorno de personalidad límite) tienden a atenuarse o a remitir con la edad, pero esto no pasa con otros (p. ej., el trastorno de personalidad obsesiva). En muchos casos, el pronóstico y el impacto para la salud irán ligados fundamentalmente a la presencia de otros trastornos mentales.
Los trastornos de personalidad más frecuentes en Atención Primaria
Se describen a continuación las características de algunos trastornos de personalidad que destacan por su presencia e importancia clínica en AP. El trastorno de personalidad límite es el más relevante y se trata aquí con mayor profundidad.
Trastorno de personalidad esquizoide
Se caracteriza por un escaso interés por la actividad social y una emotividad limitada, con tendencia al distanciamiento activo del entorno interpretado como agresivo o amenazador. Estas personas pueden llegar a vivir en un aislamiento marcado respecto a su familia y su medio social o laboral. Es difícil que estos pacientes, apáticos e indiferentes, se impliquen o se adhieran en un proceso terapéutico. El médico debe buscar apoyo familiar para asegurar el cumplimiento terapéutico.
Trastorno de personalidad paranoide
Se define por la desconfianza hacia las intenciones de los demás. Interpretan el entorno como hostil y amenazador, y su conducta se orienta a la vigilancia y a la prevención de estas amenazas. Estas personas suelen tener conflictos en su entorno: celos, susceptibilidad, desconfianza. La suspicacia característica de estos pacientes suele ser un obstáculo importante en la relación entre el médico y el paciente.
Trastorno de personalidad histriónica
Son pacientes con una emotividad exaltada que tiende a manifestarse de forma teatral, con tendencia a la desmesura y la exageración. Su conducta manipuladora y seductora se orienta y está condicionada a conseguir afecto y reconocimiento del «público». Las respuestas de los demás a menudo son interpretadas como de abandono y pérdida. La relación con el paciente deberá encontrar el equilibrio poniendo límites al «intercambio de afecto», pero sin que el paciente se sienta «abandonado» con la consiguiente fractura de la relación terapéutica.
Trastorno de la personalidad antisocial
El patrón general de conducta se dirige al beneficio propio e inmediato, despreciando los derechos ajenos. Se inicia en la adolescencia y conlleva una inadaptación a las normas de convivencia y una tendencia a violarlas con facilidad. Existe una escasa sensibilidad al castigo y una acentuada búsqueda de recompensas y estímulos novedosos. Estos individuos presentan dificultades para planificar el futuro y asumir responsabilidades, y mantienen conductas impulsivas y agresivas, con poco interés por la seguridad propia y ajena. A menudo consumen tóxicos y tienen problemas legales. Suelen tener poca implicación en el proceso terapéutico.
Trastorno de la personalidad obsesiva-compulsiva
Este trastorno de la personalidad no debe confundirse con el trastorno obsesivo-compulsivo. Estos pacientes buscan el orden, la perseverancia, el perfeccionismo. Toleran mal la incertidumbre y la falta de control. Son personas muy normativas, de emotividad contenida y con tendencia a la inseguridad. Pueden presentar depresión por el agotamiento derivado de las dificultades para hacer frente a las situaciones inciertas. En su interacción con el médico, son buenos cumplidores si reciben explicaciones claras e instrucciones precisas, pero toleran mal la ambigüedad y la incertidumbre.
El trastorno límite de personalidad
Es el trastorno de la personalidad más relevante desde el punto de vista clínico (por su impacto funcional, sobreutilización de recursos, riesgo de suicidio, etc.) y más frecuente en la práctica asistencial. A diferencia de la mayoría de los trastornos e la personalidad, los pacientes con trastorno límite de personalidad (TLP) tienden a demandar atención médica. También es el trastorno mejor estudiado y del que se dispone de mayor evidencia científica sobre su epidemiología, aspectos clínicos y manejo terapéutico. Por ello, lo hemos tomado como ejemplo y paradigma de los trastornos de personalidad, y muchas de las indicaciones que aquí aparecen sobre su manejo clínico son aplicables al resto.
Descripción clínica y aspectos diagnósticos
Se caracteriza por un patrón persistente de impulsividad e inestabilidad en las relaciones interpersonales, la identidad y la afectividad. Se asocia con un riesgo elevado de conductas suicidas y otros trastornos mentales, provoca un severo deterioro funcional y un consumo elevado de recursos sanitarios.
La prevalencia es del 1-3% en población general y del 10% en pacientes psiquiátricos ambulatorios12. El 70% son mujeres y suele iniciarse en la adolescencia tardía13. Un estudio norteamericano halló que un 6% de los pacientes atendidos en AP tenía criterios de TLP14, pero en un estudio reciente se constató la práctica «invisibilidad» del TLP en la AP en España15. Muchos pacientes con TLP no son diagnosticados14, probablemente por su presentación heterogénea y similitud con otros trastornos, como los afectivos13. Obtener información de personas cercanas al paciente puede ayudar a establecer el diagnóstico debido a la escasa capacidad de introspección y de percepción de los efectos que las conductas y actitudes de los pacientes tienen sobre los demás16.
El DSM-517 establece una serie de criterios clínicos para formular el diagnóstico (tabla 3). El núcleo sintomático consiste en inestabilidad de las relaciones interpersonales, de la imagen de sí mismos, de la afectividad, y una marcada impulsividad. Inestabilidad e impulsividad pueden expresarse con una amplia variedad de síntomas, como depresión, ira, paranoia, dependencia extrema, autolesiones y alternancia entre la idealización y la devaluación de otras personas (incluidos los médicos). Deben explorarse la afectividad, el funcionamiento interpersonal, el control de impulsos y la cognición.

Los pacientes experimentan frecuentes cambios de humor a lo largo del día, desencadenados por acontecimientos estresantes del entorno —o por acontecimientos, palabras o gestos neutros—, alternando períodos de eutimia con episodios disfóricos (depresión, ansiedad e irritabilidad). A las explosiones de ira les siguen sentimientos de inutilidad, vergüenza y culpa.
El patrón de relación interpersonal inestable tiene gran valor diagnóstico13. Se esfuerzan para evitar el abandono y la respuesta a este miedo puede ser el aislamiento social.
La alteración de la identidad se manifiesta en frecuentes y bruscos cambios de objetivos, creencias y de identidad sexual. Pueden sentir haber asumido la identidad de personas próximas a ellos. Esto debe distinguirse de la dificultad normal en los adolescentes para encontrar su propia identidad.
Entre los síntomas impulsivos, son frecuentes los intentos recurrentes de suicidio o autolesiones, como una forma de modular las emociones relacionadas con los acontecimientos estresantes13. Esta conducta puede ser un acto compulsivo que disminuye su angustia y carece de intención suicida, sin que ello reste importancia a esas tentativas. Casi la mitad de los individuos atendidos en los servicios de urgencias por intentos recurrentes de suicidio cumplen criterios diagnósticos de TLP13. La impulsividad y la tendencia autodestructiva en el TLP pueden manifestarse como juego patológico, gasto irresponsable de dinero, comida compulsiva, abuso de sustancias, conducción peligrosa o promiscuidad sexual. La impulsividad hace que tomen decisiones precipitadas (p. ej., dejar un trabajo o finalizar una buena relación sin medir las consecuencias).
El 40-50% de los pacientes sufre períodos breves de síntomas psicóticos o de disociación13, incluyendo ideas paranoides y alucinaciones auditivas, de horas a días de duración. Otros síntomas cognitivos son la despersonalización, la desrealización y las ilusiones.
La evolución del TLP es variable. En general, los síntomas mejoran con la edad, aunque el deterioro en el funcionamiento psicosocial persiste13. En un estudio prospectivo realizado a lo largo de 10 años, el 93% de los pacientes tenía al menos un período de remisión de 2 años, pero solo el 50% mostraba un buen funcionamiento psicosocial18. El 8-13% de los individuos con TLP comete suicidio, algo esperable y recurrente en estos pacientes, pero difícilmente predecible por el carácter impulsivo del acto19. El abuso de sustancias se asocia con mayor riesgo de suicidio consumado13.
La comorbilidad es frecuente, hasta en el 85% de los casos, especialmente con los trastornos afectivos, el abuso de sustancias y los trastornos de la conducta alimentaria20,. El diagnóstico diferencial permitirá instaurar un tratamiento adecuado (tabla 4).
Puede ser particularmente difícil distinguir el TLP del trastorno bipolar pues se solapan síntomas como la labilidad afectiva, la dificultad de control de los impulsos y la irritabilidad. Los episodios transitorios de inestabilidad afectiva y emocional del TLP podrían confundirse con episodios hipomaníacos6, pero las oscilaciones del estado de ánimo son más cortas en el TLP.
Los pacientes con TLP experimentan un sentimiento crónico de vacío y desesperanza, pero el miedo al abandono con conductas frenéticas para evitarlo, la alteración de la propia identidad y el estado de ánimo cambiante a lo largo del día en el TLP pueden ayudar a distinguirlos de un trastorno depresivo.
En los pacientes con síntomas psicóticos, la duración mucho menor (horas, días) y su relación con acontecimientos estresantes permiten distinguirlo de la esquizofrenia. La evaluación de los síntomas debe realizarse con una perspectiva longitudinal que permita observar las actuaciones de los pacientes en diferentes situaciones y sus interacciones con entornos cambiantes (tabla 5).


Abordaje terapéutico del trastorno límite de la personalidad
El complejo manejo terapéutico del TLP pivota en el nivel psiquiátrico, pero la AP también está involucrada porque entre los pacientes más frecuentadores o más «difíciles»hay una proporción no despreciable de individuos con TLP. La relación con ellos puede ser complicada y muchas de estas «complicaciones» pueden prevenirse con un adecuado conocimiento de las particularidades clínicas del TLP. Además, para muchos de estos pacientes es difícil mantener con continuidad el seguimiento por psiquiatría pero suelen ser usuarios habituales de la AP.
El tratamiento deberá adaptarse con pragmatismo a la diversidad clínica y al momento evolutivo del trastorno. Esto implica valorar y abordar aspectos, como el estado mental y los síntomas relevantes, el funcionamiento psicosocial, la motivación, los riesgos, la comorbilidad y el entorno sociofamiliar. El ingreso hospitalario puede ser necesario en caso de comorbilidad grave (p. ej. adicciones, depresión grave) o para el manejo de crisis.
La psicoterapia es el tratamiento central del TLP21. Son útiles diversos enfoques de técnicas individuales, grupales y tratamientos específicos para las crisis. Se valorará no solo la indicación estricta según la gravedad y el deterioro, sino también las preferencias y disposición del paciente, su capacidad para perseverar en una relación terapéutica y la disponibilidad de estas terapias, habitualmente en centros de salud mental o en unidades específicas de TLP16.
El tratamiento farmacológico no tiene indicación específica para el TLP o para los síntomas o conductas asociadas (p. ej., autolesiones, inestabilidad emocional o conductas de riesgo), aunque puede usarse de forma coadyuvante y sintomática o para trastornos comórbidos22,. La falta de indicación clara, los efectos adversos, las dificultades para la adherencia y el riesgo de uso incorrecto de los fármacos limitan su utilidad. Con los ansiolíticos hay riesgo de crear dependencia o desinhibición, y no deberían prescribirse más que en crisis y por un corto período22. El médico de familia debería revisar regularmente el tratamiento para identificar medicamentos inútiles y retirarlos de forma prudente.
Una herramienta valiosa del médico de familia para manejar —y manejarse— con estos pacientes es, como en tantos problemas de salud, la relación médico-paciente. Cabe recordar que el TLP se caracteriza por la inestabilidad en las relaciones interpersonales, y hay varios puntos clave para que esta relación sea realmente terapéutica y para prevenir o evitar disfunciones en la misma23:
- Es útil establecer normas y límites que estructuren la interacción con estos pacientes. El médico debe intentar estructurar activamente la entrevista, recordando que el curso del pensamiento del paciente tiende a la inconcreción. Hay que intentar acotar las visitas sin cita, llamadas telefónicas repetidas y otras peticiones de favores especiales. En algunos ámbitos se redacta con el paciente un «contrato terapéutico» que describe las expectativas y aclara las responsabilidades de ambas partes, la duración y el número de visitas permitido, las opciones en caso de crisis, y las consecuencias de incumplir el contrato.
- Los pacientes con TLP pueden manifestar múltiples demandas, a menudo con nuevas cuestiones que se plantean al final de la visita. Ahí es útil acabar la visita y emplazar al paciente para nuevas citas. Programar citas breves frecuentes puede ser eficaz para dar «seguridad» al paciente de que sus quejas serán atendidas.
- Ante las múltiples demandas del paciente, el manejo clínico debe ser sensato, evitar tratamientos innecesarios y un exceso de pruebas diagnósticas, particularmente ante quejas somáticas vagas, porque ello puede reforzar la somatización del malestar psicológico y promover un rol de «enfermo» en el paciente.
- Los pacientes con TLP son impulsivos y pueden enojarse, a veces por desencadenantes nimios. En estas situaciones, el médico debe reaccionar con calma y evitar alimentar una escalada en la ira del paciente.
- La inestabilidad en las relaciones interpersonales, que oscila entre la idealización y la degradación, es común en el TLP. El paciente puede idealizar y adular a su médico como el mejor y criticar y despreciar a otros médicos que lo han atendido antes o a otros profesionales del centro de salud. El médico debe evitar reforzar esta conducta, y recordar que el pensamiento «de todo o nada», que puede ser cambiante, forma parte del TLP. En esta situación puede generarse contratransferencia: la idealización o la devaluación del médico por el paciente influyen en la respuesta emocional de este hacia su paciente. Ante la idealización, el médico, inconscientemente, se comporta de manera que continúe obteniendo elogios y atención. También puede ocurrir contratransferencia negativa, en que la devaluación del médico por parte del paciente puede llevar al médico a desarrollar aversión hacia el paciente.
La psicoeducación constituye una buena herramienta24. Revisar con el paciente en qué consiste el TLP y cuáles son sus síntomas y criterios puede ayudar a que este comprenda mejor lo que le pasa y a interpretar sus síntomas como parte de su condición. Los pacientes pueden reconocer «patrones» en su comportamiento caótico y esto puede ayudarles a prever sus reacciones o incluso afrontarlas «sabiendo que son patológicas». Puede ser útil involucrar a la familia para mejorar las habilidades de afrontamiento frente al trastorno del paciente.
Los episodios autolíticos recurrentes no necesariamente se asocian a intención suicida, sino que expresan impulsividad y, a veces, son un modo de liberar ansiedad o sentimientos de culpa. El médico no debe evitar hablar sobre ello y también ha de saber tolerar los pensamientos suicidas crónicos en sus pacientes con TLP, pero siempre evaluando y monitorizando cuidadosamente el riesgo de suicidio19.
Resumen
Los trastornos de la personalidad son importantes para el médico de familia, tanto por su frecuencia como por su relevancia clínica. Además de su sintomatología propia, los trastornos de personalidad condicionan el funcionamiento del individuo respecto a su propia salud, el uso de servicios sanitarios y la relación entre el médico y el paciente. A menudo coexisten en pacientes con otros trastornos mentales comórbidos, hecho que multiplica el desafío que suponen en Atención Primaria (AP). En este artículo se revisan algunos conceptos generales de este grupo de trastornos mentales y se profundiza en la clínica y el manejo en AP del trastorno límite de personalidad, por ser el trastorno más relevante desde el punto de vista clínico y el más frecuente en la práctica asistencial.
Lecturas recomendadas
Gunderson JG. Clinical practice. Borderline personality disorder. NEJM. 2011;364;21:2037-42. Disponible en: http://www.ucdenver.edu/academics/colleges/medicalschool/departments/psychiatry/PsychEducation/aspenconference/Documents/2014%20handouts/Gunderson%20-%20BPD%20NEJM%202011.pdf
Un artículo con una revisión actualizada del trastorno límite de la personalidad con una orientación muy práctica que tiene como motivo inicial el caso clínico de una mujer joven con ideas de suicidio y descontrol emocional.
Roca Bennasar M (coordinador editorial). Trastornos de personalidad. Barcelona: Psiquiatría Editores; 2004.
Este es un tratado extenso, publicado por la Sociedad Española de Psiquiatría y la Sociedad Española de Psiquiatría Biológica, que reúne de forma exhaustiva el conocimiento científico sobre los trastornos de personalidad en todas sus dimensiones, incluyendo aspectos conceptuales, psicopatología, clínica y tratamiento.
Una película:
Mangold J (director). Inocencia interrumpida (Girl, interrupted). Columbia Pictures, 1999. Disponible en: http://www.pelispedia.tv/pelicula/girl-interrupted-inocencia-interrumpida/http://www.imdb.com/title/tt0172493/
Una adolescente confusa e insegura es diagnosticada de un trastorno de la personalidad y su psiquiatra decide ingresarla en un hospital psiquiátrico. Una ilustración del trastorno límite de personalidad.
Bibliografía
- Feist J, Feist GJ. Theories of Personality (7th ed.). New York: McGraw-Hill; 2009.
- Skodol AE, Gunderson JG, Shea MT, McGlashan TH, Morey LC, Sanislow CA, et al. The Collaborative Longitudinal Personality Disorders Study (CLPS): overview and implications. J Pers Disord. 2005;19:487-504.
- Zimmerman M, Rothschild L, Chelminski I. The prevalence of DSM-IV personality disorders in psychiatric outpatients. Am J Psychiatry. 2005;162:1911-8.
- Torgerson S. Epidemiology. En: Oldham JM, Skodol AE, Bender DS, et al., editores. Textbook of personality disorders. Washington, DC: American Psychiatric Publishing; 2005.
- Bajaj P, Tyrer P. Managing mood disorders and comorbid personality disorders. Curr Opin Psychiatry. 2005;18:27-31.
- Gunderson JG, Weinberg I, Daversa MT, Kueppenbender KD, Zanarini MC, Shea MT, et al. Descriptive and longitudinal observations on the relationship of borderline personality disorder and bipolar disorder. Am J Psychiatry. 2006;163:1173-8.
- Leichter SB, Dreelin E. Borderline personality disorder and diabetes: a potentially ominous mix. Clin Diabetes. 2005;23:101-3.
- Lamberg L. Personality disorder a possibility in ‘problem’ patients, specialists say. JAMA. 2006;296:1341-2.
- American Psychiatric Association. Manual Diagnóstico y Estadístico de los Trastornos Mentales. Texto Revisado. DSM IV-TR. Barcelona: Masson; 2002.
- Esbec E, Echeburua E. La reformulación de los trastornos de personalidad en el DSM-V. Actas Esp Psiquiatr. 2011;39:1-11.
- Skodol AE, Gunderson JG, Shea MT, McGlashan TH, Morey, LC, Sanislow CA, et al. The collaborative longitudinal personality disorders study (CLPS): Overview and implications. J Pers Disord. 2005;19:487-504.
- Carpenter RW, Trull TJ. Components of emotion dysregulation in Borderline Personality Disorder: a review. Curr Psychiatry Rep. 2013; 15:335-47.
- Biskin RS, Paris J. Diagnosing Borderline Personality Disorder. CMAJ. 2012;184:1789-94.
- Gross R, Olfson M, Gameroff M, Shea S, Feder A, Fuentes M, et al. Borderline Personality Disorder in Primary Care. Arch Intern Med. 2002;162:53-60.
- Aragonès E, Salvador-Carulla L, López-Muntaner J, Ferrer M, Piñol JL. Registered prevalence of borderline personality disorder in primary care databases. Gac Sanit. 2013;27:171-4.
- Fórum de Salud Mental y AIAQS, coordinadores. Guía de práctica clínica sobre trastorno límite de la personalidad. Barcelona: Agència d’Informació, Avaluació i Qualitat en Salut (AIAQS); 2011. Disponible en: http://www.guiasalud.es/GPC/GPC_482_Trastorno_Limite_Personalidad_resumida.pdf
- American Psychiatric Association. DSM-5. Manual diagnóstico y estadístico de los trastornos mentales. Madrid: Editorial Médica Panamericana; 2014.
- Zanarini MC, Frankenburg FR, Reich DB, Fitzmaurice G. Time to attainment of recovery from Borderline Personality Disorder and stability of recovery: A 10-year prospective follow-up study. Am J Psychiatry. 2010;167:663-7.
- Pompili M, Girardi P, Ruberto A, Tatarelli R. Suicide in Borderline Personality Disorder: A meta-analisys. Nord J Psychiatry. 2005;59:319-24.
- Lenzenweger MF, Lane MC, Loranger AW, Kessler RC. DSM-IV personality disorders in the National Comorbidity Survey Replication. Biol Psychiatry. 2007;62:553-64.
- Stoffers JM, Völlm BA, Rücker G, Timmer A, Huband N, Lieb K. Psychological therapies for people with borderline personality disorder. Cochrane Database Syst Rev. 2012;8:CD005652.
- National Collaborating Centre for Mental Health. Borderline Personality Disorder: treatment and management. London (UK): National Institute for Health and Clinical Excellence (NICE); 2009. Disponible en: http://www.nice.org.uk/Guidance/CG78
- LaForge E. The patient with borderline personality disorder. JAAPA. 2007;20:46-50.
- Zanarini MC, Frankenburg FR. A preliminary, randomized trial of psychoeducation for women with borderline personality disorder. J Pers Disord. 2008;22:284-90.
[a]Comportamientos, valores y sentimientos que están en armonía o son aceptables para las necesidades y objetivos del ego o yo, y son coherentes con su autoimagen.



