Introducción
De un modo genérico, el término somatización se refiere a quejas físicas que ocasionan malestar, en ausencia de hallazgos clínicos que permitan justificar una causa orgánica.
El rasgo principal de estos trastornos es la presentación reiterada de síntomas somáticos difícilmente explicables desde la fisiopatología, acompañados de demandas continuadas de pruebas complementarias y derivaciones, a pesar de repetidos resultados negativos y de continuas garantías de los médicos de que los síntomas no tienen justificación orgánica.
El concepto de somatización tiene tres componentes:
- Experiencial: lo constituyen los síntomas que experimenta el sujeto.
- Cognitivo: es la interpretación que el paciente hace de sus síntomas. En general, interpreta la somatización en el contexto de una enfermedad amenazante no detectada.
- Conductual: la persona busca un diagnóstico y un tratamiento médico de forma persistente.
La consulta de pacientes con síntomas somáticos sin una explicación clínica definida es frecuente en AP. Es más habitual en mujeres y la edad de inicio suele ser antes de los 30 años. Representan del 15 al 25% de las consultas en AP y de un 30 a un 70% de ellas permanece sin explicación tras su evaluación1.
Estos pacientes generan sensación de inefectividad en el profesional, frustración e incluso antipatía, y son considerados como pacientes difíciles. Consumen muchos recursos sanitarios por la solicitud de estudios innecesarios e interconsultas a especialistas con el consiguiente riesgo de yatrogenia2.
Formas de presentación
Cabe diferenciar las somatizaciones en agudas y crónicas3:
- Las somatizaciones agudas se dan en individuos con una personalidad y un nivel previo de adaptación normales, que debido a un estrés psicosocial presentan síntomas somáticos. Estos pacientes, sin una orientación adecuada, pueden llegar a cronificarse.
- Las somatizaciones crónicas se dan en pacientes con un nivel previo de adaptación insatisfactorio y frecuentes problemas de personalidad, que presentan desde hace mucho tiempo, un mínimo de 6 meses, múltiples síntomas físicos inexplicados que les producen mucha incapacidad.
Clasificación diagnóstica
Las somatizaciones están incluidas en los trastornos somatomorfos de la Clasificación Internacional de Enfermedades (CIE-10)4. La nueva clasificación del Manual Diagnóstico y Estadístico de los Trastornos Mentales (DSM-5)5 ya no usa el término somatización y ha eliminado la categoría del trastorno por somatización que existía en la versión anterior (DSM-4-TR). El argumento para introducir esta modificación es que es difícil probar que un síntoma no está causado por una enfermedad médica. Así, para los pacientes en los que predominan los síntomas somáticos que causan molestias y deterioro psicosocial, se ha creado una categoría llamada síntomas somáticos y trastornos relacionados (tabla 1).
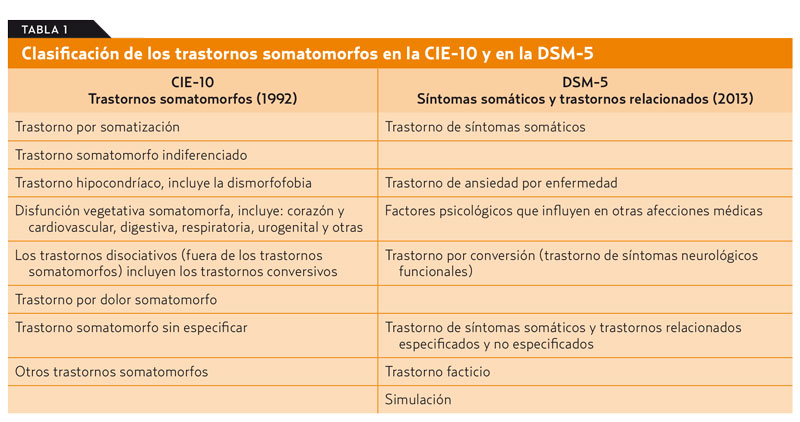
El diagnóstico no es fácil, ya que atribuir un síntoma físico a un trastorno psiquiátrico tiene muchas implicaciones. Por ello es importante que, además de no encontrar una causa orgánica demostrable ni un mecanismo patológico conocido que los explique, exista la presunción razonable de que dichos síntomas están asociados a factores psicológicos o al estrés.
A efectos prácticos, cabe destacar los siguientes trastornos entre las somatizaciones:
- Trastorno por somatización. Se inicia antes de los 30 años y es de 9 a 10 veces más frecuente en la mujer. Este trastorno no se caracteriza por el número de molestias físicas, sino por el hecho de que afecten a múltiples órganos. Consulta por molestias derivadas de los síntomas y no por el miedo de padecer determinada enfermedad. Ya no se reconoce como entidad en la clasificación del DSM-5.
- Hipocondría. Lo que predomina es la preocupación, más que por los propios síntomas, por la convicción de tener una enfermedad grave. Existe un grado elevado de ansiedad acerca de la salud, y el individuo se alarma con facilidad por su estado de salud. Equivale al «trastorno de ansiedad por enfermedad» de la clasificación del DSM-5.
- Trastornos conversivos o disociativos. Estos pacientes refieren síntomas de alteración motora o sensitiva en los que los hallazgos clínicos aportan pruebas de la incompatibilidad entre el síntoma y las afecciones neurológicas o médicas reconocidas.
- Síndromes funcionales somáticos. Se encuentran en la frontera entre lo físico y lo psicológico, como el síndrome de fatiga crónica, la fibromialgia o el síndrome del intestino irritable. La ventaja de incluirlos como un síndrome funcional es que, al aproximarse al modelo médico, el paciente lo asume mejor. En general, en el manejo de estos trastornos se pueden emplear los principios que se aplican al tratamiento de las somatizaciones.
- Comorbilidad con patología psiquiátrica. Es de destacar que los síntomas de ansiedad y depresión son mucho más frecuentes en estos pacientes. Por otro lado, en AP, del 50 al 70% de los trastornos psiquiátricos se presenta con síntomas somáticos y el 75% de los pacientes con depresión mayor o ataques de pánico consultan exclusivamente por síntomas somáticos6.
En la práctica habitual de la AP, muchos pacientes presentan un conjunto de síntomas, muy a menudo dolor, dolor somatomorfo4 que no cumple criterios para entidades clínicas definidas.
Presentación clínica
El paciente puede presentar una amplia variedad de síntomas somáticos que afectan a diferentes órganos7:
- Síntomas generales: astenia, cansancio.
- Musculosqueléticos: cervicalgias, dolores generalizados.
- Gastrointestinales: dolor y distensión abdominal, «gases», diarrea, estreñimiento.
- Cardiorrespiratorios: palpitaciones, dolor torácico, sensación de falta de aire.
- Neurológicos: cefalea, mareos, debilidad muscular, alteraciones de la visión o de la marcha.
- Genitourinarios: disuria, prurito, dispareunia.
Los síntomas más frecuentes son los musculosqueléticos, seguidos de astenia y fatiga8. Hay una serie de claves (tabla 2) que pueden hacer pensar en un proceso de somatización9, y se agrupan según la presentación clínica actual, la historia clínica previa y la personalidad y adaptación social del paciente:

Presentación clínica actual
- Los síntomas se expresan con una preocupación excesiva y desproporcionada10.
- Presencia de tres o más síntomas vagos, mal definidos, en distintos aparatos.
- Presencia asociada de síntomas de ansiedad o depresión11.
- Presencia de estresantes.
- En la historia clínica, subyace una angustia latente y una excesiva búsqueda de atención lo que hace que sean percibidos como pacientes difíciles12.
- Vulnerabilidad: los pacientes dicen sentirse enfermos, viven sus síntomas con gran preocupación y sufrimiento.
- Sintomatología fluctuante, con respuestas vagas y a veces contradictorias a las preguntas y exploraciones realizadas.
Historia clínica previa
- Historias con múltiples pruebas complementarias con resultados negativos, diagnósticos poco claros y tratamientos de baja utilidad terapéutica. Existe un patrón de alta utilización de los servicios sanitarios y suelen ser pacientes hiperfrecuentadores.
- Experiencias desagradables con la medicina. Son frecuentes los cambios de médico.
Personalidad y adaptación social
- Son frecuentes los rasgos de personalidad de tipo histérico o dependiente.
- Su situación vital es insatisfactoria, con dificultades laborales, conyugales o económicas.
- Frecuentes carencias afectivas en la infancia; en casos extremos, maltrato e incluso abusos sexuales3.
- Frecuentes enfermedades de los padres, suelen ser pacientes que han sido «sobreexpuestos a la enfermedad»3 desde la infancia.
Abordaje diagnóstico
El diagnóstico inicial debe hacerse siempre después de descartar enfermedades médicas. Es fundamental realizar una exploración clínica que permita llegar a la conclusión razonable de que no hay una enfermedad física y que, además, transmita al paciente la seguridad de que sus quejas son tenidas en cuenta13. Algunas enfermedades, como la esclerosis múltiple o el lupus eritematoso, pueden provocar síntomas confusos inicialmente y por este motivo hay que tenerlas en cuenta, si bien son muy poco frecuentes.
Es aconsejable abrir desde el principio el foco a lo biopsicosocial, a la vez que se exploran los aspectos médicos, ya que el paciente puede estar más abierto a comentar dichos aspectos al inicio de un nuevo síntoma que cuando las pruebas han descartado una enfermedad física14.
Los antecedentes de múltiples consultas en estos pacientes hacen que no sea aconsejable persistir en soluciones que fracasaron y que aumentarán la ansiedad del paciente y la frustración del médico15. En general, no conviene discutir sobre el origen físico o psicológico de los síntomas.
Es importante ser cuidadoso en la forma de referirse a los síntomas. Debe evitarse confrontar con el paciente, y no utilizar frases del tipo: «Todo está bien, el problema no es físico…; usted no tiene nada...». Muchos pacientes lo interpretan como una acusación de faltar a la verdad y se enojan, y esto favorecerá la motivación a seguir buscando por otro lado una causa orgánica para sus síntomas.
Por el contrario, se recomienda que el acercamiento a la problemática por la que demanda el paciente (en este caso, sus síntomas) se base en la intención de transmitirle que comprendemos su sufrimiento, con el objetivo de fortalecer la empatía y el vínculo relacional16.
Seguimiento
Es necesario el seguimiento por parte del mismo médico, que debería ver al paciente de forma regular, en un plazo aconsejable entre 4 y 6 semanas. Es fundamental la programación de visitas regulares, para que el paciente perciba que no es necesaria la existencia de sintomatología para que se le preste atención9.
El examen físico es importante para descartar causas orgánicas y para reasegurar al paciente13. Es útil repetirlo en cada consulta, aunque sea en forma mínima y con el objetivo de que el paciente se sienta «atendido».
Hay que ser muy conservador a la hora de pedir pruebas complementarias. Esto le hace sospechar al paciente que el médico piensa algo que no dice y refuerza el mecanismo físico de los síntomas. Pedir pruebas para tranquilizar al paciente ha demostrado que no produce seguridad en él ni reduce su ansiedad, solo parece disminuir levemente el número de visitas clínicas siguientes17.
Tratamiento
El elemento terapéutico más eficaz es un médico hábil, flexible y empático en la relación con el enfermo. La atención de los trastornos de somatización requiere explorar todos los síntomas, recoger la evolución natural y la comorbilidad psiquiátrica acompañante, conocer la biografía del paciente, así como las experiencias personales y sociales derivadas del trastorno (contacto con otros médicos), representación de lo patológico (modelo explicativo de los síntomas) y su actitud y conducta frente a la enfermedad9.
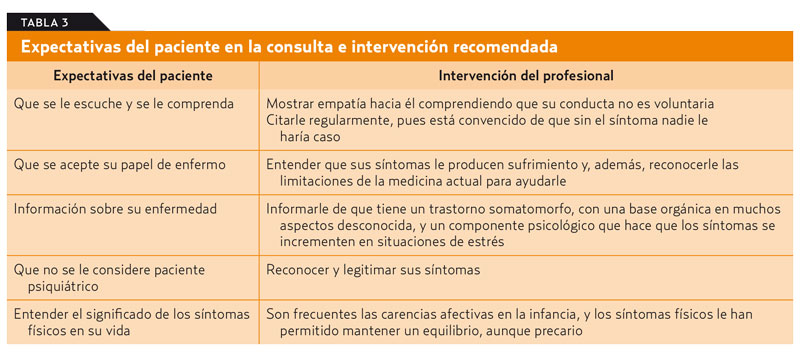
En el abordaje terapéutico de estos pacientes, es muy importante conocer las expectativas del paciente (tabla 3), reconocer los sentimientos que despierta entre los profesionales (tabla 4) y utilizar pautas generales de actuación que han demostrado ser eficaces para su manejo9 (tabla 5).


Pautas generales de actuación
- Planificar citas regulares18, para que el paciente se sienta atendido por el mismo profesional, estableciendo una relación de colaboración.
- Reconocer y legitimar sus síntomas.
- Mantener comunicación con otros profesionales implicados en la atención del paciente.
- Evitar información ambigua acerca de los hallazgos clínicos.
- Realizar exploraciones clínicas sencillas y frecuentes, pidiendo pruebas complementarias en función de los signos objetivos y no de los síntomas.
- Intentar relacionar las circunstancias psicosociales con el empeoramiento de su sintomatología.
- Centrarse en el alivio de los síntomas más que en descubrir sus causas, proporcionándole estrategias para el afrontamiento de sus síntomas físicos.
- Estar atento a la patología psiquiátrica coexistente más frecuente en estos pacientes, para diagnosticarla y tratarla, sobre todo la ansiedad y la depresión, por si pueden beneficiarse de un tratamiento más específico.
- Valorar y tratar la posibilidad de abuso de sustancias, más frecuente en estos pacientes.
Tratamiento farmacológico
- El tratamiento farmacológico19 ocupa un lugar secundario, salvo si coexiste otra enfermedad psiquiátrica que lo justifique (grado de recomendación C).
- Son más eficaces los antidepresivos tricíclicos que los inhibidores selectivos de la recaptación de la serotonina (ISRS); la amitriptilina es uno de los más utilizados, pero la nortriptilina puede funcionar igual y se tolera mejor. Se aconseja comenzar por dosis bajas e incrementarlas hasta conseguir el resultado deseado (grado de recomendación B).
- Los ISRS pueden ser útiles en el trastorno hipocondríaco y el trastorno dismórfico corporal20 (grado de recomendación B).
- La hierba de San Juan puede ser eficaz en los trastornos por somatización con independencia de la existencia de depresión21 (grado de recomendación B).
- En el dolor somatomorfo, los antidepresivos son eficaces, más los tricíclicos y los inhibidores de serotonina y noradrenalina (duloxetina, venlafaxina y desvenlafaxina) que los ISRS (grado de recomendación B).
- Hay que intentar evitar la administración de analgésicos opioides y medicaciones potencialmente adictivas (grado de recomendación C).
Tratamiento no farmacológico
- La psicoeducación puede ser útil en el manejo de la somatización, aplicando modelos de enfermedad con una base orgánica o funcional sobre la que influyen las situaciones estresantes, los problemas psicológicos, o ambos9 (grado de recomendación C).
- La psicoterapia es eficaz, ayuda a los pacientes a manejar sus síntomas y a desarrollar estrategias alternativas para expresar las emociones subyacentes. Ha demostrado eficacia la terapia cognitivo-conductual que se puede aplicar de forma individual o en grupo22, y que pretende mejorar la capacidad funcional y minimizar las conductas que refuerzan el papel de enfermo (grado de recomendación C).
- Las técnicas de relajación pueden ser tan eficaces como la terapia cognitivo-conductual23 (grado de recomendación C).
- La técnica de reatribución de Golberg24 ha demostrado eficacia en pacientes somatizadores leves13 (grado de recomendación B). Fue especialmente diseñada en AP para aplicarla en pacientes con problemas de somatización (tabla 6).
Criterios de derivación
Hay que evitar remitir al paciente de manera sistemática a los distintos especialistas, ya que puede ser manejado de forma idónea en AP, si se aplican los principios y las técnicas anteriores.
Los pacientes con dudas diagnósticas, comorbilidad psiquiátrica importante o los pacientes jóvenes con trastornos de somatización deben ser derivados para intentar evitar la cronificación de su enfermedad.
Pronóstico
El curso es a menudo crónico, con ligeras variaciones según los trastornos. El paciente difícilmente estará sin síntomas; por ello, los objetivos irán encaminados a mejorar su calidad de vida, mantener una buena relación terapéutica con el paciente y ayudarle a mejorar su funcionamiento psicosocial. De esta forma, se conseguirá una disminución de las pruebas diagnósticas, la medicación y las derivaciones a asistencia especializada con la yatrogenia consiguiente.
Resumen
El paciente somatizador es muy frecuente en la consulta de AP, de hecho muchos de ellos son hiperfrecuentadores. Además, consume muchos recursos sanitarios por la continua solicitud de estudios innecesarios e interconsultas a especialistas.
Por otra parte, el paciente espera del médico ayuda y comprensión; esto obliga a mantener una relación de confianza con el paciente y ser el profesional de referencia que le acompaña en el complejo mundo de los sistemas de salud.
A pesar de las dificultades referidas, el paciente puede ser muy agradecido y es posible conseguir francas mejorías en su calidad de vida.
Lecturas recomendadas
García Campayo J. Usted no tiene nada. La somatización. Barcelona: Ed. Océano; 1999.
Libro sencillo en clave de autoayuda, útil tanto para el paciente como para los profesionales. El autor es uno de los profesionales que más ha trabajado este tema de las somatizaciones en España.
Abordaje de los problemas de salud mental: Trastornos somatomorfos en Atención Primaria. [Internet]. Disponible en: http://2011.elmedicointeractivo.com/formacion_acre2005/temas/tema5-6/trastornos.php
Amplio artículo de acceso libre en Internet y en el que ha participado alguno de los autores de este artículo. Permite ampliar y profundizar en estos temas.
Barsky AJ, Borus JF. Functional somatic syndromes. Ann Intern Med. 1999;130(11):910-21.
Artículo clásico en el que Barsky, que introdujo el concepto de síndromes somáticos funcionales y dio las primeras pautas de manejo, destacó la importancia de los sentimientos que despierta en los profesionales y otras cuestiones de plena actualidad.
Bibliografía
- Smith GR, Monson Ra, Ray DC. Patients with multiple unexplained symptoms. Their characteristics, functional health and health care utilization. Arch Intern Med. 1986;1446:69-72.
- Kroenke K, Mangeslford AD. Common symptoms in ambulatory care: incidence, evaluation, therapy and outcome. Am J Med. 1989;86:262-6.
- García Campayo J. Usted no tiene nada. La somatización. Barcelona: Ed. Océano; 1999.
- Organización Mundial de la Salud. CIE-10. Trastornos mentales y del comportamiento. Pautas diagnósticas y de actuación en atención primaria. Madrid: Meditor; 1998.
- American Psychiatric Association. Diagnostic and Statistical Manual of Mental Disorders, Fifth Edition (DSM-5). Arlington, VA American Psychiatric Association; 2013.
- Burton C. Beyond somatization: a review of the understanding and treatment of medically unexplained physical symptoms. Br J Gen Pract. 2003;53:233-41.
- Kroenke K, Rosmalen JG. Symptoms, syndromes, and the value of psychiatric diagnostics in patients who have functional somatic disorders. Med Clin North Am. 2006;90(4):603-26.
- Aamland A, Malterud K, Werner EL. Patients with persistent medically unexplained physical symptoms: a descriptive study from Norwegian general practice. BMC Fam Pract. 2014;15:107.
- Abordaje de los problemas de salud mental: Trastornos somatomorfos en Atención Primaria. Disponible en: http://2011.elmedicointeractivo.com/formacion_acre2005/temas/tema5-6/trastornos.php
- Fink P, Steen Hansen M, Søndergaard L. Somatoform disorders among first-time referrals to a neurology service. Psychosomatics. 2005;46(6):540-8.
- Löwe B, Spitzer RL, Williams JB, Mussell M, Schellberg D, Kroenke K. Depression, anxiety and somatization in primary care: syndrome overlap and functional impairment. Gen Hosp Psychiatry. 2008;30(3):191-9.
- Hahn SR, Thompson KS, Wills TA, Stern V, Budner NS. The difficult doctor-patient relationship: somatization, personality and psychopathology. J Clin Epidemiol. 1994;47(6):647-57.
- Salud mental en Atención Primaria. Trastorno somatomorfo. Disponible en: http://www2.gobiernodecanarias.org/sanidad/scs/content/bfb8d2a8-0f04-11de-9de1-998efb13096d/S_MENTAL4.pdf
- Bensing JM, Verhaak PF. Somatisation: a joint responsibility of doctor and patient. Lancet. 2006;367(9509):452-4.
- Real Pérez M, Rodríguez-Arias Palomo JL, Cagigas Viadero J, Aparicio Sanz M, Real Pérez M.A. Terapia familiar breve: una opción para el tratamiento de los trastornos somatoformes en atención primaria. Aten Primaria. 1996;17:4.
- Granel A. Pacientes con síntomas somáticos no explicables. Evid Actual Pract Ambul. 2006;9(6):176-80.
- Rolfe A, Burton C. Reassurance after diagnostic testing with a low pretest probability of serious disease: systematic review and meta-analysis. JAMA Intern Med. 2013;173(6):407-16.
- Barsky AJ, Borus JF. Functional somatic syndromes. Ann Intern Med. 1999;130(11):910-21.
- O’Malley PG, Jackson JL, Santoro J, Tomkins G, Balden E, Kroenke K. Antidepressant therapy for unexplained symptoms and symptom syndromes. J Fam Pract. 1999;48(12):980-90.
- Fallon BA. Pharmacotherapy of somatoform disorders. J Psychosom Res. 2004;56(4):455-60.
- Müller T, Mannel M, Murck H, Rahlfs VW. Treatment of somatoform disorders with St. John’s wort: a randomized, double-blind and placebo-controlled trial. Psychosom Med. 2004;66(4):538-47.
- Koelen JA, Houtveen JH, Abbass A, Luyten P, Eurelings-Bontekoe EH, Van Broeckhuysen-Kloth SA, et al. Effectiveness of psychotherapy for severe somatoform disorder: meta-analysis. Br J Psychiatry. 2014 Jan;204:12-9.
- Barsky AJ, Ahern DK, Bauer MR, Nolido N, Orav EJ. A randomized trial of treatments for high-utilizing somatizing patients. J Gen Intern Med. 2013 Nov;28(11):1396-404.
- Goldberg D, Gask L, O’Dowd T. The treatment of somatization: teaching techniques of reattribution. J Psychosom Res. 1989;33(6):689-95.



