| Caso clínico |
|
Hombre de 35 años que consulta por pérdida de peso y fiebre de 3 semanas de evolución bien tolerada. Como antecedentes de interés destacan una hiperuricemia sin tratamiento y varias crisis gotosas.
En la exploración física se palpa una esplenomegalia de mediano tamaño y consistencia dura. No presenta adenopatías, masas abdominales ni hepatomegalia, la auscultación cardiopulmonar es normal, no tiene estigmas de hepatopatía crónica ni lesiones en la piel.
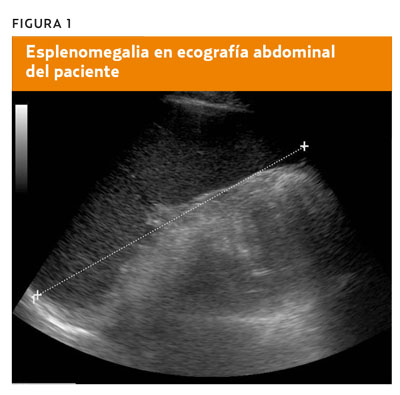
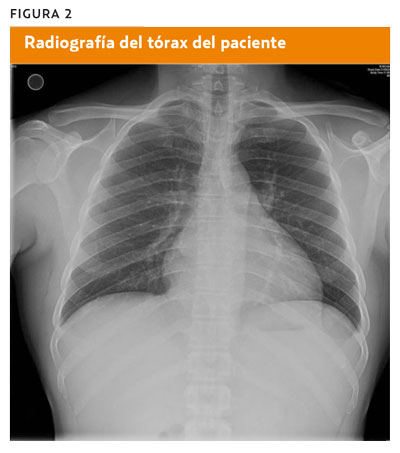
En la analítica destaca pancitopenia y elevación de reactantes de fase aguda. La ecografía confirma una esplenomegalia homogénea (figura 1) y la radiografía de tórax detecta cardiomegalia y afectación pericárdica (figura 2). En el marco de un brote epidémico en la zona sur de Madrid, se sospecha la existencia de leishmaniasis visceral, que se diagnostica por serología y aspirado de médula ósea con intensa parasitación por leishmanias. |
Puntos clave
- El hallazgo de una esplenomegalia es un signo exploratorio de alerta que obliga a descartar patologías potencialmente graves.
- Se define como un aumento del tamaño del bazo, palpable o verificado en pruebas de imagen, y puede cursar con alteraciones funcionales como hiperesplenismo o hipoesplenismo.
- La valoración del paciente con esplenomegalia debe implicar una exploración física minuciosa y una anamnesis exhaustiva para interpretarla en el contexto clínico.
- Las causas de crecimiento patológico del órgano abarcan un amplio abanico de enfermedades, destacando las hematológicas, infecciosas, congestivas, inflamatorias y por depósito.
- La asociación de esplenomegalia y pancitopenia, además de causa hematológica o hipertensión portal, debe hacer sospechar procesos inflamatorios, sobre todo si se acompaña de fiebre.
- El bazo puede estar aumentado de tamaño en el marco de un episodio traumático, en relación con un hematoma por rotura diferida.
- La esplenomegalia de instauración aguda o con datos de alarma debe ser remitida a urgencias; una evolución subaguda o crónica puede permitir la orientación diagnóstica inicial en Atención Primaria (AP).
- Son de la mayor importancia en AP la prevención y el tratamiento de infecciones en pacientes esplenectomizados o con hipoesplenismo funcional.
El problema en nuestro medio
La esplenomegalia o crecimiento patológico del bazo1 entraña, como primera dificultad, la exploración física del órgano y su relación con una alteración confirmada.
El bazo palpable, descartada una masa abdominal de otro origen, representa el signo físico principal de las enfermedades que le afectan y sugiere un aumento de su tamaño. Pero hasta un 16% de los bazos palpables podrían ser de tamaño normal en las exploraciones radiológicas2.
Se han propuesto varias técnicas de exploración validadas con técnicas no invasivas de imagen3. El método de referencia sería el peso del órgano tras la esplenectomía. El bazo normal pesa menos de 250 g, disminuye con la edad, normalmente está localizado por completo en la caja torácica, presenta un diámetro cefalocaudal de hasta 13 cm por ecografía; una longitud máxima de 12 cm, una anchura de 7 cm o ambas medidas, por gammagrafía4, y habitualmente no se palpa.
Aunque en el estudio de 2.200 estudiantes universitarios asintomáticos se podía palpar el bazo en un 3% sin que aumentara la incidencia de malignidad a los 10 años de seguimiento5, en general su hallazgo es un signo de alerta de enfermedades subyacentes, y en ocasiones de alarma ante trastornos graves6.
No hemos encontrado estudios de causas ni de frecuencia de esplenomegalia en AP, ni en pacientes hospitalizados en España.
El estudio más importante es el realizado en varios hospitales de California retrospectivamente, de pacientes hospitalizados con esplenomegalia entre 1913 y 1995. Las cifras varían bastante en función del período de estudio y, sobre todo, de los hospitales, pero globalmente hubo un predominio de las enfermedades hematológicas, que representaron entre el 16 y el 66% de los diagnósticos, las enfermedades hepáticas (11-41%), las infecciones (16-36%), las enfermedades inflamatorias o congestivas (4-10%) y las esplénicas primarias incluidas por depósito (1-6%)7.
En los países en desarrollo, sin embargo, la causa más frecuente puede ser las enfermedades parasitarias, con estudios que describen como causa de esplenomegalia masiva en áreas endémicas de África (en un 31-76%) la esplenomegalia hiperreactiva por malaria; dicho porcentaje se eleva al 80% en Papúa Nueva Guinea8.
Las enfermedades hematológicas se asociaron significativamente con esplenomegalia masiva, adenopatías y elevación de líneas celulares (citosis) en sangre; las hepáticas con hepatomegalia, alteración de las pruebas hepáticas y citopenias; y las infecciosas con fiebre9.
¿Para qué sirve el bazo?
El bazo contiene tres compartimentos funcionales interrelacionados: la pulpa roja, la blanca y la zona marginal10.
Funciona como un filtro fagocítico, eliminando células envejecidas o dañadas, partículas sólidas del citoplasma de los hematíes, y microrganismos circulantes; y también fabrica anticuerpos.
Las bacterias opsonizadas (cubiertas por complemento u otras moléculas) son destruidas eficientemente en el bazo y el hígado. Las encapsuladas, pobremente opsonizadas, lo hacen en el bazo a través de inmunoglobulinas (Ig)M, producidas en células B de memoria de la zona marginal.
Además influye en la regulación del flujo portal, y en circunstancias patológicas tiene gran capacidad de hematopoyesis extramedular.
¿Por qué se producen alteraciones en el bazo?11
Los mecanismos fisiopatológicos para la esplenomegalia comprenden:
- Hiperplasia del sistema reticuloendotelial en enfermedades infecciosas, inmunológicas y en las que se produce destrucción de hematíes anómalos.
- Hipertensión portal de distintas causas.
- Lesiones expansivas malignas o benignas.
- Hematopoyesis extramedular en la mielofibrosis o los síndromes mieloproliferativos.
- Infiltración de sustancias como amiloide o lípidos.
Al estar muy vascularizado y ser su cápsula fina, los traumatismos de la cavidad abdominal u otras causas (neoplasias, infecciones, inflamatorias, fármacos, mecánicas) pueden producir la rotura del órgano o la aparición de hematomas que aumenten su tamaño12.
Independientemente del mecanismo fisiopatológico o la causa de la esplenomegalia (tabla 1), esta puede cursar con dos situaciones clínicas:
Hiperesplenismo
El bazo secuestra y destruye cantidades excesivas de hematíes, leucocitos o plaquetas, por alteraciones del flujo sanguíneo esplénico o producción de anticuerpos frente a cualquiera de estas células, haciéndolas más vulnerables a la acción de los macrófagos esplénicos. Está relacionado con el tamaño del bazo y se requiere para el diagnóstico de una celularidad medular normal o hiperplásica de la o las series deficitarias en la sangre periférica.
Hipoesplenismo
Es la disminución de la función, y su ausencia total, la asplenia. Puede ser por esplenectomía, autoesplenectomía por infartos esplénicos repetidos o funcional por enfermedades propias o que afectan al bazo. Puede haber elevación de series sanguíneas y son pacientes de alto riesgo de infecciones sobre todo por gérmenes encapsulados.
¿Cómo se explora el bazo?3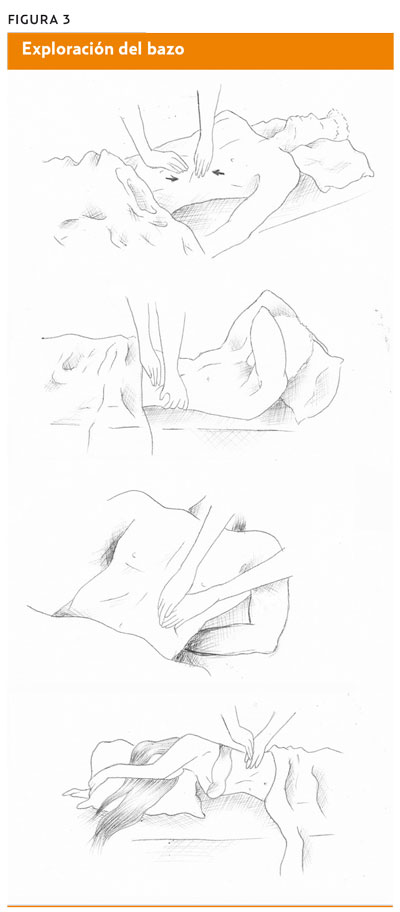
El bazo está situado en la cúpula izquierda del abdomen, en íntima relación con el cuerpo gástrico, la cola del páncreas, el riñón izquierdo y el colon. Su aumento patológico hace palpable el polo inferior, que se desplaza hacia abajo y medialmente.
El diagnóstico diferencial incluye otras masas palpables en esa área, como el aneurisma de aorta (pulsátil), la tumoración renal o digestiva (no móviles con la respiración), la hernia o la hepatomegalia.
La exploración se basa fundamentalmente en la palpación y la percusión. Entre las técnicas de palpación cabe destacar tres, que requieren lograr la máxima relajación del paciente en decúbito supino, a lo que puede contribuir una leve flexión del cuello o las rodillas (figura 3).
- En la palpación bimanual, la mano izquierda se coloca en el borde costal inferior izquierdo empujando la piel hacia el margen costal, permitiendo hundir bajo las costillas la yema de los dedos de la mano derecha y sentir el descenso del bazo con la inspiración profunda.
- En el peloteo, la mano izquierda rodea la pared costal posterior izquierda y levanta, usando la mano derecha para recibir los impulsos que pueden ser transmitidos por un órgano aumentado.
- Explorando desde el hombro izquierdo del paciente, este coloca su puño izquierdo en la espalda a nivel de la undécima costilla para empujar el bazo hacia delante. Las yemas de los dedos se introducen bajo el reborde costal para palpar el bazo mientras el paciente hace respiraciones profundas.
Para la percusión se han descrito tres métodos con el paciente en decúbito supino o lateral derecho preferentemente, para detectar matidez en el llamado espacio de Traube (delimitado entre la sexta costilla, la línea media axilar y el margen costal inferior izquierdo).
La concordancia positiva entre palpación y percusión ha demostrado una sensibilidad y especificidad del 46 y 97%13, respectivamente.
Conviene describir en centímetros desde el reborde costal izquierdo el tamaño del bazo. Se habla de esplenomegalia masiva cuando se extiende al cuadrante inferior izquierdo, o cruza la línea media del abdomen.
La esplenomegalia masiva reduce el diagnóstico diferencial a las enfermedades mieloproliferativas, los linfomas, la enfermedad de Gaucher y la sarcoidosis, la leishmaniasis visceral y la malaria. Entre ellas, las más frecuentes son la leucemia mieloide crónica, la mielofibrosis y el linfoma11.
Sin embargo, las causas probablemente más frecuentes en AP cursan con tamaños medianos o discretos.
¿Cuáles pueden ser las causas más frecuentes de esplenomegalia en Atención Primaria? (tabla 2)
Hipertension portal
Síndrome clínico definido por un gradiente de presión venosa entre las venas porta y cava inferior superior a 5 mmHg.
La hipertensión portal (HTP) cirrótica se asocia con un elevado gradiente de presión hepático venoso, por elevación de la resistencia sinusoidal.
Muchas entidades clínicas cursan incrementando la presión en el sistema venoso portal, lo que implica de forma retrógrada el aumento del bazo, el retraso en el flujo circulatorio esplénico y la aparición de hiperesplenismo .
Aunque no hay estudios en nuestro medio, la prevalencia de las hepatopatías crónicas hace que puedan ser la causa por la que con mayor frecuencia se encuentre una esplenomegalia en AP, en su evolución a cirrosis hepática. La presencia de hepatomegalia, la alteración de las pruebas hepáticas y la historia clínica previa ayudarán a establecer el diagnóstico.
Algunas de las causas de HTP no cirrótica14 son:
- Obstrucciones venosas en el territorio portal.
- Alteraciones hepáticas de varias causas (infecciosas, parasitarias como la esquistosomiasis, tóxicas, enfermedad poliquística, enfermedades de la vía biliar, granulomatosas, idiopáticas).
- Obstrucciones en las venas suprahepáticas (síndrome de Budd-Chiari), en la vena cava inferior; y patologías que cursan con hipertensión pulmonar o insuficiencia cardíaca derecha.
La clínica de HTP (varices esofágicas, trombopenia, esplenomegalia) con relativa preservación de la función hepática orientará a estos procesos, cuyo manejo se basa en el control y la profilaxis del sangrado por varices, como en la HTP cirrótica.
Enfermedades hematológicas
Entre las malignas, la más común es el linfoma, causado por la transformación clonal de linfocitos B o T. El linfoma no Hodgkin de células B representa el 80% del total15.
En el bazo, el linfoma puede ser primario o parte de la enfermedad diseminada.
La clínica se presenta con adenopatías dolorosas y pueden estar presentes los llamados síntomas B (fiebre, pérdida de peso y sudoración nocturna que obliga a cambiar la ropa o la cama). Puede haber una significativa pancitopenia y esplenomegalia masiva.
Los síndromes mieloproliferativos crónicos afectan a la célula madre pluripotencial e incluyen la leucemia mieloide crónica, la policitemia vera, la trombocitosis esencial y la mielofibrosis primaria. Esta última es la que más causa esplenomegalia masiva, por hematopoyesis extramedular, y cursa con pancitopenia por la fibrosis de la médula ósea, a diferencia del resto que cursan con citosis16.
La leucemia linfática crónica y las leucemias agudas son otras hemopatías malignas que pueden cursar con esplenomegalia y citosis.
Entre las enfermedades benignas destacan las hemoglobinopatías y trombopatías. En la anemia de células falciformes, además de hemólisis, se pueden dar infartos esplénicos por secuestro celular en los sinusoides.
La esferocitosis no suele dar clínica hasta edades medias. Las anemias hemolíticas autoinmunitarias pueden producir esplenomegalias masivas y de instauración aguda.
Infecciones
La esplenomegalia puede acompañar como signo clínico a muchas infecciones de todas las etiologías.
Entre las víricas destaca por su frecuencia la mononucleosis infecciosa (MI) producida por el virus de Epstein-Barr (VEB), seguido del citomegalovirus (CMV). La MI es un cuadro autolimitado que afecta sobre todo a personas jóvenes y cuya tríada clásica es: faringitis, fiebre y adenopatías. Se suele acompañar de cansancio, petequias palatinas posteriores, y elevación de transaminasas; puede haber rash o esplenomegalia. Esta es el resultado de la infiltración linfocítica alargando el bazo más allá de la protección de la caja torácica y asociando cambios estructurales que lo hacen susceptible de rotura espontánea o traumática (riesgo bajo 0,1-0,5%)17. La rotura se suele dar entre los días 4 y 21 desde el inicio de los síntomas, pero ha habido casos hasta casi 2 meses después.
Entre las infecciones bacterianas destacan en la producción de esplenomegalia la endocarditis bacteriana, la brucelosis y la tuberculosis.
La malaria y la leishmaniasis son dos enfermedades parasitarias que cursan con esplenomegalias masivas. Esta última se acompaña de pancitopenia y elevación de reactantes de fase aguda y se trata en nuestro medio con anfotericina B liposomal (grado de recomendación B)18.
En el paciente presentado se sospechó y confirmó leishmaniasis visceral, en el marco del brote epidémico que desde 2009 afecta a la zona sur de Madrid, con 644 casos hasta mayo de 2015.
Otras causas
Entre la miscelánea de patologías que cursan con esplenomegalia es destacable, por su carácter masivo, la enfermedad de Gaucher.
Varios trastornos de la inmunidad pueden implicar el crecimiento patológico del bazo, como la artritis reumatoide, el lupus, la sarcoidosis y la enfermedad inflamatoria intestinal o celíaca grave. Estas entidades además implican un hipoesplenismo funcional10.
Las pruebas de imagen pueden mostrar masas esplénicas como causa del crecimiento del órgano, sólidas como tumoraciones benignas o malignas19, o colecciones líquidas por abscesos (muy raro) o hematomas. Estos últimos pueden tener un antecedente traumático de incluso 1 año, y haber permanecido intraparenquimatosos o subcapsulares; o deberse a causas no traumáticas.
¿Cómo iniciar el estudio de una esplenomegalia?20
La exploración física debe ser completa y minuciosa, con especial atención a los siguientes signos:
- Constantes.
- Fiebre.
- Adenopatías.
- Signos de anemia.
- Petequias.
- Estigmas de endocarditis y hepatopatía.
- Hepatomegalia o masas abdominales.
- Soplos cardíacos o abdominales.
- Edemas.
La anamnesis exhaustiva debe empezar por los síntomas que produce el crecimiento del bazo (dolor en el hipocondrio izquierdo, saciedad precoz) y los signos derivados del hiperesplenismo (anemia, leucopenia, trombopenia). Debe recoger la presencia de síntomas generales como fiebre, sudoración, pérdida de peso, adenopatías, artromialgias y síndrome constitucional.
Conocer los antecedentes familiares y personales con especial atención a los hábitos tóxicos y los factores de riesgo para enfermedades infecciosas y vasculares.
Preguntar siempre por antecedentes traumáticos, especialmente ante una esplenomegalia aislada y dolorosa, o con inestabilidad hemodinámica.
La actitud inicial estará determinada fundamentalmente por la velocidad de instauración de la esplenomegalia, la gravedad, la clínica acompañante y la sospecha diagnóstica.
Exploraciones complementarias
Está indicado confirmar el hallazgo exploratorio con una prueba de imagen. Se ha estudiado ampliamente la correlación entre la ecografía y otras pruebas como la tomografía computarizada (TC) o la resonancia magnética (RM) con bazos obtenidos por esplenectomía o autopsia21. En AP se puede solicitar o realizar una ecografía abdominal que confirme el hallazgo exploratorio e informe sobre la estructura del órgano y sobre el resto de órganos abdominales que puedan estar implicados en los trastornos potencialmente causantes22.
Está indicada también una radiografía simple de tórax para descartar adenopatías u otros hallazgos patológicos que puedan orientar el diagnóstico.
Junto a las pruebas de imagen se puede iniciar un estudio analítico común a la mayoría de los pacientes, que comprendería:
- Hemograma, coagulación y velocidad de sedimentación globular (VSG)
- Función renal e iones, pruebas de función hepática, proteína C reactiva (PCR), lactato deshidrogenasa (LDH), vitamina B12, ácido fólico, y perfil férrico.
- Anticuerpos antinucleares (ANA).
- Factor reumatoide (FR).
- Serologías del virus de la hepatitis B (VHB) y C (VHC).
- Prueba de Paul-Bunnell.
- Sistemático y sedimento urinario.
En pacientes seleccionados, en función de la sospecha clínica:
- Prueba de Coombs.
- Reticulocitos.
- Electroforesis de hemoglobina.
- Enzima conversora de la angiotensina.
- Espectro electroforético.
- Proteína de Bence Jones en orina.
- Anticuerpos antitransglutaminasa.
- Extensión y gota gruesa para Plasmodium.
- Hemocultivos.
- Cultivo y baciloscopia (BK) de esputo.
- Serologías del virus de la inmunodeficiencia humana (VIH), CMV, toxoplasmosis, Brucella, leishmaniasis.
- TC/RM.
- Ecocardiograma.
- Punción aspirativa con aguja fina (PAAF) de adenopatía (si hay).
Si tras los estudios iniciales y los seleccionados en función de la sospecha clínica, que pueden haber requerido ya la derivación a atención especializada, se siguiera sin diagnóstico, podría estar indicada la punción de médula ósea, la biopsia de hígado o bazo (inusual en España) e incluso la esplenectomía diagnóstica. Habrá que valorar que un grupo de pacientes con esplenomegalia aislada no desarrollan enfermedad grave y puede ser apropiado esperar y vigilar20.
Criterios de derivación
Ante un paciente con esplenomegalia de instauración aguda o subaguda, afectación importante del estado general, dolor intenso e incoercible, inestabilidad hemodinámica o datos de alarma como petequias, masa abdominal acompañante, fallo orgánico (insuficiencia cardíaca, respiratoria, renal o hepática, sepsis), hemorragia digestiva, datos de hemólisis, o con sospecha de etiología infecciosa no vírica; se hará derivación a urgencias hospitalarias.
Una instauración subaguda sin afectación crítica, o crónica permite realizar un estudio inicial desde AP y derivar al paciente a atención especializada, si procede, para diagnóstico o manejo compartido.
Se hará una derivación preferente o por sospecha de malignidad ante la sospecha de hemoglobinopatías congénitas no conocidas previamente o hemopatías malignas; a hematología.
Ante la sospecha de enfermedades de depósito o autoinmunitarias de curso crónico, etiología infecciosa sin diagnosticar o lesiones esplénicas aisladas, se derivará al paciente a medicina interna.
La preferencia o no de la derivación tendrá que ver con la afectación y el estado general del paciente, y con la dificultad de manejo por parte del médico de familia.
Las esplenomegalias por HTP sin diagnóstico etiológico se derivarán de forma preferente a digestivo, excepto las claramente secundarias a insuficiencia cardíaca congestiva.
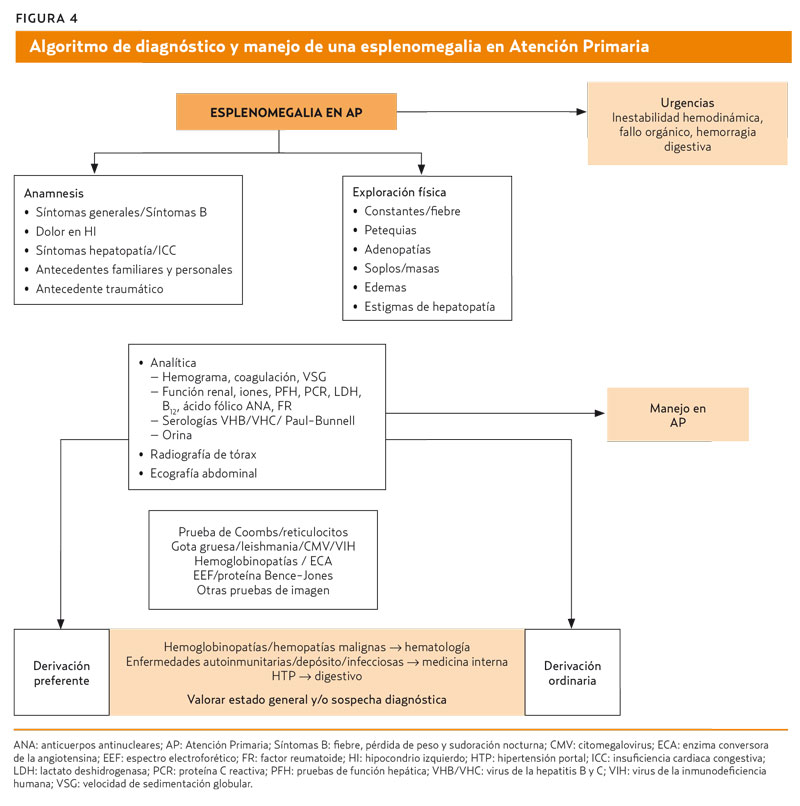
Se propone un algoritmo diagnóstico y de manejo en la figura 4.
Cómo manejar algunas situaciones especiales
En general, el tratamiento de la esplenomegalia no es más que el tratamiento de la entidad subyacente o causante.
En el caso de las infecciones víricas sin tratamiento es-pecífico como la mononucleosis infecciosa, de manejo preferentemente en AP, se recomienda reposo (no estricto en cama), hidratación y analgesia. No se aconseja administrar aciclovir (grado de recomendación B). En caso de obstrucción de la vía aérea por edema laríngeo se pueden emplear corticoides (grado de recomendación B)23.
Si se trata de jóvenes deportistas, se recomienda la suspensión de la actividad física hasta que el paciente se encuentre afebril, asintomático y bien hidratado (grado de recomendación C). El entrenamiento se puede iniciar gradualmente a las 3 semanas, y evaluar el tamaño esplénico por ecografía, valorando individualmente el riesgo de rotura. En el caso de deportes de contacto se sugiere esperar un mínimo de 4 semanas desde el inicio de la enfermedad (grado de recomendación C)24.
En cuanto a la esplenectomía, con la excepción de las lesiones esplénicas aisladas, por sí misma no es curativa. Puede estar indicada o considerada en varios trastornos hematológicos, rotura traumática o no, abscesos, eventos vasculares, adyuvancia a tratamientos, o como método diagnóstico; tras una valoración individual, dada la morbilidad y mortalidad del procedimiento11.
En el seguimiento de los pacientes esplenectomizados o con hipoesplenismo funcional10 (tabla 3), las medidas de control más importantes para prevenir las infecciones son la vacunación, la profilaxis antibiótica y la educación sanitaria.
Los comités de consenso nacionales e internacionales25 recomiendan la vacunación antineumocócica, anti-Haemophilus influenzae B y antimeningocócica en estos pacientes (grado de recomendación A). Estas vacunas deben ser administradas tan pronto se reconozca un estado de hipoesplenismo y recibir también la vacuna antigripal anualmente (grado de recomendación B).
Lecturas recomendadas
Schrier SL. Approach to the adult patient with splenomegaly and other splenic disorders. In: UpToDate 2015.
Revisión sistemática de la evidencia más actualizada sobre los trastornos que implican al bazo y su patología, así como de los tratamientos, organizada por temas que facilitan la lectura.
Pozo AL, Godfrey EM, Bowles KM. Splenomegaly: Investigation, diagnosis and management. Blood Rev.2009;23:105-11.
El mejor material encontrado para enfocar el estudio diagnóstico y el manejo de la esplenomegalia, con sugerencias sobre las exploraciones complementarias a realizar.
Di Sabatino A, Carsetti R, Corazza GR. Post-splenectomy and hyposplenic states. Lancet. 2011;378:86-97.
Una buena revisión de la fisiología del órgano y su hipofunción, para conocer bien este estado y ayudar en el manejo de estos pacientes.
Bibliografía
- Brown NF, Marks DJB, Smith PJ, Bloom SL. Splenomegaly. Br J Hosp Med (Lond). 2011;72:M166-9.
- Arkles LB, Gill GD, Molan MP. A palpable spleen is not necessarily enlarged or pathological. Med J Aust. 1986;145:15-7.
- Yang JC, Rickman LS, Bosser SK. The clinical diagnosis of splenomegaly. West J Med. 1991;155:47-52.
- Robertson F, Leander P, Ekberg O. Radiology of the spleen. Eur Radiol. 2001;11:80-95.
- Ebaugh FG, McIntyre OR. Palpable spleens: ten-year follow-up. Ann Intern Med. 1979;90:130-1.
- Motyckova G, Steensma DP. Why does my patient have lymphadenopathy or splenomegaly? Hematol Oncol Clin North Am. 2012;26:395-408.
- O’Reilly RA. Splenomegaly in 2,505 patients at a large university medical center from 1913 to 1995. 1963 to 1995: 449 patients. West J Med. 1998;169:88-97.
- Leoni S, Buonfrate D, Angheben A, Gobbi F, Bisoffi Z. The hyper-reactive malarial splenomegaly: a systematic review of the literature. Malar J. 2015;14:185.
- Swaroop J, O’Reilly RA. Splenomegaly at a university hospital compared to a nearby county hospital in 317 patients. Acta Haematol. 1999;102:83-8.
- Di Sabatino A, Carsetti R, Corazza GR. Post-splenectomy and hyposplenic states. Lancet. 2011;378:86-97.
- Schrier SL, Mentzer WC, Tirnauer JS. Approach to the adult patient with splenomegaly and other splenic disorders. In: UpToDate, Mentzer WC (Ed), UpToDate, Waltham, MA, 2015.
- Renzulli P, Hostettler A, Schoepfer AM, Gloor B, Candinas D. Systematic review of atraumatic splenic rupture. Br J Surg. 2009;96:1114-21.
- Barkun AN, Camus M, Green L, Meagher T, Coupal L, De Stempel J, et al. The bedside assessment of splenic enlargement. Am J Med. 1991;91:512-8.
- Khanna R, Sarin SK. Non-cirrhotic portal hypertension-diagnosis and management. J Hepatol. 2014;60:421-1.
- Ansell SM. Non-Hodgkin Lymphoma: Diagnosis and Treatment. Mayo ClinProc. 2015;90:1152-63.
- Spivak JL. Narrative review: Thrombocytosis, polycythemia vera, and JAK2 mutations: The phenotypic mimicry of chronic myeloproliferation. Ann Intern Med. 2010;152:300-6.
- Turner J, Garg M. Splenomegaly and sports. Curr Sports Med Rep. 2008;7:113-6.
- Control of the Leishmaniases. Report of a meeting of the WHO Expert Committee on the Control of Leishmaniases, Geneva, 22-26 March 2010. WHO Technical Report Series 949. [Internet.] WHO 2010. Disponible enwww.who.int
- Wan YL, Cheung YC, Lui KW, Tseng JH, Lee TY. Ultrasonographic findings and differentiation of benign and malignant focal splenic lesions. Postgrad Med J. 2000;76:488-93.
- Pozo AL, Godfrey EM, Bowles KM. Splenomegaly: Investigation, diagnosis and management. Blood Rev. 2009;23:105-11.
- Downey MT. Estimation of splenic weight from ultrasonographic measurements. Can Assoc Radiol J.1992;43:273-7.
- Salcedo Joven I, Segura-Grau A, Díaz Rodríguez N, Segura-Cabral JM. Ultrasound of spleen and retroperitoneum. Semergen. 2015 Apr 16. pii: S1138-3593(15)00068-4. doi: 10.1016/j.semerg.2015.02.007. [Epub ahead of print]
- Aronson MD, Auwaerter PG. Infectious mononucleosis in adults and adolescents. In: UpToDate, Hirsch MS (Ed), UpToDate, Waltham, MA, 2014.
- Becker JA, Smith JA. Return to play after infectious mononucleosis. Sports Health. 2014;6:232-8.
- Davies JM, Lewis MPN, Wimperis J, Rafi I, Ladhani S, Bolton-Maggs PH; British Committee for Standards in Haematology. Review of guidelines for the prevention and treatment of infection in patients with an absent or dysfunctional spleen: prepared on behalf of the British Committee for Standards in Haematology by a working party of the Haemato-Oncology task force. Br J Haematol. 2011;155:308-17.




