La atención al enfermo con patologías crónicas no es una novedad en el contexto de la Atención Primaria de Salud (APS). Sin embargo, el aumento de la supervivencia de estas personas ha facilitado la existencia de un nuevo grupo de pacientes, con enfermedades crónicas y situaciones diversas, que dificultan su calidad de vida más allá de las propias características de dicha enfermedad. Los centros de salud se ven desbordados, y con ellos, los servicios de urgencias, las plantas hospitalarias de prácticamente todas las especialidades médicas... Desbordados por las necesidades de este grupo creciente de pacientes. Sistemas sobrecargados, con grandes problemas económicos que ven cómo los presupuestos se agotan en esta incesante avalancha. Profesionales frustrados, dedicados a tratar a unos enfermos cuyos retos no están en las guías clínicas que conocen. Y pacientes y familias desorientados en un ir y venir de un lado a otro. ¿Será cosa de la complejidad?
¿Qué entendemos por «complejidad clínica»?
El concepto de complejidad clínica viene definido por la dificultad en la gestión de la atención de un paciente y la necesidad de aplicarle planes individuales específicos a causa de la presencia o la concurrencia de enfermedades, de su manera de utilizar los servicios o de las características de su entorno1.
Así, ante una serie de necesidades de gestión difícil que tiene la persona (necesidades complejas), la complejidad reside tanto en el propio perfil de necesidades como en la dificultad para darle una respuesta adecuada.
¿Qué es un paciente crónico complejo?
Si por enfermedad crónica (EC) entendemos aquella enfermedad de curso evolutivo largo, un paciente crónico complejo (PCC) es aquella persona con una enfermedad (o más de una) de larga evolución, cuya gestión clínica es percibida como especialmente difícil por sus profesionales referentes. Un subgrupo de estos enfermos crónicos son los pacientes crónicos complejos avanzados (PCA), con unas características especiales1.
Diversos estudios epidemiológicos2 permiten establecer una prevalencia poblacional de PCC de alrededor del 5%, de los cuales un 1% correspondería a PCA.
¿Cuáles son las bases del proceso de identificación de las personas con necesidades complejas?
Las bases para la identificación de las personas como PCC o PCA, más allá de los sistemas de estratificación que con mayor o menor fortuna se están implementando en las diferentes comunidades autónomas (véase «No todo es clínica» en este mismo monográfico), serían, tal como se detallan en la figura 1:
- Adoptar un marco de referencia conceptual que incorpore los criterios clínicos que sugieren la complejidad, por ejemplo, multimorbilidad, polifarmacia, múltiples ingresos, etc.
- Aplicar un criterio profesional subjetivo de singular complejidad.
- Fijar un principio de mejora a partir de la identificación, desde una visión Triple Aim/Triple Meta3.
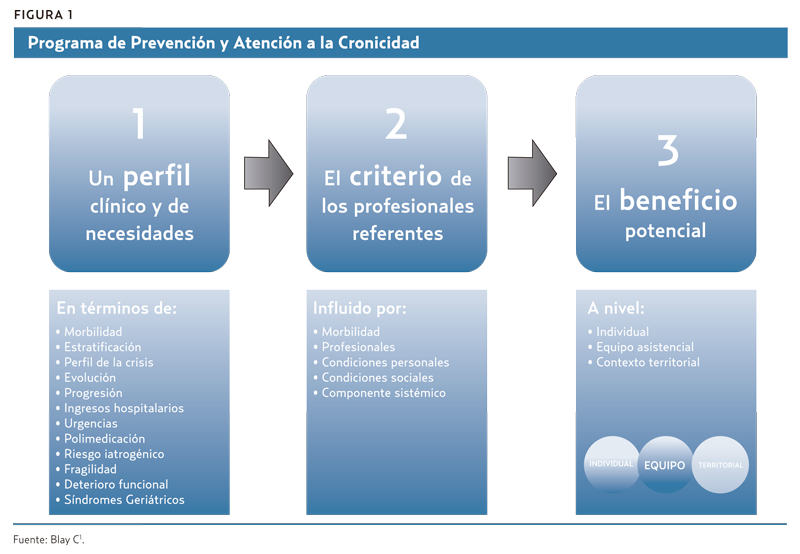
En Catalunya, se ha implementado, durante el Pla de Salut 2011-2015, esta sistemática de identificación, y hay estudios aún no publicados que sugieren que las personas identificadas corresponden a los grupos de pacientes con mayor probabilidad de ingreso, reingreso, consumo de fármacos, utilización de servicios de urgencias o de consultas al centro de Atención Primaria (CAP)4. Por lo tanto, podemos decir que esta identificación cumpliría el objetivo de determinar, en la población general, a aquellos enfermos con necesidades más complejas y abre la posibilidad de actuar precozmente sobre ellos.
Una vez identificados, ¿qué nos proponemos hacer con nuestros pacientes?
Saber qué necesidades tienen, qué es lo que condiciona realmente su demanda y la hace «compleja», es el primer paso para poder ofertar una respuesta adecuada y útil. Efectiva y eficiente. Esta valoración integral la lidera el profesional referente, la mayoría de las veces, el médico de familia. La persona enferma, y en muchos casos la familia cuidadora, participan en este proceso de manera activa y corresponsable. Aunque el horizonte deseable sería hacerlo a todas las personas identificadas, es necesario priorizar basándose en el beneficio potencial esperable, según el juicio clínico de ese profesional de referencia.
Hay muchas formas de detectar las necesidades de las personas y a menudo se hace aplicando baterías de test. En todo caso, la valoración no ha de constituir un conjunto de test acumulados, sino la compilación de información sustancial de la persona (con y para ella), que ha de generar las condiciones reflexivas sobre las cuales:
- identificar las necesidades;
- conocer los valores y las preferencias; y
- establecer los objetivos de atención (teniendo en cuenta los objetivos que se desea conseguir en un contexto de estabilidad, así como las posibles causas de descompensación, crisis, claudicación del entorno y, sobre todo, considerar las expectativas y las opiniones de la persona atendida). Un ejemplo clásico de esta forma de proceder es la denominada valoración geriátrica integral5.
Y después de la valoración, ¿cuál es el siguiente paso?
El abanico de necesidades y preferencias que proporcionan la valoración integral y la planificación de decisiones anticipada permiten determinar los objetivos de atención y las actuaciones proactivas y reactivas que hay que efectuar. Así mismo, la valoración integral hace posible priorizar las actuaciones que la mayoría de las veces serán más eficientes si nos fijamos en objetivos funcionales y no tanto en disminuir la carga de morbilidad.
El plan de atención resultante servirá a los profesionales referentes para abrir nuevas miradas y una comprensión operativa y, a la vez, para asegurar que las mejores prácticas serán también aplicadas cuando ellos no estén presentes y la persona necesite ser atendida. Y lo hace, además, con el enfermo y su familia como co-creadores del mismo, dotándolo de una dimensión nueva, esencial y en cierta forma, revolucionaria.
¿Cuál es el papel del médico de familia en todo esto?
El criterio clínico del profesional (o equipo de profesionales) de referencia es desde donde se articulan el resto de las acciones. En la gran mayoría de los casos, ese equipo de referencia es el equipo de Atención Primaria (EAP). El mismo que se ve desbordado por la demanda creciente de estos enfermos va a ser ahora el que capitanee esta «nueva atención», en estrecha relación con otros múltiples actores que se unirán en el objetivo consensuado. Las prácticas colaborativas con otros recursos (hospitalarios, servicios sociales, de salud mental, etc.) no son ya discutibles si queremos realmente dar la respuesta que se nos pide.
¿Qué nos depara el futuro?
El futuro nos conduce, con toda seguridad, a un modelo excelente de atención centrada en la persona, como garante de la respuesta óptima a las necesidades de los pacientes y a las prácticas colaborativas entre profesionales e instituciones, como paradigma de la atención integral e integrada de máxima calidad, contando con las tecnologías de la información y la comunicación (TIC) y con elementos de evaluación continuada.
Bibliografía
- Blay C, Limón E. (Coord.) Bases para un modelo catalán de atención a las personas con necesidades complejas: conceptualización e introducción a los elementos operativos. [Internet.] Barcelona: Departament de Salut; 2016. [consultado el 9 de enero de 2017]. Disponible en: http://salutweb.gencat.cat/web/.content/home/ambits_tematics/linies_dactuacio/model_assistencial/atencio_al_malalt_cronic/documents/arxius/bases_modelo_personas_complejidad.pdf
- Gómez-Batiste X, Martínez-Muñoz M, Blay C, Amblàs J, Vila L, Costa X, et al. Prevalence and characteristics of patients with advanced chronic conditions in need of palliative care in the general population: a cross-sectional study. Palliat Med. 2014;28:302-11. doi: 10.1177/0269216313518266.
- Berwick DM, Nolan TW, Whittington J. The triple aim: care, health, and cost. Health Aff (Millwood).2008;27:759-69. doi: 10.1377/hlthaff.27.3.759
- Allepuz A, Piñeiro P, Molina JC, Jou V, Gabarró J. Evaluación económica de un programa de coordinación entre niveles para el manejo de pacientes crónicos complejos. Aten Primaria. 2015;47(3):134-40.
- Rubenstein L, Goodwin M, Hadley E, Patten SK, Rempusheski VF, Reuben D, et al. Working Group Recommendations: targeting criteria for geriatric evaluation and management research. J Am Geriatr Soc. 1991;39:S37-S41.
|
Nota:
En el monográfico se abordan diferentes situaciones clínicas, y en todas ellas, los autores han hecho un importante esfuerzo para ofrecer al lector el grado de evidencia de las propuestas de intervención. Sin embargo, es necesario destacar que los estudios de evidencia son muy difíciles de llevar a cabo en este escenario de enfermedad avanzada. La fragilidad de estos enfermos, la repercusión de algunos síntomas como la disnea, que impide el uso de placebo, las garantías éticas necesarias en estos estudios, etc., son impedimentos para llevar a cabo estos trabajos de investigación. Así pues, hay recomendaciones «fuertes» que, sin embargo, no están acompañadas de estudios de gran potencia estadística a su favor. |




Rafael I. 24-05-17
Un título muy sugerente...? y una visión muy utópica! La manera en la que se está intentando dar respuesta a estas necedidades crecientes es sobrecargar indefinidamente a la Atención Primaria, sin darle los recursos necesarios para ello.? Ánimo, de todas formas! Ya que es imposible llegar a Ítaca, al menos inentemos disfrutar del viaje.Saludos: Rafael Llanes. Quijorna (Madrid)