Puntos clave
- Las intoxicaciones requieren un correcto abordaje del paciente desde Atención Primaria (AP).
- No debemos olvidar en la anamnesis y exploración del paciente que este puede ocultar parte de las sustancias que haya consumido, en cantidad o en tipo.
- Evaluación inicial del paciente mediante la aproximación ABCDE e identificar e iniciar tratamiento de aquellas situaciones de riesgo vital.
- No demorar el tratamiento cuando no se sepa con certeza el tóxico.
- La derivación del paciente a los servicios de urgencia hospitalaria se basa en la gravedad del cuadro clínico y la sustancia tóxica responsable.
- Es necesario realizar parte de lesiones y registrarlo en la historia clínica.
¿A qué nos referimos?
 Un tóxico es cualquier sustancia que, al entrar en contacto con el organismo, produce un efecto perjudicial a través de una reacción química.
Un tóxico es cualquier sustancia que, al entrar en contacto con el organismo, produce un efecto perjudicial a través de una reacción química.
Una intoxicación se produce por la exposición, ingestión, inyección o inhalación de una sustancia tóxica.
Distintos estudios epidemiológicos realizados en España1,2 estiman una tasa de 234 intoxicaciones por cada 100.000 habitantes (105.000 intoxicaciones al año) que requieren atención hospitalaria. La media de edad es de 36 años, siendo más frecuentes en los hombres (59,6%). La intoxicación voluntaria no etílica es la más habitual, seguida de la alcohólica y, en mucha menor medida, la debida a drogas ilegales y las de causa accidental. La digestiva es la vía principal de entrada del tóxico en el organismo (77,7%), siendo menos comunes otras como la inhalatoria (12%), la cutánea (1,4%) y la ocular (1,2%).
Aunque la mayoría de los pacientes acuden directamente al hospital, un porcentaje que ronda el 9% son atendidos inicialmente en AP.
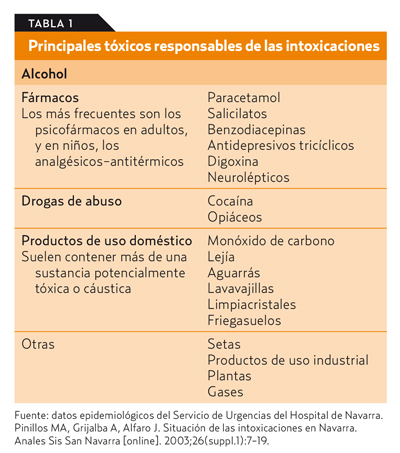
En la tabla 1 se describen las causas más frecuentes de intoxicación.
¿De qué herramientas diagnósticas se dispone?
1. Anamnesis3,4
Debe ser completa y exhaustiva e incluir:
- Antecedentes personales: profesión, antecedentes psiquiátricos, hábitos tóxicos, acceso a tóxicos.
- Relativo al tóxico: vía de administración, dosis, tiempo desde la exposición. Valorar la posible coexistencia de varias sustancias (alcohol, cannabis, cocaína, etc.). Se puede solicitar información al Instituto Nacional de Toxicología y Ciencias Forenses las 24 horas del día (teléfono de información 915620420).
- Medidas iniciales adoptadas.
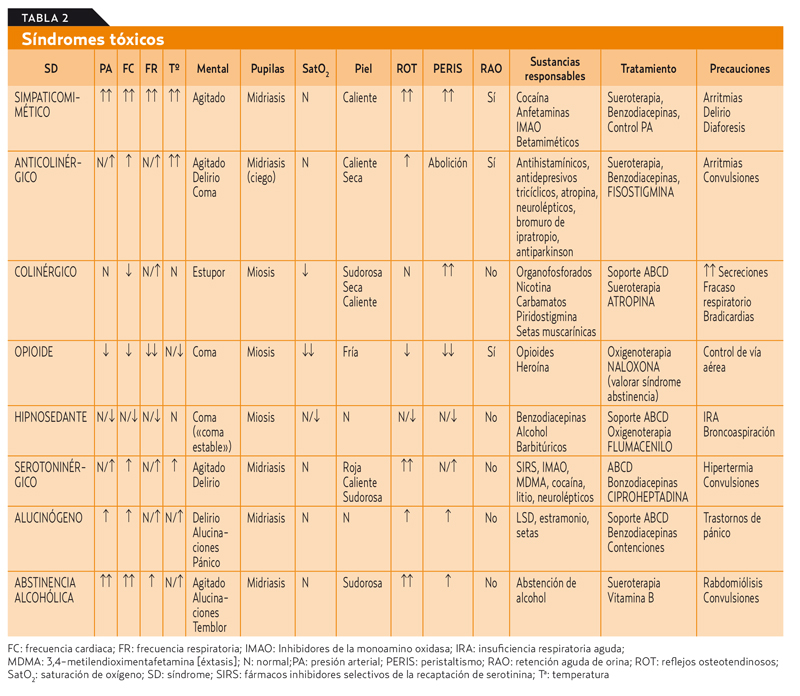
Es frecuente que los síntomas se agrupen en determinados síndromes que pueden orientar hacia el agente causal (tabla 2).
2. Exploración física
Incluirá: signos vitales, exploración cardiovascular y neurológica siguiendo la metodología ABDCE.
Esta valoración se debe repetir con frecuencia (aproximadamente cada hora, dependiendo del estado del paciente) para valorar el curso de la intoxicación y la necesidad de realizar intervenciones adicionales. La mayoría de las manifestaciones clínicas comienzan durante las primeras 3 horas de ingestión o exposición al tóxico, pero con ciertos tóxicos la aparición clínica es tardía.
3. Exploraciones complementarias
Estarán determinadas por la disponibilidad de estas.
- Analítica: hemograma, bioquímica (glucosa, electrolitos, perfil hepático), coagulación.
- Gasometría arterial.
- Análisis toxicológicos: no se precisan en intoxicacionesaccidentales si el paciente está asintomático y los hallazgos clínicos son consistentes con la historia médica. En pacientes con una historia dudosa o si la intoxicación ha sido intencional, se recomienda medir los niveles de paracetamol y salicilatos (son poco sintomáticas incluso con dosis letales y tienen tratamiento específico). Es útil la determinación general de tóxicos en orina, que se debe interpretar con cautela en función del posible consumo crónico y fenómeno de tolerancia. No se debe esperar a tener el resultado para iniciar el tratamiento.
- Electrocardiograma: obligado en todo paciente sintomático o expuesto a agentes potencialmente cardiotóxicos. Valorar especialmente la duración del QRS y el intervalo QTc.
- Radiografía de tórax: en intoxicaciones por gases y vapores irritantes, si hay síntomas de insuficiencia respiratoria o si se sospechan complicaciones (broncoaspiración, Neumonía, Etc.).
- Radiografía de abdomen: podría estar indicada en caso de ingesta de cáusticos, sustancias radiopacas o drogas ilegales ocultas en el tubo digestivo (body-packers).
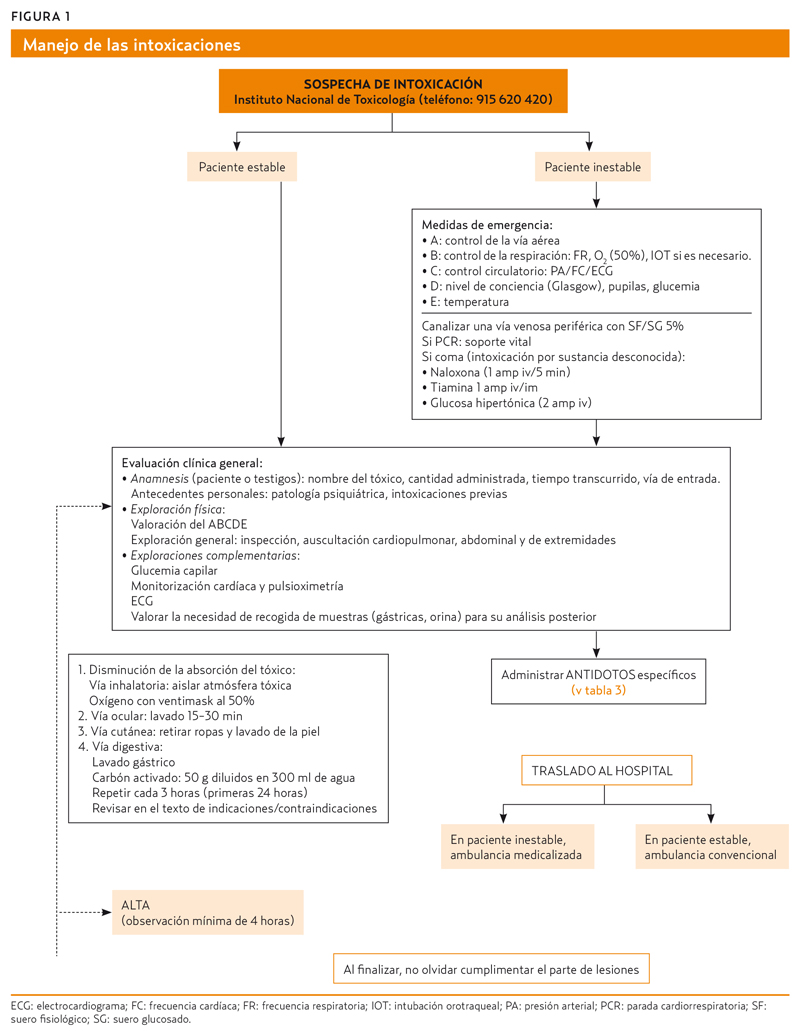
La figura 1 resume la valoración del paciente intoxicado5.
¿Cómo resolverlo?
1. Valoración inicial del paciente6,7
El manejo del paciente intoxicado en AP comienza con una valoración inicial rápida y sistemática, capaz de reconocer al paciente en situación crítica. No es preciso conocer el agente tóxico para actuar. Es útil emplear la secuencia de aproximación ABCDE, teniendo en cuenta las siguientes premisas:
- Tratar aquello que suponga un riesgo vital antes de pasar al siguiente paso de la valoración.
- Valorar el efecto de cada tratamiento administrado.
- Reconocer el momento adecuado para pedir ayuda a personal más entrenado o al servicio de urgencias prehospitalarias.
Los pasos de la aproximación ABCDE son los siguientes:
- A (Airway): vía aérea. Valorar la permeabilidad de la vía aérea y aplicar técnicas para el mantenimiento de esta: inicialmente, maniobra frente-mentón, para posteriormente colocar una cánula orofaríngea (si el paciente tiene muy bajo nivel de conciencia con abolición del reflejo nauseoso), o nasofaríngea, en caso de que el nivel de conciencia sea mejor (reflejo nauseoso conservado) o la vía oral no sea accesible. Posteriormente, si continúa la vía aérea amenazada, será de elección el aislamiento definitivo de esta mediante la intubación. Como excepción, cuando el escenario clínico sugiere una sobredosis de opiáceos, se debe administrar naloxona hasta que se alcanza la inversión de la depresión respiratoria. Además, debe proporcionarse al paciente oxígeno a la mayor concentración posible (mascarilla con reservorio a 15 lpm; mascarilla Venturi al 50% a 10-15 lpm), hasta que se pueda monitorizar la saturación de oxígeno.
- B (Breathing): respiración. Valora la respiración del paciente mediante la exploración física y la monitorización de la saturación de oxígeno. Si se precisa, se recomienda administrar oxígeno, inicialmente a la mayor concentración posible. Posteriormente, ajustar la concentración de oxígeno para mantener una saturación de 94-98%. Tener en cuenta que la intoxicación por monóxido de carbono puede causar hipoxia grave a pesar de unos valores de oximetría falsamente normales. Los pacientes con intoxicación por ácido acetilsalicílico (AAS) inicialmente presentan taquipnea debido a los efectos estimulantes de la aspirina en el centro respiratorio. Esta hiperventilación es beneficiosa y la intubación debe evitarse, si es posible, porque es difícil replicar una ventilación tan alta con ventilación mecánica.
-
C (Circulation): circulación. Valora el estado circulatorio mediante la exploración física y la monitorización de la presión arterial, la frecuencia y el ritmo cardíacos y, si fuera factible, la medición del débito urinario. Se recomienda disponer de dos accesos venosos periféricos de gran calibre (14-16 G). A todo paciente con mala perfusión periférica habrá que administrarle en 5-10 minutos una dosis de carga de cristaloides de 500 ml (si está normotenso) y de 1000 ml (si presenta hipotensión). Si es necesario, se puede repetir la administración de líquidos. El objetivo es, de forma genérica, conseguir una presión arterial sistólica (PAS) superior a 100 mmHg.
Valorar la utilización de suero glucosado al 5% en pacientes con intoxicación etílica aguda o al 50% en los pacientes con intoxicación por salicilatos, y en aquellos con depresión del sistema nervioso central si se desconoce el origen de la intoxicación.
Es importante prestar atención en el paciente intoxicado a las alteraciones del ritmo cardíaco. En caso de arritmias, deben tratarse.
Valorada la circulación, si se conoce el agente causal y se dispone de antídoto específico, es el momento de administrarlo. -
D (Disability): discapacidad. Una vez aseguradas las vías respiratorias, la respiración y la circulación, la atención se dirige hacia la estabilización neurológica y la medición de la glucemia.
En el paciente con depresión del sistema nervioso central, si se desconoce el origen de la intoxicación, se suele emplear la administración empírica de naloxona, tiamina y glucosa hipertónica. No obstante, hay discrepancias entre diferentes trabajos. La tiamina se puede administrar con seguridad antes de la glucosa, pero es poco probable que invierta el coma. Las convulsiones debidas a una intoxicación o abstinencia se tratan mejor con dosis crecientes de benzodiacepinas (por ejemplo, diazepam 5 mg intravenoso (IV), se repiten y se duplican cada 5-10 minutos, según sea necesario). No debe utilizarse flumazemil de forma empírica, ni cuando se sospecha toxicidad por benzodiacepinas, ya que puede precipitar la abstinencia de benzodiacepinas y causar convulsiones. -
E (Exposure): exposición y valoración completa. En esta fase, los objetivos son eliminar la ropa y otros contaminantes externos, medir la temperatura central y tratar la hipotermia o la hipertermia según sea necesario y buscar pistas sobre la historia médica y la naturaleza de la intoxicación.
Se debe reevaluar repitiendo cada uno de los pasos en el mismo orden. Si aparecen datos de alarma, se recomienda contactar con el centro coordinador de urgencias correspondiente para trasladar al paciente a un servicio de urgencias hospitalario.
En caso de que el paciente presente una parada cardiorrespiratoria, se iniciarán de inmediato maniobras de resucitación cardiopulmonar (RCP) teniendo en cuenta que se trata de una de las causas de parada cardiorrespiratoria (PCR) en las que se deben alargar los tiempos de RCP (se han descrito casos de supervivencia tras 90 minutos de RCP).
2. Prevención o disminución de la absorción4,8
Contribuyen a disminuir la absorción de fármacos por vía digestiva:
- Emesis forzada: en desuso por sus potenciales complicaciones (riesgo de broncoaspiración), se emplea fundamentalmente en los niños. Se usa el jarabe de ipecacuana. Está contraindicada en la ingesta de cáusticos, derivados del petróleo, objetos punzantes, alteración de la conciencia, embarazadas e intoxicados menores de 6 meses.
- Lavado gástrico: se considera útil en la primera-segunda hora tras la ingesta, aunque si el tóxico tiene actividad anticolinérgica (retrasa el vaciado gástrico), se puede considerar pasadas 2 horas Está contraindicado en la ingesta de cáusticos y de derivados del petróleo. Siempre se realizará en posición de Trendelenburg y decúbito lateral izquierdo. En pacientes inconscientes se hará solo si están intubados.
- Carbón activado: su principal característica es la absorción de multitud de sustancias químicas (capacidad de adhesión, que secundariamente disminuye la absorción). Útil administrado 1-2 horas tras la ingesta. Se debe asociar a sulfato de magnesio (30 g) o a lactulosa para facilitar la eliminación. Es el mejor método para evitar la absorción del tóxico. Se puede administrar en dosis única de 50-100 g o 1 g/kg disueltos en 250-300 ml de agua. No es útil en la ingesta de alcoholes, cianuro, metales pesados, derivados del petróleo, ácidos y álcalis.
- Laxantes: práctica controvertida. En casos graves y seleccionados, se ha descrito el uso del lavado intestinal total.
Otras vías de intoxicación menos frecuentes son: en caso de contacto de un tóxico en la vía ocular, realizar lavados con suero fisiológico durante 20-30 minutos. Si la vía es la cutánea, retirar la ropa y limpiar la piel primero con agua y a continuación con jabón. La vía inhalatoria, en la mayoría de los casos, requerirá de oxigenoterapia previo al aislamiento de la atmósfera tóxica.
3. Incremento de la eliminación
Menos del 4% de los intoxicados la precisan. Indicado solo en intoxicaciones graves o cuando no existan antídotos específicos.
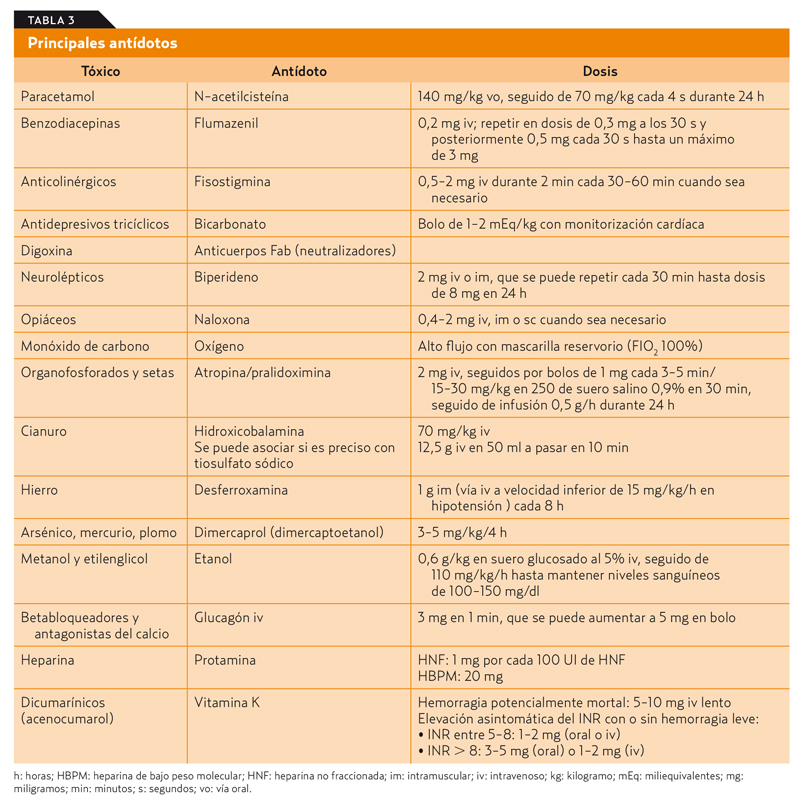
4. Administración de antídotos (tabla 3)
Solo existen antídotos para un reducido número de tóxicos. Siempre hay que ponderar los efectos secundarios de dicho antídoto antes de su administración. Pueden hacer su efecto de dos formas: neutralizando los tóxicos (reacciones antígeno anticuerpo-quelación o por enlace químico) o antagonizando sus efectos (receptor competitivo, activación de la actividad opuesta).
¿Cuándo derivarlo?3,9
Lo más importante es identificar los criterios de alarma que presenta el paciente tras la valoración ABCDE. Si aparecen, hay que activar al servicio de emergencias extrahospitalarias.
Si el paciente inicialmente se encuentra estable, existen otros aspectos que condicionan la necesidad de una derivación hospitalaria:
- Necesidad de observación prolongada. Valorar el tipo de sustancia y vía de administración. Existen algunos fármacos cuya semivida larga requerirán ingreso (antidiabéticos orales, fármacos ahorradores de potasio, etc.).
- Antídotos no disponibles en el centro de salud.
- Necesidad de pruebas complementarias no disponibles desde AP.
- Intoxicación con sospecha de gesto o intento autolítico que requiere valoración por parte de psiquiatría.
Previa a la derivación del paciente, es importante recordar que en las intoxicaciones, salvo estar seguros de que la causa es accidental, se debe realizar parte de lesiones y registrarlo en la historia clínica. La forma de traslado dependerá de la valoración del paciente, así como de la sustancia: ambulancia medicalizada o convencional, acompañado del informe clínico.
¿Por qué no derivarlo?
Tan solo aquellos pacientes que tras la valoración inicial se encuentren estables, se identifique el agente causal y no requieran una observación mayor a 4 horas, podrán ser tratados en el centro de salud.
Bibliografía
- Caballero PJ, Dorado S, Díaz A, García ME, Yubero L, Torres N, et al. Vigilancia epidemiológica de la intoxicación aguda en el área sur de la Comunidad de Madrid. Estudio VEIA 2004. An Med Interna (Madrid). 2008;25(6):262-8.
- Burillo Putze G, Munné Mas P, Dueñas Laita A, Trujillo Martín MM, Jiménez Sosa A, Adrián Martín MJ, et al. Intoxicaciones agudas: perfil epidemiológico y clínico, y análisis de las técnicas de descontaminación digestiva utilizadas en los servicios de urgencias españoles en el año 2006. Estudio HISPATOX. Emergencias. 2008;20:15-26.
- Puga Bello AB, De la Cámara Gómez M, Azálgara Lozada M, Frade Fernández AM. Medidas generales en intoxicaciones agudas en el adulto. Fisterra (revista en Internet). 2011. Disponible en: http://www.fisterra.com/
- Rhyee SH, Traub SJ. General approach to drug poisoning in adults. In UpToDate Grayzel J (Ed). UpToDate Wolters Kluwer. 2017.
- García Morlesín JM, Adánez Martínez MG, Palacín Pahi C, Canals Aracil M. Tratamiento general del paciente intoxicado. Manual de Urgencias y Emergencias. Los 10 problemas de salud que solicitan asistencia urgente. 2.a ed. Barcelona. Semfyc ediciones; 2012.
- Sivilotti ML. Initial management of the critically ill adult with an unknown overdose. In UpToDate: Grayzel J (Ed). UpToDate Wolters Kluwer. 2017.
- Soar J, Nolan JP, Böttiger BW, Perkins GD, Lott C, Carli P, et al. European Resuscitation Council Guidelines for Resuscitation 2015. Section 3. Adult advanced life support. Resuscitation. 2015;95:100-47.
- Moya Mir MS, Piñera Salmerón P, Mariné Blanco M. Tratado de medicina de urgencias. Madrid: Laboratorios Menarini; 2011.
- Mena Mejuto J, Pacheco Puig R, Pardillos Ferrer L. Intoxicaciones: pautas de actuación en urgencias y empleo de antídotos. Del Libro: Urgencias Médicas: Claves diagnósticas y Terapéuticas, de J.F Varona; HM HOSPITALES ESP/SFC/0206/11; 2011; pp. 57-63.



