Definición
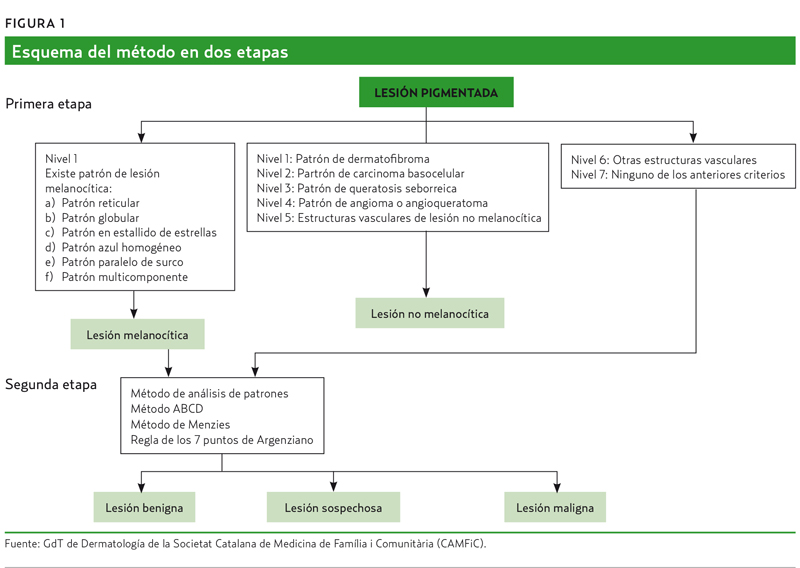
El método diagnóstico en dos etapas es un algoritmo de actuación en dos pasos para clasificar las lesiones pigmentadas de la piel. Fue validado en el año 2001 por 40 especialistas en dermatoscopia en el Consensus Net Meeting on Dermoscopy1 y se emplea internacionalmente para realizar el diagnóstico diferencial en dermatoscopia. Al aplicarlo, se debe recordar que este algoritmo no está destinado a la evaluación de lesiones en las siguientes localizaciones: cara, uñas, mucosas o cuero cabelludo.
En el primer nivel de toma de decisiones, el observador debe decidir si una lesión es de origen melanocítico o no melanocítico. Las lesiones melanocíticas son aquellas formadas por un aumento del número de melanocitos y corresponden a los diferentes nevus o al melanoma; las no melanocíticas contienen aumento de melanina u otros pigmentos y son el dermatofibroma, el carcinoma basocelular (CBC), la queratosis seborreica y los angiomas o angioqueratomas. En los angiomas y angioqueratomas, el pigmento no corresponde a melanina, sino a hemoglobina. En las queratosis seborreicas existen dos pigmentos, la melanina (aumentada en la capa basal o en toda la epidermis) y la queratina. En el CBC y el dermatofibroma, sí que el color negro, marrón o azul corresponde a un incremento de melanina, aunque no hay aumento de melanocitos.
Una vez identificado uno o varios de los patrones que permiten afirmar que la lesión es de origen melanocítico, se debe aplicar el segundo nivel de toma de decisiones a través del cual se define la lesión melanocítica como benigna, sospechosa o maligna (figura 1).
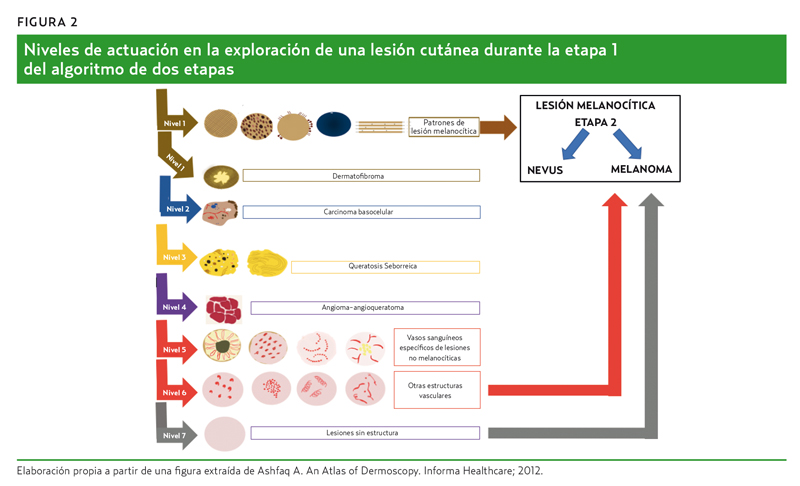
Este proceso de exploración en dos etapas está diseñado para maximizar la sensibilidad para la detección del melanoma. La principal deficiencia del algoritmo clásico de dos pasos fue que no abordó adecuadamente el proceso de evaluación de neoplasias amelanóticas e hipomelanóticas. Estas lesiones a menudo parece que carecen de estructuras cuando se exploran inicialmente. Sin embargo, tras una observación minuciosa, no es así, puesto que muchas de estas neoplasias muestran vasos sanguíneos. Teniendo en cuenta las estructuras vasculares de lesiones no pigmentadas se modificó posteriormente el algoritmo en dos etapas añadiendo dos nuevos niveles de decisión (niveles 5 y 6)2, que pretenden ayudar a los clínicos a clasificar correctamente estas lesiones como tumores melanocíticos o no melanocíticos (figura 2).
Etapa 1 de decisión: lesión melanocítica frente a no melanocítica
La primera etapa de este algoritmo de decisión en dermatoscopia pretende discernir si una lesión es melanocítica o no melanocítica, y está formada por siete niveles diferentes (figura 2). Cada nivel requiere que el observador evalúe la lesión para la presencia de criterios específicos de dermatoscopia en la siguiente secuencia:
Nivel 1: criterios dermatoscópicos de lesiones melanocíticas
En primer lugar, identificar alguna de las siguientes estructuras o patrones de presentación propios de lesiones melanocíticas (tabla 1):
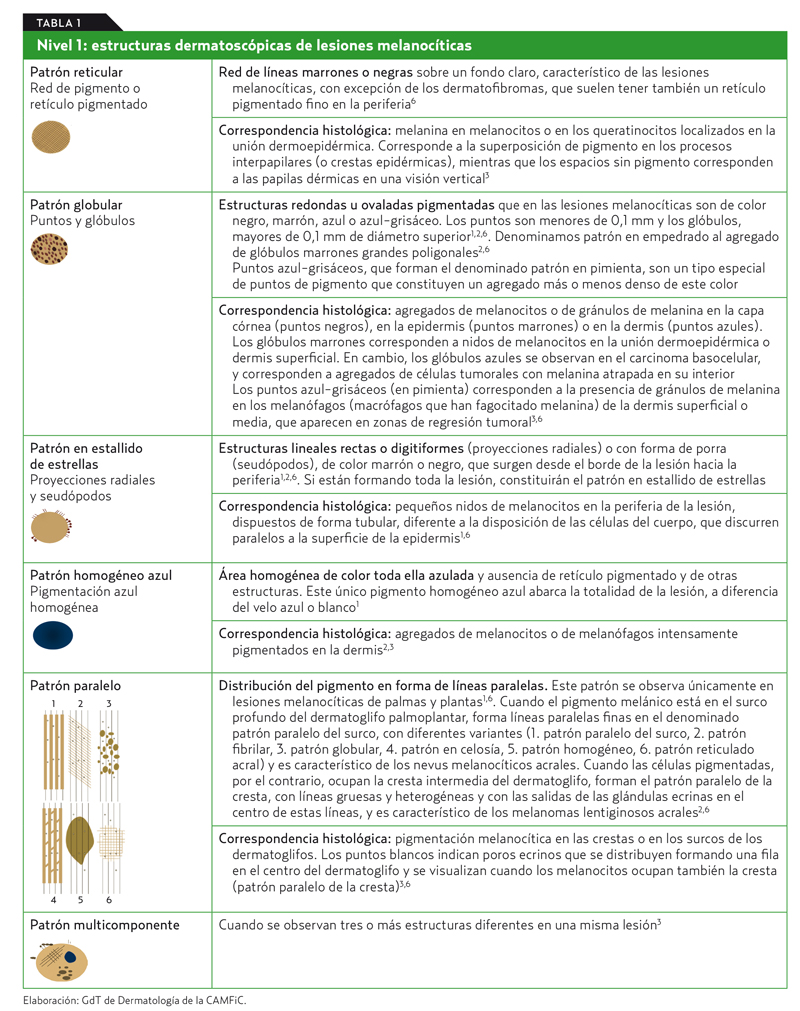
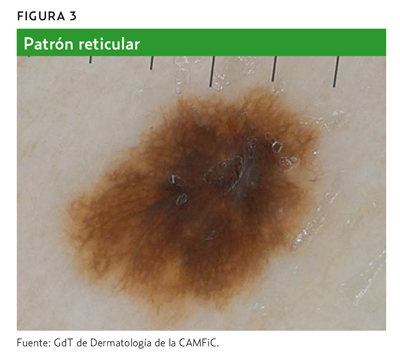
- Red de pigmento o retículo pigmentado (patrón reticular) (figura 3).
- Puntos y glóbulos (patrón globular) (figura 4).
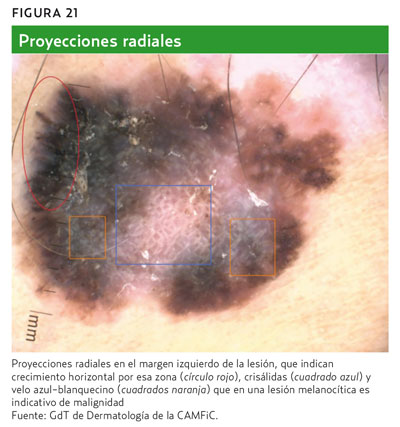
- Proyecciones radiales y seudópodos (si están formando toda la lesión, constituirán el patrón en estallido de estrellas) (figura 5).
- Pigmentación azul homogénea (patrón homogéneo azul) (figura 6).
- Patrón paralelo (en palmas y plantas de los pies) (figura 7).
- Patrón multicomponente (más de una de estas estructuras dentro de la misma lesión1-4).
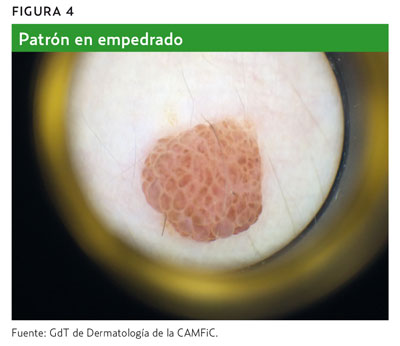
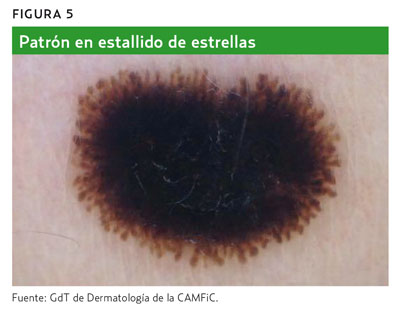
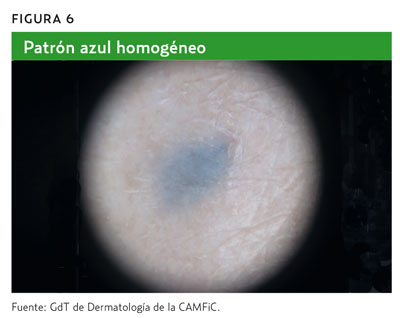
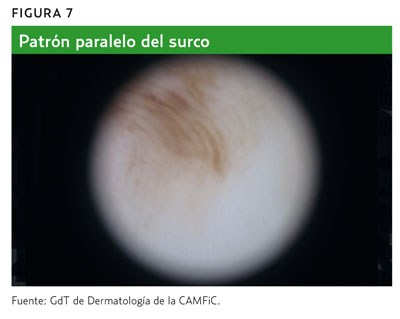
Si alguna de estas estructuras o características están presentes, la lesión se considera de origen melanocítico y, por lo tanto, se puede proceder directamente a la segunda etapa del algoritmo1,2,4,5.
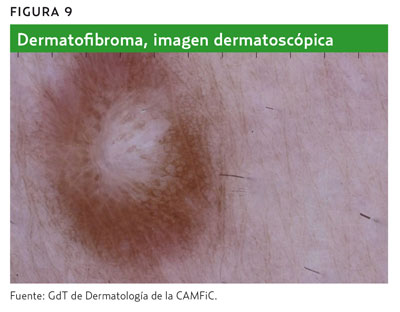
Una excepción importante en este nivel 1 es el dermatofibroma, que no es una lesión melanocítica a pesar de presentar, en la exploración dermatoscópica, una red delicada marrón. Se puede diferenciar de un nevus, en primer lugar, por la exploración clínica, palpando una pápula dura que se deprime cuando se sujeta lateralmente (signo del hoyuelo), y en segundo lugar, con el dermatoscopio (figura 8) ya que en la mayoría de casos se observa una zona central blanca («parche» central) similar a una cicatriz, que con el dermatoscopio de luz polarizada se puede ver rosada o con estructuras lineales blancas (crisálidas)2,4. Aunque el patrón más característico del dermatofibroma sea el que se menciona anteriormente, en la figura 9 se muestran los diferentes patrones que puede presentar.

Si los criterios del Nivel 1 no se cumplen, entonces se debe proceder al Nivel 2.
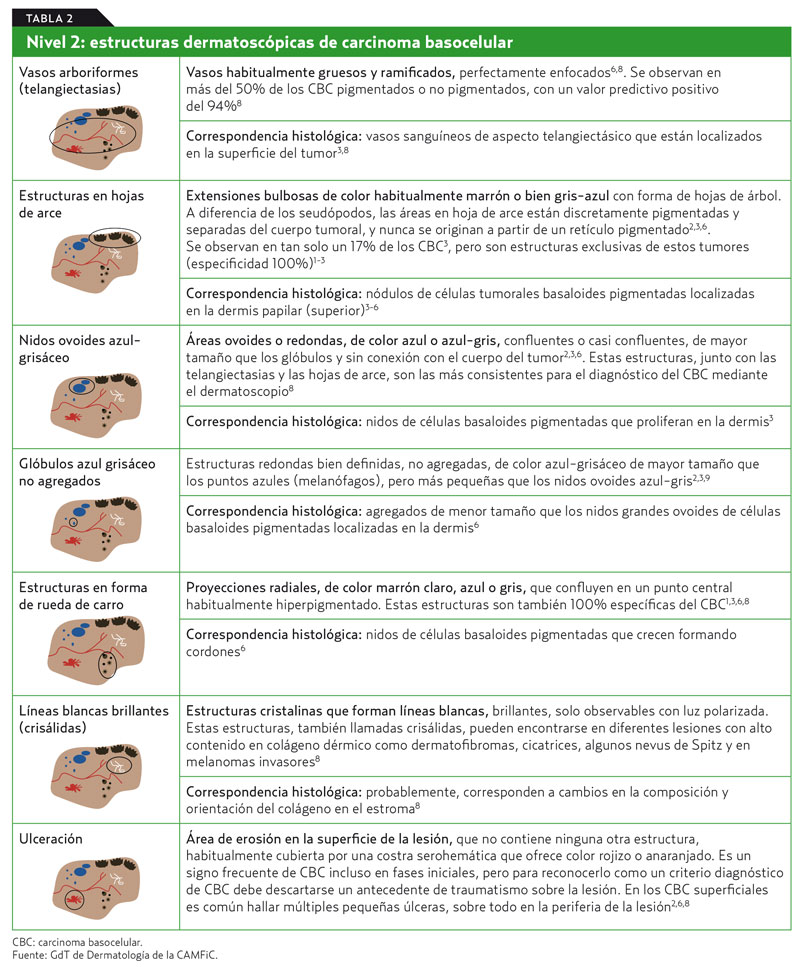
Nivel 2: criterios dermatoscópicos de carcinoma basocelular
El algoritmo diagnóstico en dos etapas es de particular utilidad para diagnosticar el CBC, al igual que la queratosis seborreica6,7, y se ha demostrado que el análisis de patrones mediante la exploración dermatoscópica alcanza una sensibilidad diagnóstica de hasta un 98,6% para el diagnóstico del CBC8. Si se pasa al segundo nivel de exploración, dentro de esta primera etapa, se intentará identificar criterios morfológicos específicos para el CBC, que incluyen (tabla 2):
Vasos sanguíneos arboriformes (telangiectasias ramificadas) (figura 11).
- Estructuras marrones denominadas hojas de arce (figura 12).
- Nidos grandes ovoides azul-gris (figura 12).
- Glóbulos de color azul grisáceo.
- Estructuras en forma de rueda de carro.
- Ulceración.
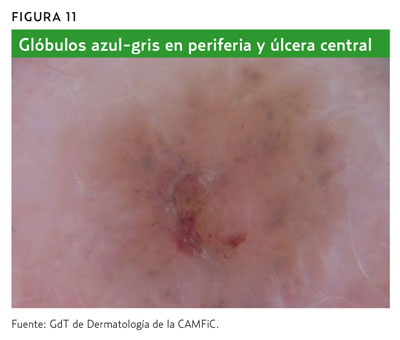
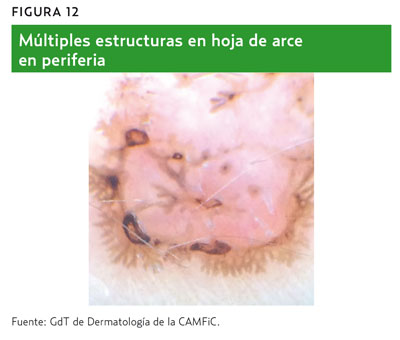
En ausencia de una red de pigmento, la existencia de tan solo uno de estos criterios ya es diagnóstico de CBC2,6.
Si no se observa ninguna de estas estructuras, entonces se procede al nivel 3.
Nivel 3: criterios dermatoscópicos de queratosis seborreicas
Según este método, para el diagnóstico de la queratosis seborreica (QS), deberán estar ausentes las estructuras características de lesión melanocítica y estar presentes las características dermatoscópicas específicas de QS2,4,7 que son las siguientes (tabla 3 y figuras 13 y 14):
Quistes o seudoquistes de millium, especialmente si son múltiples (patrón en cielo estrellado):
- Tapones córneos o criptas o seudoaperturas foliculares.
- Bordes apolillados.
- Crestas y fisuras (patrón «cerebriforme»).
- Estructuras Fat fingers.
- Estructuras con aspecto de huella dactilar.
- Vasos en horquilla.
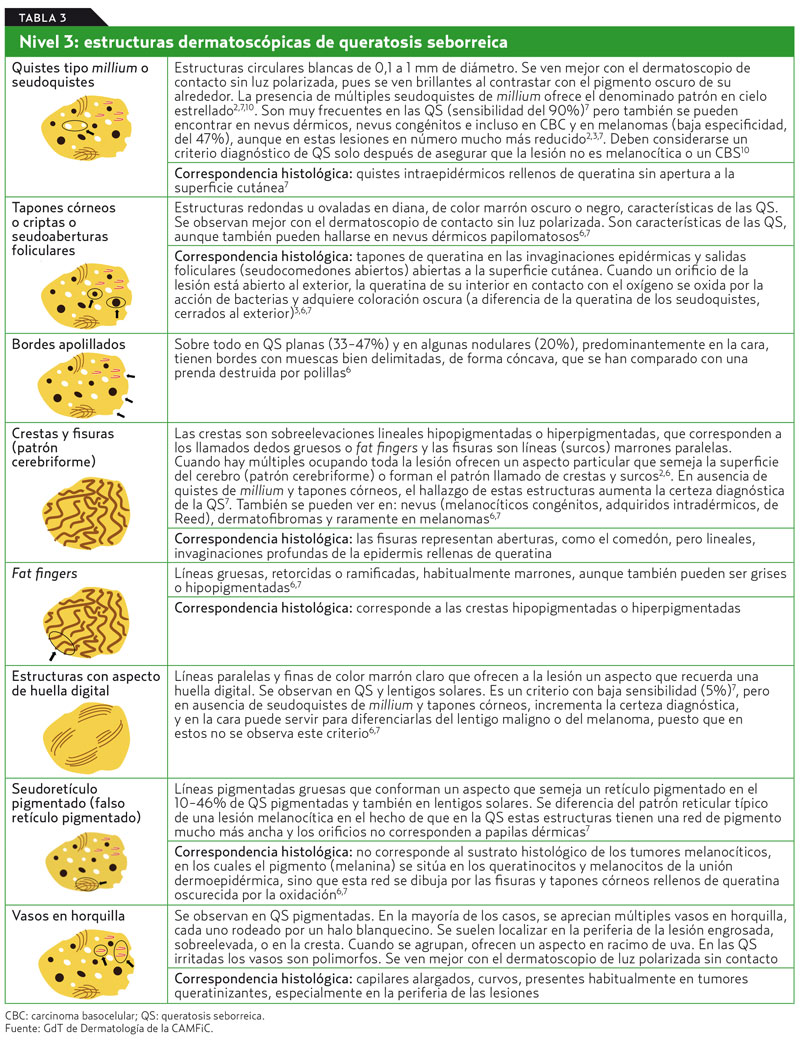
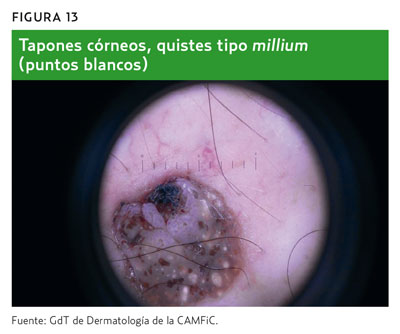
Algunos otros signos exploratorios que ayudan al diagnóstico de la QS son:
- Signo del bamboleo: prueba dinámica que solo se puede realizar con un dermatoscopio de contacto y que consiste en presionar firmemente sobre la lesión pigmentada nodular y desplazar el instrumento en el plano horizontal, sin dejar de presionar verticalmente sobre la lesión para ver el comportamiento de esta. Si se trata de una QS, la imagen dermatoscópica no cambiará, puesto que el componente papular duro no se mueve, así que la QS, de consistencia rígida, se moverá en bloque con el dermatoscopio a diferencia de los nevus dérmicos, mucho más laxos y en los cuales sí varía la imagen dermatoscópica al hacer esta maniobra2,6,7.
- Final abrupto del borde de toda la lesión: en el 90% de las QS pigmentadas, el borde de la lesión finaliza de forma clara, abrupta6,7.
Si no se observa ninguno de los criterios de QS, se necesita proceder al nivel 4.
Nivel 4: criterios para lesiones vasculares
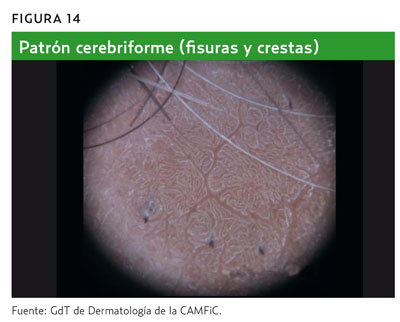
En ausencia de criterios de lesión melanocítica y de ninguno de los criterios descritos anteriormente, la presencia de lagunas rojas o rojo-azuladas o casi negras indica que la lesión es un hemangioma (figura 15) o angioqueratoma, con una precisión diagnóstica del 83-100%1,2,6 (tabla 4).
En ocasiones, si el hemangioma o angioqueratoma sufre un traumatismo o una trombosis parcial, puede presentar una coloración focal azul-negro e incluso confundirse clínicamente con un melanoma1,2,6.

Si no se reconocen ninguno de los criterios diagnósticos definidos en los niveles 1-4, se debe pasar al nivel 52.
Nivel 5: vasos sanguíneos específicos en lesiones no melanocíticas
Si no se puede identificar ninguno de los criterios morfológicos descritos en los niveles previos, entonces la lesión no manifiesta rasgos evidentes de lesión melanocítica ni ninguna de las características observadas en los cuatro tumores no melanocíticos comunes. Estas lesiones son usualmente de color rosado (amelanóticas) o parcialmente pigmentadas (hipomelanóticas)2. Algunos autores las denominan «lesiones sin rasgos distintivos»2. Sin embargo, incluso en estas se pueden encontrar estructuras vasculares o crisálidas que ayudan al diagnóstico. Por lo tanto, deben examinarse de cerca buscando la presencia de vasos en aquellas lesiones que no cumplan ninguno de los criterios descritos en los niveles anteriores.
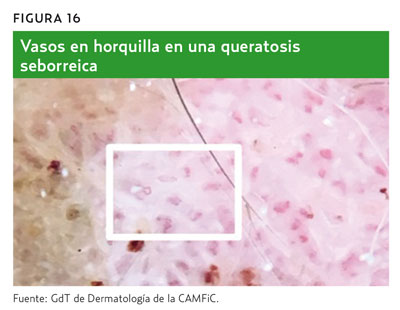
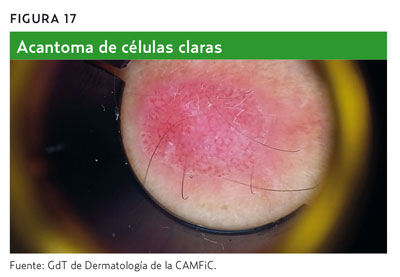
Es importante apreciar tanto la morfología como la distribución de estos vasos. Los vasos en horquilla rodeados por un halo blanquecino son una característica de los tumores queratinizantes, como los queratoacantomas y la QS2,6,11 (figura 16). La presencia de vasos glomerulares, generalmente agregados focalmente en la periferia de la lesión, identifica la lesión como un carcinoma in situ de células escamosas2,11. Además de la morfología y distribución de los vasos, la disposición de los vasos sanguíneos y el color que les rodea también pueden ayudar en el diagnóstico. La presencia de vasos sanguíneos dispuestos como perlas en una cuerda o en un patrón serpiginoso es un sello distintivo del acantoma de células claras2,11 (figura 17). La presencia de vasos en corona identifica la lesión como una hiperplasia sebácea o moluscum contagioso11.
Nivel 6: vasos sanguíneos específicos en lesiones melanocíticas
Si la lesión no cumple ninguna de las características descritas en los niveles 1-4 y se observan vasos dentro de ella, pero no corresponden a ninguno de los vasos específicos para lesión no melanocítica, deberá valorarse si estos vasos son propios de un nevus o de un melanoma.
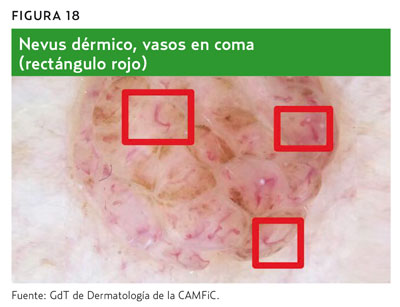
- Vasos característicos de nevus intradérmicos: vasos en forma de coma (figura 18).
- Vasos característicos de melanoma: vasos puntiformes, lineales, irregulares, atípicos en un fondo rosado y sacacorchos o vasos tortuosos, vasos con patrón polimorfo (cuando se observan más de un tipo de vasos, la combinación más frecuente es vasos puntiformes y lineales irregulares o en sacacorchos). Todos ellos se describen en la segunda etapa.
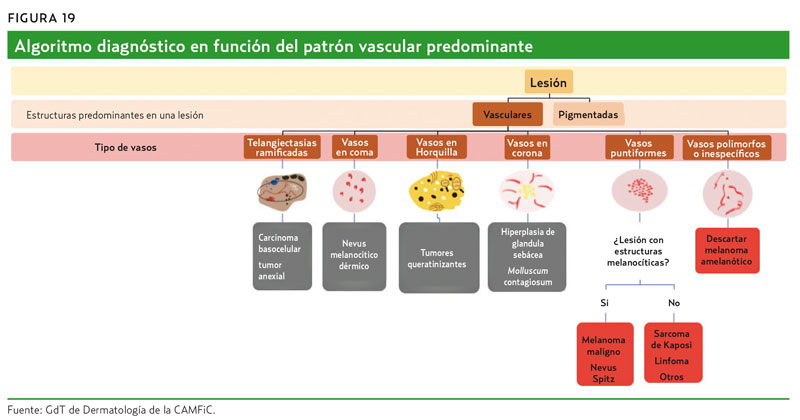
En la figura 19 se muestra un algoritmo diagnóstico en función del patrón vascular predominante.
Es muy importante recordar que las lesiones que no muestran ninguna de las estructuras mencionadas en los niveles 1-6 se consideran lesiones «sin estructura», que se analizan en el nivel 7, donde las lesiones deben ser estudiadas histológicamente, pues consideraremos que es un melanoma hasta que no se demuestre lo contrario.
Nivel 7: lesiones sin estructura
Como se ha descrito anteriormente, el nivel 7 es simplemente la categoría por defecto que incluye todas las lesiones que no revelan ninguna estructura diagnóstica específica para ayudar a clasificarlas como melanocíticas o como una de las lesiones no melanocíticas mencionadas en los niveles 1-6 del algoritmo de dos pasos.
Para todas las lesiones en el nivel 7 (las llamadas lesiones sin estructura), es imprescindible descartar el melanoma. Por lo tanto, estas lesiones deben ser derivadas.
Etapa 2 de decisión: nevus frente a lesión melanocítica sospechosa o melanoma
Las lesiones que se identifican como de origen melanocítico en el paso uno del algoritmo en dos etapas e incluyen las descritas en los niveles 1, 6 y 7 anteriores deben someterse a la segunda etapa del algoritmo de dos pasos. En este segundo paso, se evalúa la neoplasia melanocítica para determinar si la lesión es benigna, por tanto nevus, o sospechosa o maligna, por tanto melanoma. Para lograr esto, se usan diferentes métodos, fundamentalmente los siguientes:
Análisis de patrones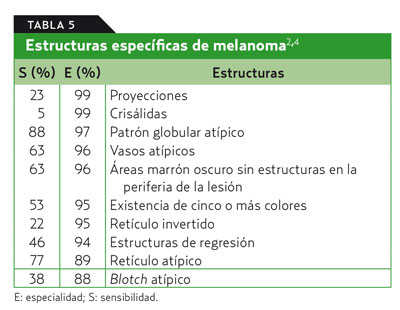
El análisis del patrón de la lesión explorada, observando las estructuras que presenta y la distribución de estas en la lesión (o el patrón de presentación, típico o atípico) y los colores existentes, representa el método más utilizado para decidir si se puede tratar de una lesión melanocítica maligna (melanoma) o no (nevus).
En general, se sospechará que la lesión melanocítica es un melanoma cuando se observen:
- Policromía: cinco o más colores.
- Patrón multicomponente: tres o más estructuras diferentes (retículo, glóbulos, proyecciones...).
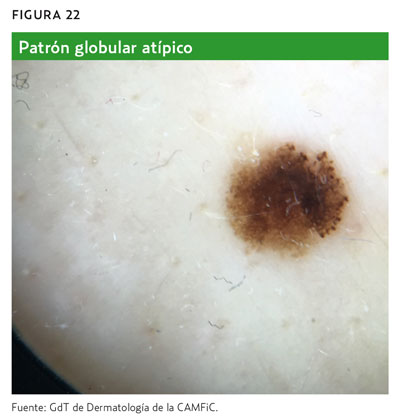
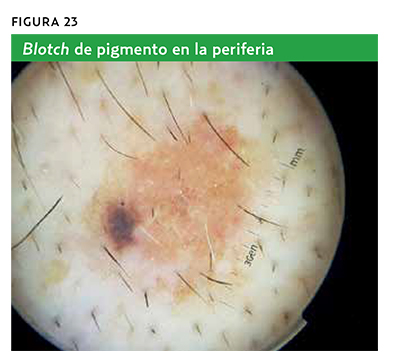
- Alguna de las estructuras mostradas en las tablas 5 y 6 (por orden de mayor a menor especificidad).

Patrones que indican benignidad
En la figura 20 se muestran esquemas de patrones que pueden indicar benignidad.
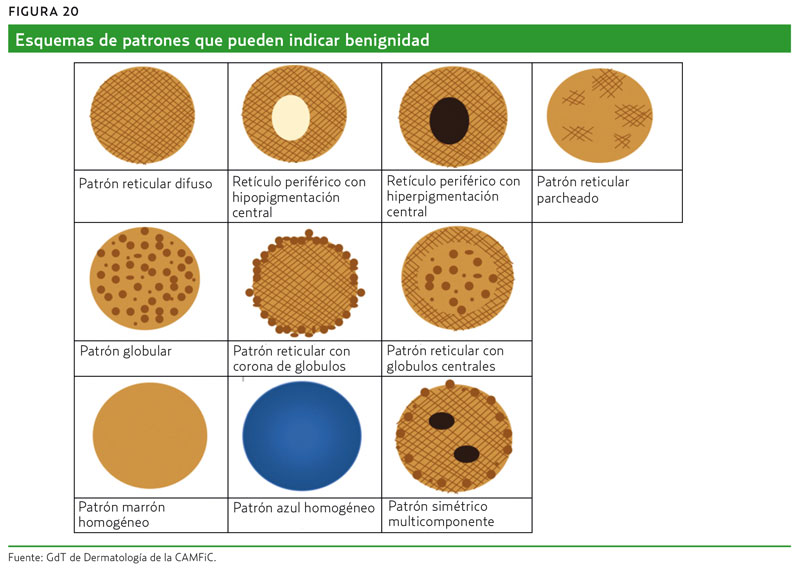
Es importante recordar que:
- Algunos nevus presentan diferentes patrones en la misma lesión, aunque no suelen ser más de dos, por ejemplo reticuloglobular, u homogéneo (en el centro) y reticular (en la periferia).
-
Indica que la lesión melanocítica está cambiando y creciendo horizontalmente (por la superficie de la piel) el hecho de observar por toda la periferia o solo en algún extremo:
- Proyecciones.
- Glóbulos en la periferia.
La actuación ante estos dos tipos de lesión melanocítica será diferente:
- Lesión melanocítica con proyecciones en la periferia en personas mayores de 12 años: se realiza exéresis completa de la lesión.
- Lesión melanocítica con glóbulos en la periferia en persona de 30-50 años: se aconseja seguimiento (puesto que en adultos jóvenes un nevus puede aún cambiar), comparando la misma lesión en el tiempo para detectar cambios que indicaran necesidad de exéresis. En personas mayores de 50 años se aconseja la exéresis de la lesión.
- En las lesiones que presentan patrón homogéneo azul, aunque pueden observarse pequeñas diferencias que sugieren malignidad, como el hecho de que el melanoma en este patrón suele estar asociado a estructuras vasculares finas6, mediante el dermatoscopio es muy difícil diferenciar un nevus azul de un melanoma o metástasis de melanoma con este patrón y será indispensable la información clínica para decidir la actuación.
Estructuras y patrones que indican malignidad
Es importante recordar:
- Todas estas estructuras o colores son muy específicas de melanoma, pero algunas de ellas son difícilmente observables en melanomas incipientes, como el velo azul-blanquecino, las crisálidas y los vasos atípicos. Estas tres estructuras se observan en melanomas infiltrantes (invasivos).
- A pesar de que en muchos libros de referencia se encuentra el término «velo azul-blanco», creemos más práctico diferenciar entre color blanco y color azul, puesto que histológicamente corresponden a hechos diferentes: el blanco indica fibrosis/colágeno, que se puede observar tanto en áreas seudocicatriciales de regresión como en las crisálidas (área de crecimiento). En cambio, el azul se debe a la presencia de melanina en la dermis, y puede indicar tanto regresión (en este caso, se observa este color debido a la existencia de macrófagos en la dermis repletos de melanina) como invasión (melanocitos atípicos en la dermis, en este caso habitualmente el melanoma es clínicamente palpable).
-
Al explorar una lesión ya identificada como melanocítica, y reconocer signos que indican que es un melanoma, se podrá saber si se trata de un melanoma in situ o poco infiltrante o bien invasor, según los colores y estructuras observados:
- Sin azul ni blanco (será lesión marrón, con diferentes tonos, patrón reticular o globular atípico, con proyecciones o pigmentación en la periferia): melanoma poco infiltrante.
- Con azul, vasos atípicos o crisálidas: melanoma invasivo.
Limitaciones: se ha demostrado que algunas de estas reglas analíticas, como la del ABCD o la de 3 puntos, no son útiles para detectar melanomas pequeños (de 5 o 6 mm) en fases iniciales6,9.
Métodos analíticos
Otra forma de valorar si la lesión melanocítica explorada es un nevus o un posible melanoma es aplicando un método analítico. Existen diferentes métodos validados (tablas 7-9), de los cuales nombramos algunos, siendo el más evaluado en Atención Primaria la regla de los 3 puntos de Soyer.



Puntos clave y conclusiones
- El método de diagnóstico en dos etapas es el algoritmo recomendado para identificar las diferentes lesiones pigmentadas de la piel y está especialmente pensado para no dejar de diagnosticar el melanoma.
- En la primera etapa del algoritmo, ayuda a diferenciar lesiones pigmentadas no melanocíticas (como dermatofibromas, QS, carcinomas basocelulares o angiomas-angioqueratomas), de las melanocíticas, que corresponden a nevus o melanomas. Para ello se deben buscar, en la lesión explorada, estructuras o criterios específicos, la presencia o ausencia de los cuales determina el diagnóstico correcto. La ausencia de criterios definidos de lesión melanocítica (con la excepción del dermatofibroma, y conociendo la diferenciación de este) hace que el clínico deba buscar criterios positivos de QS, epitelioma basocelular o angioma. Si no se encuentra ninguno de los criterios positivos para estas lesiones pigmentadas, se debe intentar reconocer la existencia de vasos y discernir si las características de estos son definitorias de lesión no melanocítica o de lesión melanocítica.
- Se pasa a la segunda etapa cuando en la primera se identifica al inicio de la exploración alguno de los patrones o criterios propios de lesión melanocítica o bien cuando no se reconoce ninguna de las características anteriores específicas de lesión no melanocítica o se observan vasos específicos para lesión melanocítica. En esta etapa del diagnóstico, el algoritmo ayuda a diferenciar un nevus de un melanoma. Para ello, se debe aplicar siempre un método validado y se puede analizar la lesión de una forma más holística, intentando reconocer patrones y estructuras que han demostrado ser muy específicas de melanoma, o bien de forma más analítica, aplicando alguna de las reglas publicadas que han demostrado también una elevada sensibilidad para el reconocimiento del melanoma.
- En general, en la segunda etapa del diagnóstico, los colores (habitualmente, uno o dos) y las estructuras de los nevus tienden a distribuirse de forma organizada y simétrica, y cualquier lesión pigmentada cutánea con criterios de lesión melanocítica que no muestre los patrones benignos descritos en la bibliografía se debe considerar un melanoma hasta que no se demuestre lo contrario.
Bibliografía
- Zaballos P. Descripción y evaluación de los parámetros dermatoscópicos de las lesiones cutáneas no melanocíticas y su diagnóstico diferencial con el melanoma. Tesis doctoral 2011. Universidad de Barcelona.
- Marghoob AA, Malvehy J, Braun RP. An Atlas of Dermoscopy. Informa Healthcare; 2012.
- Malvehy J, Llambrich A, Puig S. Signos guía en el diagnóstico diferencial en dermatoscopia. Piel. 2003;18:85-91.
- Marghoob AA, Usatine RP, Jaimes N. Dermoscopy for the Family Physician. Am Fam Physician. 2013;88:441-50.
- Alcántara Muñoz P.A., Menárquez Puche J.F. Dermatoscopia en Atención Primaria. AMF. 2013;9(6):331-9.
- Malvehy J, Puig S, Braun RP, Marghoob AA, Kopf AW. Manual de Dermatoscopia. BCN Art Directe S.L.; 2006.
- Ruiz Leal AB, Quiñones Venegas R, Domínguez Espinosa AE. Dermatoscopia de las queratosis seborreicas y sus diferentes caras. Dermatol Rev Mex. 2012;56:193-200.
- Roldán-Marín R, González-Álvarez T, Carrera C. Diagnóstico del carcinoma basocelular mediante dermatoscopia y otras técnicas no invasivas. Piel. 2013;28(4):227-34.
- Bowling J. Diagnostic Dermoscopy, The Illustrated Guide. WileyBlackwell; 2012.
- Stricklin SM, Stoecker WV, Oliviero MC, Rabinovitz HS, Mahajan SK. Cloudy and starry milia-like cysts: how well do they distinguish seborrheic keratoses from malignant melanomas? J Eur Acad Dermatol Venereol. 2011;25:1222-4.
- Martín JM, Bella Navarro R, Jordà E. Vascularización en dermatoscopia. Actas Dermosifiliogr. 2012;103:357-75.




Luis Andres 06-01-18
Excelente artículo. Lleva años haciendo dermatoscopia en la consulta, leyendo libros, cursos.. y habéis conseguido resumir con rigor, claridad y sencillez lo básico para encuadrar esta actividad. Felicidades y gracias.
Alejandro 19-12-17
Excelente trabajo, muy descriptivo y de gran ayuda en consulta