Puntos clave
- La Atención Primaria (AP) es el escenario idóneo para la búsqueda activa de infecciones de transmisión sexual (ITS).
- Se recomienda una breve intervención bianual en la consulta sobre prevención sexual y educación sanitaria en adolescentes y adultos sexualmente activos.
- El cribado de las ITS se realiza en función de las características del paciente y la existencia o no de conductas de riesgo, para ello es fundamental una buena entrevista sexual previa.
- Existen tres tipos de oferta para el cribado del virus de la inmunodeficiencia humana (VIH) en pacientes asintomáticos: rutinaria, dirigida y prueba obligatoria.
- El estudio de los contactos reduce el riesgo de transmisión de la enfermedad, por ello se recomienda realizarlo con la mayor brevedad posible.
- El médico de AP ha de tener habilidades para abordar este tema en la consulta; la información al paciente y la relación médico-paciente son fundamentales.
- Existen tres formas de notificar un contacto: patient referral, provider referral y contract referral; esta última es la más recomendada.
- Las ITS que requieren estudio de contactos son: chacroide, clamidia, donovanosis, gonorrea, hepatitis A, B y C, VIH, pediculosis, escabiosis, sífilis y tricomona.
Cribado de las infecciones de transmisión sexual en Atención Primaria
Bajo la denominación de infecciones de transmisión sexual (ITS) se engloban un conjunto de patologías de etiología infecciosa que dan lugar a diversos cuadros clínicos en los que la transmisión sexual reviste un especial interés epidemiológico, aunque puedan transmitirse por otros mecanismos. En ocasiones las manifestaciones clínicas de las ITS son leves o incluso asintomáticas, por lo que pueden pasar desapercibidas. La AP constituye el escenario idóneo para explorar los conocimientos que los pacientes tienen sobre las ITS, sus vías de transmisión, las conductas de riesgo, los factores educativos o económicos, así como las competencias y la habilidad que tiene cada sujeto para comprender la información recibida y prevenir fututos contactos.
Una búsqueda activa de estas infecciones por parte de los profesionales de la salud permite mejorar su infradiagnóstico y evitar las complicaciones graves que pueden ocasionar sin tratamiento.
Ante un caso de ITS se debe realizar el cribado para otras ITS, incluyendo el VIH. Se realizará el seguimiento del paciente, la búsqueda de contactos y el estudio de estos con el fin de alcanzar una identificación y tratamiento precoces. Una de las principales limitaciones de los profesionales de AP, además de la falta de tiempo, es la ausencia de un protocolo de actuación.
¿Cuál es la población diana?
El Programa de Actividades Preventivas y de Promoción de la Salud (PAPPS) recomienda realizar, cada 2 años, una breve intervención en la consulta, tanto por parte del personal médico como de enfermería, para la prevención de la transmisión del VIH y del resto de las ITS. Se deben dar a conocer medidas de prevención, de promoción de hábitos de vida saludables y de educación sanitaria. Se ha de cumplimentar una historia clínica sexual, dar consejo intensivo sobre su prevención, así como potenciar el uso del preservativo (grado de recomendación B). La población diana deben ser los adolescentes y los adultos sexualmente activos, priorizando los que tienen múltiples contactos sexuales y los que han padecido durante el año anterior una ITS. No hay suficiente evidencia para recomendar el consejo intensivo en adolescentes y adultos no sexualmente activos, ni en adultos de bajo riesgo1.
 ¿Con el consejo y la educación sanitaria es suficiente?
¿Con el consejo y la educación sanitaria es suficiente?
Además del consejo de prevención, deben llevarse a cabo una serie de actividades preventivas, en función del paciente que acuda a la consulta. Cada paciente es diferente al anterior, por lo que la primera y más importante tarea será realizar una buena entrevista sexual en la que se registren la orientación sexual del paciente y la existencia o no de conductas de riesgo (tabla 1). Esto, sumado a las características propias del paciente, como la edad, el sexo o la existencia de embarazo en curso, permitirá saber qué actividades de cribado deben realizarse en cada caso (tabla 2).
Según las recomendaciones de la U.S. Preventive Services Task Force (USPSTF), hay una serie de personas que, aunque no tengan determinaciones específicas de cribado, merecen atención especial en el cribado habitual, como son: aquellas con bajos ingresos en zonas urbanas, militares, personas con discapacidad mental, consumidores o exconsumidores de drogas por vía parenteral, personas con antecedentes de abusos sexuales y pacientes con antecedentes de ITS2.
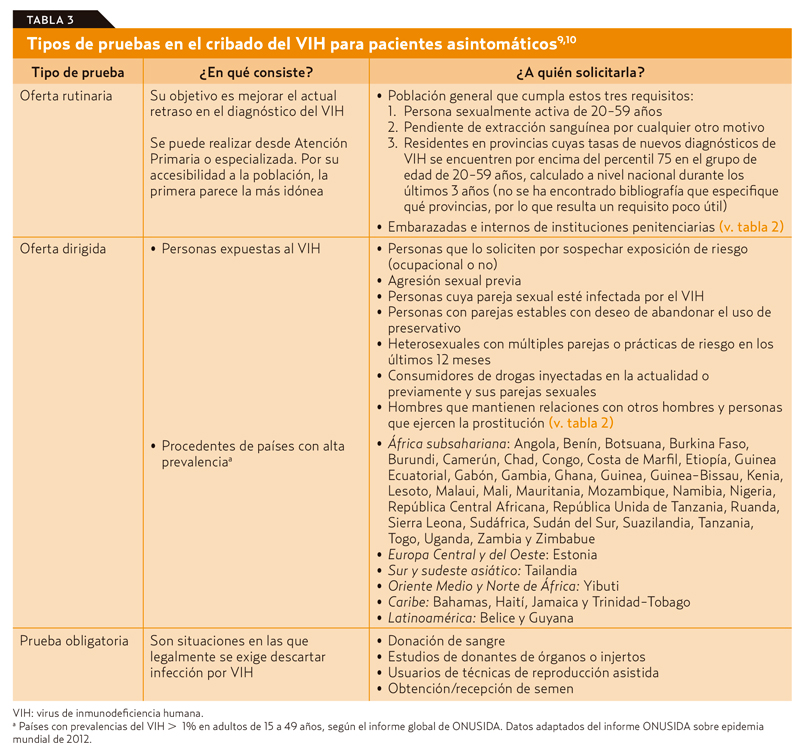
En relación con el VIH, no se recomienda el cribado universal por no ser costo efectivo y por la mayor incidencia de falsos positivos3. De acuerdo con la guía del Ministerio de Sanidad en relación con el diagnóstico precoz del VIH en pacientes asintomáticos, se recomienda distinguir tres tipos de oferta de la prueba cuyas indicaciones se exponen en la tabla 3. Tras informar al paciente y antes de ejecutarla, debe quedar registrado en la historia clínica el consentimiento, al menos verbal, del paciente a su realización. La periodicidad de la prueba dependerá de la existencia o no de factores de riesgo posteriores en cada paciente. En caso de riesgo continuado se recomienda su repetición al menos anual.
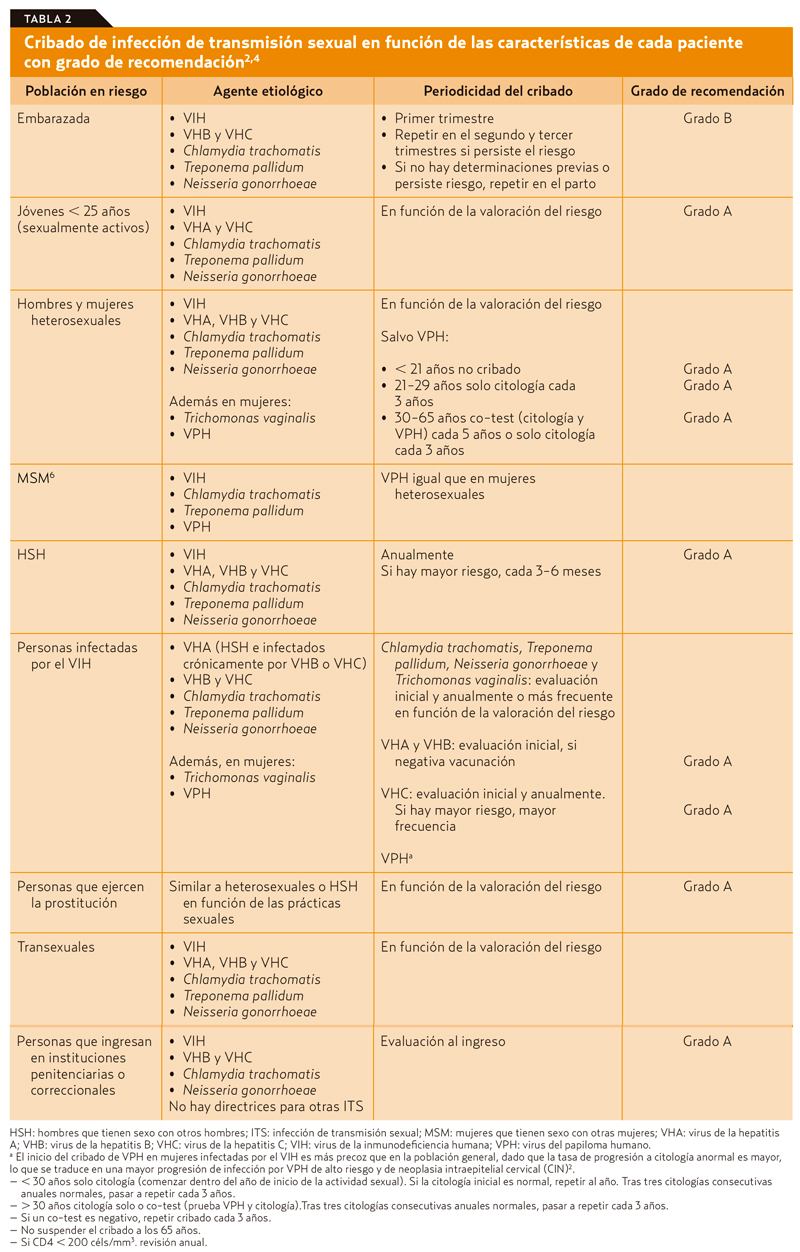
La prevalencia del virus del papiloma humano (VPH) en citología anal en hombres infectados por el VIH que mantienen relaciones con otros hombres (HSH) es muy elevada, por lo que no se recomienda su uso para el cribado de cáncer anal. Sin embargo, sí se considera de utilidad para su detección una inspección anogenital y un tacto anorrectal a todos los pacientes HSH con VIH en la primera visita y anualmente (grado de recomendación B)5. En caso de contar con un programa de citología anal y anoscopia de alta resolución, se solicitará en la visita inicial la citología anal. Posteriormente, en caso de ser negativa, se realizará anualmente (grado de recomendación B)5.
El resto de enfermedades a las que se refiere este monográfico no precisan cribado. Es el caso de la vaginosis bacteriana, en la que no se recomienda, a pesar de su elevada prevalencia, en mujeres que mantienen sexo con mujeres (MSM)6. Lo mismo ocurre con el virus del herpes simple (VHS), en el que no está indicado su cribado rutinario4.
¿Qué tipo de muestra recoger en cada caso?
En el cribado de las ITS se pretende demostrar la presencia o ausencia de su agente causal. La información que se proporcione al laboratorio debe ser precisa. En esta constarán los datos identificativos del paciente, el lugar de recogida de la muestra y la patología que se quiere analizar.
La falta de colaboración del paciente, la ausencia de material adecuado, la presión asistencial o las reticencias del profesional a recoger muestras en la zona genital son algunas de las limitaciones que se encuentran a la hora de llevar a cabo esta tarea7. Por el contrario, explicar en qué consiste el procedimiento enseñando el material que se va a usar durante el mismo puede facilitar la prueba. En la tabla 4 se exponen las técnicas diagnósticas que se recomiendan para el cribado de cada ITS.
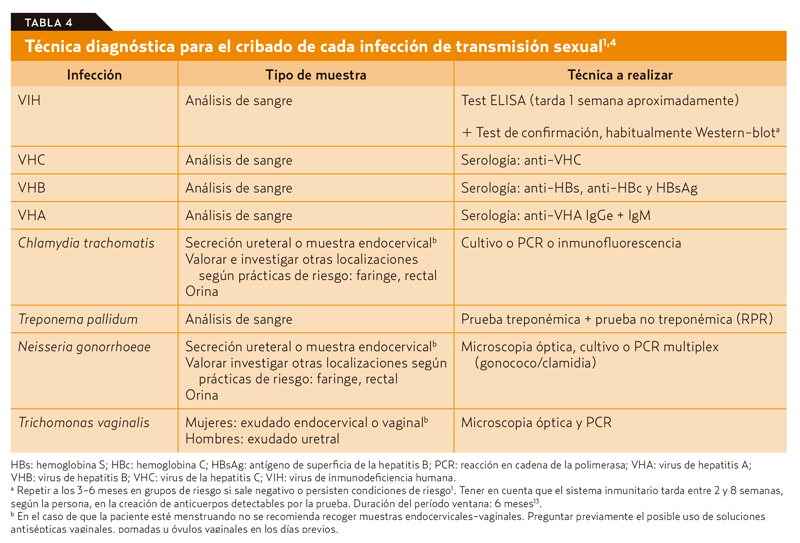
En el caso de Chlamydia trachomatis y Neisseria gonorrhoeae, y según las prácticas sexuales del paciente, se realiza la recogida de muestras en otras localizaciones para su cribado: faríngea en caso de sexo oral sin protección (menos frecuente para Chlamydia trachomatis, asintomáticos en Neisseria gonorrhoeae) o exudado rectal.
Las muestras deben recogerse en condiciones de asepsia con el material adecuado y en caso de no poder ser inmediatamente enviadas al laboratorio, se recomienda conocer las condiciones de conservación requeridas. En ocasiones, tras recoger la muestra se conserva en las neveras del centro durante más de 24 horas. Sin embargo, las recomendaciones publicadas indican que deben enviarse lo más pronto posible (sobre todo ante la sospecha de gonococo) evitanto sobrepasar las 24 horas de conservación hasta su procesamiento8. En el caso de que la muestra recogida sea para realizar una reacción en cadena de polimerasa (PCR), no se requiere tanta urgencia, por eso resultan tan útiles estas muestras en la práctica habitual.
Es recomendable ponerse en contacto con el laboratorio de referencia para conocer las técnicas de las que se dispone en cada territorio.
¿Cada cuánto se recomienda realizar el cribado?
Según la bibliografía revisada, hoy en día no hay establecido un intervalo de tiempo óptimo, aunque parece razonable considerarlo mientras en la historia clínica del paciente persistan factores de riesgo o aparezcan otros nuevos2.
Estudio de contactos
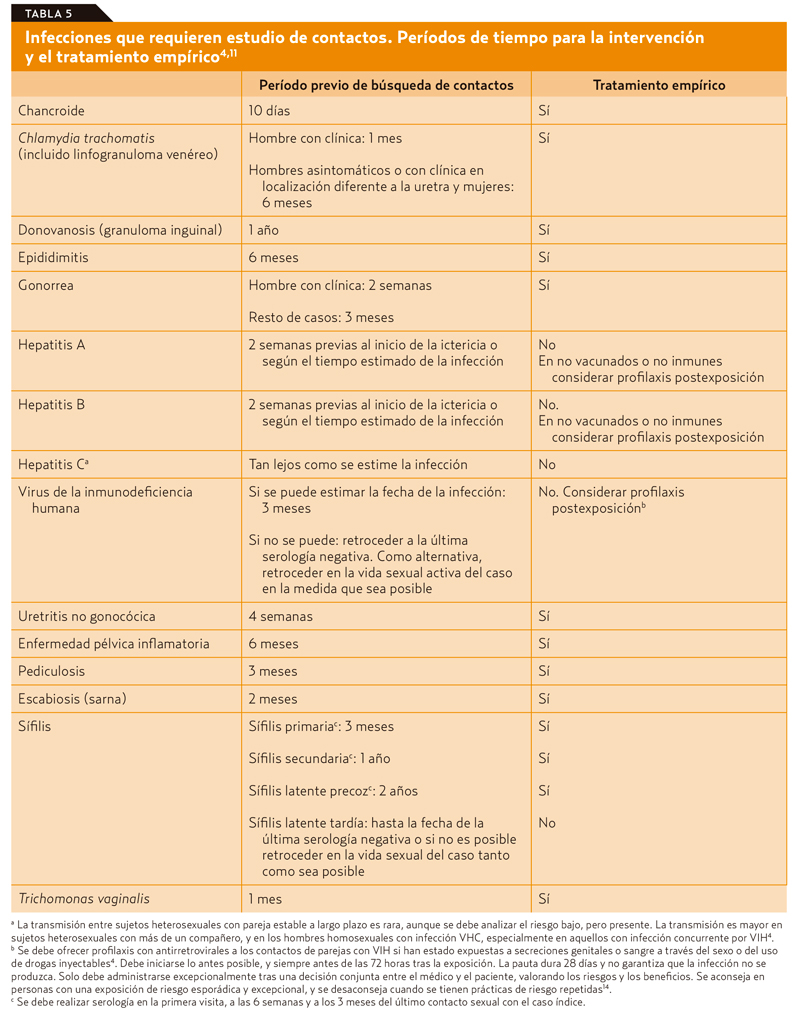
Ante un caso de ITS, es importante la búsqueda de contactos, así como informar de las pruebas que se deben realizar explicando sus beneficios y consecuencias. El diagnóstico y el tratamiento precoz reducen el riesgo de transmisión y brindan la oportunidad de modificar los comportamientos de riesgo. No todas las ITS requieren estudio de contactos. La intervención sobre estos tiene que hacerse con la mayor brevedad posible para romper la cadena de transmisión, minimizar las reinfecciones, tratar a los sujetos asintomáticos e impedir la progresión en las parejas infectadas. Es importante que el médico de AP tenga habilidades para abordar este tema.
La notificación a los contactos se puede realizar de tres maneras diferentes4:
- Patient referral: cuando la notificación la realiza el caso índice. Se puede reforzar dando información escrita sobre la infección para que se entregue a los contactos. Por ejemplo, en Catalunya, se dispone en la historia clínica informatizada de un documento para que el paciente lo entregue a sus parejas, en el que se incluye la enfermedad que ha presentado su contacto sexual y dónde puede acudir para realizar el cribado.
- Provider referral: cuando la notificación se realiza por parte de un profesional sanitario.
- Contract referral: en la cual el paciente se hace cargo de la notificación, pero si pasado un tiempo no lo ha hecho, esta pasa a manos del profesional sanitario.
En algunos países se utiliza la expedited partner therapy o delivered partner therapy, en la que se dispensa medicación al caso índice para que la suministre a sus contactos. Esta modalidad solo se aplica en las infecciones por gonorrea, Chlamydia trachomatis y Trichomonas vaginalis, cuando no es posible examinar a los contactos o estos no pueden acceder de manera precoz a la evaluación y tratamiento de la infección. Se recomienda en personas heterosexuales y no en varones homosexuales, por el alto riesgo de infecciones coexistentes (especialmente VIH no diagnosticado). Esta terapia se ha asociado a una disminución de la recurrencia y de la persistencia de estas ITS. Se aconseja entregar materiales educativos escritos, recalcando la importancia del tratamiento, además de las posibles complicaciones6. Los principales problemas son la falta de control de los posibles efectos adversos y la potencial aparición de resistencias por un uso inadecuado4.
Se carece de evidencias definitivas sobre cuál es la modalidad más efectiva. En España son escasas las recomendaciones y las directrices oficiales sobre cómo realizar el estudio de los contactos, sin embargo, en otros países es una actividad recogida en el marco legal. Se recomienda (con un grado de evidencia A) la estrategia contract referral y, si no fuera posible, como mínimo, la estrategia patient referral reforzada con la entrega de material escrito4.
Para evitar la reinfección, las parejas sexuales que precisen tratamiento deben recibir instrucciones de abstenerse de tener relaciones sexuales hasta que ellas y sus parejas hayan recibido el tratamiento adecuado y hayan resuelto cualquier síntoma4,6. Hay que tener en cuenta que el tiempo de abstinencia puede variar en función de cada infección.
Infecciones de transmisión sexual que requieren estudio de contactos
El período de búsqueda y notificación de los contactos sexuales depende de la ITS diagnosticada. No todas requieren abordar a los contactos. El chancroide, la clamidia, la donovanosis, la gonorrea, el diagnóstico de hepatitis A, B y C, la infección por VIH, la pediculosis, la escabiosis (sarna), la sífilis y la tricomona requieren el estudio de contactos. En la tabla 5se muestra el período de tiempo previo de búsqueda de los contactos desde el inicio de los síntomas en el caso índice. Si fuera asintomático, desde la fecha del diagnóstico, así como si fuera necesario realizar tratamiento empírico a los contactos (sin esperar un resultado del laboratorio)4,11.
Infecciones de transmisión sexual que no requieren estudio de contactos
Otras ITS no requieren actuación sobre los contactos. Entre ellas, el VHS genital, el molluscum contagioso o el VPH4,6,12.
Virus del herpes simple genital
Ante el diagnóstico de herpes anogenital no hay un período específico ni recomendaciones específicas para el estudio de los contactos4. Es fundamental el consejo a las personas infectadas y a sus parejas sexuales. Hay que explicar la evolución natural de la enfermedad, la posibilidad de recurrencias y las indicaciones de la terapia supresiva, aunque en la actualidad no hay ningún tratamiento disponible para la erradicación viral. Deben saber que la transmisión también puede ocurrir durante los períodos asintomáticos (principalmente en los primeros 12 meses de la adquisición del VHS tipo 2), y se recomienda el uso de preservativo (sobre todo con una pareja nueva o no infectada), aunque este no elimina el riesgo de contagio. Cuando se presenten lesiones o pródromos, debe aconsejarse abstinencia sexual12.
Las parejas sexuales sintomáticas deben ser evaluadas y tratadas de la misma manera que los pacientes con herpes genital. A las parejas sexuales asintomáticas se les debe preguntar sobre antecedentes de lesiones genitales y se les pueden ofrecer pruebas serológicas específicas para la infección por el VHS6 ya que puede proporcionar una información útil sobre los riesgos de transmisión11.
Molluscum
No es necesaria la evaluación de los contactos4, en todo caso debe investigarse en la pareja actual14.
Virus del papiloma humano. Condilomas
Se debe informar a la pareja o parejas actuales acerca de la presencia de verrugas genitales. También se debe informar de que los compañeros sexuales pueden tener el VPH a pesar de no presentar verrugas visibles. No se pueden hacer recomendaciones a las futuras parejas, por no existir un período de tiempo específico de persistencia viral después de la resolución, tampoco existen recomendaciones para la notificación a los contactos. Estos se pueden beneficiar de un examen físico para detectar la presencia de verrugas genitales4-6. Debería recomendarse el uso de preservativo a estos pacientes.
Estudio de contactos de los principales síndromes provocados por infección de transmisión sexual
Los principales síndromes provocados por ITS son orquiepididimitis, enfermedad pélvica inflamatoria (EPI), uretritis y cervicitis,la proctitis, colitis y entesitis, vulvovaginitis y balanoprostitis.
Orquiepididimitis
Se deben seguir las recomendaciones para los contactos indicadas en la tabla 5.
En los pacientes de menos de 35 años, sexualmente activos, los microrganismos principalmente implicados son la clamidia, Neisseria gonorrhoeae (gonococo) y las enterobacterias transmitidas sexualmente si se practica sexo anal4. El tratamiento empírico tiene que cubrir estos microrganismos.
Enfermedad pélvica inflamatoria
Se deben seguir las recomendaciones para los contactos indicadas en la tabla 5.
Los principales microrganismo implicados son la clamidia y el gonococo, por lo que son los principales gérmenes a cubrir en el tratamiento empírico. Se debe tener en cuenta que los compañeros sexuales masculinos son frecuentemente asintomáticos, por lo que es importante vincularlos de manera temprana a la intención médica4,6,11.
Uretritis y cervicitis
Se clasifican en uretritis gonocócicas (producidas por Neisseria gonorrhoeae) y uretritis no gonocócicas (Chlamydia trachomatis en el 15-50% de los casos, en menor porcentaje Ureaplasma urealyticum, Trichomonas, Mycoplasma y otros agentes)14. Se actuará sobre los contactos según lo explicado en las diferentes etiologías (v. tabla 5).
Proctitis, colitis y enteritis
Los contactos de las personas con infecciones entéricas de transmisión sexual deben ser evaluados. El estudio de estos se realizará en función de la infección encontrada4.
Vulvovaginitis
Las vulvovaginitis se clasifican según su etiología en candidiásica, vaginosis bacteriana y vaginitis por tricomonas. La vulvovaginitis producida por tricomonas es la única considerada como ITS4 (v. tabla 5).
Se puede recomendar a las mujeres diagnosticadas de vaginosis bacteriana el cribado del VIH y otras ITS. No se aconseja administrar tratamiento a los contactos6, como tampoco el estudio de contactos en el caso de diagnosticar una vaginitis de etiología candidiásica6.
Balanoprostitis
Se realizará el estudio de contactos según su etiología4.
Lecturas recomendadas
Ministerio de Sanidad, Servicios Sociales e Igualdad. Documento de consenso sobre diagnóstico y tratamiento de las infecciones de transmisión sexual en adultos, niños y adolescentes (Marzo 2017). Madrid: Ministerio de Sanidad, Servicios Sociales e Igualdad;2017.
Esta guía incluye las últimas recomendaciones en cuanto al cribado y estudio de contactos de las diferentes ITS. Se encuentra información muy práctica para la consulta y muy actualizada por su reciente publicación.
Aldaz Herce P, Gómez Marco JJ, Javierre Miranda AP, Martín S, Morató Agustí ML, Moreno Millán N, et al. Prevención de las enfermedades infeccionas. Grupo de expertos del PAPPS. Aten Primaria. 2016;48(supl 1):60-76.
Última actualización de las recomendaciones en prevención de enfermedades infecciosas por parte del grupo de expertos del Programa de Actividades Preventivas y de Promoción de la Salud (PAPPS) que sirve de ayuda como referente en la consulta.
Bibliografía
- Aldaz Herce P, Gómez Marco JJ, Javierre Miranda AP, Martín Martín S, Morató Agustí ML, Moreno Millán N, et al. Prevención de las enfermedades infeccionas. Grupo de expertos del PAPPS. Aten Primaria. 2016;48(supl 1):60-76.
- Lee K, Ngo-Metzger Q, Wolff T, Chowdhury J, LeFevre ML, Meyers DS. Sexually Transmitted Infections: Recommendations from the U.S. Preventive Services Task Force. Am Fam Physician. 2016;94(11):907-15.
- Henriquez Camacho C, Losa JE, Pérez Molina J, Villafuerte P. Cribado de virus de inmunodeficiencia humana. Enferm Infecc Microbiol Clin. [Internet.] 2017. Disponible en: http://dx.doi.org/10.1016/j.eimc.2017.09.003
- Ministerio de Sanidad, Servicios Sociales e Igualdad. Documento de consenso sobre diagnóstico y tratamiento de las infecciones de transmisión sexual en adultos, niños y adolescentes (Marzo 2017). Madrid: Ministerio de Sanidad, Servicios Sociales e Igualdad; 2017.
- Panel de expertos de GESIDA. Documento de consenso de GESIDA sobre control y monitorización de la infección por el VIH (2018) [Internet.]. Disponible en: http://gesida-seimc.org/wp-content/uploads/2018/02/gesida_DC_Control_Monitorizacion_VIH.pdf
- Workowski KA, Bolan GA; Centers for Disease Control and Prevention. Sexually transmitted diseases treatment guidelines, 2015. MMWR Recomm Rep. 2015;64(RR-03):1-137.
- Torell Vallespín G. La recogida de muestras en enfermedades de transmisión sexual. AMF. 2010;6(11):621-6.
- García-Lechuz Moya JM, González López JJ, Orta Mira N, Sánchez Romero MI. Recogida, transporte y procesamiento general de las muestras en el laboratorio de microbiología. 2017. 1b. Sánchez Romero MI (coordinadora). Procedimientos en microbiología clínica. Cercenado Mansilla E, Cantón Moreno R (editores). Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC). 2017.
- Ministerio de Sanidad, Servicios Sociales e Igualdad. Plan Nacional sobre Sida. Guía de recomendaciones para el diagnóstico precoz de VIH en el ámbito sanitario. Madrid: 2014.
- Grupo de Trabajo de Enfermedades Infecciosas de la semFYC. Manual de enfermedades infecciosas en Atención Primaria. 4.ª ed. Barcelona: Sociedad Española de Medicina Familiar y Comunitaria; 2017.
- Tiplica GS, Radcliffe K, Evans C, Gomberg M, Nandwani R, Rafila A, et al. 2015 European guidelines for the management of partners of persons with sexually transmitted infections. J Eur Acad Dermatol Venereol. 2015;29:1251-7.
- Saavedra Ruiz A. Infecciones de transmisión sexual. AMF. 2010; 6: 575-83.
- Llor C, Yuguero O. ¿Cuándo y cómo solicitar una serología del virus de inmunodeficiencia humana? FMC. 2012;19(4):224-6.
- Ministerio de Sanidad, Política Social e Igualdad. Guía de buena práctica clínica en infecciones de transmisión sexual. Madrid: Ministerio de Sanidad, Política Social e Igualdad; 2011.



