|
Presentamos una nueva Sección: «Cómo nos organizamos» |
|
Con el siguiente artículo se inicia una nueva sección en AMF llamada «Cómo nos organizamos». Su objetivo es revisar distintos aspectos organizativos de nuestros centros de salud, y valorar las ventajas e inconvenientes de las distintas opciones existentes en cada caso. Cuando sea posible, se aportarán las evidencias disponibles para elegir la mejor opción disponible, que deberá garantizar siempre el mantenimiento de las cualidades esenciales de la Atención Primaria de salud, como son la longitudinalidad, la accesibilidad, la coordinación y la integralidad.
En este primer trabajo abordamos la gestión de la demanda en el centro, analizamos qué modelo garantiza mejor la accesibilidad de los pacientes. La organización de la atención domiciliaria, la cronicidad, la docencia y la longitudinalidad, entre otros, serán objeto de próximos artículos. |
Puntos clave
- Existe un amplio consenso en que la accesibilidad y la longitudinalidad son características fundamentales de la Atención Primaria.
- No todos los pacientes precisan ser atendidos en el mismo día que lo solicitan, pero tampoco es razonable aceptar como natural e inevitable la existencia de largas lista de espera para ser atendido por tu médico de familia.
- La agenda, por sí sola, no sirve para gestionar la demanda, sino solo para distribuir los tiempos de asistencia. Para gestionar la demanda mejorando la accesibilidad, además de organizar bien los tiempos de trabajo mediante una agenda racional, es necesario modificar los mecanismos de recepción y citación y nuestra forma de trabajar como profesionales y como equipo.
- El modelo de acceso avanzado mejora la accesibilidad modificando la organización de la demanda. Sus máximas son «hacer hoy el trabajo de hoy y si tu medico está presente hoy, te atiende tu médico, y si no está presente, te atiende otro médico hoy o tu médico otro día».
- El objetivo es eliminar la lista de espera y favorecer la continuidad.
- Se fundamenta en: conocer y equilibrar la oferta y la demanda, aumentar la oferta de citas, reducir la demanda de citas, disminuir los tipos de citas, reducir o eliminar la lista de espera, y desarrollar planes de contingencia para abordar las variaciones diarias y estacionales de la oferta y la demanda.
- Las estrategias de recepción empleadas por el personal administrativo y la gestión enfermera de la demanda (GED) son acciones prácticas que también mejoran la accesibilidad.
¿De qué hablamos?
La accesibilidad en Atención Primaria (AP) tiene componentes estructurales que difícilmente podremos modificar desde el centro de salud, como son el derecho al acceso en función de la situación legal o administrativa o el acceso geográfico o arquitectónico (distancia desde los domicilios de los pacientes a las consultas, medios de transporte públicos o privados, barreras arquitectónicas en los domicilios de los pacientes o en las vías públicas, etc.). La organización del trabajo, incluyendo la organización de las agendas y los mecanismos de recepción y citación, depende fundamentalmente de nosotros mismos como profesionales y como equipos, y es sobre estos aspectos sobre los que debemos intervenir para mejorar la accesibilidad.
Existe un amplio consenso en que la accesibilidad y la longitudinalidad son las características fundamentales de la AP1. Sin embargo, mientras que los profesionales consideramos razonable una demora de 2 días laborables para ser atendido por el médico de familia por un proceso no urgente, nuestros pacientes, cada vez más, consideran la inmediatez como un valor importante, y el no ser atendido en el mismo día, cuando así se requiere, es un motivo de insatisfacción creciente. Con datos de 2017, del Barómetro Sanitario del Ministerio de Sanidad de España2, solo el 37,5% de los ciudadanos manifiestan que siempre o casi siempre obtienen cita en el día para ser atendidos por su médico de familia cuando así lo solicitan. En 2008 esta proporción era del 45,3%3.
No todos los pacientes precisan ser atendidos en el mismo día que lo solicitan, pero tampoco es razonable aceptar como natural e inevitable la existencia de largas lista de espera para ser atendido por tu médico de familia. Para hacer frente a esta situación, la mayoría de los médicos, equipos y organizaciones actuamos intuitivamente y la primera demanda que surge es la de incrementar los recursos y no la de modificar nuestra forma de trabajar. Murray, en 2003, introdujo el modelo de acceso avanzado, con el objetivo de mejorar la accesibilidad modificando la organización de la demanda y nuestro trabajo cotidiano4,5. Este modelo se ha desarrollado fundamentalmente en Estados Unidos, Canadá y el Reino Unido, y ha demostrado su utilidad para reducir significativamente las listas de espera y, secundariamente, la proporción de pacientes que no acuden a su cita6. También se ha demostrado que la implantación de la cita telefónica y de un sistema de selección o criba contribuye a estos resultados7. Respecto a la mejora de la satisfacción de los pacientes y los profesionales, los datos no son concluyentes, aunque algunos estudios muestran un aumento de la satisfacción de los médicos y del personal administrativo, no de las enfermeras8.
Modelos de gestión de la demanda
La agenda, por sí sola, no sirve para gestionar la demanda, sino solo para distribuir los tiempos de asistencia. Para gestionar la demanda mejorando la accesibilidad, además de organizar bien los tiempos de trabajo mediante una agenda racional, es necesario modificar nuestra forma de trabajar como profesionales y como equipo9. Podemos describir cuatro modelos de gestión de la demanda que nos permiten tener una visión de la evolución desde los modelos tradicionales a la propuesta del modelo de acceso avanzado:
- Sin cita previa. En España, anteriormente a la reforma de la AP de 1984, no existía la cita previa y se daban citas (números) el mismo día de la consulta y hasta una hora antes de que el médico finalizase su horario de consulta. El médico atendía toda la demanda que se generaba en el día, sin límite de citas, y el paciente era atendido en un horario restringido (2-2,5 horas) y fuera del horario establecido se le denegaba la cita y debía acudir de nuevo al día siguiente. Con la reforma, se generalizó un modelo mixto en el que se reservaban citas programadas directamente por el médico, sin que el paciente pudiese acceder a ellas y se mantenía una parte de la agenda (2-3 horas) para la demanda espontánea sin límite ni posibilidad de cita previa en la mayoría de las organizaciones, aunque en algunas zonas se iniciaron experiencias de cita previa sin informatizar, pero sin límite en las citas para el mismo día.
- Con cita previa tradicional. Una vez iniciada la informatización de los centros de salud, se generalizó la agenda con cita previa y límite de citas con lista de espera. En este modelo se suele resolver la demanda de cita en el día, dejando para el final a los pacientes que no disponen de cita previa. Es habitual «castigar»al paciente sin cita previa con una espera más larga para que «aprenda» que es mejor solicitar cita con antelación.
- Con cita previa compartimentada. Se reserva una parte de las citas para los pacientes que solicitan cita en el día y el resto de las citas se ofrecen con cita previa. Al reducir la oferta de citas previas, suele incrementarse la lista de espera y los pacientes que quieren ser atendidos en el día «aprenden» el circuito y acuden al centro el mismo día consiguiendo la cita que desean, mientras que los «buenos»pacientes que solicitan cita previa ven alargarse la lista de espera.
- Acceso avanzado. En este modelo la máxima es «hacer hoy el trabajo que surja hoy» ofreciendo suficientes citas para atender la demanda que surja en el mismo día sin generar lista de espera. Se mantiene la cita previa para los pacientes que no desean cita para el mismo día o para los controles de patologías crónicas o agudas que requieran un seguimiento.
El modelo de acceso avanzado. ¿Una solución ideal?
 A continuación se describe, adaptándolo a nuestro medio, el modelo de acceso avanzado que Murray desarrolló a partir de sus artículos4,5, y de los documentos de la Agency for Healthcare Research Quality del gobierno federal de Estados Unidos.10 y de la Health Quality Ontario de Canadá11.
A continuación se describe, adaptándolo a nuestro medio, el modelo de acceso avanzado que Murray desarrolló a partir de sus artículos4,5, y de los documentos de la Agency for Healthcare Research Quality del gobierno federal de Estados Unidos.10 y de la Health Quality Ontario de Canadá11.
Este sistema tiene como objetivo eliminar la lista de espera favoreciendo la accesibilidad y la continuidad. Sus máximas son «hacer hoy el trabajo que surja hoy» y «si tu medico está presente hoy, te atiende tu médico y si no está presente, te atiende otro médico hoy o tu médico otro día». Rechaza el modelo de compartimentar la demanda en pacientes con cita previa o con cita urgente, ya que considera que favorece, por un lado, la lista de espera y, por otro, que el paciente sin cita previa sea desviado a otros profesionales o servicios (la consulta de urgencias o de gestión enfermera de la demanda del centro, si existe, los dispositivos de urgencias de AP, las urgencias hospitalarias o la privada). No obstante, tarde o temprano este paciente no atendido en el día volverá a la consulta de su médico, pero condicionado por las atenciones de otros profesionales que por lo general no coinciden plenamente con su manera de trabajar (medicación inducida, derivaciones a otros profesionales, pruebas complementarias que no hubiese solicitado, expectativas diagnósticas o terapéuticas desproporcionadas o innecesarias, etc.). Todo ello condiciona la continuidad de la atención, puede distorsionar la relación médico-paciente y acostumbra a generar más trabajo.
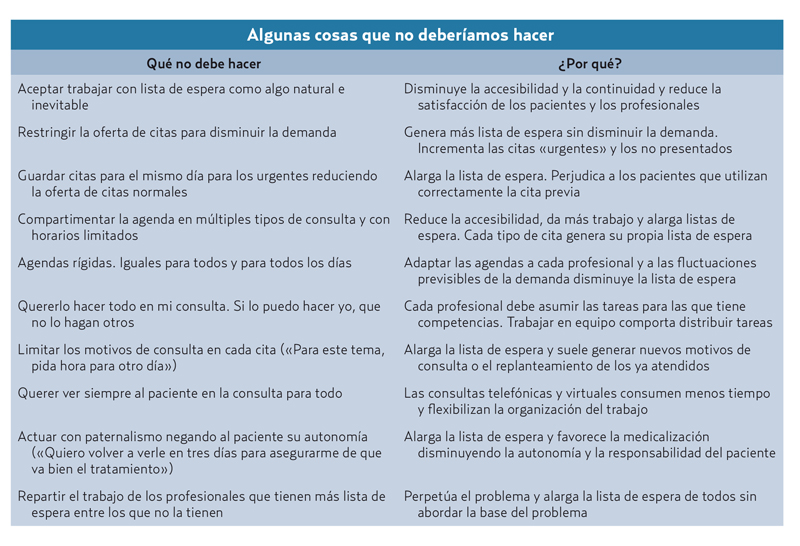
Los fundamentos del modelo de acceso avanzado se resumen en la tabla 1.
Para su implementación se proponen las siguientes acciones de cambio:
1. Conocer y equilibrar la oferta y la demanda. La base de una mejor accesibilidad es hacer coincidir la oferta y la demanda a diario, semanalmente y a largo plazo. El primer paso es conocer la demanda media anual de todos los profesionales del equipo y ofertar las citas necesarias para evitar la lista de espera. Si de media anual atendemos a 30 pacientes por día, no podemos ofertar 25 citas, sino 30. Reducir la oferta de citas no reduce la demanda, sino que genera lista de espera. Complementariamente, conviene analizar las variaciones de la demanda por días de la semana y por semanas o meses, para equilibrar la distribución de la oferta en función de la demanda previsible. Si los lunes hay más demanda, hay que aumentar la oferta desviando citas previsibles a los días de la semana con menos demanda.
2. Aumentar la oferta de citas. Si hay lista de espera, es imprescindible incrementar la oferta total de citas del equipo, lo que se puede conseguir sin ampliar la plantilla ni los horarios, utilizando las estrategias siguientes:
- Optimizar las funciones de los miembros del equipo, asegurándose de que cada profesional asuma las tareas para las que tiene competencias según su titulación. Por ejemplo: gestión enfermera de la demanda (GED).
- Cada profesional debe hacer las tareas que solo él puede hacer y dejar de hacer las tareas que pueden hacer otros profesionales.
- Ofrecer citas que puedan ser resueltas por profesionales no sanitarios sin necesidad de interacción directa del profesional sanitario con el paciente. Por ejemplo: citas administrativas.
- Usar guías y protocolos para la resolución de demandas poco complejas y habituales. Por ejemplo: procesos leves autolimitados, trámites administrativos, etc.
- Ofrecer actividad grupal para procesos crónicos prevalentes. Por ejemplo: grupos de diabéticos, obesos, frágiles, pacientes con enfermedad pulmonar obstructiva crónica (EPOC), etc.
- Ofrecer citas telefónicas o mediante correo electrónico o internet. Generalmente, ocupan menos tiempo y facilitan la accesibilidad.
3. Reducir la demanda de consultas. La reducción de la demanda facilita que se puedan atender las demandas de cita en el día que se generan evitando la lista de espera. Para ello se recomienda utilizar las estrategias siguientes:
- Aumentar la resolución en cada cita no dejando para otro día lo que pueda hacer hoy. Intentar resolver en un solo acto todas las demandas del paciente evitando en lo posible visitas sucesivas innecesarias. Un paciente que vuelve otro día por una demanda no resuelta acostumbra a aprovechar el nuevo contacto para plantear nuevos motivos de consulta o replantear los motivos consultados anteriormente.
- Alargar los intervalos entre citas de control de patologías crónicas.
- Promover la continuidad favoreciendo que cada paciente sea atendido siempre que sea posible por su médico o enfermera de referencia.
- Prever acciones para reducir el número de pacientes que no acuden a su cita de control. Por ejemplo: recordatorios telefónicos o por internet.
- Ofrecer alternativas a las citas presenciales. Por ejemplo: citas telefónicas o por internet para conocer el resultado de analíticas, control de la incapacidad temporal (IT), etc.
- Fomentar la autonomía del paciente, evitando las citas de control innecesarias. Por ejemplo: huir de actitudes paternalistas del tipo: «Le quiero ver en tres días para asegurarme que el tratamiento va bien» y dar mensajes del tipo «Solo hace falta que vuelva a consultar si no mejora claramente en una semana».
- Revisar las citas futuras del paciente para valorar si podrían evitarse o resolverse en esa misma cita.
- Haga la consulta más efectiva dejando de hacer lo que pueden hacer otros miembros del equipo o lo que no sea necesario hacer.
4. Reducir los tipos de citas. Compartimentar la agenda con distintos tipos de citas reduce la accesibilidad y genera listas de espera. Para ello se recomienda utilizar las estrategias siguientes:
- Reducir el tipo de citas a las mínimas necesarias: presencial, domicilio, telefónica y administrativa. La agenda sirve para ordenar el tiempo no para definir qué se hace en cada tiempo; para ello debe utilizarse el registro de la actividad en la historia clínica y no la agenda.
- Reducir la variabilidad de la duración de las citas. Por ejemplo: cita presencial de 10 minutos con posibilidad de doble tiempo para citas complejas. Cita telefónica o administrativa de 5 minutos con posibilidad de doble tiempo, si es necesario.
- El personal administrativo debe ofertar las citas según lo planificado para dirigirlas a los momentos o días de menos previsión de demanda.
- Ajustar la agenda a los ritmos y preferencias de cada profesional. La agenda no debe ser igual para todos los profesionales.
5. Reducir la lista de espera. Cuando se implanta el modelo de acceso avanzado, hay que reducir primero la lista de espera preexistente y, después, hay que aplicar medidas correctoras cuando se genere de nuevo lista de espera. Para ello se proponen las medidas siguientes:
- Medir cada semana el retraso generado, comunicándolo a los profesionales implicados.
- Planificar medidas correctoras. Por ejemplo, aumentar de forma temporal el número de citas ofertadas, estableciendo claramente cuándo empieza y cuándo termina la medida.
- Prever refuerzos de personal en situaciones que lo requieran. Por ejemplo, al iniciar el modelo, en períodos vacacionales, etc.
- Proteger siempre a los profesionales sin lista de espera. No llenar su agenda con el trabajo de los demás.
6. Desarrollar planes de contingencia. La variación previsible de la oferta y la demanda genera problemas que hay que prever con antelación. Es necesario revisar los patrones previsibles, tanto de la oferta como de la demanda, y anticiparse a los problemas desarrollando planes de contingencia proactivos para cubrir las variaciones de la demanda como vacaciones, puentes, temporadas de vacunación, los lunes, etc. Para ello se proponen las acciones siguientes:
- Planificar la distribución del trabajo adicional que se va a generar. Valorar refuerzos de personal. Aumentar la oferta de citas en determinados días.
- Reducir las citas previsibles (controles de crónicos, valoración de pruebas complementarias, etc.), desviándolas a otros períodos o, si no es posible, citándolas hacia el final de la semana o a primera hora en la jornada.
- Implicar a todos los profesionales del equipo, distribuyendo las tareas entre los que estén capacitados para llevarlos a cabo.
- Desarrollar protocolos para situaciones previsibles, como pacientes que llegan tarde a su cita, atención a desplazados, atención a los pacientes de un profesional ausente, etc.
Algunas propuestas prácticas para mejorar la accesibilidad
La mejora de la accesibilidad en el contexto de un enfoque de la atención centrado en el paciente debe implicar necesariamente a la totalidad del equipo. En este apartado proponemos acciones prácticas para desarrollar en el equipo que pueden mejorar la accesibilidad de forma complementaria a la implantación, o no, de un modelo de acceso avanzado.
El papel fundamental del personal administrativo en la mejora de la accesibilidad
El personal del área administrativa tiene un papel crucial que desempeñar en la mejora de la accesibilidad. El empleo de las acciones que se describen en la tabla 2 ayudará al equipo a desarrollar la estrategia de reducir listas de espera y lograr que el paciente que lo desee sea atendido en el día por su médico o enfermera de referencia o por otro profesional del equipo.

Gestión enfermera de la demanda
La GED se define como la respuesta enfermera a un paciente que presenta un problema de salud y que precisa una resolución preferente. Se diferencia de la selección o cribado porque mientras la GED pretende dar una solución al problema de salud planteado, la selección o cribado se refiere a la recepción, acogida y clasificación de pacientes (RAC), que llevan a término las enfermeras en los servicios de urgencias12.
Existen diversos modelos de GED desarrollados en los últimos años en España. Todos ellos deben basarse necesariamente en protocolos de actuación de enfermería para las patologías abordadas, y ser consensuados y avalados por la organización de salud correspondiente y que dan cobertura legal a dichas actuaciones. Otro elemento indispensable es la implicación del personal del área administrativa, que debe realizar una intervención previa de informar y dirigir al paciente a la agenda o consulta donde se le pueda resolver su demanda de la manera más eficiente posible. Esta actuación implica la selección o criba previa para determinar si la demanda puede o no ser resuelta con cita administrativa, telefónica o presencial por su médico o enfermera de referencia. En los estudios publicados, la resolución de enfermería en GED (sin derivación a otro profesional) alcanza niveles del 73,3%12, 86%13 y 70%14.
¿Quién y cuándo accede a la gestión enfermera de la demanda?
La puerta de entrada a la GED puede clasificarse en dos modelos distintos:
- Se citan para GED a los pacientes que demandan atención en el mismo día para su médico o enfermera de referencia sin que estos profesionales dispongan de cita para ese día y no aceptan ser atendidos por su profesional de referencia en días posteriores, independientemente del motivo de consulta. Se hace una selección o criba previa por parte del personal administrativo y se ofrece una posible resolución mediante cita administrativa o telefónica.
- Se citan para GED a los pacientes que demandan atención para determinados problemas de salud definidos previamente, con independencia de que su médico tenga citas disponibles para ese día. Implica necesariamente que desde el área administrativa se pregunte siempre al paciente por el motivo concreto de la demanda.
Consulta de gestión enfermera de la demanda centralizada. Uno los de todos
En este modelo se habilita una agenda o consulta de GED centralizada (para todos los cupos) a la que se cita a los pacientes definidos previamente según el modelo implantado en cada centro.
Una enfermera determinada, en el espacio establecido para ello, atiende a los pacientes GED aplicando los protocolos establecidos una vez identificado el motivo de la demanda. La agenda GED puede cubrirse por turnos (mañana/tarde) por una sola enfermera de cada turno o mediante horarios repartidos dentro del mismo turno (por ejemplo, rotación cada 2 horas por enfermeras distintas).
Los pacientes GED cuyo motivo de consulta no haya podido ser resuelto por la enfermera deben ser valorados por un médico en el mismo día o en días posteriores. En el modelo de acceso avanzado, el médico debe ser el de referencia del paciente, si está y en caso de que no esté, le atenderá el médico que le corresponda según esté establecido.
Gestión enfermera de la demanda descentralizada. Cada uno los suyos
En este modelo, a los pacientes se les cita con su enfermera de referencia o en su ausencia con quien corresponda según esté establecido. Esta opción es la más congruente con el modelo de acceso avanzado, ya que mejoramos la accesibilidad aumentando la oferta de citas, distribuimos parte de la demanda entre los profesionales cualificados para atenderla y preservamos la longitudinalidad al ser atendido el paciente por sus profesionales de referencia.
Su enfermera, en su propia consulta, atiende a los pacientes GED aplicando los protocolos establecidos una vez identificado el motivo de la demanda. Los pacientes GED que no hayan podido ser atendidos por su enfermera, deben ser valorados por su médico en el mismo día o en días posteriores. Si su médico está ausente, se le cita con el profesional que corresponda según esté establecido.
Lecturas recomendadas
Casajuana J, coord. Gestión de lo cotidiano. Barcelona: Congresos y Ediciones Semfyc; 2016.
Libro que aborda los temas de gestión del día a día en una consulta de un médico de familia. Pretende dar respuesta a las preguntas de cómo podemos gestionar desde nuestras consultas y equipos los problemas que se nos plantean para la organización de nuestro trabajo diario.
Murray M, Berwick DM. Advanced access: reducing waiting and delays in primary care. JAMA. 2003;289(8):1035-40.
Este artículo en inglés de Murray en JAMA dio a conocer sus teorías y propuestas de cómo mejorar la accesibilidad y reducir las listas de espera, y sentó las bases del modelo de Acceso avanzado desarrollado posteriormente por otros autores e instituciones.
Health Quality Ontario. Advanced Access and Efficiency. Workbook for Primary Care. 2011. [Internet]. [citado 9 de mayo de 2018]. Disponible en: http://www.hqontario.ca/Portals/0/documents/qi/primary-care/qi-aae-interactive-workbook-en.pdf
Este documento en inglés del Gobierno de Ontario (Canadá) propone, de manera muy práctica y detallada, la estrategia para desarrollar el modelo de acceso avanzado en un equipo de Atención Primaria.
Bibliografía
1. Starfield B. Atención Primaria: Equilibrio entre necesidades de salud, servicios y tecnologías. 2.ª edición. Madrid: Masson; 2004.
2. Ministerio de Sanidad, Servicios Sociales e Igualdad - Portal Estadístico del SNS - Opinión de los ciudadanos. Barómetro Sanitario 2017 [Internet]. [citado 13 de mayo de 2018]. Disponible en: https://www.msssi.gob.es/estadEstudios/estadisticas/BarometroSanitario/home_BS.htm
3. Ministerio de Sanidad Servicios Sociales e Igualdad. Portal Estadístico del SNS. Opinión de los ciudadanos. Barómetro Sanitario 2008 [Internet]. [citado 9 de mayo de 2018]. Disponible en: https://www.msssi.gob.es/estadEstudios/estadisticas/docs/BS2008TotalNacional.pdf
4. Murray M, Berwick DM. Advanced access: reducing waiting and delays in primary care. JAMA. 2003;289(8):1035-40.
5. Murray M, Bodenheimer T, Rittenhouse D, Grumbach K. Improving timely access to primary care: case studies of the advanced access model. JAMA. 2003;289(8):1042-6.
6. Rose KD, Ross JS, Horwitz LI. Advanced access scheduling outcomes: A systematic review. Arch Intern Med. 2011;171(13):1150-9.
7. Ansell D, Crispo JAG, Simard B, Bjerre LM. Interventions to reduce wait times for primary care appointments: a systematic review. BMC Health Serv Res. 2017;17(1):295.
8. An evaluation of Advanced Access in general practice. Final Report. Report for the National Co-ordinating Centre for NHS Service Delivery and Organisation. 2007. [Internet]. [citado 1 de mayo de 2018]. Disponible en: http://www.netscc.ac.uk/hsdr/files/project/SDO_FR_08-1310-070_V01.pdf
9. Casajuana J, Lejardi Y. La gestión de la consulta. En: Casajuana J, coord. Gestión de lo cotidiano. Barcelona: Semfyc; 2016 p. 75-100.
10.The CAHPS Ambulatory Care Improvement Guide: Practical Strategies for Improving Patient Experience | Agency for Healthcare Research & Quality [Internet]. 2016 [citado 9 de mayo de 2018]. Disponible en: /cahps/quality-improvement/improvement-guide/improvement-guide.html
11.Health Quality Ontario. Advanced Access and Efficiency. Workbook for Primary Care. 2011. [Internet]. [citado 9 de mayo de 2018]. Disponible en: http://www.hqontario.ca/Portals/0/documents/qi/primary-care/qi-aae-interactive-workbook-en.pdf
12.Brugués Brugués A, Peris Grao A, Pavón Rodríguez F, Mateo Viladomat E, Gascón Ferret J, Flores Mateo G. Evaluación de la gestión enfermera de la demanda en atención primaria. Aten Primaria. 2016;48(3):159-165.
13.Iglesias B, Ramos F, Serrano B, Fàbregas M, Sánchez C, García MJ, et al.; PIPA Group. A randomized controlled trial of nurses vs. doctors in the resolution of acute disease of low complexity in primary care. J Adv Nurs. 2013;69(11):2446-57.
14. Fabrellas N, Vidal A, Amat G, Lejardi Y, Del Puig Deulofeu M, Buendia C. Nurse management of «same day» consultation for patients with minor illnesses: results of an extended programme in primary care in Catalonia. J Adv Nurs. 2011;67(8):1811-6.




Susana 03-02-19
Hola! Felicidades x el artículo! Al votar me he equivocado, quería dar 5 estrellas pero al clicar se me ha clicado sólo una. En mi centro estamos experimentando con este tema y a nivel personal considero que está siendo un éxito, hemos empezado con la gestión de agendas y eso ha hecho que ahora nos estemos planteando la gestión de cupos, poco a poco, caminando por una AP de calidad para el paciente y el profesional.;-).
Mª Luisa 03-10-18
Como me he sentido identificada en este articulo.... cansada de decir siempre lo mismo y sin que me escuche nadie...Muchas gracias....
Margarita 27-09-18
superinteresante el modelo de gestión enfermera de la demanda, con esa opción pienso que la resolución sería aún mayor.
Ma. Griselda 30-07-18
Muy interesante, el articulo pero no se comenta la existencia de cupos medicos sobredimensionados, cupos muy envejecidos o cupos con mucha patologia cronica, que influyen mucho en la demanda, y deben sercorregidos antes de realizaractividades para el control de la demanda. Y al principi o del articulo refiere quesedebe aumetnar la demanda con el ejemplo de 25 pacientes dia usbirlo a 30 si esa es la media, y ¿si la media son mas de 40 al dia hay que seguir aumentandola?