Introducción
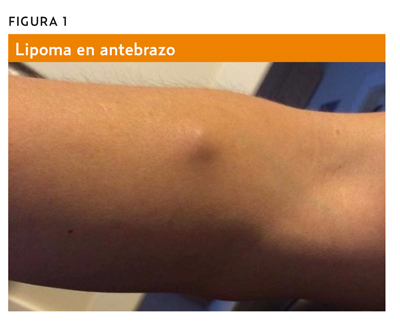 Un lipoma es una lesión tumoral blanda, benigna, de crecimiento lento y de localización subcutánea, formada a partir de una proliferación de células adiposas procedentes del tejido graso y encapsuladas por tejido fibroso o no, bien delimitada, de tamaño variable (desde un pequeño nódulo subcutáneo hasta una masa importante que deforma la región anatómica), única o múltiple, móvil y que no suele estar adherida a la piel ni a planos profundos (figura 1).
Un lipoma es una lesión tumoral blanda, benigna, de crecimiento lento y de localización subcutánea, formada a partir de una proliferación de células adiposas procedentes del tejido graso y encapsuladas por tejido fibroso o no, bien delimitada, de tamaño variable (desde un pequeño nódulo subcutáneo hasta una masa importante que deforma la región anatómica), única o múltiple, móvil y que no suele estar adherida a la piel ni a planos profundos (figura 1).
Afectan al 1% de la población, más frecuentemente a hombres de 40 a 60 años, siendo muy raros en niños.
Aunque son fáciles de diagnosticar, simplemente por inspección y palpación, hemos de tener en cuenta que no todas las masas subcutáneas blandas son lipomas.
Los lipomas se perciben clínicamente como masas subcutáneas, asintomáticas, simétricas, de crecimiento lento (pudiendo llegar a alcanzar un gran tamaño), de palpación blanda y consistencia elástica, pastosa o quística, de forma regular y redondeada a ovoidea o discoide, pero de límites imprecisos, y superficie tabicada o lobulada al tacto.
Las localizaciones más frecuentes son los hombros, la base del cuello, la espalda, las extremidades superiores e inferiores y la región de la nuca.
Conviene diferenciarlo de los quistes epidérmicos (mal llamados sebáceos), puesto que su abordaje quirúrgico es diferente. El quiste está compuesto por queratina y envuelto por una cápsula más o menos dura, siendo fundamental la extirpación completa de esta para evitar recidivas. Este tema se trató en un artículo de un número anterior de la revista y por ello no se ha comentado en este monográfico[a].
Indicaciones
En general, no se recomienda el tratamiento quirúrgico de los lipomas a menos que compriman estructuras adyacentes o haya dudas diagnósticas. La actitud terapéutica habrá de ser expectante en casos de lipomas pequeños que no produzcan alteración funcional, aunque debe seguirse su evolución, valorando su tamaño; si es grande, estará indicada la exéresis quirúrgica completa y el posterior estudio anatomopatológico.
El único tratamiento curativo del lipoma es la exéresis quirúrgica del tumor, sea cual sea su localización y tamaño. El objetivo es la extirpación cuidadosa del tumor completo para minimizar las complicaciones.
Indicaciones
- Dolor. Los lipomas grandes o los situados en zonas de apoyo pueden provocar molestias que indiquen su extirpación.
- Restricción del movimiento. Lipomas situados en zonas que afecten al movimiento de una articulación.
- Crecimiento rápido o cambio de aspecto. Cualquier lesión que presente una de estas características, o ambas, debe ser extirpada. Las características reales de un «bulto» no se conocen hasta que se estudia anatomopatológicamente.
Contraindicaciones para la extirpación
Relativas
Infección. No contraindica la extirpación, pero es preferible diferirla y abordarla tras el tratamiento antibiótico pertinente, con mayores garantías estéticas y menos probabilidad de recidiva.
Abcesificación. Tampoco contraindica la extirpación, siendo obligado el paso previo del drenaje quirúrgico y tras la curación del absceso se indicará la extirpación del lipoma.
Absolutas
Gran tamaño. Los lipomas grandes (mayores de 4 o 5 cm) y los gigantes deben ser extirpados en un medio hospitalario.
Localización. Evitar la extirpación de lipomas asentados en zonas de riesgo:
- Los lipomas situados en la axila, la ingle, el hueco supraclavicular y el hueco poplíteo pueden estar cerca de estructuras neurovasculares importantes y su tratamiento debe evitarse en Atención Primaria.
- Los lipomas localizados en la nuca pueden ser difíciles de extirpar debido al gran tamaño que suelen adquirir antes de dar clínica y a su situación inmediatamente supramuscular.
- Las localizaciones atípicas (como, por ejemplo, el cuero cabelludo, los dedos, las manos, los pies, etc.) deben poner en duda el diagnóstico de lipoma y, si precisan tratamiento, el paciente debe ser derivado.
- Cuando el lipoma está situado en el tronco, es importante discernir si está en el plano subcutáneo o en el plano submuscular, en cuyo caso debemos abstenernos de plantear el tratamiento en el centro de salud.
Material necesario
- Solución de povidona yodada o clorhexidina.
- Bolígrafo o rotulador quirúrgico.
- Jeringas (1, 2 y 5 cc) y agujas (21G, 25G o 30G).
- Anestésico local (mepivacaína al 1-2% o lidocaína al 1-2%, con o sin vasoconstrictor).
- Gasas estériles.
- Guantes estériles.
- Paño estéril fenestrado y no fenestrado.
- Hoja de bisturí del n.o 15.
- Mango de bisturí del n.o 3.
- Terminal de bisturí eléctrico.
- Pinzas hemostáticas (Kelly o Pean).
- Pinzas de mosquito (Halsted), curvas y rectas.
- Pinza de Allis.
- Pinzas de disección con y sin dientes, tipo Adson.
- Tijera de Metzenbaum, fina, curva y de puntas romas.
- Tijeras de corte (Mayo).
- Portagujas pequeño (mejor con ramas de carburo de tungsteno).
- Separadores, erinas o ganchos.
- Sutura de seda del número adecuado (2/0, 3/0, 4/0 y 5/0).
- Sutura reabsorbible (Safil®, Vicryl®), del número adecuado (4/0 y 5/0), si es necesaria.
- Esparadrapo o apósitos autoadhesivos.
- Formol al 10%, en contenedor de plástico.
Es muy importante disponer del instrumental adecuado y en cantidad suficiente. Siempre hay que tener en cuenta los imprevistos o complicaciones que pueden surgir en cualquier momento.
Técnica
Los pequeños lipomas pueden ser extraídos por enucleación o escisión simple y los más grandes por escisión fusiforme, disecando el tejido circundante.
En este caso, vamos a describir la escisión simple, que consideramos que es la técnica de elección en la extirpación de lipomas.
Preparación del campo quirúrgico
Si nos encontramos en un área pilosa, valoraremos cortar el vello.
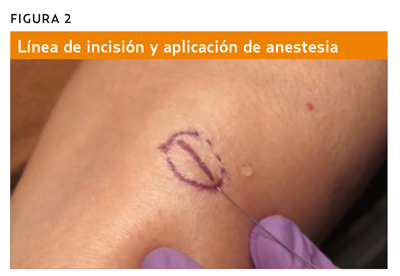
Delimitamos el lipoma por palpación y pintamos con tinta los bordes. Marcamos con bolígrafo quirúrgico la línea de incisión (siempre paralela a las líneas de tensión) (figura 2).
Una vez lavados y enguantados, aplicamos clorhexidina (o povidona) ampliamente para la limpieza y desinfección de la zona. Es imprescindible ser rigurosos con la asepsia, la antisepsia y la desinfección.
Aplicamos el anestésico local en sábana, abarcando todo el tejido que vamos a disecar, según la técnica de infiltración perilesional (profundamente alrededor del lipoma,v. figura 2).
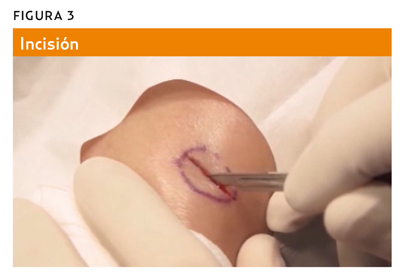
Se realiza la incisión linealmente con el bisturí en la piel hasta el tejido celular subcutáneo, tensando la piel, hasta llegar a la lesión realizando el despegamiento de la zona superficial (figura 3).
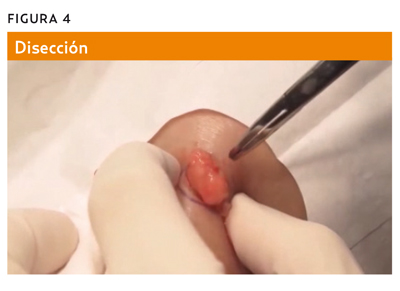
Atrapamos el lipoma con la pinza de Allis o el mosquito o con varios mosquitos, traccionamos a la vez que comprimimos desde los laterales de la herida y vamos despegando los diferentes planos con la tijera, el mosquito o el dedo y, ayudado por los separadores, obtenemos una buena visión directa del campo quirúrgico (figura 4). Como las adherencias al tejido celular subcutáneo son mínimas, la disección o «pelado», suele ser fácil de realizar.
Intentaremos extraer la pieza en bloque, previa palpación de los tejidos adyacentes (figura 5), para asegurar la remoción completa del tumor.
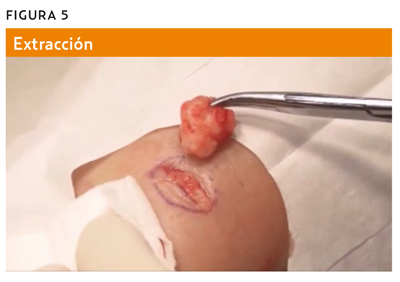
Realizaremos hemostasia de los diferentes vasos sanguíneos de la zona quirúrgica. La hemostasia del espacio muerto residual debe ser completa para evitar un hematoma o seroma, usando compresión digital, pinzas hemostáticas, electrocoagulación o puntos de ligadura. A continuación, se hace la sutura por planos, cerrando con 2 o 3 puntos reabsorbibles subcutáneos 3/0 o 4/0, dando puntos invertidos con nudo enterrado, evitando así espacios virtuales y dejando drenajes si fuese necesario, aunque en la mayoría de las ocasiones de escisión simple es suficiente con puntos simples discontinuos cerrando la piel sin necesidad de cerrar los planos profundos.
Como los bordes de la herida quirúrgica ya están diseccionados, no es necesaria ninguna preparación previa de la piel para su cierre, no obstante, se ha de valorar el grado de resistencia al cierre de la herida, para evitar la isquemia de los bordes; si fuese preciso, practicaremos una mayor disección subcutánea roma de todo el margen de la herida, con tijeras de disección o mosquito, ayudándonos con gancho o pinzas de Adson con dientes.
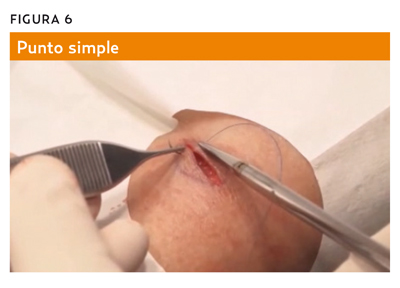
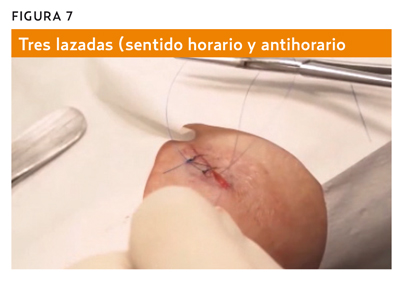
El cierre de la piel se realiza con puntos simples discontinuos. La epidermis se cierra con sutura no reabsorbible (nailon o seda) (figura 6). Es importante conseguir la eversión de los bordes de la herida quirúrgica, principio básico del cierre de la piel con suturas (figura 7). El número de puntos dependerá de la tensión de la herida, del grosor del hilo y del tipo de cierre.
A continuación se realizará la introducción de la pieza en formol al 10% para su envío a anatomía patológica; no debemos considerar acabado el procedimiento hasta recibir el informe de anatomía patológica e informar al paciente de los resultados y el pronóstico.
Colocar apósitos estériles compresivos para evitar hematomas.
Cuidados
Indicar analgesia, si hay dolor o, mejor, adelantándonos a la posibilidad del mismo.
Indicamos los cuidados posteriores y la próxima cita de revisión. Se ha de advertir al paciente de los riesgos posquirúrgicos y de los autocuidados de la herida quirúrgica.
Registramos el procedimiento en la historia de salud y cumplimentamos la hoja posquirúrgica.
Se realizará el control de la herida quirúrgica a las 24-48 horas, con cuidados habituales y se citará al paciente para la retirada posterior de los puntos (a los 7-21 días, según la zona). Puede considerarse la colocación de suturas adhesivas con posterioridad durante unos días para evitar el riesgo de dehiscencia de la herida.
Aconsejamos citar para revisión a las 5 semanas de la exéresis, con control postoperatorio para descartar o resolver pequeñas molestias, como dolor tipo punzada en la zona de incisión (que aumenta al realizar esfuerzos físicos, que no se irradia y suele ceder con el reposo y con antinflamatorios no esteroideos) o, esporádicamente, escozor local y sensación de calor local, que suelen ceder con cremas de corticoides.
[a]Martín Miralles S, Dalfó Baqué A. Cirugía menor: exéresis de un quiste sebáceo. AMF. 2018;14(6):358-361




David 28-12-18
El video no está disponible al abrirlo. gracias