Puntos clave
- La prueba que se lleva a cabo para el cribado de la diabetes es la glucemia basal (en ayunas) en plasma venoso.
- En pacientes con una función renal normal, la glucosuria significativa generalmente no ocurre hasta que la concentración de glucosa en plasma supera los 180 mg/dL (10 mmol/L).
- La medición de la glucosa en la orina no se recomienda como prueba de cribado, debido a su baja sensibilidad y a los errores significativos que limitan su precisión como reflejo del control glucémico.
- La hemoglobina glucosilada (HbA1C) refleja la glucemia media durante toda la vida útil del glóbulo rojo, sin embargo, se relaciona mejor con la glucosa sanguínea promedio de las últimas 8 a 12 semanas.
- En relación con los objetivos óptimos, las recomendaciones incluyen niveles de glucosa en sangre que se relacionan con un nivel de HbA1C del 7% (53 mmol/mol).
- La HbA1C no proporciona una medida de la variabilidad glucémica o de la hipoglucemia. Para los pacientes propensos a la variabilidad glucémica, el control glucémico se evalúa mejor mediante la combinación de los resultados de la HbA1C y el autocontrol de glucosa plasmática (AGP) o la monitorización continua de glucosa (MCG).
- Los valores séricos de fructosamina reflejan los valores medios de glucosa en sangre durante un período de tiempo de 1 a 2 semanas.
- El nivel de cuerpos cetónicos en sangre es una de las evaluaciones que se debe realizar ante la sospecha de complicación aguda de la diabetes.
Introducción
La diabetes mellitus (DM) es una de las principales causas de enfermedad temprana y de muerte en todo el mundo. A nivel mundial, la prevalencia de DM se estima en un 6,4% en adultos, variando del 3,8% al 10,2% según la región; las tasas de diabetes no detectada pueden llegar al 50% en algunas áreas. La diabetes tipo 2 cuenta con cerca de un 90% de pacientes con diagnóstico de DM¹.
Cribado
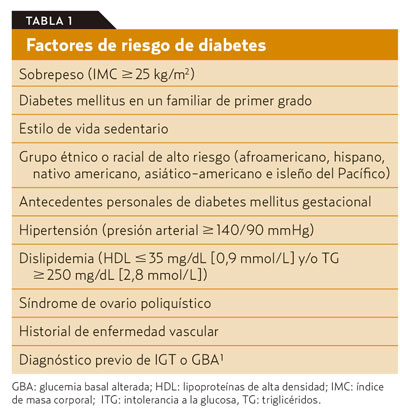 Glucemia.La prueba que se lleva a cabo para el cribado de la diabetes es la glucemia basal (en ayunas) en plasma venoso. Se puede realizar una glucemia capilar en la consulta en cualquier momento del día, pero un resultado anómalo (> 100-110 mg/dL o 5,6-6,1 mmol/L) obliga a determinar la glucemia plasmática en ayunas². Otra prueba es el test de tolerancia oral a la glucosa (TOG), que mide la glucosa plasmática a las 2 horas de ingerir 75 g de glucosa, siendo este el único método que identifica a la población con intolerancia a la glucosa. Sin embargo, debido a sus inconvenientes (más costoso y menos reproducible en comparación con la glucemia basal), el TOG no se usa comúnmente para la detección, solo se utiliza en mujeres embarazadas.
Glucemia.La prueba que se lleva a cabo para el cribado de la diabetes es la glucemia basal (en ayunas) en plasma venoso. Se puede realizar una glucemia capilar en la consulta en cualquier momento del día, pero un resultado anómalo (> 100-110 mg/dL o 5,6-6,1 mmol/L) obliga a determinar la glucemia plasmática en ayunas². Otra prueba es el test de tolerancia oral a la glucosa (TOG), que mide la glucosa plasmática a las 2 horas de ingerir 75 g de glucosa, siendo este el único método que identifica a la población con intolerancia a la glucosa. Sin embargo, debido a sus inconvenientes (más costoso y menos reproducible en comparación con la glucemia basal), el TOG no se usa comúnmente para la detección, solo se utiliza en mujeres embarazadas.
La determinación de la glucemia basal se ha de realizar con una periodicidad determinada en función de la población diana:
- Personas mayores de 45 años cada 3 años, dentro del contexto de prevención cardiovascular multifactorial.
- Adultos con algún factor de riesgo para la diabetes (tabla 1), anualmente.
- Adolescentes y niños mayores de 10 años con percentil ≥ 85% y al menos dos factores de riesgo de diabetes (véase tabla 1), cada 2 años.
- Mujeres gestantes².
Glucosuria. La glucosuria puede deberse a la incapacidad del riñón para reabsorber la glucosa filtrada en el túbulo proximal, a pesar de que haya una concentración plasmática normal de glucosa, o a un escenario de desbordamiento relacionado con altas concentraciones plasmáticas de glucosa que sobrepasa la capacidad de los túbulos renales para reabsorber glucosa. En pacientes con una función renal normal, una glucosuria significativa generalmente no ocurre hasta que la concentración de glucosa en plasma supera los 180 mg/dL (10 mmol/L)³.
La medición de la glucosa en la orina no se recomienda como prueba de cribado debido a su baja sensibilidad y a los errores significativos que limitan su precisión como reflejo del control glucémico. Además, dado que la glucosuria puede ser consecuencia de defectos en la función tubular renal (acidosis tubular renal o glucosuria renal familiar), los pacientes con glucosuria requieren análisis de sangre para confirmar un diagnóstico de diabetes¹.
Diagnóstico
Hemoglobina glucosilada. La hemoglobina formada en los glóbulos rojos en la eritropoyesis ingresa a la circulación con un mínimo de glucosa adherida. Sin embargo, los glóbulos rojos son permeables a la glucosa, que se une de forma irreversible a la hemoglobina a una velocidad que depende de la concentración de glucosa en sangre. Aproximadamente, cada día se destruye un 1% de eritrocitos, a la vez que se forman una cantidad similar. Por lo tanto, la cantidad promedio de HbA1C cambia de una manera dinámica e indica la concentración media de glucosa en sangre durante la vida del glóbulo rojo. Aunque la HbA1C refleja la glucemia media durante toda la vida útil del glóbulo rojo (120 días), se correlaciona mejor con la glucosa sanguínea promedio de las últimas 8 a 12 semanas4.
Según la concentración de glucosa en plasma en ayunas, HbA1C o TOG se definen dos categorías (figura 1):
-
Riesgo elevado de diabetes (a veces denominado «prediabetes»):
- Glucemia basal en ayunas alterada (GBA) de 100 a 125 mg/dL (de 5,6 a 6,9 mmol/L).
- HbA1C del 5,7 al 6,4% (39-47 mmol/mol).
- TOG alterada: valor de glucosa plasmática a las 2 horas de una sobrecarga oral de glucosa de 75 g entre 140 y 199 mg/dL (de 7,8 a 11 mmol/L).
-
Diabetes mellitus: el diagnóstico, basado en uno de los siguientes hallazgos se debe confirmar, posteriormente, repitiendo la medición con la misma prueba de confirmación.
- Glucemia basal ≥ 126 mg/dL (7,0 mmol/L).
- HbA1C ≥ 6,5% (48 mmol/mol).
- TOG %uE024 200 mg/dL (11,1 mmol/L).
- Glucosa plasmática aleatoria (o «casual») ≥ 200 mg/dL (11,1 mmol/L) en presencia de síntomas compatibles (poliuria, polidipsia, polifagia...)5.
Tratamiento
Ante valores correspondientes a diabetes, se debe iniciar un manejo terapéutico encaminado a la modificación de los estilos de vida (educación sanitaria, dieta, ejercicio), y en función del nivel de HbA1C se valorará el inicio del tratamiento farmacológico:
- Si es menor del 9%, se debe considerar el inicio de monoterapia, siendo el fármaco de elección la metformina. En caso de intolerancia o contraindicación a esta, se ha de valorar otra clase de antidiabético oral según los efectos de cada uno y las características clínicas del paciente.
- Ante valores de HbA1C ≥ 9% se ha de valorar el inicio de doble terapia, siendo uno de los fármacos la metformina, y el otro a elección en función de los factores específicos farmacológicos y clínicos.
- Si la HbA1C es> 10% (o glucemia ≥ 300 mg/dL), se recomienda el inicio de terapia inyectable combinada, lo cual supone el inicio de insulina basal, asociada a un agente no insulínico, generalmente metformina, pudiéndose asociar un segundo antidiabético oral5.
Control
Glucemia. Los controles glucémicos se pueden realizar mediante dos técnicas:
-
Autocontrol de glucosa plasmática (AGP): permite evaluar la respuesta individual a la terapia, aportando un mejor control de las complicaciones de la enfermedad.
- Diabetes tipo 1: lo ideal es que las pruebas en casa se realicen de cuatro a siete veces al día (antes de las comidas y 90-120 minutos después de estas, antes de acostarse y, ocasionalmente, por seguridad, a las 3 horas). Además, es útil antes, durante y después del ejercicio6. Asimismo, se recomienda su realización cuando se sospeche un bajo nivel de glucosa en la sangre y después del tratamiento de una hipoglucemia (hasta que la glucemia sea normal)5.
- Diabetes tipo 2: la frecuencia de AGP depende del conjunto de objetivos glucémicos y de los tratamientos utilizados. Se recomienda su uso en tratamientos que pueden causar hipoglucemia y que deben ajustarse según los niveles de glucemia. Los pacientes tratados con sulfonilureas o meglitinidas deben analizarse una o dos veces por día durante la titulación de sus dosis, pero, después de alcanzar una dosis estable y los objetivos de glucemia, es posible que solo deban realizar AGP varias veces por semana. Todos los pacientes que toman insulina o sulfonilureas han de realizar pruebas con más frecuencia antes de conducir y durante largos períodos de conducción, en días de enfermedad y cuando hay cambios en la dieta y en patrones de ejercicio. La AGP puede no ser necesaria (o solo en circunstancias inusuales) para los pacientes que reciben tratamiento de dieta o que están tratados con agentes orales no asociados con hipoglucemia6.
- Monitorización continua de glucosa (MCG): mide la glucosa intersticial, que se correlaciona bien con los niveles de glucosa en plasma5. Tiene el potencial de mejorar el control glucémico al tiempo que disminuye la incidencia de hipoglucemia.La selección de pacientes es un factor clave para el uso exitoso de MCG. Para obtener el máximo beneficio, los pacientes deben comprender la tecnología y utilizar MCG casi a diario6.
Hemoglobina glucosilada. La American Diabetes Association (ADA) propone objetivos óptimos, pero cada uno debe ser individualizado según las necesidades de cada paciente y las características de su situación clínica. Las recomendaciones incluyen niveles de glucosa en sangre que se correlacionan con un nivel de A1C del 7% (53 mmol/mol) (véase figura 1). Se pueden considerar metas más estrictas (A1C < 6,5%) en pacientes individuales. Los objetivos de tratamiento menos estrictos (A1C < 8%) pueden ser apropiados para pacientes con antecedentes de hipoglucemia grave, pacientes con esperanza de vida limitada, adultos mayores e individuos con enfermedades comórbidas.
Respecto al seguimiento, la ADA recomienda una medición de la HbA1C al menos dos veces al año en pacientes que cumplen con los objetivos del tratamiento y que tienen un control glucémico estable, y cada 3 meses en pacientes cuyo tratamiento ha cambiado o que no están cumpliendo los objetivos de glucemiab.
La HbA1C no proporciona una medida de la variabilidad glucémica o de la hipoglucemia. Para los pacientes propensos a la variabilidad glucémica, especialmente aquellos con diabetes tipo 1 o diabetes tipo 2 con deficiencia grave de insulina, el control glucémico se evalúa mejor mediante la combinación de los resultados de HbA1C y AGP o MCG.
Fructosamina. Muchas proteínas distintas a la hemoglobina se someten también a glicación no enzimática, lo que lleva a la formación de productos finales de glucosilación avanzada, pudiendo desempeñar un papel directo en el desarrollo de complicaciones microvasculares diabéticas. La concentración plasmática de algunas de estas proteínas (glucoalbúmina y proteínas totales glucosiladas) también se puede utilizar para el control glucémico, como ocurre con la fructosamina. Sus valores normales son de 1,8 a 2,8 mmol/L.
En general, hay una buena correlación entre los valores de fructosamina sérica y los de HbA1C. Sin embargo, existen varios problemas en relación con la determinación de fructosamina en plasma:
- La variación de la fructosamina plasmática es mayor que la de la HbA1C; por ello, las concentraciones séricas de fructosamina deben cambiar más para que supongan un cambio significativo.
- El recambio de albúmina plasmática es más rápido que el de la hemoglobina (28 frente a 120 días). Por lo tanto, los valores séricos de fructosamina reflejan los valores medios de glucosa en sangre durante un período de tiempo mucho más corto (de 1 a 2 semanas).
- Los valores de fructosamina plasmática se deben ajustar si la concentración plasmática de albúmina está alterada.
Estas limitaciones, junto con la falta de necesidad del control de los cambios en las concentraciones medias de glucosa plasmática cada 1 o 2 semanas, hacen que la HbA1C sea preferible para estimar las concentraciones medias de glucosa en sangre4. Solo en aquellos casos en los que el resultado de la HbA1C pueda estar falsamente modificado por patología concomitante (tabla 2), se utilizará la determinación de fructosamina.
Complicaciones
Cuando la glucosa no se metaboliza a una velocidad normal, por déficit absoluto o relativo de insulina, se produce una movilización excesiva de ácidos grasos hacia el hígado, que conlleva la formación de acetilcoenzima A (acetil-CoA). Si se forma esta molécula a una velocidad superior a la capacidad que tienen los tejidos extrahepáticos de utilizarla, se generan cuerpos cetónicos y, consecuentemente, aparece acidosis metabólica, desarrollándose el fenómeno conocido como cetonemia7. Esta situación se observa sobre todo en pacientes con DM sometidos a una situación de estrés metabólico.
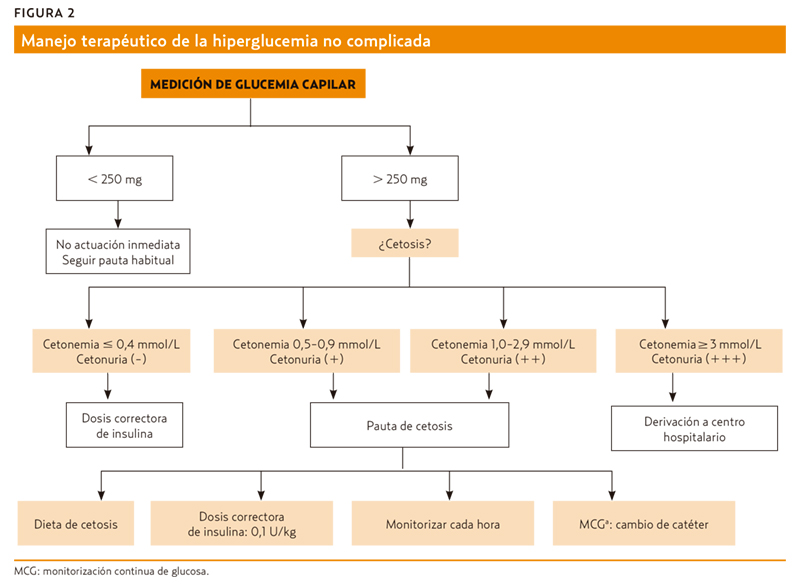
Cetonuria. La detección de cetonas en orina sugiere la presencia de cetonas a nivel plasmático mediante la detección de acetoacetato en la tira reactiva de orina. La orina debe analizarse para detectar cetonas si la concentración de glucosa en sangre es superior a 300 mg/dL (16,7 mmol/L), especialmente si la persona presenta síntomas compatibles con cetoacidosis. Su resultado puede ser falsamente positivizado por la interacción con otros fármacos (captopril, metildopa, valproato) o ante la administración reciente de insulina. Por el contrario, se puede obtener un resultado falso negativo ante una ingesta abundante de líquidos.
Cetonemia. La medición de cuerpos cetónicos en sangre capilar se realiza a través de un reflectómetro que determina los niveles de 3ß-hidroxibutirato. Se debe realizar ante la sospecha de cetoacidosis diabética (CAD) o hiperglucemia hiperosmolar, dos de las complicaciones agudas más graves de la diabetes. La CAD se caracteriza por la presencia de cetoacidosis (pH < 7,3 o HCO3 < 15 mmol/L junto con cetonemia 3 mmol/L o cetonuria significativa) e hiperglucemia ≤ 250 mg/dL, mientras que la hiperglucemia hiperosmolar generalmente tiene niveles de glucemia más elevados pero no cetoacidosis8. Cuando hay presencia de cetonemia, pero no se cumplen los criterios de CAD, se habla de cetosis simple. Lo más frecuente es que se acompañe de hiperglucemia, generalmente por encima de 250 mg/dL, si bien pueden existir situaciones en las que la cetosis se desarrolle sin niveles tan elevados de glucemia9,10 (figura 2).
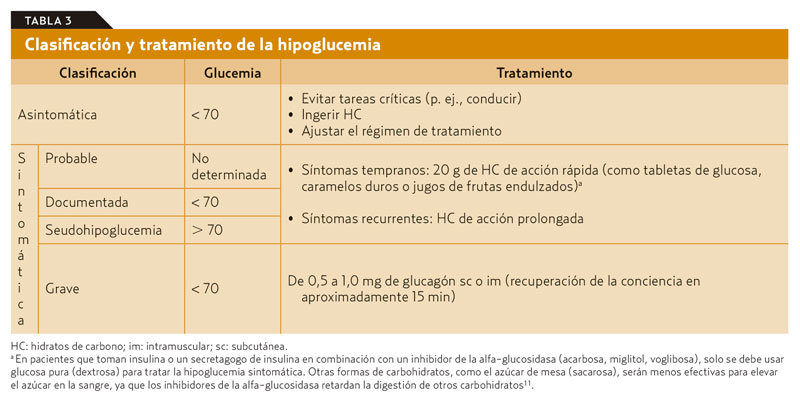
Hipoglucemia. En los pacientes con diabetes, la hipoglucemia se define como todos los episodios que presenten una concentración de glucosa en plasma anormalmente baja (con o sin síntomas) que exponen al individuo a daño metabólico. Se recomienda que las personas con diabetes se preocupen por la posibilidad de hipoglucemia con nivel de glucosa en sangre autocontrolado (AGP) ≤ 70 mg/dL (3,9 mmol/L) (tabla 3)¹¹.
La hipoglucemia es una de las complicaciones que pueden aparecer en pacientes con diabetes tipo 1, especialmente en los que reciben terapia intensiva, cuyo riesgo de hipoglucemia se multiplica por tres. Con menos frecuencia, la hipoglucemia también puede afectar a los pacientes con diabetes tipo 2 que toman sulfonilureas o meglitinidas o que usan insulina.
Resumen
La DM es una de las patologías más comunes que se atienden en la consulta de Atención Primaria. Se dispone de varios métodos para su detección precoz, así como para su seguimiento adecuado; por ello, es necesario distinguir con precisión en qué momento recurrir a cada uno de ellos. En este documento se revisan varios parámetros que permiten optimizar el manejo de los recursos disponibles a la hora de realizar un correcto cribado y diagnóstico, facilitar un seguimiento adecuado y actuar con rigor ante complicaciones.
Bibliografía
- McCulloch DK, Hayward RA. Screening for type 2 diabetes mellitus (fecha de actualización: 13/7/2018, consulta 29/7/2018). En: UpToDate (en línea). Disponible en: https://www.uptodate.com/contents/screening-for-type-2-diabetes-mellitus
- Mata M, Cos F.X, Morros R, Diego L, Barrot J, Berengué M, et al. Abordatge de la diabetis mellitus tipus 2 [en línea]. 2.a ed. Barcelona: Institut Català de la Salut, 2013 (Guies de pràctica clínica i material docent, núm. 15). Disponible a: http://www.gencat.cat/ics/professionals/guies/diabetis/diabetis.htm.
- Wald R. Urinalysis in the diagnosis of kidney disease [en línea] (fecha de actualización: 15/9/2016, consulta 25/7/2018). En: UpToDate (en línea). Disponible en: https://www.uptodate.com/contents/urinalysis-in-the-diagnosis-of-kidney-disease
- McCulloch DK. Estimation of blood glucose control in diabetes mellitus (fecha de actualización: 13/7/2017, consulta 20/7/2018). En: UpToDate (en línea). Disponible en: https://www.uptodate.com/contents/estimation-of-blood-glucose-control-in-diabetes-mellitus?search=Estimation%20of%20blood%20glucose%20control%20in%20diabetes%20mellitus&source=search_result&selectedTitle=1~150&usage_type=default&display_rank=1
- American Diabetes Association. Summary of Revisions: Standards of Medical Care in Diabetes-2018. ADA Diabetes Care. 2018;41:13-22, 55-61, 73-83.
- McCulloch DK. Self-monitoring of blood glucose in management of adults with diabetes mellitus. (actualización: 13/7/2018, consulta 10/10/2018). En: UpToDate (en línea). Disponible en: https://www.uptodate.com/contents/self-monitoring-of-blood-glucose-in-management-of-adults-with-diabetes-mellitus
- Lehninger AL. Principios de bioquímica. 6.a ed. Barcelona: Ediciones Omega, S.A.; 2014.
- Biagetti B, Sordé R, Romero S. Manual d’actuació médica a Urgències, Endocrinologia (actualización en julio del 2011). En: Guies i protocols Hospital Vall d’Hebron (en línea). Disponible en: http://intranet.vhebron.net/documents/9904922/11923419/Manual_Urg_ENDOCRINOLOGIA.pdf
- McCulloch D. K. Self-monitoring of blood glucose in management of adults with diabetes mellitus (fecha de actualización: 2 abril 2018, consulta 2 julio 2018). En: UpToDate (en línea). Disponible en: https://146.219.19.12/contents/self-monitoring-of-blood-glucose-in-management-of-adults-with-diabetes-mellitus?search=ketonuria&source=search_result&selectedTitle=2%7E96
- García F. J, Malo F, Muiño X. L, Martínez A, Plana R, Modroño M. J, et al. Diabetes mellitus tipo 2 (en línea). Disponible en: https://www.fisterra.com/guias-clinicas/diabetes-mellitus-tipo-2/
- Cryer PE. Management of hypoglycemia during treatment of diabetes mellitus. (Actualización: 8/11/2016, consulta 14/10/2018). En: UpToDate (en línea). Disponible en: https://www.uptodate.com/contents/management-of-hypoglycemia-during-treatment-of-diabetes-mellitus




Gabriela 17-06-19
Muy buen repaso y muy didáctico. A modo recordatorio de conceptos que utilizamos poco en el día a día con los pacientes diabéticos y que no debemos olvidar.
Jesus Carlos 13-03-19
Muy buena revisión. Por ser de uso tan diario, merece la pena refrescar los conocimientos, no debemos pensar que ya lo sabemos todo de algo tan común en la práctica clínica.