|
Caso clínico |
|
Josefa no acude mucho a la consulta y casi siempre que viene es por algún miembro de su familia. Tiene 53 años y lleva trabajando en una tienda de ropa como dependienta desde hace más de 20 años. Solicita una analítica, lo más completa posible, porque se encuentra muy cansada sin razón alguna desde hace 3 meses. Le comentaron en la tienda que con unos análisis se podía saber si tenía algo malo. |
¿Qué debe plantearse?
Partiendo de esta situación clínica, se plantea el cansancio o la astenia como síntoma guía de enfermedades con un espectro muy amplio de gravedad. Se sabe que, en muchas ocasiones, no se encuentra una causa definida y la clínica se atenúa o desaparece con el paso del tiempo. Quizás por ese amplio abanico etiológico preocupa dar poca importancia a la demanda inespecífica de cansancio y obviar la posibilidad de diagnosticar una enfermedad grave cuyo pronóstico mejoraría con un abordaje precoz.
Se plantea: ¿puede la anamnesis ayudar a diagnosticar o descartar las causas más frecuentes o importantes? ¿Hay algún síntoma o signo en la exploración física que informe de la gravedad del proceso? ¿Cuándo y qué pruebas complementarias hay que solicitar? ¿Cuál sería el enfoque más adecuado ante un paciente con astenia? ¿Qué preguntas y exploraciones nunca deberían dejar de hacerse?
¿De qué se habla cuando se habla de astenia?
La astenia o fatiga se define como la sensación subjetiva de falta de energía o agotamiento físico o mental, no necesariamente asociado a ninguna actividad física, que conlleva la disminución de la capacidad para trabajar y llevar a cabo las tareas habituales1.
Presenta importantes diferencias culturales en la definición y su prevalencia se sitúa en un 25% según estudios en población consultante, con un pico máximo de edad entre los 15 y los 34 años, y una razón mujer/hombre de 2/1. Entre un 5 y un 20% de la población general puede presentar fatiga durante más de 1 mes en algún momento de su vida. Se considera el séptimo motivo de consulta en Atención Primaria (AP). La cronificación de la sintomatología sin causa que lo justifique tiene una prevalencia que varía entre el 1 y el 10%, dependiendo de la población estudiada (hospitalaria o AP), de la definición que se utilice y de los distintos criterios diagnósticos2.
 En la bibliografía se recogen múltiples causas de astenia: biológicas, psicológicas y sociales, aunque la evidencia empírica es muy limitada (tabla 1). En AP, tras el estrés, las causas más comunes de astenia son las enfermedades virales, las infecciones respiratorias, el déficit de hierro, los efectos secundarios de medicamentos y la patología ansiosa y depresiva. Muchos de los diagnósticos responden a causas fisiológicas, como el exceso de actividad o el tiempo de sueño insuficiente, el estrés o la insatisfacción secundaria a acontecimientos vitales estresantes (conflictos laborales, problemas familiares o dificultades financieras, entre otros) que están presentes en dos tercios de las quejas por astenia3.
En la bibliografía se recogen múltiples causas de astenia: biológicas, psicológicas y sociales, aunque la evidencia empírica es muy limitada (tabla 1). En AP, tras el estrés, las causas más comunes de astenia son las enfermedades virales, las infecciones respiratorias, el déficit de hierro, los efectos secundarios de medicamentos y la patología ansiosa y depresiva. Muchos de los diagnósticos responden a causas fisiológicas, como el exceso de actividad o el tiempo de sueño insuficiente, el estrés o la insatisfacción secundaria a acontecimientos vitales estresantes (conflictos laborales, problemas familiares o dificultades financieras, entre otros) que están presentes en dos tercios de las quejas por astenia3.
Esta multicausalidad hace de la astenia un síntoma guía de enfermedades con un amplio espectro de gravedad, que genera considerable preocupación tanto al paciente que la sufre como al profesional que le atiende.
En la astemia crónica el pronóstico suele ser favorable en los pacientes con síntomas de menos de 3 meses de evolución. Entre los factores asociados a la cronificación se describen ser mujer, la edad avanzada, las enfermedades mentales, la gravedad de la astenia, atribuir la astenia a una causa física, tener pocas expectativas de mejoría o una mala situación social4.
Ante una consulta por astenia puede preocupar dar poca importancia al síntoma y no diagnosticar una enfermedad grave, pero también preocupa ser demasiado intervencionista y realizar pruebas no justificadas que desencadenen una cascada diagnóstica o terapéutica, la aparición de posibles efectos secundarios y el aumento de los costes. ¿Cómo abordar este síntoma?
La anamnesis es fundamental
La evaluación inicial del paciente que consulta por astenia se basa en la historia clínica, que debe recoger aspectos tanto médicos como psicosociales. Al inicio de la entrevista es importante dejar que el paciente hable durante 1-2 minutos utilizando preguntas abiertas que le permitan expresarse. Suelen ayudar preguntas del tipo: ¿Cuál cree que es la causa? ¿Qué puede estar contribuyendo al cansancio?
¿Desde cuándo? La astenia se puede clasificar en función de su tiempo de evolución en aguda (≤ 1 mes), subaguda (1-6 meses) o crónica (≥ 6 meses). Este dato es relevante porque orienta las causas y el pronóstico y, por lo tanto, el manejo del síntoma (tabla 2). En casos de astenia aguda, son mucho más probables las causas orgánicas, y la presencia de acontecimientos vitales estresantes. En un 75% de los pacientes se estima que habrá desaparecido la astenia antes de 6 meses, y en menos del 10% de los casos persistirá la astenia 6 meses después5. Las infecciones son la causa orgánica más frecuente, y en general provocan astenia aguda y autolimitada mientras que cuando la sintomatología es crónica puede responder con mayor frecuencia a trastornos ansioso-depresivos, enfermedades orgánicas o fatiga crónica idiopática1.
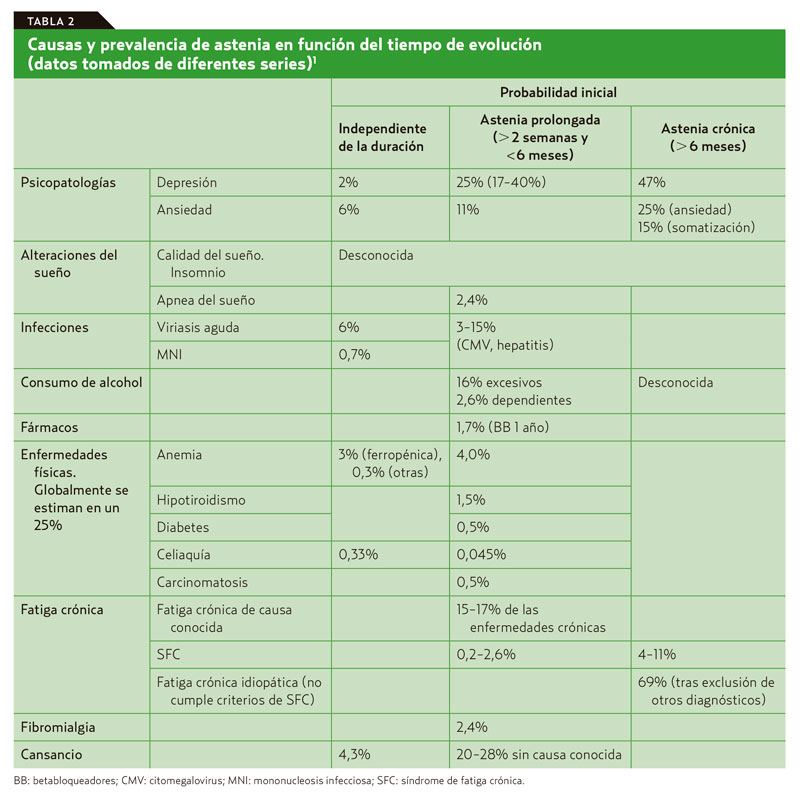
¿Qué características tiene? Se debe preguntar por la forma de inicio, brusco o gradual, la intensidad, el grado de afectación en las actividades cotidianas, el ritmo diario y los factores que puedan empeorarlo. En general, las causas físicas empeoran con los esfuerzos y mejoran con el reposo, no así las de origen ansioso depresivo, en las que el paciente se encuentra cansado durante todo el día y no mejora con el reposo.
¿Existe algún otro síntoma acompañante? Es más frecuente no encontrar una causa cuando la astenia es el síntoma principal o el único. La presencia de otros síntomas es más habitual cuando subyace una causa concreta, ya sea física o psicológica. Los síntomas asociados ayudan a orientar la etiología. Se debe investigar la existencia de síntomas que sugieran un origen orgánico, como fiebre, sudoración nocturna, palpitaciones, anorexia, pérdida o aumento de peso, cefalea, dolor torácico o abdominal y cambios en el hábito intestinal, entre otros. Hay que tener en cuenta que en los mayores de 60 años la causa orgánica subyacente es más frecuente.
 ¿Hay datos de alarma? La historia debe hacer especial hincapié en los síntomas que hagan sospechar una patología grave (tabla 3)5.
¿Hay datos de alarma? La historia debe hacer especial hincapié en los síntomas que hagan sospechar una patología grave (tabla 3)5.
¿Existen factores psicosociales concomitantes? Se debe investigar la presencia de factores que condicionen una astenia de origen fisiológico, como actividad excesiva, tiempo de sueño insuficiente, sedentarismo, sobrepeso, envejecimiento, embarazo o lactancia. Se debe identificar la existencia de factores psicosociales desencadenantes, como la situación laboral, la etapa del ciclo vital, los acontecimientos vitales estresantes, la presencia de ansiedad o depresión y los trastornos somáticos que están presentes en dos tercios de las quejas por astenia3. Se plantea también el posible papel de la neurobiología en la estacionalidad de la astenia, aún por esclarecer.
¿Qué toma el paciente? Es imprescindible revisar los medicamentos, tanto los prescritos como los autoadministrados, así como los productos de herbolario. Muchos fármacos de uso habitual pueden estar detrás de la astenia: antihipertensivos, antiarrítmicos, antihistamínicos, antidepresivos, antibióticos, corticoides, opiáceos, neurolépticos… Hemos de prestar especial atención a los fármacos de inicio reciente y las potenciales interacciones.
¿Existe abuso de sustancias? Hay que preguntar por el abuso de sustancias como alcohol o drogas, así como la exposición a tóxicos, especialmente en el lugar de trabajo.
¿La exploración física ayuda?
Se debe explorar la presencia de signos físicos acompañantes que sugieran una enfermedad orgánica asociada o signos de alarma de una enfermedad grave. La exploración también contribuye a establecer una relación de confianza con el paciente y a que sienta que se está atendiendo su demanda.
No obstante, la exploración física ayuda a establecer el diagnóstico tan solo en un 2% de los casos6. En la tabla 4 se exponen los cocientes de probabilidad de algunos de los hallazgos de la anamnesis y de la exploración física1,7.
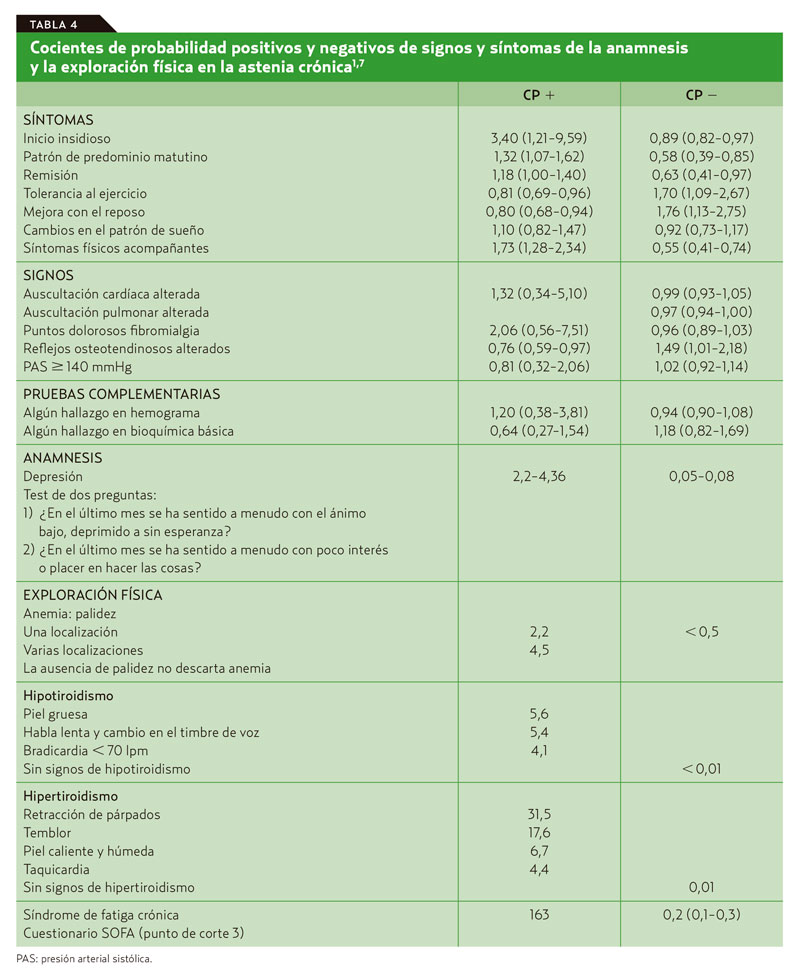
Qué pruebas complementarias solicitar
Hay diferentes propuestas sobre el manejo de las pruebas complementarias ante la consulta de un paciente por astenia. En general, la mayoría de los pacientes mejora de forma espontánea, y la racionalización en la solicitud de las pruebas permite identificar las causas en la mayoría de casos.
Las pruebas de laboratorio básicas serían las de primera elección, considerándose como solicitud de segunda línea la radiografía de tórax y cualquier otra que ayude a establecer el diagnóstico en un segundo paso en función de la anamnesis y los hallazgos exploratorios (serologías, electrocardiograma, polisomnografía, autoanticuerpos, hormonas…)1.
¿Son útiles las pruebas de laboratorio?
Los estudios que evalúan el abordaje diagnóstico de la astenia con una anamnesis, exploración física estructurada y una batería de pruebas de laboratorio consiguen un diagnóstico etiológico en el 65-70% de los pacientes, y precisan derivación a atención especializada un 2% de los casos.. Un tercio de los pacientes con astenia presentan alteraciones analíticas y son de relevancia clínica tan solo en un 9% de los casos. Se sabe que, en ausencia de datos orientadores en la anamnesis o en la exploración, las pruebas de laboratorio no suelen ser de gran ayuda6,8.
Hay que tener en cuenta los resultados falsos positivos. La prevalencia de detección de una patología grave es del 0,5-3,0% cuando se solicitan pruebas con una baja sospecha de enfermedad, lo que significa que un test diagnóstico con una sensibilidad y especificidad del 90% tendría entre 4 y 19 falsos positivos por cada resultado verdadero positivo9.
¿Cuándo pedirlas?
Los pacientes jóvenes tienen menos probabilidad de tener una enfermedad orgánica frente a los mayores de 65 años que requieren atención especial. Independientemente de la edad, se deben tener muy presentes los signos de alarma. Tampoco debe esperarse en casos de presentación atípica o cuando exista una sospecha clínica concreta3,8.
En pacientes sin sospecha clínica inicial ni signos de gravedad, se puede esperar un tiempo antes de continuar el estudio. Se trata del watchful waiting u «observación» como estrategia. En aquellos que no han mejorado pasadas 4 semanas, deben solicitarse pruebas complementarias «en serie». Se realizaría una solicitud inicial, que puede ampliarse según la clínica y en función de los resultados de las pruebas10.
Esta estrategia no parece influir en el grado de satisfacción de los pacientes o en la disminución de la ansiedad, influye mucho más en estos aspectos el tipo de comunicación médico-paciente11.
¿Qué análisis solicitar?
La realización de un número limitado de test como la hemoglobina, la velocidad de sedimentación globular (VSG), la glucosa, la hormona tiroestimulante (TSH) y el perfil renal es prácticamente igual de útil que una batería más extensa, con menor tasa de falsos positivos10. En la tabla 5 se recoge una propuesta de las analíticas que deben solicitarse tras un mes de astenia que no se haya autolimitado5.
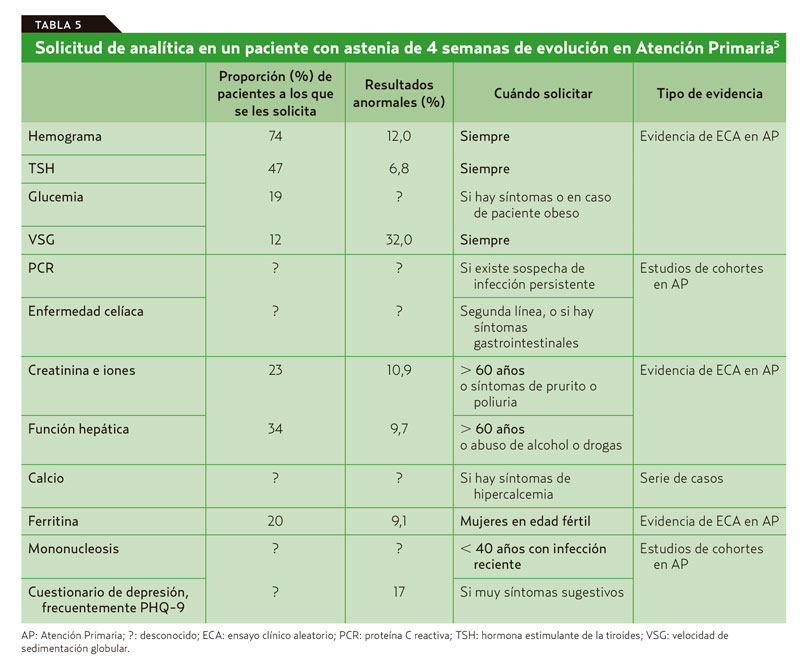
Actuación práctica
- Una buena anamnesis, y sobre todo el tiempo de evolución, es la base del diagnóstico. La exploración física y las pruebas complementarias tienen una contribución limitada.
- Debemos enfocar el manejo desde un punto de vista biopsicosocial. Una buena relación médico-paciente es clave para el abordaje de los síntomas inespecíficos.
- Si no hay signos de alarma ni datos sospechosos de patología orgánica, se recomienta observar 4 semanas antes de solicitar pruebas complementarias.
Lecturas recomendadas
Hamilton W, Watson J, Round A. Investigating fatigue in primary care. BMJ. 2010;341:c4259.
Revisión de la astenia con propuesta para su abordaje en Atención Primaria.
Del Cura González I, Rodríguez Monje MT. Mi paciente consulta por...astenia. En: Casado V, Cordón F, García G, editores. Manual de exploración física: basado en la persona, en el síntoma y en la evidencia. Barcelona: semFYC 2012. pp. 178-87.
Partiendo del síntoma astenia, se expone el abordaje basándose en los valores predictivos de los signos y síntomas de la anamnesis y la exploración.
Bibliografía
- Del Cura González I, Rodríguez Monje MT. Mi paciente consulta por astenia. En: Casado V, Cordón F, García G, editores. Manual de exploración física: basado en la persona, en el síntoma y en la evidencia. Barcelona: semFYC 2012. pp. 178-87.
- Cullen W, Kearney Y, Bury G. Prevalence of fatigue in general practice. Ir J Med Sci. 2002;171(1):10-2.
- Okkes IM, Oskam SK, Lamberts H. The probability of specific diagnoses for patients presenting with common symptoms to Dutch family physicians. J Fam Pract. 2002;51(1):31-6.
- Nijrolder I, Van der Horst H, Van der Windt D. Prognosis of fatigue. A systematic review. J Psychosom Res. 2008;64(4):335-49.
- Hamilton W, Watson J, Round A. Investigating fatigue in primary care. BMJ. 2010;341:c4259.
- Lane TJ, Matthews DA, Manu P. The low yield of physical examinations and laboratory investigations of patients with chronic fatigue. Am J Med Sci. 1990;299(5):313-8.
- Álvarez Villalba, MM. Astenia crónica en Atención Primaria: Epidemiología, etiología y factores predictores [Internet]. Alcorcón, Madrid (España): Universidad Rey Juan Carlos; 2016. Disponible en: https://www.educacion.es/teseo/mostrarRef.do?ref=1216938
- Gialamas A, Beilby JJ, Pratt NL, Henning R, Marley JE, Roddick JF. Investigating tiredness in Australian general practice. Do pathology tests help in diagnosis? Aust Fam Physician. 2003;32(8):663-6.
- Kroenke K. Diagnostic testing and the illusory reassurance of normal results: comment on «Reassurance after diagnostic testing with a low pretest probability of serious disease». JAMA Intern Med. 2013;173(6):416-7.
- Koch H, Van Bokhoven M, Bindels PJ, Van der Weijden T, Dinant GJ, ter Riet G. The course of newly presented unexplained complaints in general practice patients: a prospective cohort study. Fam Pract. 2009;26(6):455-65.
- Van Bokhoven MA, Koch H, Van der Weijden T, Grol RP, Kester AD, Rinkens PE, et al. Influence of watchful waiting on satisfaction and anxiety among patients seeking care for unexplained complaints. Ann Fam Med. 2009;7(2):112-20.




Laia 06-08-19
¿Respecto a la tabla 4 que expone los cocientes de probabilidad positivos y negativos de signos y síntomas, a qué entidad ser refiere? Habla de astenia crónica, pero ésta como diagnostico de una entidad , diría que no existe, ¿no sé si os referis a Sindrome de fatiga crònica, o a la probabilidad de que haya enfermedad orgánica? Sí que en la última parte, hay valores de hiper y hipotoroidismo. Gracias.