¿Qué hacer cuando nos llama de urgencia un paciente paliativo?
La enfermedad avanzada y terminal se caracteriza por1:
• Ser incurable, progresiva y con pronóstico de vida limitado.
• Responder de forma limitada al tratamiento específico.
• Presentar síntomas.
• Ocasionar impacto emocional sobre el enfermo, la familia y el equipo sanitario.
La enfermedad avanzada y terminal puede ser oncológica o no (insuficiencia de órgano, demencia...) y el objetivo terapéutico se centra en el control de los síntomas, en el apoyo emocional y en la comunicación.
El artículo está orientado a la atención en el domicilio, lugar donde se atienden la mayoría de las urgencias. Su nivel depende del síntoma y del sufrimiento que ocasiona al paciente y a los que lo rodean, al margen del pronóstico.
En la toma de decisiones se ha de valorar el pronóstico (siempre difícil), la opinión del paciente (testamento vital, documento de instrucciones previas o planificación anticipada de las decisiones) y de los familiares/cuidadores en el caso de que el paciente no pueda decidir por sí mismo.
Los tres motivos más frecuentes de consulta urgente son1:
• Mal control de los síntomas.
• Claudicación familiar.
• Situación de últimos días, atención en la agonía.
Control de los síntomas
Dolor
Se distinguen varios tipos de dolor:
1. Según el mecanismo fisiopatológico:
• Nociceptivo.
– Somático: se origina en la piel, el hueso, las articulaciones o el músculo. Está bien localizado y es pulsátil o punzante.
– Visceral: proviene de órganos inervados por el sistema nervioso simpático (mucosas, serosas, músculo liso, vasos). Es profundo, sordo, difuso, como presión, tracción o cólico.
• Neuropático: afecta a estructuras nerviosas. Es lancinante, como descargas, quemazón, acorchamiento o presión.
• Mixto: como el neuropático, es de difícil control.
2. Según el curso:
• Continuo o basal.
• Irruptivo:
– Incidental: aparece con una actividad.
– Espontáneo: se desconoce la causa desencadenante.
• Por final de dosis (por ejemplo, parche de fentanilo que dura menos de 3 días).
En la vivencia del dolor influyen otros factores (espirituales, psicológicos, sociales...) que habrá que tener en cuenta y, en su caso, atender. Es el llamado «dolor total»2.
Además de los anteriores, son aspectos relevantes del dolor:
• Si es nuevo o una exacerbación del ya conocido.
• Qué se ha hecho hasta el momento para mitigar el dolor y qué éxito ha tenido.
• Localización: fenómenos de compresión tumoral, dolor irradiado (visceral), etc.
• Cuál puede ser la causa, para pensar en un tratamiento etiológico.
• Si se está tomando bien la medicación (dosis, forma de administración, etc.).
• Vías disponibles: oral (vo), subcutánea (sc) o intravenosa (iv).
• Situación del paciente: dosis bajas en ancianos, insuficiencia hepática o renal graves... En la insuficiencia renal, se pueden emplear metadona, fentanilo y buprenorfina sin ajuste de dosis. En la insuficiencia hepática: fentanilo y metadona.
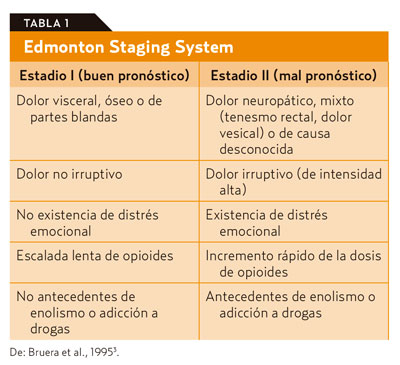 La Edmonton Staging Systemclasifica el dolor según el pronóstico (tabla 1)3.
La Edmonton Staging Systemclasifica el dolor según el pronóstico (tabla 1)3.
La valoración del dolor es subjetiva. Es útil emplear la escala analógica visual (EVA) para relacionarla con la escalera analgésica de la Organización Mundial de la Salud (OMS) (1-3 de EVA con primer escalón OMS, 4-6 con el segundo y > 7 con el tercero). Se puede comenzar directamente por el tercer escalón (opioides mayores) en dosis bajas, «ascensor terapéutico», para tratar a pacientes con dolor oncológico agudo nuevo o con agudización de uno ya existente, y EVA de 4-6 (grado de recomendación C)4.
Para controlar el dolor, conviene partir de una dosis basal, con un opioide de liberación modificada, y pautar rescates para el dolor irruptivo. El rescate se calcula entre el 10 y el 20% de la dosis diaria. Por ejemplo: en un paciente con morfina vo 50 mg/día se rescatará con 5-10 mg de morfina. Tratar el dolor de forma precozaumenta las posibilidades de éxito. Aguantar el dolor no beneficia al paciente y puede llevar a error a la hora de titular el fármaco de base5.
En una situación de urgencia por dolor (EVA > 7) se puede comenzar por pautar morfina 5 mg vo o sc. Si está tomando ya un opioide, se valorará la dosis total/día y se rescatará con un 10-20% de esta. Si el dolor es oncológico irruptivo, se puede considerar el uso de fentanilo subcutáneo, sublingual, intranasal o en película soluble mucoadhesiva, opioide de acción más rápida.
Si se realizan más de tres rescates diarios, aumentar la dosis diaria del opioide base.
Para titular un opioide de base se pauta morfina vo 5 mg si aparece dolor, y en 24-48 h se valora la dosis total que se ha precisado. Por ejemplo: si el paciente ha tomado cuatro rescates al día, se podrá pautar 10 mg de morfina de liberación prolongada cada 12 h.
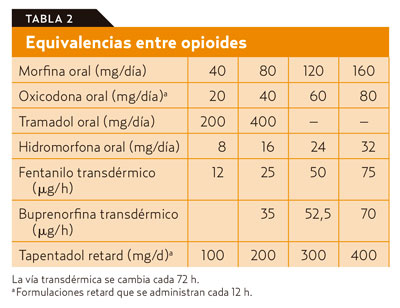 Si aparecieran efectos secundarios, se reducirá un 33%. Si no se pudiera controlar el dolor pese al incremento de la dosis total en poco tiempo, se rotará a otro opioide mayor en dosis equivalente (tabla 2)6. También es factible rotar de vía (por ejemplo, de vo a sc).
Si aparecieran efectos secundarios, se reducirá un 33%. Si no se pudiera controlar el dolor pese al incremento de la dosis total en poco tiempo, se rotará a otro opioide mayor en dosis equivalente (tabla 2)6. También es factible rotar de vía (por ejemplo, de vo a sc).
Es conveniente prevenir los siguientes efectos secundarios7:
• Estreñimiento por opioides con laxantes osmóticos tipo lactulosa 10 g/15 ml de uno a tres al día. Recordar la ingesta de agua concomitante al paciente.
• Náuseas o vómitos con metoclopramida 10 mg/8 h vo o haloperidol 1 mg/12 h vo como alternativa. Considerar metoclopramida, 1 ampolla de 10 mg sc cada 8 h, si los otros tratamientos no son efectivos.
• Neurotoxicidad: mioclonías y delirio, rotar el opioide.
Los coanalgésicos(corticoides, antidepresivos, neurolépticos...) son eficaces para el control de cuadros de dolor más complejo, como dolores mixtos o neuropáticos, en los tres escalones de la escalera analgésica (grado de recomendación A)9. En ocasiones permiten reducir la dosis del opioide pautado. Los corticoides serán útiles en fenómenos compresivos tumorales (dexametasona, de 4 a 8 mg/24 h). En el dolor neuropático con depresión se puede emplear duloxetina 30 mg/24 h o venlafaxina 37,5 mg/24 h, aumentando la dosis según la efectividad (grado de recomendación B). Se toleran mejor que los antidepresivos tricíclicos. En el dolor neuropático sin síntomas depresivos se pautará pregabalina, 25 mg/24 h (también es ansiolítico) o gabapentina 300 mg/24 h para comenzar (grado de recomendación C)8.Los inhibidores selectivos de la recaptación de serotonina y el tramadol pueden desencadenar un síndrome serotoninérgico.
Aunque no existen pruebas definitivas, algunos estudios atribuyen mayor eficacia que otros opioides al tramadol y a la metadona frente al dolor neuropático ((grado de recomendación C).
Siempre hay que evaluar al paciente en24 h para ver cómo está su dolor y hacer las modificaciones oportunas.
Disnea
Es primordial tranquilizar al paciente y a su familia, evitar que se sientan abandonados, y enseñarles la forma de actuar ante las agudizaciones (grado de recomendación B)4.
Siempre que sea posible, el tratamiento será etiológico: hay que identificar la causa y, si es reversible, tratarla (insuficiencia cardíaca [IC], enfermedad pulmonar obstructiva crónica [EPOC], asma, derrames pleurales, etc.).
Tratamiento farmacológico:
• Oxígeno si la saturación es < 90% (grado de recomendación A)4. Valorar con el paciente si le aporta alivio (grado de recomendación A).
• Broncodilatadores: su uso puede mejorar la disnea en caso de obstrucción reversible de la vía aérea (grado de recomendación B), incluso si no se auscultan sibilancias.
– Salbutamol 2,5-5 mg/6 h (0,5-1 mL de solución 0,5% diluidos en 2-3 mL de suero fisiológico) o dos inhalaciones del aerosol cada 6 h en cámara.
– Bromuro de ipratropio 250-500 µg (diluidos en 2-3 mL de suero fisiológico) o dos inhalaciones del aerosol cada 6 h con cámara.
• Corticoides:
– Dexametasona 4-8 mg al día vo, si existe infiltración pulmonar, obstrucción de la vía aérea, linfangitis carcinomatosa, síndrome de vena cava superior (grado de recomendación B).
• Opioides (como siguiente paso al fracaso de los broncodilatadores)
– Morfina 5 mg/4-6 h sc o vo (grado de recomendación A).
– Fentanilo sublingual, inhalado, transmucoso. No hay nivel de evidencia, pero están apareciendo publicaciones al respecto. Dosificar a 100 μg, que se puede repetir a los 15 min si persiste la disnea. Si el paciente está con una dosis de base alta (> 100 mg de morfina vo al día) comenzar con 200 μg.
• Benzodiacepinas
– Midazolam 5 mg si los demás recursos no han sido efectivos. El objetivo es disminuir el nivel de conciencia para controlar el síntoma. Si no es efectivo, repetir la dosis en 15 min.
– Si la disnea se hace refractaria, puede producir un ataque de pánico, que se tratará con 5 mg de midazolam morfina 5 mg, y si persiste, incrementar a midazolam vo cada 4 h o en infusión continua sc de 30 mg al día. Hay pacientes en tratamiento previo con benzodiacepinas que precisarán dosis más altas.
Tos
Siempre hay que valorar la toma de inhibidores de la enzima de conversión de la angiotensina (IECA) y descartar disfagia o reflujo gastroesofágico.
Medidas sintomáticas: humidificación ambiental, fisioterapia respiratoria, hidratación.
Fármacos:
• Tos aislada: dextrometorfano 15-30 mg/4-8 h (grado de recomendación C)9.
• Tos y presencia de dolor:
– Codeína 30-60 mg/4-6 h.
– Morfina 5 mg/4-6 h. Si el paciente está en tratamiento con opioides, puede necesitar más dosis.
• Tos persistente: morfina dextrometorfano.
• Tos productiva e incapacidad de toser:
– Hioscina 10-20 mg vo o sc.
– Morfina.
– Nebulizar suero.
• Tos por tumor en vías respiratorias (por ejemplo, en la carina traqueal): valorar quimioterapia o radioterapia (grado de recomendación C)4 y dexametasona 4-8 mg/día.
• No aspirar secreciones.
Estertores pre mortem
Síntoma vivido por la familia con gran angustia, por el que suele demandar asistencia. Hay que explicar que el paciente no sufre, y que está asociado a una situación de últimos días y mal pronóstico (< 48 h) (grado de recomendación C).
El tratamiento se basa en:
• Poner al paciente en decúbito lateral para drenar por gravedad sus secreciones2.
• Metilbromuro de hioscina: bolos sc de 20 mg/4-6 h o infusión continua 100 mg/24 h (grado de recomendación C). Es más efectiva si se pauta de forma preventiva.
• Cuidados de la boca.
• No aspirar secreciones.
Delirio
Es frecuente en las últimas semanas (80% de los pacientes) y signo de mal pronóstico a corto plazo2.
Puede ser hipoactivo o hiperactivo. El hipoactivo (mantiene las constantes estables, sin apneas) a veces se confunde con una situación final de la enfermedad, con la agonía1.
Síntomas precoces son insomnio, pesadillas, intranquilidad, irritabilidad, rechazo a colaborar, ansiedad o labilidad emocional. Con el cuadro instaurado aparecen alucinaciones, paranoias, desorientación temporoespacial, pérdida de la memoria reciente y alteración de la conciencia.
Buscar causas tratables como alteraciones metabólicas (frecuentes la encefalopatía hepática y urémica), anemias, infecciones, procesos intracraneales, fármacos (grado de recomendación C), aunque en la mitad de los casos no se descubre la causa. También hay que considerar neurotoxicidad por opioides, deshidratación o hipercalcemia5.
Tratamiento no farmacológico: ambiente tranquilo, la compañía evita a veces la medicación, explicaciones sencillas y cortas en la comunicación con el paciente. Explicar la situación y tranquilizar a los familiares.
El tratamiento farmacológico habitual es:
• Haloperidol 2,5-5 mg/6 h vo, sc o iv con dosis máxima 100 mg/día (grado de recomendación B).
• Levopromacina 12,5-50 mg/4-6 h vo o sc, si el paciente está muy agitado por ser más sedante.
• Valorar la risperidona 0,5-3 mg/12 h vo o la quetiapina 25-50 mg vo, si hay reacción paradójica al haloperidol o persiste la agitación (grado de recomendación C).
• En alguna ocasión puede precisar midazolam 5 mg/4-6 h sc, si no se consigue controlar con neurolépticos.
Las situaciones más agudas requerirán el ingreso en el hospital e incluso la sedación del paciente.
Claudicación familiar
La familia o el cuidador no dan respuesta adecuada a la demanda asistencial que requiere el paciente. Se produce agotamiento físico y psíquico. Piden el ingreso.
Se puede prevenir trabajando con la familia previamente, pero en el momento será difícil tratar de solucionarlo y será necesario el ingreso.
Atención a la agonía
El objetivo principal es el control de los síntomas, que se hace por vía sc dada la pérdida de la vo en la mayoría de los casos.
Los principales síntomas que controlar son: dolor, disnea, agitación, estertores, convulsiones, hemorragias y vómitos. En algunos casos estos síntomas se hacen refractarios dejando como única opción la sedación del paciente (sobre todo en caso de agitación, disnea y dolor)2.
Se colocará un infusor SC y, si se fracasa en el control de los síntomas, se recurrirá a la sedación.
Los siguientes fármacos pueden ser empleados en infusión con bomba elastomérica o bolos de rescate:
• Morfina en la dosis previa que llevaba el paciente, contando los rescates.
• Haloperidol 5-20 mg/8 h.
• Buscapina 20 mg/6-8 h.
• Midazolam 1-5 mg/4-6 h, según sea para el control de los síntomas o sedación (5 mg/4 h).
• Por otra vía sc se puede administrar dexametasona o metoclopramida, si precisa (no se pueden mezclar en el infusor porque precipita).
Es muy importante instruir a la familia en el manejo de los rescates y de la vía sc. Si se va a sedar al paciente, hay que hablarlo antes con él o su familia, dejando reflejada en la historia la aprobación del procedimiento (Guía de sedación paliativa de la Organización Médica Colegial y la Sociedad Española de Cuidados Paliativos, https://www.cgcom.es/sites/default/files/guia_sedaccion_paliativa.pdf).
Este proceso suele durar entre 24 y 72 h.
Causas menos frecuentes de motivos de consulta urgentes en el paciente con enfermedad avanzada o terminal se abordan en el «Material adicional».
Lecturas recomendadas
Guía de sedación paliativa de la Organización Médica Colegial (OMC) y la Sociedad Española de Cuidados Paliativos (SECPAL) disponible online en: https://www.cgcom.es/sites/default/files/guia_sedaccion_paliativa.pdf.
La OMC y la SECPAL han elaborado este documento que puede servir de guía para la buena praxis y para la correcta aplicación de la sedación paliativa.
Bibliografía
- Porta J, Gómez-Batiste X, Tuca A. Manual de control de síntomas en pacientes con cáncer avanzado y terminal. 3a ed. Madrid: Arán Ediciones; 2013.
- Sánchez Calso A. Cuidados paliativos en Atención Primaria. Madrid; SECPAL; 2103.
- Bruera E, Schoeller T, Wenk R, McEachern T, Marcelino S, Hauson J, et al. A prospective multicenter assessment of the Edmonton staging system for cancer pain. J Pain Symptom Manage 1995 Jul;10(5):348-55.
- Telledo Pelayo, F. Vaquerizo García D. Atención continuada en cuidados paliativos. Situaciones urgentes. AMF. 2014;10(5):279-87
- Hanks GW, De Conno F, Cherny N, Hanna M, Kalso E, Mcquay HJ, et al. Morfina y opiáceos alternativos para el tratamiento del dolor oncológico: recomendaciones de la EAPC. Med Pal (Madrid). 2002;9(1):22-9.
- González-Barboteo J, Porta J, Trelis J, Gómez X. Manual de rotación de opioides en el paciente oncológico. Madrid: Enfoque editorial; 2013.
- Benítez-Rosario MA, González Guillermo T. Tratamiento del dolor oncológico. 2017.
- Dworkin RH, O’Connor AB, Backonja M, Farrar JT, Finnerup NB, Jensen TS, et al. Pharmacologic management of neuropatic pain: evidence-based recommendations. Pain. 2007. Dec 5;132(3):237-51.
- Comunidad de Madrid. SALUD MADRID. Manual para el manejo del paciente en cuidados paliativos en urgencias extrahospitalarias. Barcelona: SUMMA 112; 2011.
- Watson M, Lucas C, Hoy A, Back I. Manual Oxford de cuidados paliativos. Biblioteca Aula Médica; 2007.



