Puntos clave
- Mantener el mismo médico a lo largo del tiempo (longitudinalidad) favorece una relación más estrecha, basada en la confianza y en el conocimiento mutuo.
- La longitudinalidad puede darse en otros ámbitos, pero es uno de los atributos esenciales de la Atención Primaria.
- La longitudinalidad es ventajosa para el paciente, para el profesional, para el sistema sanitario y para la sociedad.
- Asegurar la longitudinalidad sale a cuenta, ya que es coste-eficiente. Aporta eficiencia, calidad y seguridad tanto a la Atención Primaria como al conjunto del sistema sanitario.
«Vine ayer a ver cómo había salido el análisis y su sustituto me dijo que estaba mal, vengo a ver qué le parece a usted.»
Josefa acude a por el resultado de un análisis y se encuentra que, en vez de su médica, Maite, está Juanjo, que la sustituye.
Por segunda vez, como hace un año, la glucemia está elevada y cumple criterios de diabetes. Juanjo lo registra en la historia, informa a la paciente, le da consejo higiénico-dietético, inicia tratamiento con metformina y le solicita un perfil de diabetes para dentro de 1 mes.
Al día siguiente vuelve Josefa y le dice a Maite: «Vine ayer a ver cómo había salido el análisis y su sustituto me dijo que estaba mal. Vengo a ver qué le parece a usted».
Maite, que la conoce desde hace tiempo, le pregunta si ha vuelto a hartarse de higos de la higuera que tiene en la casa del pueblo, como hace un año. Josefa reconoce que sí. Como el año pasado, tras normalizar la dieta, la glucemia salió normal, acuerdan eliminar el diagnóstico de la historia, no iniciar la metformina, comer los higos con moderación y esperar al resultado del análisis para seguir con el asunto.
Longitudinalidad y continuidad asistencial
Al hecho de que un médico y sus pacientes mantengan una relación profesional duradera se le llama longitudinalidad. Como es una palabra larga, difícil de pronunciar y que no se entiende intuitivamente, a veces se la sustituye por continuidad, un término más genérico. Pero la longitudinalidad no es lo mismo que la continuidad asistencial a un mismo paciente entre los diferentes sanitarios que lo tratan, en distintos servicios y centros, a través de instrumentos como la historia clínica o los informes. La continuidad asistencial sería como una carrera de relevos entre los profesionales que atienden a una persona (figura 1). La longitudinalidad, en cambio, sería como una carrera de larga distancia que recorren juntos los pacientes y el profesional (figura 2).
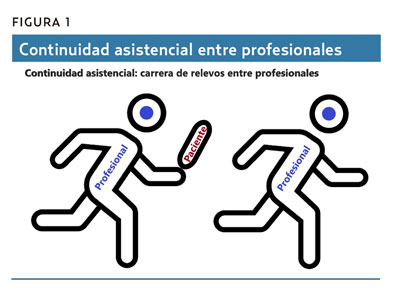
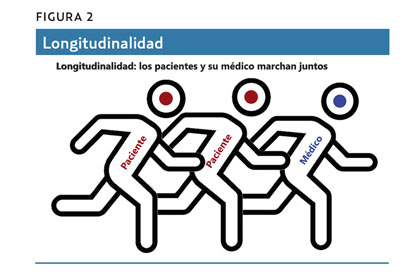
Algunos autores hablan de continuidad longitudinal para referirse a la longitudinalidad. En otros hay que buscar en el contexto para saber a qué tipo de continuidad se refieren. Los hay incluso que confunden deliberadamente continuidad con longitudinalidad, como algunos políticos y gestores que quieren obviar que esta última tiene un valor añadido respecto a la primera.
Aunque puede darse en otros ámbitos, la longitudinalidad es uno de los cuatro atributos esenciales de la Atención Primaria (AP) definidos por Barbara Starfield1, junto con su carácter de primer lugar de contacto con el sistema sanitario, la integralidad de los cuidados que ofrece y la función coordinadora de la atención que se presta al paciente en diferentes niveles.
La longitudinalidad es, de hecho, definitoria de la AP: mientras que en una planta de hospital los pacientes van cambiando y las enfermedades que se atienden son siempre las mismas, en AP son los pacientes los que permanecen y las enfermedades que sufren las que cambian. La AP es una atención centrada en la persona, no en la enfermedad.
La continuidad asistencial y la longitudinalidad son dos aspectos de la atención necesarios y complementarios, pero diferentes y no intercambiables. La longitudinalidad, de hecho, favorece la continuidad asistencial en situaciones críticas para la seguridad del paciente como las transiciones asistenciales, por ejemplo en la conciliación del tratamiento al alta hospitalaria.
La historia clínica facilita la continuidad asistencial, pero en ella no cabe el extenso flujo de información que provee una relación duradera entre profesional y paciente.
El trabajo de los médicos de familia no se puede codificar en toda su amplitud, tanto por el gran número de motivos de consulta de los pacientes en cada visita como por la naturaleza de esos motivos y de las prestaciones que ofrece el profesional2.
Es un trabajo extraordinariamente complejo: la entrevista clínica en AP no es lineal ni predecible. Los diseñadores de sistemas de mejora de la eficiencia no conocen los aspectos básicos del flujo de trabajo del médico de familia y no saben ni cómo registrarlo ni cómo facilitarlo3,4.
La historia clínica electrónica puede mejorar si se diseña contando con los clínicos y los pacientes, pero nunca podrá reflejar en toda su riqueza el conocimiento del paciente, sus cuidadores y su entorno que proporciona la longitudinalidad. Un conocimiento basado en la comunicación verbal y no verbal, fruto de numerosos contactos en la consulta y en el domicilio, a lo largo de las diferentes fases de la vida.
Beneficios de la longitudinalidad
Tener siempre el mismo médico crea una relación de compromiso, confianza y conocimiento mutuos, base para una atención de mayor calidad, más eficiente, más humana y más segura.
El hecho de que cuando una persona dice «mi médico» todo el mundo sepa, sin más explicaciones, que está hablando de su médico de familia, expresa claramente el profundo vínculo que crea la longitudinalidad.
Algo similar sucede con las enfermeras de AP que mantienen una relación duradera con los pacientes de un cupo.
Observemos el caso con el que se inicia este artículo. ¿Ha sido incorrecta la atención que Juanjo, el sustituto, ha prestado a Josefa? No, ha sido correcta, en el contexto en el que se ha dado. Pero la atención personalizada que puede prestarle Maite, con el bagaje de un conocimiento mutuo adquirido en múltiples visitas a lo largo de los años e imposible de reproducir en la historia clínica con toda sutileza, es de mucha mayor calidad.
Barbara Starfield documenta con abundante bibliografía, en su libro Atención Primaria. Equilibrio entre necesidades de salud, servicios y tecnología (1998)5, que «la longitudinalidad está asociada con una variedad de beneficios, que incluyen un menor uso de los servicios, una mejor atención preventiva, un mejor reconocimiento de los problemas de los pacientes, menos hospitalizaciones y menores costos totales».
Kringos et al., en el marco del estudio Primary Health CareActivity Monitor for Europe (PHAMEU), financiado por la Comisión Europea, publicaron en 2010 una revisión sistemática6 sobre la amplitud de la AP, para identificar sus dimensiones centrales y evaluar la evidencia de sus interrelaciones y su relevancia para los resultados de los sistemas de salud.
El equipo de Dionne Kringos encontró amplias pruebas de una asociación positiva entre la continuidad en AP —en estudios que la definen, de hecho, como longitudinalidad— con la coordinación de la atención, la integralidad, la calidad, la eficiencia, la salud de la población y la mortalidad, la satisfacción del paciente, los costes y la fortaleza de la AP. Entre los hallazgos documentados cabe destacar los siguientes beneficios de la longitudinalidad:
- Cuanto más clínicamente complejo o vulnerable es un paciente (enfermo crónico, corta o avanzada edad, menor educación), más esencial es la longitudinalidad para lograr una atención de calidad.
- Mejora la calidad de la atención al disminuir las hospitalizaciones y las visitas a urgencias, mejora el cumplimiento del tratamiento por parte de los pacientes, reduce los errores de diagnóstico y tratamiento, y el consumo de recursos, y mejora la recepción de servicios preventivos.
- Favorece el diagnóstico precoz de enfermedades crónicas como el asma y la diabetes.
- Aumenta con el conocimiento acumulado del paciente por parte del médico y la confianza en él.
- Aumenta la habilidad del médico para identificar los factores psicosociales que influyen en la salud del paciente.
- Relaciones cortas con los médicos se asocian con resultados deficientes, como altas tasas de rehospitalización. Generalmente, se requieren al menos 2 años de relación para que los pacientes y los profesionales se conozcan lo suficientemente bien como para proporcionar una atención óptima, centrada en la persona.
- La evidencia es sólida respecto a los beneficios de una relación longitudinal con un determinado profesional, en vez de con un determinado centro o sin ningún lugar determinado.
- Disminuye el riesgo de polimedicación en personas mayores.
- Es coste-efectiva en la AP y garantiza una mayor eficiencia de los servicios en términos de ahorro de tiempo en la consulta, menor uso de pruebas de laboratorio y reducción de los gastos en atención sanitaria.
- La longitudinalidad en la atención a los niños reduce el uso posterior de los servicios sanitarios y su coste.
Desde la publicación de los trabajos de Starfield y Kringos et al., la evidencia disponible sobre los beneficios de la longitudinalidad ha seguido aumentando. En esta actualización se detallan algunos que destacan entre los más recientes.
La longitudinalidad es tan eficaz que incluso aumenta la esperanza de vida, efecto que muy pocos tratamientos o actividades sanitarias consiguen.
En una revisión sistemática, publicada7, en 2018, que incluyó 22 estudios realizados en 9 países, 18 de ellos indicaban que el contacto con el mismo médico durante más de 2 años seguidos mejora la mortalidad. Como dice el título del artículo, mantener el mismo médico es una cuestión de vida o muerte. Estos resultados son tan impactantes que trascendieron incluso a los medios de difusión generalistas.
Un estudio observacional centrado en los médicos de AP de Francia8, que cubría un período de 3 años, concluyó que una mayor longitudinalidad se asocia con un menor riesgo de muerte.
Un estudio transversal publicado por investigadores de la Health Foundation en el BMJ en 20179 encontró también que a mayor continuidad de la atención con el mismo médico de familia, menor número de ingresos hospitalarios, en este caso por afecciones «sensibles a la atención ambulatoria» (las consideradas manejables en AP). El grado de evidencia de esta minoración del número de ingresos fue aún mayor para el subgrupo de pacientes más frecuentadores de la AP, que también son los que más ingresos precisan.
Los autores llegaron a la conclusión de que las estrategias que mejoran la longitudinalidad en Medicina Familiar pueden reducir los costes de la atención hospitalaria, especialmente para los usuarios que más atención precisan. Promover la longitudinalidad también podría mejorar la experiencia tanto de los pacientes como de los profesionales.
En el mismo número de la revista se publicaban otros artículos relacionados con el estudio, como un editorial10 en el que se señalaba que la longitudinalidad «es un aspecto importante de la Atención Primaria altamente valorado por los pacientes y los médicos de familia y asociado a un amplio rango de mejores resultados en el paciente». Además, se destacaba la importancia de proteger la longitudinalidad en AP como línea de defensa clave para frenar el creciente número de ingresos hospitalarios. Alertaba también de cómo otras medidas que buscan reducir ingresos facilitando la accesibilidad a la AP mediante la atención por un médico de familia diferente al habitual, pueden tener un efecto opuesto al pretendido, al deteriorar la longitudinalidad y sus efectos sobre los ingresos.
Una mayor longitudinalidad se asocia con menos costes y hospitalizaciones, según un estudio publicado en el último número de 2018 de Annals of Family Medicine11, basado en datos de 1.448.952 beneficiarios de Medicare atendidos por una muestra representativa nacional de 6.551 médicos de AP.
La longitudinalidad de la AP reduce el uso de los servicios de urgencias. En un estudio hecho en Suecia y publicado en 201712, se encontró una correlación negativa entre la relación longitudinal con el médico de familia y el número de visitas a urgencias. Los pacientes con una menor longitudinalidad tuvieron el doble de visitas en los servicios de urgencias que los de mayor longitudinalidad.
Una revisión sistemática publicada en 2014 sobre las características de la AP que afectan al uso de la secundaria no programada13, que topó con la dificultad de que las investigaciones se realizaron en diferentes sistemas de salud, en el único aspecto en el que pudo llegar a conclusiones aplicables para el diseño de políticas fue en el de la longitudinalidad, para la que halló suficientes pruebas de que se asocia con una menor asistencia a los servicios de urgencias y con menos admisiones hospitalarias de urgencia.
Hay que tener en cuenta que estas visitas a urgencias y hospitalizaciones evitadas desde una AP en la que se respeta la longitudinalidad no solo suponen un ahorro económico, sino que también evitan a los pacientes los eventos adversos asociados a la atención hospitalaria.
Recientemente, al calor de la preocupación por la epidemia de eventos adversos y muertes por opioides, se ha realizado un estudio14 sobre la prescripción de estos medicamentos: en un intervalo de 6 meses, cuantos más médicos intervinieron en la prescripción de opiáceos, más prescripciones inapropiadas y sobredosis con hospitalización sufrieron los pacientes.
Es lógico: la longitudinalidad mejora la prescripción porque se realiza con un mayor conocimiento del paciente y sus circunstancias. Posibilita un mejor seguimiento y mejora también la adherencia al tratamiento, por ser más personalizado, más consensuado y por la confianza que el paciente tiene en su médico.
En el aumento de las agresiones a sanitarios pueden influir muchos factores, pero los datos señalan que se dan más agresiones entre pacientes y profesionales que no tienen una relación longitudinal: en proporción a la actividad asistencial, más en hospitales15; también son relativamente frecuentes en atención urgente por sanitarios diferentes a los habituales. Dado que la mayoría de las agresiones se producen por discrepancias, es plausible pensar que la relación mantenida a lo largo del tiempo entre el paciente y el profesional, que mejora la comunicación y la satisfacción, facilita consensos y genera lazos de confianza, disminuya el riesgo tanto de desencuentros como de agresiones.
Atentados contra la longitudinalidad
La precariedad en el empleo generalizada en el sistema público de salud español atenta directamente contra la longitudinalidad y perjudica tanto a los profesionales como a los pacientes y al propio sistema. Las medidas de recorte en el empleo y la generalización de contratos temporales, contrariamente a los argumentos por los que se justifican, pueden acabar aumentando el gasto en vez de reducirlo, a la luz de la evidencia de que la longitudinalidad disminuye los costes del sistema.
Volvamos al caso inicial: Juanjo, que actúa según lex artis, pero en condiciones de mayor incertidumbre que si llevara tiempo tratando a Josefa, recurre al protocolo, solicita un análisis, prescribe un fármaco para uso prolongado y crea un plan de cuidados en la historia clínica electrónica al etiquetar a la paciente como diabética. El plan de esta presunta enfermedad crónica requerirá una serie de intervenciones protocolizadas tanto del médico como de la enfermera, que incluyen pruebas periódicas como analíticas específicas y retinografías.
Maite, con el conocimiento que le da su relación con Josefa, acuerda con ella actuaciones no farmacológicas y resuelve la situación sin generar gasto alguno y sin complicar la vida a la paciente ni causar un exceso de cuidados que puede resultar no solo inútil, sino perjudicial.
La evitación de un sobrediagnóstico ha impedido también un sobretratamiento, con sus costes en consumo de recursos, sobrecarga del sistema, medicalización de la vida de la paciente y exposición innecesaria a efectos adversos de una atención que no precisaba.
No se trata de un «fallo humano»: Maite, si hubiera estado en el lugar de Juanjo, hubiera hecho lo mismo que él. Si mañana Maite tiene que pasar la consulta de un compañero, ante una paciente que no conoce, actuará de una manera similar, reduciendo los riesgos asociados a una mayor incertidumbre y recurriendo a guías y pruebas.
La atención precaria, precisamente por romper la longitudinalidad, no solo es insegura, de menor calidad y más cara: también es más inhumana, tanto para el profesional como para el paciente. «No me coja cariño que me voy mañana» es una de las frases recogidas de la vida real e incluidas en el manifiesto contra la precariedad16 que resume en toda su crudeza el problema.
La «urgencialización» de la atención sanitaria, que prima la atención inmediata por otro médico diferente al de familia habitual, a la hora que al usuario le parezca y por cualquier motivo, parte de la ignorancia o el desprecio de los beneficios de la longitudinalidad.
Esta concepción subyace tras una serie de variadas medidas que se han propuesto o implantado en España y en otros países: desde los cambios organizativos y de horarios dentro de los centros de salud para poder ahorrar sustitutos (a costa de que unos médicos visiten a los pacientes de otros, ausentes o con la agenda llena) hasta la llamada atención continuada o las aplicaciones de atención inmediata.
Estas medidas se pretenden justificar como una mejora de la accesibilidad, a la que se confunde interesadamente con inmediatez. Curiosamente, suelen ser propugnadas por los mismos gestores que, mediante recortes y sobrecarga de trabajo, han colapsado la AP y deteriorado su accesibilidad.
Los servicios de urgencias ubicados en los hospitales han visto también aumentada su frecuentación por las demoras en la AP y ambulatoria.
Lejos de reconocer su error, los responsables no reinvierten en AP para que recupere su capacidad de proporcionar eficiencia al sistema, sino que persisten en su línea de ningunearla e invierten en recursos externos a ella sin evidencia que los avale.
Para algunos, como decía Sergio Minué17 sobre la medicina instantánea: «En la competición por dar servicios inmediatos a demandas absurdas no hay límites. La competencia clínica, la seguridad del paciente y la garantía de cualificación de los profesionales son cosa del pasado».
Actuaciones que afectan a la longitudinalidad y que deberían ser excepcionales se han acabado aceptando como «normales» por la cronificación de la falta de plantilla y la sobrecarga de trabajo. Incluso han acabado normalizadas en turnos, guardias o pools para la atención domiciliaria, urgente o de rebosamiento de las agendas. Salvo en la inevitable atención a los pacientes fuera del turno de sus médicos, son maladaptaciones a situaciones que no se debe aceptar que persistan indefinidamente.
Con la dotación adecuada de plantilla se pueden asegurar, como se aseguraron durante muchos años, tanto la longitudinalidad como la atención en el día. Lo que no se puede es recortar personal, aumentar la burocracia y la sobreactuación y que la calidad no se resienta. Se puede intentar mejorar la eficiencia de la AP de muchas maneras, pero hacerlo confundiendo longitudinalidad con continuidad y accesibilidad con inmediatez tendrá consecuencias negativas no solo en salud, sino también económicas. No olvidemos la evidencia: la longitudinalidad es coste-efectiva, es decir, ahorra más de lo que cuesta.
También se ha atentado contra la longitudinal en los centros de especialidades del sistema público de salud, mediante la sustitución de los especialistas de área por el servicio hospitalario correspondiente; con lo que el paciente crónico que antes tenía una relación de larga duración con su especialista, ahora se puede encontrar cada vez que va con un médico diferente.
La atención a pacientes con varias enfermedades crónicas coordinada desde un servicio hospitalario como medicina interna, supone un deterioro del papel coordinador del médico de familia. El internista, además de no tener la formación de la especialidad de Medicina Familiar y Comunitaria, carece del conocimiento profundo que proporciona al de familia su relación de larga duración, en consulta y en el domicilio, con el paciente, su familia y la comunidad en la que vive. Se pasa así a la atención centrada en determinadas enfermedades en vez de en la persona, que no es tan integral como la prestada en AP.
No es prudente invertir en estos circuitos, sin pruebas de sus resultados, pero con patentes riesgos de acabar resultando no solo ineficientes, sino también maleficentes. Laia Riera Armengol18, en su análisis desde el punto de vista ético de la estratificación de los pacientes según su edad, patologías y costes de la atención para derivarlos a estos circuitos, señala el problema para detectar a las personas que realmente están en situación de fragilidad cuando se obvian condicionantes decisivos como los emocionales, los familiares o los sociales. También recuerda la advertencia de Barbara Starfield sobre la inequidad en el acceso a los recursos que supone excluir a los pacientes que no tienen la enfermedad «correcta».
Como concluye la autora, «el etiquetado no es el mejor sistema para identificar, atender y cuidar a las personas en situación de fragilidad [...] Nuestra apuesta: fortalecer el actual sistema de atención primaria, que es el que ha demostrado más eficiencia en todos los escenarios. Atender a las personas en su comunidad a lo largo de su vida, evitando la fragmentación de cuidados que empeora los resultados en salud».
Un estudio19 realizado en tres equipos de AP en Barcelona concluyó que hacer un seguimiento telefónico de pacientes crónicos complejos por un médico de familia externo al equipo no mejoró el consumo de recursos, el nivel de salud, la calidad de vida ni la carga de los cuidadores, en comparación con el seguimiento por los profesionales habituales.
El Royal College of General Practitioners británico recomienda asegurar muy especialmente la longitudinalidad precisamente en los pacientes más vulnerables, como los que tienen una multimorbilidad compleja, los ancianos y las personas con problemas de salud mental, que son los que más se benefician de relaciones continuadas y basadas en la confianza20.
Un informe reciente del Nuffield Trust21 revisa y analiza las políticas recientes de segmentación de la actividad de los médicos de familia en diferentes tipos de servicios, ofrecidos a distintos tipos de pacientes. Advierte de que si se socavan los atributos esenciales de la Medicina Familiar, la longitudinalidad entre ellos, se reducirá el valor que esta logra para los servicios de salud.
Desactivación de los beneficios de la longitudinalidad
Se han implantado también otras medidas que desactivan los efectos beneficiosos de la longitudinalidad sobre el paciente y el sistema, al desautorizar al médico de familia para tomar decisiones claves, que se trasladan a instancias que carecen del conocimiento completo de la situación del paciente que aporta el contacto continuado con él. A continuación se exponen algunas de las más destacadas:
La posibilidad de dar altas laborales por los servicios médicos de las mutuas.
La inclusión en la historia clínica electrónica de algoritmos, protocolos a rellenar, hard stops que cortan el curso de la atención al paciente, incluso urgente, para obligar a responder determinadas preguntas22 y otros desvíos de obligado tránsito para el médico de familia. Digresiones forzadas basadas en la idea de que el que las ha introducido sabe mejor qué hay que hacer en ese momento con ese paciente que su médico, que lo conoce y lo tiene delante.
La discrecionalidad que se otorga a los especialistas de referencia para rechazar el visitar presencialmente a un paciente (al que no han visto ni conocen en la mayoría de los casos) derivado por su médico de familia con petición expresa de visita presencial.
Este desprecio a las decisiones del médico de familia puede suponer un retraso diagnóstico y de tratamiento de graves consecuencias. Genera, además, un exceso de pruebas, ya que el rechazo sistemático de las derivaciones si no hay una solicitud previa de pruebas lleva al médico de familia, para prevenir más demoras, a solicitarlas, incluso aunque ya estén hechas recientemente o no esté clara su indicación. Las consecuencias adversas en la salud de los pacientes por estos retrasos añadidos y su coste en atención y en indemnizaciones, se suman al impacto negativo de esta quiebra de las funciones del médico de familia.
Se crean también tensiones añadidas a la incertidumbre y al estrés que soporta el médico de familia, que favorecen el desgaste profesional o burnout. Las impresiones de los médicos de familia tienen una extraordinaria capacidad predictiva. Se basan en información rica y compleja, procesada de manera consciente e inconsciente, mayoritariamente no susceptible de ser plasmada en un informe de derivación, que se ciñe a un resumen sucinto de lo percibido de manera consciente. Ignorar este valiosísimo valor predictivo, combinación de formación, experiencia y conocimiento del paciente, es una temeridad.
El médico de familia, sometido al problema moral de saber la atención que el paciente precisa pero no poder procurársela porque la organización se lo impide, está en situación de riesgo de convertirse en segunda víctima23 si al paciente le ocurre algo grave o fallece como consecuencia de estas dilaciones.
Todos estos trastornos para los pacientes, los profesionales y el sistema sirven para maquillar un indicador, la demora, que empieza a contar no desde el momento en el que se deriva al paciente desde AP, sino desde el que se le cita con el especialista de referencia.
Quién puede mejorar la longitudinalidad
Revertir los daños causados a la longitudinalidad por recortes y mala gestión es algo que corresponde a las instancias en las que tales decisiones se han tomado e implementado.
Los profesionales, en el caso de que se lo permitan, solo pueden seguir el ejemplo de grandes de la medicina de familia como Julian Tudor Hart, que permanecieron toda su carrera profesional atendiendo a la misma comunidad.
En la medida en que el estilo de gestión de su servicio de salud cuente con ellos, los profesionales pueden contribuir a evitar las medidas que atentan contra la longitudinalidad.
El ejercicio del derecho a cambiar de médico de familia tiene, entre otras, la virtud de facilitar el encuentro entre las preferencias de los pacientes y las de los que les atienden. Si están razonablemente a gusto con su médico, los pacientes valoran mucho la longitudinalidad y no les gusta que se lo cambien. Toda persona debería tener el derecho a que no le cambien de médico si no lo desea, salvo por causas de fuerza mayor como traslados, jubilaciones o fallecimientos. Ejercer y defender ese derecho es lo único que pueden hacer los ciudadanos. Es un aspecto del derecho a recibir una atención de calidad y segura, pero también, como hemos visto, es una cuestión de vida o muerte.
La contundente evidencia de los beneficios de la longitudinalidad ha generado recomendaciones para que sea incentivada. El sistema de incentivo más comúnmente barajado es el pago por capitación (por paciente en el cupo). No está demostrado que el refuerzo de una relación de tipo clientelar como la que establece la capitación tenga resultados positivos en la eficiencia o en la salud del paciente. Cabe la posibilidad de que lo que se acabe incentivando sea la satisfacción de los deseos del paciente de que le sean realizadas determinadas pruebas o tratamientos, incluso en el caso de que su utilidad o su relación riesgo/beneficio sean dudosos, para no perderlo como cliente. En cualquier caso, no hay evidencia en la actualidad de que con la capitación se obtengan mejores resultados que con el salario24.
Un estudio realizado en Ontario, publicado en abril de 201925, sobre los incentivos para que los médicos de familia que cobran por capitación refuercen la longitudinalidad mejorando su accesibilidad, ha encontrado efectos paradójicos y que afectan a la eficiencia y la equidad. El incentivo acaba destinado en mayor proporción a los médicos radicados fuera de las grandes ciudades, aquellos cuyos pacientes tienen menor comorbilidad, los que atienden menos fuera de horario y aquellos cuyos pacientes van más a urgencias. Salvando las diferencias entre sistemas, conviene atender a la conclusión de los autores de que hay que tener precaución antes de implantar este tipo de incentivos, para que no acaben produciendo efectos inesperados e indeseados.
La percepción del valor de la longitudinalidad, tanto por parte del médico de familia como del paciente, ya funciona como factor de fidelización, sin necesidad de incentivos cuyo resultado puede ser perverso. En España, más que incentivar la longitudinalidad, lo que hay que hacer es dejar de atentar contra ella y rehabilitarla.
Los gestores, como recomienda el documento de semFYC «La revitalización de la Atención Primaria del futuro»26, lo que han de hacer es cuidar a los profesionales, evitar la precariedad y favorecer la longitudinalidad.
Resumen
La longitudinalidad es la relación personal que se establece a lo largo del tiempo entre el médico y los pacientes de una consulta (Starfield).
Esta relación aporta a ambas partes un conocimiento mutuo que reduce la incertidumbre, genera satisfacción y confianza, mejora los resultados de la atención y alarga la vida.
Aunque puede darse en otros ámbitos, la longitudinalidad es uno de los atributos esenciales de la AP.
La longitudinalidad es coste-efectiva: hace más eficiente tanto la atención en la AP como en el conjunto del sistema.
Al centrarse en el paciente en vez de en la enfermedad, permite una atención más personalizada, de mejor calidad y más segura.
Atentan contra la longitudinalidad y sus beneficios la precariedad laboral de los profesionales, la urgencialización de la asistencia, los programas de atención a crónicos complejos coordinados desde los hospitales, la desautorización a los médicos de familia a la hora de derivar a un paciente a otras especialidades y otras medidas que, a diferencia de la longitudinalidad, tienen en común la ausencia de evidencia científica que las avale.
Invertir en AP para asegurar la longitudinalidad es invertir en sus beneficiosos resultados, tanto sobre los pacientes como sobre el sistema sanitario.
Lecturas recomendadas
Starfield B. Atención Primaria. Equilibrio entre necesidades de salud, servicios y tecnología. Barcelona: Masson; 200128.
Los artículos publicados en BMJ, en febrero de 2017, sobre los beneficios de la longitudinalidad9,10,27.
«Es mi médico»: una relación estable, una relación segura. Longitudinalidad y seguridad del paciente. Ponencia de Jesús Palacio en el Seminario de Innovación en Atención Primaria, Zaragoza, 201828.
Entrada en el blog Sano y salvo, del GdT de Seguridad del Paciente de la Sociedad Española de Medicina de Familia y Comunitaria (semFYC) que incluye el resumen de la ponencia, la presentación y el vídeo de su exposición.
Bibliografía
- Starfield, B. Primary care. Concept, evaluation and policy. Oxford Oxford University Press; 1992.
- Young RA, Burge S, Kumar KA, Wilson J. The Full Scope of Family Physicians’ Work Is Not Reflected by Current Procedural Terminology Codes. J Am Board Fam Med. 2017 Nov-Dec;30(6):724-732. doi: 10.3122/jabfm.2017.06.170155.
- Porter S. How Can Efficiency of Primary Care Patient Encounters Be Improved? Design Systems That Support Physicians’ Workflow. AAFP News. [Internet.] September 15, 2015. Disponible en: www.aafp.org/news/practice-professional-issues/20150915workflow.html
- Holman GT, Beasley JW, Karsh BT, Stone JA, Smith PD, Wetterneck TB. The myth of standardized workflow in primary care. J Am Med Inform Assoc. 2016 Jan;23(1):29-37. doi: 10.1093/jamia/ocv107.
- Starfield B. Atención Primaria. Equilibrio entre necesidades desalud, servicios y tecnología. Barcelona: Masson; 2001. Traducción de Starfield B. Primary care: balancing health needs, services and technology. New York: Oxford University Press. 1998.
- Kringos DS, Boerma WG, Hutchinson A, van der Zee J, Groenewegen PP. The breadth of primary care: a systematic literature review of its core dimensions. BMC Health Serv Res. 2010 Mar 13;10:65. doi: 10.1186/1472-6963-10-65.
- Pereira Gray DJ, Sidaway-Lee K, White E, Thorne A, Evans PH. Continuity of care with doctors-a matter of life and death? A systematic review of continuity of care and mortality. BMJ Open. 2018;8:e021161. doi: 10.1136/bmjopen-2017-021161
- Leleu H, Minvielle E. Relationship between longitudinal continuity of primary care and likelihood of death: analysis of national insurance data. PLoS One. 2013 Aug 22;8(8):e71669. doi: 10.1371/journal.pone.0071669.
- Barker I, Steventon A, Deeny SR. Association between continuity of care in general practice and hospital admissions for ambulatory care sensitive conditions: cross sectional study of routinely collected, person level data. BMJ. 2017 Feb 1;356:j84. doi: 10.1136/bmj.j84.
- Tammes P, Salisbury C. Continuity of primary care matters and should be protected. BMJ. 2017 Feb 1;356:j373. doi: 10.1136/bmj.j373.
- Bazemore A, Petterson S, Peterson LE, Bruno R, Chung Y, Phillips RL Jr. Higher Primary Care Physician Continuity is Associated With Lower Costs and Hospitalizations. Ann Fam Med. 2018 Nov;16(6):492-497. doi: 10.1370/afm.2308.
- Kohnke H, Zielinski A. Association between continuity of care in Swedish primary care and emergency services utilisation: a population-based cross-sectional study. Scand J Prim Health Care. 2017;35(2):113-119. doi: 10.1080/02813432.2017.1333303
- Huntley A, Lasserson D, Wye L, Morris R, Checkland K, England H, et al. Which features of primary care affect unscheduled secondary care use? A systematic review. BMJ Open 2014;4:e004746. doi: 10.1136/bmjopen-2013-004746
- Hallvik SE, Geissert P, Wakeland W, Hildebran C, Carson J, O'Kane N, Deyo RA. Opioid-Prescribing Continuity and Risky Opioid Prescriptions. Ann Fam Med. 2018 Sep;16(5):440-442. doi: 10.1370/afm.2285.
- Galaup L. Las agresiones a médicos alcanzan el máximo de los últimos años con un sistema de salud saturado. [Internet.] Eldiarioes. 2017. Disponible en: https://www.eldiario.es/sociedad/Codigo_Penal-agresiones_a_sanitarios-OMC_0_678582384.html
- Varias organizaciones y firmantes. La precariedad laboral sanitaria es un símbolo del desmantelamiento del sistema sanitario en España [Internet]. 28 de mayo de 2015 [Consultado el 21 de marzo de 2019]. Disponible en: https://es.scribd.com/document/266893677/Manifiesto-La-Precariedad-Laboral-Sanitaria-Es-Un-Simbolo-Del-Desmantelamiento-Del-Sistema-Sanitario-Publico-en-Espana-28052015
- Minué S. La medicina instantánea sin fronteras. El Gerente Demediado. Weblog. [Internet]. 13 de marzo de 2019 [Consultado el 21 de marzo de 2019]. Disponible en: https://gerentedemediado.blogspot.com/2019/03/la-medicina-instantanea-sin-fronteras.html
- Riera Armengol L. El etiquetado de pacientes en atención primaria. El caso de la cronicidad. Aten Primaria. 2017 Nov;49(9):508-9. doi: 10.1016/j.aprim.2017.10.002.
- González-Ortega M, Gené-Badia J, Kostov B, García-Valdecasas V, Pérez-Martín C. Randomized trial to reduce emergency visits or hospital admissions using telephone coaching to complex patients. Fam Pract. 2017 Apr 1;34(2):219-26. doi: 10.1093/fampra/cmw119.
- Baker M, Jeffers H. Continuity of care in modern day general practice. [Internet.] London: Royal College of General Practitioners, 2016. Disponible en: https://www.rcgp.org.uk/-/media/Files/Policy/A-Z-policy/2016/Continuity-of-care-in-modern-day-general-practice1.ashx
- Rosen R. Divided we fall: getting the best out of general practice. Nuffield Trust, 2018. Disponible en https://www.nuffieldtrust.org.uk/files/2018-02/nt-divided-we-fall-gp-web.pdf
- Lifflander AL. Hard Times and Hard Stops. JAMA. 2019 Mar 5;321(9):837-8. doi: 10.1001/jama.2019.1208.
- Nelson WA, Beyea SC. The role of an ethical culture for the prevention and recovery of «second victims». Qual Saf Health Care. 2009 Oct;18(5):323-4. doi: 10.1136/qshc.2009.034843.
- Gosden T, Forland F, Kristiansen IS, Sutton M, Leese B, Giuffrida A, et al. Capitación, sueldo, tarifa por servicio y sistemas mixtos de pago: efectos sobre la conducta de los médicos de atención primaria (Revisión Cochrane traducida). En: La Biblioteca Cochrane Plus. [Internet.] 2008 Número 4. Oxford: Update Software Ltd. Disponible en: http://www.bibliotecacochrane.com. (Traducida de The Cochrane Library, 2008 Issue 3. Chichester, UK: John Wiley & Sons, Ltd.).
- Glazier RH, Green ME, Frymire E, Kopp A, Hogg W, Premji K, et al. Do Incentive Payments Reward The Wrong Providers? A Study Of Primary Care Reform In Ontario, Canada. Health Aff (Millwood). 2019 Apr;38(4):624-32. doi: 10.1377/hlthaff.2018.05272.
- Grupo de Trabajo de Jornadas de Primavera. Revitalización de la Atención Primaria del futuro. Documentos semFYC. N.o 36. [Internet.] Barcelona: Ediciones semFYC; 2016. Disponible en: https://e-documentossemfyc.es/revitalizacion-de-la-atencion-primaria-del-futuro/
- Loder E. Familiarity breeds better outcomes. BMJ. 2017 Feb 2;356:j558. doi: 10.1136/bmj.j558.
- Palacio J. «Es mi médico»: una relación estable, una relación segura. Longitudinalidad y seguridad del paciente. Ponencia de Jesús Palacio en el Seminario de Innovación en Atención Primaria, Zaragoza, 2018. Sano y salvo. Weblog. [Internet]. 11 de diciembre de 2018 [Consultado el 30 de marzo de 2019]. Disponible en: http://sano-y-salvo.blogspot.com/2018/12/es-mi-medico-una-relacion-estable-una.html




Ana Belén 06-02-20
Mis felicitaciones al autor. Cada gerencia sanitaria de España debería tener este artículo en sus manos
Laia 28-12-19
Muchísimas felicidades al autor por el artículo, creo que es genial y pienso que debería ser lectura obligatoria para nuestr@s gestor@s!