«El médico normal trata el problema, el médico bueno trata a la persona, el médico mejor trata a la comunidad.»
Proverbio chino
«Si los factores sociales influyen en la enfermedad a escala comunitaria, los profesionales de Atención Primaria deben interesarse por ellos como una parte más de su trabajo, no como un fleco de interés para alguno e ignorado por otros.»
Julian Tudor Hart
Puntos clave
- En Atención Primaria (AP) nos responsabilizamos de las personas y de la comunidad en que viven. Los modelos sanitarios centrados en lo individual y solo en la demanda tienen baja efectividad (a pesar de las grandes posibilidades tecnológicas) y baja eficiencia (porque dejan sin abordar las desigualdades, e ignoran las dificultades de acceso a los servicios).
- Desarrollar la atención comunitaria (AC) implica reconocer como esenciales la participación comunitaria en salud (herramienta transformadora dentro y fuera del sistema); la implicación activa de personas, familias y comunidades en su cuidado más allá de su rol de paciente o cliente; la desmedicalización o la democratización.
- Que un centro de salud (CS) oriente comunitariamente su práctica implica intervenir organizadamente en la realidad social con otros actores y población para que, conociendo las realidades locales, con un diagnóstico participativo, se puedan establecer estrategias comunes, coordinadas y cooperativas para la resolución de problemas, demandas y necesidades de esa comunidad humana, contando con su participación y protagonismo.
- La AC no debe quedarse en declaraciones institucionales. Se necesitan marcos teóricos, metodologías y herramientas, así como dejar de malinterpretar y obsesionarse con la evidencia. Es necesario cambiar el imaginario de que las intervenciones comunitarias no son efectivas. Las pruebas para abordajes individuales no son en absoluto extrapolables al ámbito comunitario. La AC tiene una metodología y una praxis específicas.
- La AC es una acción de la AP y la población tiene derecho a ella. La AC ha de formar parte de la cartera de servicios, debe reflejarse en acuerdos de gestión, y contar con medios necesarios con formación, asesoramiento, apoyos técnicos y presupuesto. Se deben definir mejor las tareas comunitarias esperadas de cada profesional y proporcionar estabilidad laboral.
- Desde algo tan esencial como es el derecho de todas las personas al mejor nivel de salud, es preciso reorientar nuestra acción. Desarrollemos desde AP alianzas con la población y otros sectores. Consensuemos y prioricemos conjuntamente acciones de salud comunitaria. Dotemos a nuestros servicios de salud de perspectiva salutogénica y equidad. Orientemos nuestra práctica a los determinantes de salud, y a la acción intersectorial. Incluyamos participación y orientación social, y pongamos a las personas y sus comunidades en el centro.
El necesario abordaje comunitario
La vida de personas y poblaciones está condicionada por múltiples factores (económicos, sociales, culturales, etc.) que influyen en su salud en mayor medida que los sistemas sanitarios (SS). La participación comunitaria, la AP de Salud (APS) y la acción intersectorial son pilares básicos para afrontar el proceso salud-enfermedad, así como la importancia del impacto de los aspectos sociales y la equidad1-3. La mejora de la salud de las comunidades es una misión del SS. Para realizar un abordaje integral orientado a determinantes y mejorar la salud de personas y comunidades, se precisa la participación desde ámbitos o sectores diversos, que con una reorientación hacia la acción comunitaria mejoren resultados en salud, bienestar y poder comunitario. Una reorientación para abordar problemas, cada vez más complejos que incluyen el aumento de patologías crónicas, el envejecimiento de la población, la soledad, la dependencia, las desigualdades sociales en salud o la aparición de nuevas enfermedades, entre otros.
Según la Organización Mundial de la Salud (OMS), la AP debe abordar los problemas de la comunidad para aumentar el nivel de salud sumando a la acción sanitaria la acción intersectorial, la participación y el aumento del desarrollo económico. Para ello se necesita coordinar servicios (educativos, sociales...) o sectores (urbanismo, economía...), y la participación de la población junto con políticas públicas saludables desde las instituciones.
En 2012, Gonçal Foz, junto con personas claves del Grupo APOC (Atención Primaria Orientada a la Comunidad) de la Societat Catalana de Medicina Familiar i Comunitària, fueron los autores de «La salud: ¿un asunto individual?», artículo imprescindible y punto de partida para el texto que aquí proponemos4.
Atención comunitaria y Atención Primaria
Existen dos circunstancias que se deben tener en cuenta: que la atención clínica individual tiene escasa repercusión sobre la salud de una comunidad, y que la Medicina Familiar tiene responsabilidad individual, familiar y comunitaria, compartida con el resto de profesionales de AP5. El abordaje comunitario denominado atención comunitaria (AC) es una pieza clave de la AP.
Si bien es cierto que la AC está cada vez más presente con marcos para su desarrollo a nivel estatal y autonómico, también es cierto que los aspectos organizativos, clínico-asistenciales y preventivos siguen teniendo gran desarrollo frente a la vertiente comunitaria, siendo esta escasa y ligada a intervenciones en contextos locales, aislada y excesivamente voluntarista6. Esta discordancia no es casual y obedece a diversos factores.
En primer lugar, se concibe el sistema sanitario como prestador de servicios que el paciente o la paciente puede consumir. Un sistema con un fuerte carácter tecnológico, que no siempre considera las condiciones de vida, la situación social o de desigualdad de la población y que tiene carteras de servicios asistenciales médicos y preventivos de tipo individual, con escasa participación de la comunidad7.
Por otra parte, la idea de «lo comunitario», presente en declaraciones institucionales, pero ausente en formación y a menudo en la práctica habitual, refuerza así el imaginario de «lo comunitario» en AP como «algo poco viable»8.
La práctica profesional, su contexto y consecuencias son otro grupo de factores determinantes donde la falta de tiempo, espacios, escucha, formación, y el aumento de tareas médicas innecesarias o de la precariedad laboral, son cuestiones clave9.
Por último, el interés comercial en la salud, la llamada «atención médica industrializada», la medicalización, o la yatrogenia, como fenómenos que atentan claramente contra la salud individual y colectiva6-10.
De qué hablamos cuando hablamos de atención comunitaria
Una de las dificultades existentes al abordar el tema de la AC es la confusión con algunos conceptos. Por AC entendemos aquella atención que tiene como objetivo al conjunto de una población o comunidad definida, y que busca resultados en salud11. La AC requiere intervenir sobre los determinantes de la salud y la enfermedad, para lo que es necesario identificar en la población objeto necesidades y aquello que genera salud con perspectiva salutogénica y de equidad. Los problemas de salud emergentes (dependencia, inmigración en exclusión social, salud mental, riesgo cardiovascular, nuevas enfermedades, entre otros) tienen un origen multicausal, por ello la AC precisa de intervención intersectorial con diferentes miradas, y no solo desde los SS.
La AC tiene estrechas relaciones con la promoción de salud (PS), y es la parte en la que la AP se incorpora a las áreas que esta propone: refuerzo de la acción comunitaria y participación colectiva, reorientación de servicios, políticas saludables, generación de ambientes saludables y desarrollo de habilidades individuales o colectivas. Es por ello que la AC lleva implícita la participación activa con ciudadanos, sus organizaciones o sus instituciones11. Es el espacio de coordinación natural con salud pública.
La AC forma parte intrínseca de la AP, y está reconocida en normativas y marcos del Sistema Nacional de Salud (SNS). La AC es un servicio en la Cartera de Servicios Comunes del SNS desde 1996, dentro de las actividades en materia de prevención, promoción de la salud, atención familiar y comunitaria12.
Facilitarla con recursos, formación, estrategias concretas y presupuesto supone un cambio de paradigma y modos de hacer sanitario, social, político, así como el reconocimiento de que la intervención sobre los determinantes de la salud excede las posibilidades de intervención del sistema sanitario. Esto relaciona la AC con toda la organización social, política y económica de una sociedad y las respuestas coordinadas en todas las políticas6.
 Para desarrollar la AC, es necesario valorar los determinantes sociales de la salud para poder mejorar los resultados en salud, identificar los recursos de la comunidad generadores de salud (activos para la salud), hacer diagnósticos de salud participados y favorecer la participación en la planificación de la atención. El término AC se liga con acciones que se realizan en y desde una comunidad para mejorar la salud a través del fortalecimiento y poder de la comunidad, teniendo en cuenta contextos e interrelaciones. En este sentido, el papel que desempeñan los profesionales de AP puede ser clave para acompañar el proceso teniendo claro que este es interdisciplinar e intersectorial. La AC es la acción con la cual los EAP se suman al desarrollo de la salud comunitaria en una zona básica de salud. Salud comunitaria entendida como la expresión colectiva de la salud individual y grupal en una comunidad definida, determinada por la interacción entre las características individuales y familiares, el medio social, cultural y ambiental, así como los servicios de salud y la influencia de factores sociales, políticos y globales.
Para desarrollar la AC, es necesario valorar los determinantes sociales de la salud para poder mejorar los resultados en salud, identificar los recursos de la comunidad generadores de salud (activos para la salud), hacer diagnósticos de salud participados y favorecer la participación en la planificación de la atención. El término AC se liga con acciones que se realizan en y desde una comunidad para mejorar la salud a través del fortalecimiento y poder de la comunidad, teniendo en cuenta contextos e interrelaciones. En este sentido, el papel que desempeñan los profesionales de AP puede ser clave para acompañar el proceso teniendo claro que este es interdisciplinar e intersectorial. La AC es la acción con la cual los EAP se suman al desarrollo de la salud comunitaria en una zona básica de salud. Salud comunitaria entendida como la expresión colectiva de la salud individual y grupal en una comunidad definida, determinada por la interacción entre las características individuales y familiares, el medio social, cultural y ambiental, así como los servicios de salud y la influencia de factores sociales, políticos y globales.
Es imprescindible incorporar la orientación comunitaria (OC) en todos los escenarios o ámbitos de actuación de AP para desarrollar la AC. Como nos recuerda Ruiz Giménez, el sistema ha de incorporar participación y orientación comunitaria, facilitando el intercambio, la formación, la investigación, el reconocimiento, la financiación y la evaluación, con voluntad política en alianza con la población. Y no solo en AP, sino en otros niveles del sistema, dejando de considerar los SS como empresa de provisión sin relación con la acción comunitaria colectiva13.
La AC ha presentado desde el inicio de su existencia14,15 una variabilidad y heterogeneidad importantes en su desarrollo, con dificultades conceptuales y metodológicas, y ha sido invisibilizada por el sistema, a pesar de la evidencia6,9,10,16-19. También representa una inequidad, al ser un servicio común de cartera que ofrece el SNS, pero que en muchas comunidades autónomas no se ha desarrollado10.
Cómo concretar en un Equipo de Atención Primaria la atención comunitaria
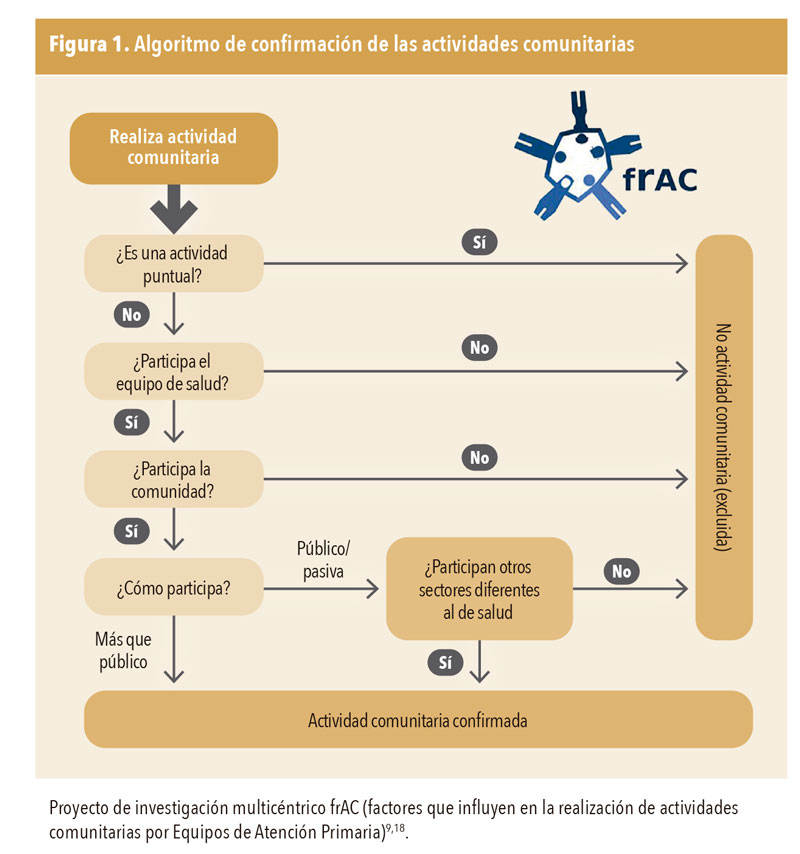 La forma de concretarla son las actividades comunitarias en las que un centro de salud participa, sean o no propuestas por este. Por actividades comunitarias, el Programa de Actividades Comunitarias en AP (PACAP) entiende «todas aquellas actividades de intervención y participación que se realizan con grupos que presentan características, necesidades o intereses comunes y dirigidas a promover la salud, incrementar la calidad de vida y el bienestar social, potenciando la capacidad de las personas y grupos para el abordaje de sus propios problemas, demandas o necesidades». Asimismo, y fruto del Proyecto de investigación multicéntrico frAC, se aportó a la literatura científica un algoritmo diagnóstico y una definición (figura 1) que se ha considerado muy útil, junto con los criterios de inclusión10, ya que comprende la heterogeneidad de las prácticas recogiendo aspectos fundamentales del servicio de AC previsto en la legislación, y excluyendo las que no tienen verdadera perspectiva comunitaria, intersectorial o participativa9,18.
La forma de concretarla son las actividades comunitarias en las que un centro de salud participa, sean o no propuestas por este. Por actividades comunitarias, el Programa de Actividades Comunitarias en AP (PACAP) entiende «todas aquellas actividades de intervención y participación que se realizan con grupos que presentan características, necesidades o intereses comunes y dirigidas a promover la salud, incrementar la calidad de vida y el bienestar social, potenciando la capacidad de las personas y grupos para el abordaje de sus propios problemas, demandas o necesidades». Asimismo, y fruto del Proyecto de investigación multicéntrico frAC, se aportó a la literatura científica un algoritmo diagnóstico y una definición (figura 1) que se ha considerado muy útil, junto con los criterios de inclusión10, ya que comprende la heterogeneidad de las prácticas recogiendo aspectos fundamentales del servicio de AC previsto en la legislación, y excluyendo las que no tienen verdadera perspectiva comunitaria, intersectorial o participativa9,18.
AC no significa participar o impulsar más actividades comunitarias desde un EAP, sino «hacer lo que tenemos que hacer» de forma que se consigan mejores niveles de bienestar, contando con la participación de quienes son el objetivo de nuestras acciones, poniéndolos en el centro del cuidado. Son esenciales el liderazgo y la reflexión compartidos con la población u otros interlocutores, así como evitar improvisaciones, duplicidades, etc. Hay que respetar los procesos comunitarios existentes, fijándonos en lo que funciona y tiene mayor evidencia, independientemente de si surge del sistema sanitario o no. Es muy importante tener método y conocerlo bien. No todo vale en AC, también puede existir la yatrogenia. Existen excelentes guías metodológicas para la acción comunitaria.
Cada día hay más pruebas en relación con las intervenciones comunitarias de problemas de salud prevalentes en AP que demuestran la efectividad de la AC (aumento de la actividad física, educación diabetológica, reducción de los factores de riesgo cardiovascular, mejora de la salud mental, prevención de caídas en ancianos o disminución del aislamiento social)19. Muchas intervenciones comunitarias en AP demuestran mejoras en resultados en salud. La existencia de evidencias científicas, junto con las que aportan acciones de programas científicos, organizaciones comunitarias, instituciones o población, justifican desarrollar en la cartera el servicio de AC en AP10,18,20.
Atención comunitaria y orientación comunitaria
La orientación comunitaria (OC) de los SS plantea la corresponsabilidad por la salud de la comunidad con la que trabajan, en contraposición con la orientación individual20-22. Esto supone un cambio de paradigma centrado en la salud con orientación poblacional, conocimiento de la población, sus determinantes y cómo se distribuyen, junto con la participación y la generación de poder individual y colectivo23.
La AC no puede desligarse de la atención individual, familiar, grupal, ni de la forma en que organizamos el centro, ofrecemos servicios, elaboramos protocolos, investigamos o participamos en acciones de promoción de la salud, prevención, rehabilitación o formación. No podemos fragmentar la atención que se ofrece en AP. Para desarrollar la AC desde un EAP, es preciso que los profesionales, el CS y el SS tengan una OC24 y apliquen una serie de acciones sobre qué hacer y qué no hacer en su práctica (tabla 1)20.
Al desarrollar la AC y trabajar con OC en los distintos ámbitos o escenarios de atención buscamos alianzas entre AP, población, Salud Pública u otros sectores, dando importancia al contexto en el que viven nuestros pacientes y sus familias. La perspectiva comunitaria ha de impregnar la atención que damos a lo individual, familiar o comunitario. Para desarrollarla es esencial el trabajo en equipo con liderazgos compartidos dentro y fuera del CS, teniendo presente que el patrimonio de individuos, familias o comunidades es un arsenal clave para mejorar el bienestar individual y colectivo. También es necesario reconocer que la interacción entre profesionales y comunidad produce más salud, y que la coproducción es importante en todos los niveles de atención25.
Podríamos hablar de tres escenarios de atención en AP, en los que reorientar nuestra práctica. La OC en los tres es necesaria porque se complementan. Actuar solo en uno de ellos es insuficiente4,24. Estos distintos escenarios varían según el proceso, el viaje, el cambio o la fase en la que se encuentra cada EAP:
- La consulta. Espacio esencial de atención individual y familiar que debería integrar la atención centrada en las personas, con enfoque biopsicosocial contextualizado, «pasar consulta mirando a la calle»; incorporando la mirada preventiva o del déficit, la salutogénica con la identificación de factores generadores de salud y cómo operan estos en la percepción de salud que tienen las personas y las familias en su vida cotidiana.
- Nuestro centro de salud. Nuestra forma de prestar los servicios que ofrecemos o cómo elaboramos protocolos, si incorporamos otras miradas, o trabajamos lo grupal con acciones educativas orientadas a los determinantes sociales de la salud y a los activos para la salud.
- La comunidad. Cuando participamos en procesos participativos comunitarios a veces como impulsores, y otros siendo participantes de acciones comunitarias que están ya en marcha. También cuando participamos en consejos de salud, o de mesas intersectoriales, mesas de entidades o consejos de barrio. En este escenario de la acción comunitaria en salud es clave el desarrollo de programas, en un proceso largo, por etapas (tabla 2), con metodología, que tenga presente la equidad y la participación comunitaria real y no de fachada.


Es importante para este desarrollo contar con un pequeño grupo de trabajo en el CS que analice y articule la OC en los distintos escenarios partiendo de la situación real y el contexto interno y externo del EAP. El apoyo institucional también es clave9,10,17,20.
«De eso se trata, de coincidir con gente que te haga ver cosas que tú no ves. Que te enseñen a mirar con otros ojos.»
Mario Benedetti
Gracias, Gonçal y Juan Luis, maestros, compañeros, por compartir miradas, lucha, trabajo, sonrisas, sueños y camino.
Resumen
La vida de personas y poblaciones está condicionada por múltiples factores (económicos, sociales, culturales, etc.) que influyen en su salud en mayor medida que los sistemas sanitarios. Para mejorar la salud y el bienestar de las personas, es preciso incorporar la mirada comunitaria a la atención individual y colectiva. Y para ello, desde los SS, es necesario un abordaje integral orientado a los determinantes sociales de la salud, la participación de la población, así como de sectores diversos distintos al sector salud, junto con la reorientación comunitaria de nuestros SS.
El conjunto de profesionales de la Medicina Familiar y Comunitaria tenemos responsabilidad individual, familiar y comunitaria, compartida con el resto de la AP. Por ello, en la AP se desarrolla la atención individual, familiar y a la comunidad de la que somos parte.
Por AC entendemos aquella que tiene como objetivo la atención al conjunto de una población, comunidad definida y que busca resultados en salud. La AC requiere como elemento clave la participación comunitaria e intervenir con perspectiva de equidad sobre los determinantes de la salud y la enfermedad. Y para ello es necesario identificar de forma participada las necesidades y los problemas de salud, junto con aquello que genera salud, y plantear acciones conjuntas, desde un liderazgo compartido, donde la comunidad esté en el centro. La forma de concretar la AC en un CS son las actividades comunitarias en las que participa un EAP, sean o no iniciadas por este.
La AC es la forma con la cual los EAP se suman al desarrollo de la SC y a los procesos de acción comunitaria en un territorio o en una zona básica, para así, de forma colectiva, mejorar resultados en salud, bienestar y el poder de esa comunidad y sus condiciones de vida. La AC es un espacio de coordinación clave con la Salud Pública.
Para desarrollar la AC desde un EAP es preciso que profesionales, CS y SS tengan una orientación comunitaria. Para desarrollarla, es imprescindible incorporarla en todos los escenarios o ámbitos de actuación de la AP desde lo individual, nuestra forma de prestar los servicios, o cuando trabajamos en los territorios con otros, fuera del CS. Se precisa aplicar una serie de acciones en la práctica y dejando de hacer otras para desarrollar la orientación comunitaria en AP.
A pesar de que la AC forma parte de la cartera de servicios comunes de la AP de nuestro SNS, existe una heterogeneidad y variabilidad importante en su desarrollo, con dificultades de tipo conceptual y metodológico, a pesar de la evidencia existente. Sin embargo, la AC es una acción de la AP y un derecho de la población. Por ello, la AC ha de formar parte de la cartera de servicios, reflejarse en acuerdos y herramientas de gestión, y contar con medios necesarios con formación, asesoramiento, apoyos técnicos, investigación y presupuesto. También se deben definir mejor las tareas comunitarias esperadas de cada profesional y proporcionar estabilidad laboral.
Para que el sistema desarrolle la AC, se precisa una verdadera voluntad política en alianza con la población. La incorporación de la orientación comunitaria supone un cambio de paradigma con una estrategia de promoción de salud, dejando de considerar los servicios sanitarios como una empresa de provisión sin relación con la acción.
Lecturas recomendadas
Astray L, Aguiló E, Bellver A, López M, Lozano M, Montaner I, et al. I Recomendaciones PACAP: ¿Cómo iniciar un proceso de intervención y participación comunitaria desde un centro de salud? Programas de Actividades Comunitarias en Atención Primaria editor. semFYC.[Internet.]Disponible en: http://www.pacap.net/es/recomendaciones/recomendaciones.pdf
El documento describe los pasos: qué debemos pensar antes de actuar, las dificultades y elementos favorecedores para el proceso de participación comunitaria, la necesidad de trabajo interno previo en el equipo de salud, cómo constituir el grupo de trabajo y, por último, «la salida a la comunidad».
Sastre Paz M, Benedé Azagra CB, (coord.). Orientación comunitaria: hacer y no hacer en Atención Primaria. 2018. [Intenet.] Disponible en: http://e-documentossemfyc.es/orientacion-comunitaria-hacer-y-no-hacer-en-atencion-primaria/
La orientación comunitaria es esencialmente participativa, cooperativa, interdisciplinar e intersectorial. Orientación comunitaria: hacer y no hacer en Aten-ción Primaria es un documento colaborativo y un paso más en la trayectoria del Programa de Actividades Comunitarias en Atención Primaria de la semFYC. Una reflexión colectiva sobre el planteamiento que «se debería dejar de hacer para poder hacer» en Atención Primaria para desarrollar la Atención Comunitaria en Atención Primaria incorporando la orientación comunitaria de la práctica.
Bibliografía
- OMS. Declaración de Alma Ata 1978. Salud para Todos. In: Conferencia Internacional de Atención Primaria de Salud [Internet]. 1978. p. 4. Disponible en: https://saludcomunitaria.files.wordpress.com/2006/12/alma-ata.pdf
- Chan M. Regreso a Alma-Ata [Internet]. 2008 [cited 2015 Aug 27]. Disponible en: http://www.who.int/dg/20080915/es/
- Rodríguez C. De Alma Ata a la Declaración del Milenio. Comunidad [Internet]. 2010;10. Disponible en: http://www.pacap.net/es/publicaciones/pdf/comunidad/10/noticias9.pdf
- Montaner Gomis I, Foz Gil G, Pasarín Rua MI. La salud: ¿un asunto individual...? AMF [Internet]. 2012;8(7):374-82. Disponible en: http://amf-semfyc.com/web/article_ver.php?id=1015
- Casado Vicente V (coord.). Tratado de Medicina de Familia y Comunitaria. Sociedad Española de Medicina de Familia y Comunitaria. Editorial Panamericana; 2012.
- Aguiló E. Contexto actual de la Atención Primaria: dificultades y oportunidades para las actividades comunitarias. Rev Clín Electr Aten Primaria. [Internet]. 2003; Disponible en: http://ddd.uab.cat/pub/rceap/rceap_a2008m9n16/rceap_a2008m9n16a3.pdf
- Benedé Azagra CB, Magallón Botaya R, Martín Melgarejo T, del-Pino-Casado R, Vidal Sánchez MI. ¿Qué hacemos y qué podríamos hacer desde el sistema sanitario en salud comunitaria? Informe SESPAS 2018. Gac Sanit [Internet]. 2018 Oct 1 [cited 2018 Nov 9];32:22-25. Disponible en: https://linkinghub.elsevier.com/retrieve/pii/S0213911118301523
- Aguiló E. Los profesionales sanitarios y la comunidad. ¿Necesidad o utopía? In: Conferencia de apertura del VI Encuentro PACAP; 2004.
- March S, Ripoll J, Jordan-Martin M, Zabaleta-Del-Olmo E, Benedé-Azagra CB, Elizalde-Soto L, et al. Factors related to the development of health-promoting community activities in Spanish primary healthcare: two case-control studies. BMJ Open. 2017;7(10):e015934.
- Benedé Azagra CB. Actividades Comunitarias Desarrolladas en la Atención Primaria de Salud a través de los Equipos de Atención Primaria de Aragón. [Tesis doctoral] Universidad de Zaragoza; 2015.
- Soler Torroja M. Atención comunitaria y promoción de salud: la atención primaria en una encrucijada. Rev Clín Electr Aten Primaria. 2003;
- Gobierno de España. Cartera de Servicios Comunes del Sistema Nacional de Salud [Internet]. 2006 [cited 2015 Aug 27]. Disponible en: http://www.msssi.gob.es/profesionales/prestacionesSanitarias/publicaciones/CarteraDeServicios.htm
- Ruiz-Giménez Aguilar JL, Domínguez Bidagor J. Reflexiones sobre «lo comunitario» en nuestro sistema sanitario. Atención Primaria. 2006;38(8):421-4.
- Gobierno de España. Ley 14/1986, de 25 de abril, General de Sanidad. [Internet]. BOE, núm. 102, de 29 de abril de 1986, páginas 15207 a 15224 (18 págs.) [cited 2015 Aug 27]. Disponible en: https://www.boe.es/diario_boe/txt.php?%u2028id=BOE-A-1986-10499
- Palomo L (coord.). Treinta años del Sistema Sanitario Español (1981-2011 ) [Internet]. Madrid: FADSP; 2011.
- Benedé Azagra CB, Magallón Botaya R, Martín Melgarejo T, del-Pino-Casado R, Vidal Sánchez MI. ¿Qué hacemos y qué podríamos hacer desde el sistema sanitario en salud comunitaria? Informe SESPAS 2018. Gac Sanit [Internet]. 2018 Oct 1 [cited 2020 Feb 3];32:22-5. Disponible en: https://www.sciencedirect.com/science/article/pii/S0213911118301523
- Soler M, March S (coords.) Situación de las actividades comunitarias en Atención Primaria. Informe final. 2008. Agencia de Calidad dels Sistema Nacional de Salud-PACAP-semFYC.
- March S, Jordán M, Montaner I, Benedé CB, Elizalde L, Ramos M; grupo del Proyecto frAC. ¿Qué hacemos en el barrio? Descripción de las actividades comunitarias de promoción de la salud en atención primaria: Proyecto frAC. Gac Sanit. 2014;28(4):267-73.
- March S, Torres E, Ramos M, Ripoll J, García A, Bulilete O, et al. Adult community health-promoting interventions in primary health care: A systematic review. Prev Med (Baltim) [Internet]. 2015 Jul;76 Suppl:S94-104. Disponible en: http://www.sciencedirect.com/science/article/pii/S0091743515000183
- Sastre Paz M, Benedé Azagra CB, et al. Orientación comunitaria: hacer y no hacer en Atención Primaria [Internet]. 2018. Disponible en: http://e-documentossemfyc.es/orientacion-comunitaria-hacer-y-no-hacer-en-atencion-primaria/
- Gofin J, Gofin R. Atención primaria orientada a la comunidad: un modelo de salud pública en la atención primaria. Rev Panam Salud Publica/Pan Am J Public Health. 2007;21(2/3). [Internet]. Disponible en: https://www.scielosp.org/pdf/rpsp/2007.v21n2-3/177-185/es
- Macinko J, Montenegro H, Nebot C, Etienne C, Grupo de Trabajo de Atención Primaria de Salud de la Organización Panamericana de la Salud. La renovación de la atención primaria de salud en las Américas. Informe especial / Special report. Rev Panam Salud Publica/Pan Am J Public Heal Rev Panam Salud Publica. 2007;21(2/3):73-84.
- Cofiño R, Pasarín MI, Segura A. ¿Cómo abordar la dimensión colectiva de la salud de las personas? Informe SESPAS 2012. Gac Sanit. 2012;26(Suppl.1):88-93.
- Cofiño R. Orientación Comunitaria de la Atención Primaria [Internet]. Blog Salud Comunitaria. [cited 2020 Nov 6]. Disponible en: https://saludcomunitaria.wordpress.com/orientacion-comunitaria-de-la-atencion-primaria/
- Benedé Azagra CB, Sastre Paz M, Sepúlveda J. La orientación comunitaria de nuestra práctica: hacer y no hacer. Aten Primaria [Internet]. 2018 Oct 1;50(8):451-54. Disponible en: https://linkinghub.elsevier.com/retrieve/pii/S0212656718305973



