«Resulta fundamental que las mujeres aprendan a detectar los primeros signos de violencia,
no necesariamente para iniciar un proceso judicial, sino para encontrar en ellas mismas
la fuerza que les permita salir de una situación abusiva. Comprender por qué se tolera
un comportamiento intolerable implica comprender cómo se puede salir de él».
Marie-France Hirigoyen
Puntos clave
- La violencia de género (VG) es un importante problema de salud pública por su magnitud, gravedad y repercusiones.
- Es un problema de salud aún escasamente diagnosticado, por lo tanto, insuficientemente visibilizado, detectado, registrado y abordado.
- La mujer que sufre VG siente vergüenza, culpabilidad y miedo, y eso dificulta que pida ayuda.
- La vulnerabilidad a padecer problemas de salud físicos o psíquicos es mayor en mujeres que sufren maltrato.
- La Atención Primaria (AP) es la puerta de entrada al sistema sanitario. Debemos mostrar una postura activa de búsqueda ante signos de sospecha y factores de vulnerabilidad.
- Es importante una correcta formación de los profesionales que atienden a estas mujeres, así como una educación comunitaria adecuada, ya que la responsabilidad es de toda la sociedad.
Introducción
Qué es la violencia de género
La VG es una violación de los derechos humanos, así lo recoge la ONU, consecuencia de la persistencia de desigualdades e inequidades por razón de género. Es un obstáculo para el desarrollo de una sociedad democrática, y vulnera el derecho a la vida, la seguridad, la libertad y la dignidad de las mujeres, con implicaciones en su salud y la de sus menores y seres queridos.
La Asamblea General de Naciones Unidas reconoce la VG, y la define como «todo acto de violencia basado en la pertenencia al sexo femenino que tenga o pueda tener como resultado un daño o sufrimiento físico, sexual o psicológico para la mujer, así como las amenazas de tales actos, la coacción o privación de la libertad, tanto si se producen en la vida pública, como en la vida privada»1.
La Organización Mundial de la Salud (OMS) reconoció, en 1996, la VG como un problema de salud pública prioritario2 e instando a los Estados miembros a evaluar su dimensión y a desarrollar actividades con objeto, entre otros, de definir la magnitud, y evaluar las causas y repercusiones de la violencia.
Qué se considera violencia de género. Marco legal en España
En 2004, se desarrolló la Ley Orgánica de Medidas de Protección Integral contra la VG3. Esta sanciona la VG que sufren las mujeres por sus parejas, exparejas o en relaciones similares de afectividad, aún sin convivencia. Tras una modificación en 2015, los y las menores se consideran víctimas directas de esta violencia.
En 2014, España refrendó el Convenio de Estambul de 2011 del Consejo de Europa sobre prevención y lucha contra la violencia hacia las mujeres4, que incluye las conductas: violencia en la pareja; acoso psicológico y laboral; abusos y todos los delitos de índole sexuales y trata con fines de explotación; violencia sexual, incluida la violación y acoso sexual; matrimonio forzosos; mutilación genital femenina; aborto y esterilización no consentidos. Por esta razón, se habla de violencias de género, en plural. La ratificación del Convenio en España no supuso extender la protección a todos los actos de violencia recogidos en el mismo.
El Pacto de Estado contra la VG de 2017 amplió los mecanismos de acreditación de la condición de víctima, creándose en 2018 el Título Habilitante (TH)5, que abre la posibilidad a un reconocimiento no judicial.
Prevalencia de la violencia de género
Según datos de la OMS, un 35% de la población femenina ha sufrido alguna vez en su vida violencia física, sexual, o ambas, por parte de un compañero sentimental u otro hombre sin esa relación6. La que se produce por la pareja o expareja es la más frecuente, y afecta al 30% de las mujeres del mundo6. Cuantificar la prevalencia real es una tarea compleja, en unos casos porque no se notifica ni se denuncia, en otros porque, estadísticamente, no se recoge. Así, en España, hasta 2019, solo se contabilizaban las mujeres asesinadas por su compañero sentimental. Según la Macroencuesta de Violencia hacia la Mujer de 20157, un 12,5% de las mujeres de 16 años en adelante han sufrido en su vida violencia física o sexual por sus parejas o exparejas. La cifra llega al 24,2% cuando los agresores incluyen a hombres sin dicho vínculo.
Según datos del Instituto Nacional de Estadística, en 2018, se registraron 31.286 mujeres víctimas de VG, datos de casos en que se habían dictado medidas cautelares u órdenes de protección, lo que supuso un aumento del 7,9% respecto de 2017. Casi la mitad tenían entre 25 y 39 años. Los mayores aumentos de víctimas se dieron en el grupo de 60 a 64 años (115,1%) y en el de 18 a 19 años (110,9%). El mayor descenso se dio en mujeres de 75 y más años (212,1%).
En VG, no existe un perfil de víctima ni de agresor, cualquier mujer puede sufrir un maltrato y cualquier hombre puede ser un maltratador. No obstante, hay colectivos con una mayor vulnerabilidad, como son las ancianas, las niñas, las adolescentes, las embarazadas, las migrantes, las mujeres con diversidad funcional, con problemas graves de salud mental o en situación de exclusión8.
Tipos de violencia, pirámide y ciclo de la violencia
Puesto que la VG en la pareja y expareja es la más prevalente, nos centraremos en ella. Estas aportaciones servirán para otros tipos de VG.
Existen varios tipos de violencia que pueden convivir en la misma relación sentimental:
- La psicológica (desvalorizar, intimidar, amenazar, humillar, aislar, etc.).
- La sexual, incluyendo todo tipo de tentativa o acto sexual no consentido o forzado.
- La física, que es la más fácil de reconocer, la más evidente y la que casi siempre recogen los datos.
- La vicaria, que es practicada sobre otras personas para hacer daño a la mujer (por ejemplo, sobre hijas o hijos y personas queridas).
- La económica, ejerciendo control sobre los recursos económicos.
- La ambiental o patrimonial, como romper u ocultar objetos con valor para la mujer, o dificultarle el acceso a recursos o documentación de manera intencionada.
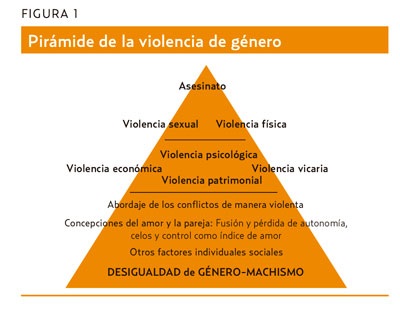 Las causas de VG en la pareja o expareja que dificultan a las mujeres reconocer el grave problema que están sufriendo y dificultan la separación son:
Las causas de VG en la pareja o expareja que dificultan a las mujeres reconocer el grave problema que están sufriendo y dificultan la separación son:
- Las relaciones de desigualdad de género. Cuando existe VG, habrá asimetría en la relación entre los miembros de la pareja.
- La falta de herramientas del hombre para abordar los conflictos de manera no violenta. Se naturaliza la violencia en la pareja y en las relaciones personales.
- El vínculo de pareja. Dependencia afectiva, miedo a la soledad, aislamiento de otras relaciones personales.
- La concepción del amor. Romanticismo dramático, idealización, celos y control como expresión de amor.
- Diversas construcciones sociales. Concepciones sobre las relaciones de pareja: matrimonio como meta vital, pareja para toda la vida. Legitimación social de la violencia.
La pirámide de la violencia (figura 1) se representa como un iceberg, con una parte visible y evidente como la violencia física, y otra parte invisible, como la psicológica y la sexual. Si como profesionales bajamos nuestro umbral de tolerancia planteándonos la VG como un problema de salud, aumentaremos el nivel de visibilidad de las violencias detectando más casos.
El ciclo de la violencia, definido por la psicóloga Leonor Walker en 1979, se refiere a las distintas etapas por las que pasa la mujer que la sufre. Son tres: acumulación de tensión, donde el control sobre la mujer va generando malestar; explosión, donde se producen los episodios de agresiones más importantes; y luna de miel/reconciliación, donde el agresor promete que su comportamiento no volverá a repetirse. Las fases pueden tener una duración variada y distintas manifestaciones. El patrón cíclico nos ayuda a entender la ambivalencia e indefensión aprendida de la mujer ante episodios de violencia intercalados con momentos de cariño y arrepentimiento del agresor. Ello, junto con la vergüenza y culpabilidad que sienten y los obstáculos institucionales y profesionales que encuentran, explica las dificultades para que la VG salga a la luz y se pida ayuda.
Consecuencias en la salud de la mujer y su familia
La VG tiene repercusiones importantes en la salud de las mujeres, que se presentan de formas diversas7,9,10:
- Mortalidad (homicidio/suicidio).
- Lesiones físicas.
- Aislamiento social.
- Deterioro de la salud mental, trastorno de estrés postraumático, reacción por estrés agudo y trastornos adaptativos con síntomas ansiosos y depresivos.
- Abuso de sustancias, drogas, o ambos.
- Hipertensión, enfermedades cardiovasculares.
- Afectación de la salud sexual y reproductiva. Embarazos no deseados o de riesgo. Infecciones de transmisión sexual.
- Sintomatología inespecífica/somatizaciones. Lo más frecuente es que inicialmente manifieste «malestares inespecíficos».
Asimismo, las hijas e hijos pueden presentar variados problemas de salud. Algunos signos de sospecha son9,10:
- Accidentes frecuentes.
- Detención o retraso del crecimiento.
- Psicopatías y conductas delictivas.
- Depresión e intentos de suicidio.
- Enfermedades psicosomáticas repetidas.
- Retraso en áreas del desarrollo: psicomotricidad, lenguaje, etc.
- Trastornos del comportamiento: dificultades en el control de impulsos, etc.
- Trastornos del sueño, de la alimentación y de control de esfínteres.
- Dificultades escolares: falta de concentración, bajo rendimiento, absentismo.
Los hechos muestran que la VG puede afectar también a otros miembros de la familia y seres queridos de la víctima.
 Diagnóstico del problema y diagnóstico diferencial
Diagnóstico del problema y diagnóstico diferencial
Las médicas y médicos de familia debemos tener una postura activa de búsqueda de signos de sospecha de VG10-12, que constan en la tabla 1.
Ante una mujer «TRISTE con MALESTARES», dolores y síntomas inespecíficos, debemos plantear la VG entre los diagnósticos diferenciales, siempre y tempranamente10,13-16.
Debemos discernir entre las demandas explícitas (motivo de consulta expresado) y las implícitas (ayuda para la situación de VG que sufre), sabiendo que un 93% de las víctimas acuden a la consulta por otros motivos, como irritabilidad, dolores óseos, dolores de cabeza...7,9,10.
La inespecificidad de los síntomas nos obliga a hacer un diagnóstico diferencial y descartar causas orgánicas de origen endocrinológico/metabólico, infeccioso, neurológico, neoplásico, abuso de sustancias o medicamentos y problemas de salud mental.
Anamnesis, exploración y valoración
Anamnesis
Las investigaciones cualitativas y los cuestionarios realizados a mujeres que sufrieron VG muestran que existe una propensión a entrar en confidencia con los y las profesionales de la salud y que hubieran deseado que «les tiraran de la lengua», pero en muchas ocasiones no encuentran la respuesta esperada9,10.
Es clave crear un clima de confianza, escucha respetuosa y seguridad. Las mujeres suelen acudir con inseguridad, miedo a que no las crean, indefensión y resignación aprendida17,18. Debemos atender y aclarar esa demanda indagando cuáles son esos puntos de «dolor», tanto en la esfera física (torácico, lumbar, cefaleas, etc.) como en la emocional. Ante la sospecha de maltrato, procuraremos la recuperación de la autoestima de la paciente, para ayudarla a reconocer la situación y poder adoptar las medidas oportunas10-15,17.
Frase introductoria
Se puede comenzar la anamnesis con una frase introductoria, seguida de una pregunta más directa, con una actitud respetuosa, sin juzgar11,14,15.
Cuando tenemos problemas o preocupaciones en nuestras relaciones, puede verse afectada nuestra salud. La pareja es un ámbito muy importante, por eso estamos empezando a hacer estas preguntas.
Preguntas para indagar
¿Cómo es la relación con las personas que convive?
¿Cómo es su relación de pareja? ¿Le gusta cómo le trata?
Cuando tiene usted algún conflicto con su pareja, ¿cómo lo manejan?
¿Cómo van las cosas en casa?
Para adolescentes: ¿Cómo se llevan tus padres?
Exploración física y psicológica
Es muy importante conectar con los síntomas que trae la mujer y explorarla física y psicológicamente.
Cuando hay lesiones físicas, que es una situación infrecuente, deberemos pedirle que se desnude para un examen completo, sobre todo de zonas ocultas. En la historia clínica (HC) describiremos bien las lesiones: el tipo (hematoma, erosión...); las características (superficie, color); y la localización. Si no hay lesión visible pero sí dolor, preguntaremos por las maniobras que lo desencadenan. Dejaremos constancia de cómo se produjo: bofetada, golpe con palo, caída.
Valoraremos y registraremos el estado emocional, si hay miedo, llanto, tristeza, temblor, y su actitud, encogida, huidiza...
Valoración
Se hará una valoración completa de la situación de esa mujer10,13. Partiendo de la premisa de que existe una gran diversidad de situaciones. Valorar el momento del proceso de cambio desde el enfoque motivacional del modelo de Prochaska y Diclemente11,12 (fase precontemplativa, contemplativa, preparación, acción, mantenimiento, recaída) para adecuar el tipo de intervenciones, y acompañar a la mujer a descubrir sus razones para el cambio. Los cambios duran más cuando se relacionan con las motivaciones intrínsecas, por tanto, más que persuadir, pretendemos acompañar a la mujer para que descubra o refuerce sus razones para cambiar. Incidiremos en la importancia de su bienestar, y en la capacidad para la transformación cuando esté preparada.
Hay que analizar en cada caso14,15: si la mujer reconoce o no el proceso de violencia en el que está inmersa17; si hay riesgo vital; los tipos de violencia que sufre; el tiempo que lleva sufriéndolos; esferas afectadas de su salud; si hay maltrato a menores o a otros miembros cercanos; si existen factores de vulnerabilidad8; el momento del ciclo de la violencia; la etapa del proceso de cambio; y si se plantea denunciar.
 Abordaje
Abordaje
La violencia se va instaurando de manera progresiva, y adopta diferentes formas. A medida que progresa, es mayor su repercusión en la salud, y aparecen síntomas que se relacionan con la frecuencia y gravedad del maltrato, por lo que la detección es el inicio del proceso de acompañamiento a la mujer.
Es fundamental que respetemos sus ritmos, individualizando cada caso. Favoreceremos la toma progresiva de conciencia de su situación y que sea la PROTAGONISTA en las decisiones, para permitir que vayan sanando las facetas de salud afectadas, la recuperación de su autoestima y que retome el control de su vida.
Siempre le haremos saber que es creída, sin juzgarla. Estas mujeres nos expresan que precisan comprensión y ayuda, y manifiestan que en ocasiones han encontrado inseguridad, desconfianza e incertidumbre en el ámbito sanitario9. Respetaremos y legitimaremos su narración. Existe el riesgo de que «perdamos» a la mujer si no se siente comprendida o no respetamos sus tiempos. Se pueden necesitar varias visitas, a veces años, hasta que pueda expresar la VG o realice cambios. Procuraremos dejarle «la puerta abierta» para tratar el tema en visitas sucesivas. La tabla 2 recoge los aspectos del abordaje concretados en la paciente que suscita este artículo.
Debemos diferenciar la violencia reconocida de la no reconocida. En ambos casos, la actitud será diferente.
En la VG reconocida:
- Acompañar a la mujer, que no se sienta sola y reforzar su proceso.
- Considerar las expectativas, valores y sentimientos para cambiar.
- Analizar con ella la situación actual, si anteriormente intentó realizar cambios y qué pasó.
- Hablar sobre la ambivalencia como algo aceptable, comprensible y respetable.
- Realizar un balance de los pros y contras de la decisión que tomar.
- Trabajar las resistencias y ambivalencias.
- Valorar ofrecer otras ayudas, comunitarias, de servicios sociales, servicios de acogida...
En la VG no reconocida:
- Recalcar desde el principio nuestro respeto a sus decisiones.
- Señalar la percepción de riesgo a la que está sometida.
- Fomentar la duda y aumentar la toma de conciencia de su situación.
- Relacionar los síntomas físicos o emocionales con el proceso de violencia.
- Analizar el ciclo de la violencia, revisando algún episodio que nos cuente.
- Reforzar la idea de que la violencia nunca está justificada.
- Potenciar el concepto de autoeficacia: somos capaces de realizar cambios para cuidarnos y mejorar nuestra salud.
Cuestiones éticas y legales
La documentación clínica tiene valor legal. Por esta razón, es clave un adecuado registro en la HC. En cualquier intervención, y más en estos procesos, aseguraremos a la mujer que será respetada su confidencialidad y que puede confiar porque «estamos de su lado». Cuando trabajamos con HC informatizada, pactaremos si quiere que su diagnóstico sea visible totalmente o que usemos otras formas de registro privado que se nos ofrecen.
Según la Ley de Enjuiciamiento Criminal, debemos realizar parte de lesiones (PL) al tener noticia de un delito público. En caso de riesgo vital alto, haremos el PL siempre. En las demás situaciones, recomendamos realizar una valoración individual14,15, porque el PL no protege en todos los casos y puede colocar a la mujer en un escenario de mayor riesgo. Por otro lado, realizar el PL sin consentimiento, con la negación de la mujer o sin datos objetivos no alcanzaría su finalidad legal, y podría suponer una quiebra de la relación asistencial.
Debemos leerle el PL e informar del pleito que se inicia: en todos los casos, en un máximo de 72 horas, la mujer será llamada a declarar y el presunto agresor llevado a disposición de la justicia con el objetivo de corroborar los hechos.
Es prioritario no centrarnos en un modelo basado en la denuncia, sino apoyarnos en un modelo de salida asistida. Le asesoraremos sobre las ayudas jurídicas, psicológicas y sociales que puede recibir. Si las desconocemos, debemos recomendarle profesionales o centros especializados en VG, cuidando siempre de no perder la continuidad asistencial.
Valoración del riesgo vital
A continuación enumeramos señales o situaciones de riesgo grave o alto para la mujer11,12,14,15,17: ella declara temer por su vida, los episodios de violencia tienen lugar fuera del domicilio, hay amenazas a amistades o familia, ante actos de violencia sexual, el maltratador amenaza con suicidarse, con matarla o con matar a sus hijas/os, la frecuencia y la gravedad de la violencia se han intensificado, con abuso de drogas, ella planea marcharse o divorciarse en un futuro cercano, ha sufrido lesiones graves, el agresor conoce que ella ha recurrido a ayuda exterior, o si este dispone de armas.
Título habilitante5
El objetivo del TH es facilitar la accesibilidad a derechos y beneficios recogidos en la ley de VG, aunque no exista denuncia ni sentencia. Los médicos y médicas, al igual que otras categorías profesionales, pueden realizar un informe técnico motivado (ITM), que se elevará al recurso autonómico correspondiente proponiendo que se conceda a la mujer la condición de víctima de VG.
Si no existe riesgo vital, y contando siempre con su consentimiento, podemos realizarlo, proponiendo que se le conceda el TH. Nuestro ITM, que es un informe médico, no será vinculante y precisará de informes de los servicios sociales.
Plan de seguridad
Es pertinente trabajar con la mujer un plan de seguridad12,14,15,17, que puede incluir: recordar un episodio agudo de violencia que haya vivido; identificar la fase del ciclo de la violencia; recomendar salir a un lugar más seguro (con gente, evitar ciertos lugares de la casa...) y planear un plan de escape (saber por dónde podrá irse, dibujar un plano, ensayar en la propia casa, pactar una clave/código con un amigo/a o vecino/a).
Debemos advertirle que la información que le facilitemos de recursos, teléfonos, direcciones de ayuda o la copia del PL no deben estar en un lugar visible para su maltratador, ya que podría desencadenarse una situación de alto riesgo.
Aspectos que no se deben olvidar en el acompañamiento a la mujer: qué no hacer
La tabla 3 expone un decálogo de prácticas o maneras de «No hacer» en consulta ante una mujer que sufre VG, elaborado por el Grupo de Trabajo (GdT) de Atención a la Mujer de la Sociedad Madrileña de Medicina de Familia y Comunitaria (SoMaMFyC).

Resumen
La mujer que sufre VG suele consultar, en la mayoría de las ocasiones, por las consecuencias del maltrato, ya que tiene repercusiones muy importantes en su salud.
Las médicas y médicos de familia debemos tener una postura activa de búsqueda de signos de sospecha de VG, y ante dolores y síntomas inespecíficos, tener tempranamente entre nuestras hipótesis este diagnóstico diferencial.
Lo importante en un proceso de VG es priorizar a la mujer y sus decisiones. Nuestra responsabilidad profesional es el acompañamiento del proceso que, siendo ella la protagonista, le permita retomar el control de su vida.
También debemos tener presente el objetivo: la separación de su maltratador libremente y garantizar la seguridad de la mujer.
Lecturas recomendadas
Salud, Mujer y Atención Primaria [sede Web]. Madrid: GdT Atención a la Mujer de la SoMaMFyC. 2017 [acceso 4 de diciembre de 2019] Recursos para profesionales VG. Disponible en: https://gdtmujersomamfyc.wordpress.com/recursos-para-profesionales/violencia-de-genero/
Recursos para profesionales y usuarias, donde abordan la VG en la pareja o expareja, y se encuentra el documento No Hacer, la Violencia Sexual y la Mutilación Genital Femenina.
Sánchez Suárez José Luis, Pires Alcaide Marisa, Escortell Mayor Esperanza, Domínguez Bidagor Julia, Lasheras Lozano María Luisa, López Palacios Sonia, et al. Guía breve de actuación en Atención Primaria. Violencia de pareja hacia las mujeres. Dirección General de Salud Pública. Consejería de Sanidad. PublicaMadrid [sede Web]. Madrid. Comunidad de Madrid. 2008 [acceso 4 de diciembre de 2019] Disponible en: http://www.comunidad.madrid/publicacion/ref/9758
Guía muy práctica para consultas rápidas sobre la VG en el día a día de AP.
Gobierno de España. Ministerio de Presidencia, Relaciones con las Cortes e Igualdad. Por una sociedad libre de VG. [Internet.] 2019 [acceso 4 de diciembre de 2019] Por una sociedad libre de VG - ámbito sanitario. Disponible en:http://www.violenciagenero.igualdad.mpr.
gob.es/profesionalesInvestigacion/sanitario/home.htm
Información estatal para la mujer que sufre VG y su entorno, para profesionales y ciudadanía. Material de sensibilización, estadísticas, estudios y sección específica para el ámbito sanitario.
Bibliografía
- Oficina del Alto Comisionado de Naciones Unidas para los Derechos Humanos. Asamblea General de las Naciones Unidas 85.a sesión plenaria. [Internet.] 20 de diciembre de 1993 [acceso 4 de diciembre de 2019]. Declaración sobre la eliminación de la violencia contra la mujer. Disponible en: https://www.ohchr.org/sp/professionalinterest/pages/violenceagainstwomen.aspx
- Organización Mundial de la Salud. Ginebra. OMS. 20-25 de mayo de 1996 [acceso 4 de diciembre de 2019] 49.a Asamblea Mundial de la Salud: resoluciones y decisiones: anexos. Disponible en: https://apps.who.int/iris/handle/10665/203895
- Ley Orgánica 1/2004, 28 de diciembre, de Medidas de Protección Integral contra la Violencia de Género. BOE 29 de diciembre de 2004 [acceso 4 de diciembre de 2019] Disponible en: https://www.boe.es/diario_boe/txt.php?id=BOE-A-2004-21760
- Consejo de Europa. Convenio de Estambul sobre prevención y lucha contra la violencia contra las mujeres y la violencia doméstica. Estambul. 2011 [acceso 4 de diciembre de 2019]. Disponible en: https://www.coe.int/en/web/conventions/full-list/-/conventions/rms/090000168008482e
- Real Decreto-ley 9/2018, 3 de agosto, de medidas urgentes para el desarrollo del Pacto de Estado contra la violencia de género. BOE 2018 [acceso 4 de diciembre de 2019]. Disponible en: https://www.boe.es/buscar/doc.php?id=BOE-A-2018-11135
- García-Moreno Claudia, Jansen Henrica, Ellsberg Mery, Heise Lori, Watts Charlotte. Multi-country Study on Women´s Health and Domestic Violence against Women. WHO. 2005 [acceso 4 de diciembre de 2019] Geneva: World Health Organization. Disponible en: https://www.who.int/reproductivehealth/publications/violence/24159358X/en/
- Por una sociedad libre de VG. Macroencuesta de violencia contra la mujer. Delegación de Gobierno para la Violencia de Género. Ministerio de Sanidad, Política Social e Igualdad. 2015 [acceso 4 de diciembre de 2019] Disponible en: http://www.violenciagenero.igualdad.mpr.gob.es/violenciaEnCifras/macroencuesta2015/Macroencuesta2015/home.htm
- Pérez Contreras M.a de Montserrat. Aproximación a un estudio sobre vulnerabilidad y violencia familiar. Bol Mex Der Comp. [Internet.] 2005;38(113):845-67 [acceso 4 de diciembre de 2019]. Disponible en: http://www.scielo.org.mx/scielo.php?script=sci_arttext&pid=S0041-86332005000200009
- Instituto de Salud Pública. Consejería de Sanidad y Consumo. Violencia de pareja contra las mujeres y los servicios de salud. Informe del estudio cualitativo. M-24451-2005. PublicaMadrid [sede Web]. Madrid. Comunidad de Madrid. 2004 [acceso 4 de diciembre de 2019] Disponible en: http://www.comunidad.madrid/publicacion/ref/9184
- Richardson Jo, Coid Jeremy, Petruckevitch Ann, Chung Wai Shan, Moorey Stirling, Feder Gene. Identifying domestic violence: cross sectional study in primary care. BMJ. [Internet.] 2002; 324(7332):274 [acceso 4 de diciembre de 2019] Disponible en: https://www.bmj.com/content/324/7332/274.long
- Lorente Acosta Miguel, Toquero de la Torre Francisco. Guía de buena práctica clínica en abordaje en situaciones de VG. [Internet.] Ministerio de Sanidad y Consumo. NomasVG. Madrid. 2004 [acceso 4 de diciembre de 2019] Disponible en: https://nomasvg.wordpress.com/guias-y-manuales/guias-medicas/guias-de-intervencion-sanitaria/guia-de-buena-practica-clinica-en-abordaje-en-situaciones-de-violencia-de-genero/
- Osakidetza. Guía de actuación para profesionales de la salud ante la VG y las agresiones sexuales en Euskadi. Euskadi.eus [sede Web]. Euskadi. Administración de la Comunidad Autónoma del País Vasco. Mayo 2019 [acceso 4 de diciembre de 2019] Disponible en: http://www.euskadi.eus/guia-de-actuacion-ante-la-violencia-de-genero-y-las-agresiones-sexuales-en-euskadi/web01-a2inform/es/
- Siendones Castillo Rafael, Perea-Milla López Emilio, Arjona Huertas José Luis, Agüera Urbano Carmen, Rubio Gallo Ana, Molina Molina M.a. Violencia doméstica y profesionales sanitarios: conocimientos, opiniones y barreras para la infradetección. Emergencias. 2002;14:224-32.
- Dirección General de Salud Pública y Alimentación. Consejería de Sanidad. Guía de apoyo en Atención Primaria para abordar la violencia de pareja hacia las mujeres (VPM). PublicaMadrid [sede Web]. Madrid. Comunidad de Madrid. 2008 [acceso 4 de diciembre de 2019] Disponible en: http://www.comunidad.madrid/publicacion/ref/9545
- Rodríguez M, Pérez Alonso E, Moratilla Monzó L, Consejería de Sanidad. Dirección General de Planificación, Investigación y Formación. Guía didáctica de formación de formadoras y formadores para la atención a la VPM. PublicaMadrid [sede Web]. Madrid. Comunidad de Madrid. 2012 [acceso 4 de diciembre de 2019] Disponible en: http://www.comunidad.madrid/publicacion/ref/17279
- Grupo de Trabajo sobre el Manejo de la Depresión Mayor en el Adulto. Guía de Práctica Clínica sobre el Manejo de la Depresión Mayor en el Adulto. Madrid: Plan Nacional para el SNS del MSC. Axencia de Avaliación de Tecnoloxías Sanitarias de Galicia (avalia-t). Guías de Práctica Clínica en el SNS: avalia-t N.o 2006/06. Ed. 2008.
- Romero Inmaculada. Desvelar la violencia: una intervención para la prevención y el cambio. Papeles del Psicólogo. [Internet.] 2004;25(88):19-25 [acceso 4 de diciembre de 2019] Disponible en: http://www.papelesdelpsicologo.es/resumen?pii=1156
- Valls Llobet Carme, Banqué Marta, Fuentes Mercè, Ojuel i Solsona Júlia. Morbilidad diferencial entre mujeres y hombres. Anuario de Psicología. [Internet.] 2008; 39(1):9-22 [acceso 4 de diciembre de 2019] Disponible en: http://revistes.ub.edu/index.php/Anuario-psicologia/article/view/8391




Amf 11-06-20
Estimada Purificación. Muchas gracias. Ya hemos corregido el error.
Purificación 10-06-20
Creo que hay un error al final del artículo.Se ha publicado la tabla 4, correspondiente a cosas no hacer en el dolor crónico, en lugar de la tabla 3 referente al decálogo de cosas no hacer en VG.Me han gustado los dos artículos.