Motivo de consulta
Antonio solicita la baja laboral, argumenta que «debido a la crisis, se encuentra en una situación económica desesperada, y necesita el dinero de la baja para poder pagar, al menos, las cuotas de la Seguridad Social». «Me ha costado mucho venir a pedirle esto.»
Características de la persona
Antecedentes personales y familiares: Antonio tiene 57 años, sin antecedentes patológicos conocidos, fumador (63 paquetes/año) y bebedor de riesgo alto (70 UBE; unidades de bebida estándar). Padre fallecido de cáncer de pulmón.
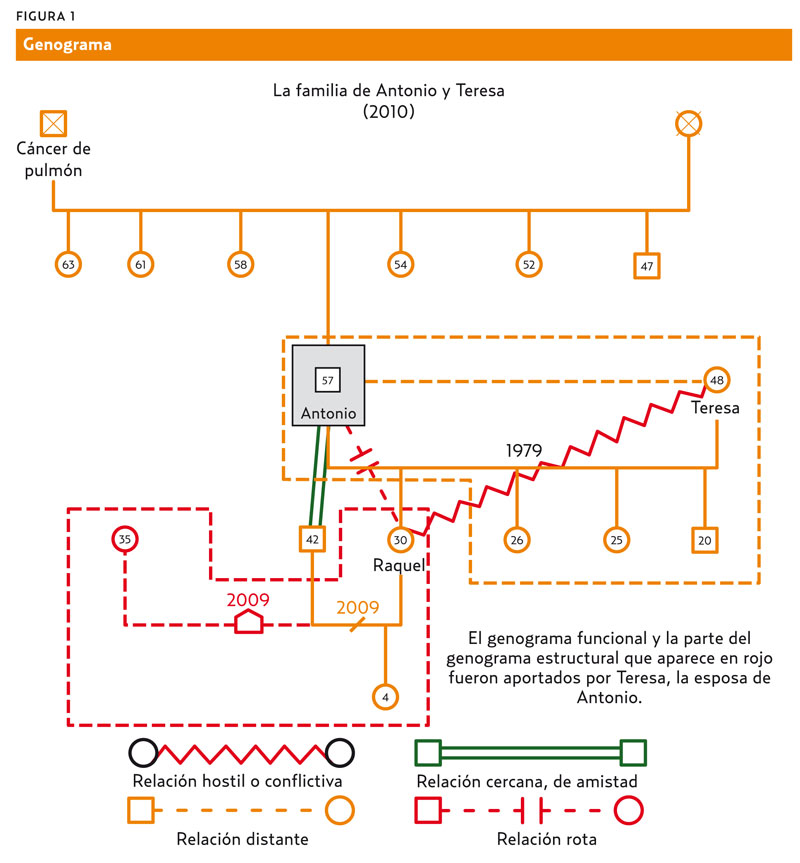
Contexto: está casado, convive con su esposa y tres hijos (figura 1). Desde hace 15 años trabaja de pintor de la construcción, en régimen autónomo.
Relación médico-paciente: tiene poca relación con su médico de familia (dos visitas previas por odontalgia) y tampoco es utilizador habitual de otros servicios sanitarios. Es una persona introvertida, parca en palabras. «Yo no soy mucho de médicos ni de contar mis problemas.»
Impresión diagnóstica inicial
La médico residente de primer año, que atiende ese día al paciente, se ve sorprendida por este tipo de demanda y, aunque la valora inicialmente como administrativa, siguiendo las directrices de la programación de la rotación, realiza una anamnesis dirigida a órganos y aparatos y una exploración física general. Como resultado, solo obtiene una pérdida de peso en los últimos meses que el paciente atribuye «a los nervios que le han quitado el apetito» y una exploración física normal, salvo por la presión arterial (PA) 145/85 mmHg, peso 70 kg, IMC 25,4 y una ligera disminución del pulso tibial posterior en miembro inferior izquierdo.
Terminada la valoración, la residente consulta a su tutor y le informa que no encuentra ningún problema médico que justifique la baja que solicita el paciente y que le parece un problema claramente social que no sabe si pudiera beneficiarse de una baja laboral.
Diagnóstico diferencial
El tutor percibe que se trata de un caso cuya dificultad excede las competencias de un R1 y decide atenderlo personalmente, no sin antes reflexionar con el residente:
Si nos centramos estrictamente en la demanda, podríamos entenderla como una demanda finalista, en la que el paciente solo quiere beneficiarse de la prestación económica asociada a la incapacidad temporal (IT) y, por tanto, estaría injustificado ceder a dicha solicitud porque estaríamos permitiendo un uso fraudulento de la baja. Sin embargo, nuestra misión como médicos de familia no es centrarnos solo en la demanda, sino en la necesidad, para lo cual hemos de descartar que haya un problema subyacente no desvelado. Esto implica ampliar el foco de observación para centrarse en la persona1.
Valoración integral
Ahora es el tutor quien visita al paciente y a lo ya valorado añade:
Contexto: Antonio niega conflictos de relación en su familia, pero reconoce que no se comunica con sus miembros porque no quiere preocuparlos con sus problemas. Ha abandonado sus actividades de ocio, pasa la mayor parte del día solo y sin salir de casa. «Solo ocasionalmente salgo a tomarme un vaso de vino con mi yerno.»
Vivencia de enfermedad2: refiere sentirse muy nervioso, desesperado y agobiado. Lo relaciona con sus problemas de trabajo, que ya le empiezan a repercutir en su salud. Está bajando de peso y piensa que la baja podría ayudar algo.
Exploración psicopatológica: colaborador pero incómodo durante la entrevista, contesta con monosílabos, varios momentos de llanto, durante la exploración. Desde hace varios meses, ánimo bajo, falta de energía, dificultad para concentrarse y disfrutar de su principal afición «… no puedo ni dibujar…» y, últimamente, «…ideas de abandonar…» sin plan concreto («…a veces cuando voy con el coche...»). Sueño desorganizado. No sintomatología sensoperceptiva.
Problemas detectados
1. Trastorno adaptativo con ánimo depresivo, secundario a problema laboral3.
2. Aislamiento social.
3. Falta de comunicación con su entorno familiar.
4. Alto riesgo de autolisis.
5. Pérdida de peso.
6. Tabaquismo consonante con dependencia alta (puntuación en el test de Fageström 8 puntos).
7. Bebedor de riesgo alto.
8. Sospecha de arteriopatía periférica.
Plan de intervención
El número y la complejidad de los problemas obligan a un plan de atención con actuaciones priorizadas para cada uno de ellos:
- Para el trastorno depresivo con riesgo de autolisis: baja laboral, paroxetina 20 mg/día y clorazepato dipotásico 10 mg/día4. Se contacta con la esposa por vía telefónica, explicándole el problema del paciente y la conveniencia de no dejarlo solo bajo ninguna circunstancia.
- Para el estudio de la pérdida de peso y factores de riesgo se solicitó analítica, radiografía (Rx) de tórax y electrocardiograma (EKG): solo detectó valores de gammaglutamiltranspeptidasa (GGT): 157 U/L, colesterol total: 282 mg/dL y colesterol de lipoproteínas de baja densidad (c-LDL): 182 mg/dL.
- Pospusimos el estudio de arteriopatía periférica y las intervenciones sobre el alcohol y los factores de riesgo cardiovascular.
Evolución
Una semana después, acude a consulta Teresa, una mujer de 48 años no conocida por el médico de familia, para control de hipotiroidismo de reciente diagnóstico, y que comenta, nada más entrar, que está bajando de peso y durmiendo mal desde que comenzó el tratamiento con la «pastilla del tiroides» (levotiroxina 50 µg/día).
En la analítica de control, la hormona tiroestimulante (TSH) estaba alta (6,5 µU/ml) y en el examen físico se constató una ligera pérdida de peso (1,5 kg en 6 meses).
La paciente se mostró disgustada cuando se le comunicó que, según los resultados de la analítica, la dosis que estaba tomando era insuficiente, por lo que antes de proponerle un aumento de dosis se procedió a indagar en sus creencias y expectativas.
Nada más preguntar por cómo se sentía, si tenía alguna preocupación o si consideraba otras posibles causas para su insomnio, Teresa respondió, para sorpresa del médico, que ella era la esposa de Antonio, el paciente del que habían hablado por teléfono unos días antes. También comentó que su marido, y toda la familia, lo estaban pasando muy mal, porque su hija Raquel se había separado hacía menos de 1 año, para irse a vivir con una mujer. «Mi marido no habla con ella desde hace meses, está muy raro, se encierra en el sótano a ver la tele y no habla con nadie. Yo también estoy enfadada con mi hija, y siento vergüenza, pero es mi hija y yo no tengo la culpa.» (figura 1). Después de comentar sus preocupaciones, la paciente acepta la propuesta de aumentar la dosis de levotiroxina a 75 µg/día, sin ningún tipo de resistencia.
Actualización del listado de problemas y del plan
La entrevista con la esposa obliga a una reformulación del problema principal de Antonio, pues la causalidad de su trastorno adaptativo, que antes considerábamos bastante lineal y atribuible solo a la quiebra laboral, se entiende ahora de un modo más circular, en la que interactúanvarios factores estresantes afectando al paciente: la no aceptación de la inclinación sexual de la hija, el temor a la estigmatización social, el conflicto en las relaciones familiares, la falta de comunicación y apoyo familiar, los sentimientos de culpabilidad, los problemas económicos, etc.
El nuevo escenario, sin duda más complejo, ofrecía nuevas oportunidades de ayuda que antes no contemplábamos. El nuevo plan de actuación incluyó una intervención familiar planificada cuyos principales objetivos fueron mejorar la comunicación y el afrontamiento familiar de la separación de Raquel. Se acordó llevarla a cabo mediante entrevistas individuales con Antonio, Teresa y Raquel. Para ello tuvimos que coordinar las actuaciones con el médico de Raquel, al que previamente pusimos en antecedentes del conflicto. El mensaje terapéutico que había que transmitir era que la comunicación entre sus miembros era la mejor manera de resolver los conflictos, siempre respetando los roles establecidos.
Resolución del caso
Antonio acudió, antes del plazo acordado, a pedir el alta, porque se encontraba bien y tenía otra vez trabajo. Se encontraba mejor de ánimo, libre de ideas suicidas, había recuperado sus actividades de ocio y ganado 4 kg en menos de 3 meses. Seguía con dificultades para hablar sobre la relación con su hija y las repercusiones familiares.
Aportación del caso para la práctica habitual del médico de familia
Este caso permite comprender mejor la misión del médico de familia y ver cómo la relación de ayuda debe ir más allá de una atención centrada en la demanda del paciente. Si bien las habilidades para delimitar adecuadamente la demanda son importantes para la gestión de un encuentro clínico ordenado, esto no ha de impedirnos lograr lo fundamental de dicho encuentro, que es comprender suficientemente la necesidad del paciente.
También nos habla este relato de la importancia de protegerse de los prejuicios y de evitar realizar hipótesis iniciales (inevitablemente lineales) para ir a una ampliación del campo de observación (un enfoque biopsicosocial) y al análisis de los diversos hallazgos y sus interrelaciones, con el fin de desvelar lo que la demanda realmente esconde y construir unas significaciones (problemas) que nos permitan establecer una adecuada relación de ayuda. No hacerlo así nos puede llevar a una toma de decisiones diagnósticas y terapéuticas prematuras y de riesgo para el paciente.
Otro aspecto relevante es ver cómo una presencia atenta permitió al médico integrar lo que parecían dos encuentros clínicos independientes, cada uno con sus demandas y tareas, y ver el efecto que ello tuvo en su significación y resultado cuando se abordaron como componentes de un mismo sistema.
Relevante ha sido también la gestión de los tiempos y, por tanto, la puesta en valor de la continuidad5. Este caso se ha ido gestionando a lo largo del tiempo con sucesivas entrevistas, lo que ha dado la oportunidad de abordar no solo el problema de salud mental del paciente, sino confirmar o descartar la existencia de una arteriopatía periférica y también abrir cauces para intervenciones sobre hábitos y estilos de vida. Por otro lado, el enfoque sistémico y las intervenciones sobre la familia nos permiten avanzar en el objetivo de ayudar a esa familia a afrontar mejor la situación de crisis por la que está pasando.
Dilemas éticos
Este caso nos da también la oportunidad de deliberar sobre algunos dilemas éticos que tienen que ver con el manejo de la información y el mantenimiento de la confidencialidad.
El hecho de que inicialmente Antonio no deseara compartir con el resto de su familia su preocupación fue interpretado como una manifestación más (aislamiento social) de su trastorno. Como parte del abordaje del caso, surgía la necesidad de buscar la colaboración del resto de la familia pero también el dilema de si era adecuado hacerlo en contra del deseo de Antonio. El proceso deliberativo tuvo en cuenta la propia naturaleza del diagnóstico y la existencia de ideaciones suicidas (signo de alarma: riesgo autolítico), lo que llevó al médico a hacer prevalecer el principio de beneficencia sobre el de autonomía, al considerar que la capacidad del paciente para tomar decisiones podría estar en alguna medida afectada.
La valoración familiar realizada, y la posterior triangulación de esta con la información aportada por la esposa, no nos dieron ningún dato que nos hiciera pensar que la incorporación de la esposa a la resolución del caso pudiera hacer daño a nuestro paciente, sino todo lo contrario.
La decisión de incorporar al caso al médico de Raquel debe entenderse en el contexto de una intervención familiar, considerada necesaria en este paciente, y se ampara, además de en la reflexión anterior, en la existencia de un consentimiento implícito de Teresa (la esposa de Antonio), que en todo momento agradecía la relación de ayuda que se estaba estableciendo.
El proceso deliberativo sobre las cuestiones éticas que planteaba la toma de decisiones en este caso estuvo presente y se decidieron unos determinados cursos de acción. Esa toma de decisiones puede y debe ser discutida desde una perspectiva ética y de los valores de la medicina de familia, y habrá quienes ante una situación similar opten por hacer prevalecer la autonomía del paciente y, al amparo de esta, abstenerse de intervenir sobre la familia; sin embargo, los efectos, en este caso, de ese curso alternativo de acción no podremos conocerlos.
Puntos clave
- El abordaje de casos desde una perspectiva integral (biopsicosocial) exige dominar una serie de técnicas (valorativas, de significación, de intervención y de relación) que configuran el mapa de competencias del médico de familia y que, en su mayor parte, están contenidas en el Modelo Clínico Centrado en el Paciente (MCCP) (tabla 1).
- El reconocimiento de patrones y los intentos de confirmar o rechazar hipótesis iniciales son dos formas arriesgadas de abordar la relación clínica en medicina de familia.
- La ampliación del foco de observación nos permite ir más allá de la demanda para centrarnos en la necesidad.
- El interés genuino por la persona comienza con la exploración de la dolencia, se autentifica con la participación del paciente en la construcción de los significados y se consolida en la relación de ayuda (presencia) a través del tiempo.
- El enfoque sistémico y las intervenciones sobre la familia exigen de un conocimiento previo de la estructura y funcionamiento familiar (genograma estructural y funcional).
- El acompañamiento del tutor es esencial en este proceso, que deberá estar atento e identificar las preocupaciones y los límites de las habilidades de los residentes, además de proveer un entorno de aprendizaje que facilite la expresión de la dimensión humana y los valores de la medicina de familia.
Lecturas recomendadas
Stewart M, Brown JB, Weston W, McWhinney IR, McWilliam C, Freeman TR. Patient-centered medicine: transforming the clinical method. Second edition. Oxford: Radcliffe Medical Press Ltd, 2003.
Segunda edición de un libro imprescindible para clínicos, educadores e investigadores que quieran introducirse en la medicina centrada en el paciente y conocer sus métodos y habilidades de comunicación. Entre sus capítulos destacan las dedicados a explicar los seis componentes del método clínico centrado en el paciente y los que describen metodologías específicas para enseñarlo en la práctica. Todo ello muy bien ilustrado con ejemplos de casos y experiencias docentes, reales.
McDaniel SH, Campbell TL, Seaburn DB. Orientación familiar en atención primaria. Manual para médicos de familia y otros profesionales de la salud. Barcelona: Springer-Verlag Ibérica. 1998.
Manual clásico, dirigido a conocer los diferentes niveles de intervención familiar y sus métodos específicos. Recoge de forma clara las principales herramientas de valoración familiar, así como las técnicas que hacen posible la orientación familiar en la atención de problemas médicos y psicosociales específicos.
Bibliografía
1. McWhinney IR. Medicina de Familia. Barcelona: Mosby/Doyma libros, 1995.
2. Weston W, Brown JB, Stewart MA. Patient-centred interviewing. Part I: understanding patients’ experiences. Can Fam Physician. 1989;35:147-51.
3. American Academy of Family Physicians. DSM-IV Atención Primaria. Barcelona: Editorial Masson. 1997, pág. 45.
4. Depression: the treatment and management of depression in adults. NICE clinical guideline Nº 90 (partial update of NICE clinical guideline Nº 23); 2009.Disponible en: http://www.nice.org.uk
5. Vázquez Díaz JR, Pérez Valencia JJ, Serrano Martínez M. La continuidad. En: Medicina de Familia: guía para estudiantes. Barcelona: Ed. Ariel. 2005, pág. 199.
AMFj2011;0(1):3




Mónica 01-12-12
Me parece excelente el abordaje.