Paciente varón de 30 años que acude a consulta para solicitar estudio, ya que hace ejercicio con frecuencia y este año quiere participar en un campeonato de atletismo. En la actualidad no se encuentra federado en ningún club.
Realizamos anamnesis y exploración física. Cabe destacar en la historia del paciente que existe antecedente familiar de muerte súbita en uno de sus progenitores a los 40 años de edad, además en los exámenes de empresa siempre le han comentado que tiene un «bloqueo en el corazón» insignificante.
Dada la importancia de los antecedentes familiares, realizamos electrocardiograma (ECG) en reposo.
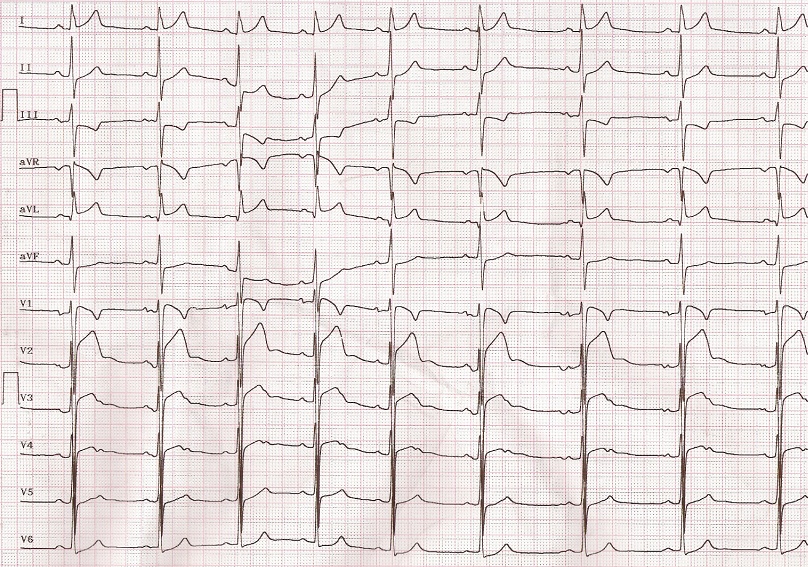
ECG de 12 derivaciones en reposo.
¿Se aprecia alguna alteración en el ECG en reposo?
- Hemibloqueo fascicular posterior izquierdo.
- Bloqueo auriculoventricular (BAV) de primer grado
- Elevación de ST en V2 y V3 con morfología de bloqueo completo de rama derecha del Haz de Hiss.
- Aplanamiento de las ondas T con patrón de bloqueo incompleto de rama derecha del Haz de Hiss.
Podemos apreciar que existe un bloqueo completo de rama derecha del Haz de Hiss (BCRDHH); ya tiene una anchura del QRS ≥ 120 ms (tres cuadros pequeños) y aparece morfología de RSr´; el resto de bloqueos no aparecen en el ECG.
Sí, podemos observar signos de repolarización precoz en cara lateral y alteraciones de la repolarización en cara inferior. La repolarización precoz consiste en una elevación del ST tras la onda S en las derivaciones V2-V5, y es una variante de la normalidad, frecuente en personas jóvenes y deportistas.
Respuesta correcta: C.
Con los datos que se poseen, ¿precisaríamos más estudios en este paciente?
- No, es un paciente joven y atleta, y puede tener signos de repolarización precoz.
- Sí, se debe solicitar una ecocardiografía para descartar hipertrofia ventricular.
- Sí, se debe completar el estudio con ECG en la familia y ECG en segundo y tercer espacio intercostal en el paciente, ante sospecha de síndrome de Brugada.
- Sí, hay que realizar ECG en segundo y tercer espacio intercostal y ecocardiografía para descartar anomalía estructural.
El síndrome de Brugada, descrito en 1992, se caracteriza por un patrón característico en precordiales derechas (BCRDHH) y elevación persistente del segmento ST y está asociado a muerte súbita. Es una enfermedad de los canales iónicos transmembrana, por lo que produce alteraciones eléctricas, no asociándose a trastornos estructurales miocárdicos.
Existen tres patrones ECG:
Patrón tipo I: elevación descendente del ST > 2 mm en más de una derivación derecha (V1-V3), con ondas T negativas.
Patrón tipo II: elevación de ST > 2mm en precordiales derechas con ondas T positivas o isobifásicas (silla de montar).
Patrón tipo III: cualquiera de las anteriores con elevación de ST < 1 mm.
Sólo el tipo I es diagnóstico.
Se debe completar estudio con ECG a la familia y ECG en segundo y tercer espacio intercostal.
Respuesta correcta: C.
¿Podríamos diagnosticar a nuestro paciente el síndrome de Brugada?
- Sí, tiene patrón tipo I y se puede diagnosticar.
- Sí, tiene patrón parecido al tipo I y antecedentes familiares de muerte súbita.
- No, hay que realizar ECG de provocación, no sirve el ECG de reposo.
- Sí, tiene patrón tipo II.
En los consensos de 2002 y 20051,2, se definió como diagnóstico presentar patrón tipo I y al menos uno de los siguientes criterios clínicos:
- Fibrilación ventricular (FV) documentada.
- Taquicardia ventricular polimórfica documentada.
- Aparición de arritmias ventriculares durante el estudio electrofisiológico.
- Síncope o respiración agónica nocturna.
- Antecedente familiar de muerte súbita en edad previa a los 45 años o patrón ECG tipo I en otros miembros de la familia.
Con el patrón similar al tipo I y el antecedente de muerte súbita en la familia, se podría diagnosticar síndrome de Brugada, siempre que se completara con estudio electrofisológico.
Respuesta correcta: B.
Conclusión
Los pacientes jóvenes que realicen ejercicio de forma habitual y que presenten antecedentes de muerte súbita en la familia precisan la realización de un ECG en reposo para comenzar el estudio. Con esta simple prueba tenemos bastante información y podemos hacer una estratificación del riesgo de padecer una muerte súbita.
Los pacientes con síndrome de Brugada pueden presentar los diferentes tipos de patrones electrocardiográficos en distintas situaciones, incluso en reposo, dada la gran variabilidad fenotípica de este síndrome, y mantenerse asintomáticos. El síndrome de Brugada es más frecuente en hombres que en mujeres.
Concretamente en nuestro caso, con un ECG tan «sospechoso» de tener patrón tipo I y el antecedente familiar, estaría indicado completar ECG con derivaciones derechas en segundo y tercer espacio intercostal, realizar ECG a los familiares y completar la intervención con un estudio electrofisiológico con test de provocación farmacológico (nivel de evidencia IIa), por ejemplo con procainamida (bloqueador del canal de sodio). Así mismo, habría que valorar la acentuación del patrón tipo I o la aparición de arritmias.
Si no apareciese patrón típico y el paciente siguiese asintomático, tendríamos que recomendarle no hacer ejercicios de competición, controlar la fiebre y hacer un seguimiento periódico. Si apareciese patrón típico I o inducibilidad de TV/FV, estaría indicado la implantación de un desfibrilador automático implantable (DAI) (nivel de evidencia IIb).
En casos de síndrome de Brugada sintomático, con muerte súbita recuperada o síncopes de origen cardíaco con ECG tipo I, estaría indicado el DAI (nivel de evidencia I).
Bibliografía
- Wilde AAM, Antzelevitch C, Borggrefe M, Brugada J, Brugada R, Brugada P, et al. Proposed diagnostic criteria for the Brugada syndrome. Eur Heart J. 2002;23:1648-54.
- Antzelevitch C, Brugada P, Borggrefe M, Brugada J, Brugada R, Corrado D, et al. Brugada syndrome: Report of the Second Consensus Conference: Endorsed by the Heart Rhythm Society and the European Heart Rhythm Association. Circulation. 2005;111:659-70.
- Benito B, Brugada J, Brugada R, Brugada P. Síndrome de Brugada. Rev Esp Cardiol 2009;62(11):1297-315.
Lectura recomendada
Manonelles P, Aguilera B, Boraita A, Luengo E, Pons C, Suárez MP.Utilidad del electrocardiograma de reposo en la prevención de la muerte súbita del deportista. Archivos de Medicina del Deporte. 2007;119(XXIV):159-68.
Documento de consenso de la FEMEDE que puede resultar de utilidad ya que la mayoría de los pacientes que practican deportes de resistencia no se encuentran federados y no se realizan los estudios necesarios. Y es el médico de familia al que acuden para solicitar estudio y consejo.
AMFj2012;1(2):5



Dan Marian 06-05-12
Gracias por la respuesta, Tania. Probablemente me había liado con lo de la elevación descendente del ST pero al parecer importa más la elevación que el hecho de que sea ascendente o descendente. Revisando varios ECGs por internet sí que la mayoría presentan una elevación descendente pero hay alguno similar con el presentado en este caso. Un saludo.PD: mientras estaba buscando cosas del Sdr de Brugada me enteré de que ante dudas diagnósticas / terapéuticas se puede derivar al equipo del dr Josep Brugada del Hospital Clínic de Barcelona o consultar por privado en la Clínica Pilar St Jordi.
Tania 29-04-12
Buenas Dan, la verdad que la calidad del ECG no es la mejor, intentamos varios, pero dada la variabilidad eléctrica que pueden presentar los pacientes con el Sme de Brugada al final conseguimos este. La elevación de ST la podemos observar en V2-V3 y las T (-) en V1, sería lo más representativo, deberíamos haber conseguido ECG con derivaciones en 2º-3º espacio intercostal. Este ECG y caso fue comentado incluso con el Dr. Ramón Brugada, recomendando estudio electrofisiológico y familiar. Sobre todo por los AF de muerte súbita de familiar de 1º grado antes de los 40 años. De ahí la presentación del caso. Un saludo.
Dan Marian 23-04-12
Muy interesante el texto del artículo. En cuanto al ECG, quizá por la resolución, no he logrado objetivar la morfología RSr' y la duración parece más bien 0.10-0.12s. En cuanto a la elevación descendente del ST > 2 mm en más de una derivación derecha (V1-V3), con ondas T negativas ... tampoco (solo en V1 pero las T negativas en V1 y a veces incluso en V2 en la mayoría de los casos son normales). Quizá otro ECG sería más ilustrativo?