«Incluso al expresarnos mediante palabras
no eran las palabras lo importante.»
(Pina Bausch)
Un viernes de agosto acude a la consulta del residente de turno la enfermera de referencia para pacientes anticoagulados. Comenta que María, nuestra paciente, abuela nido, está de nuevo en el barrio. Lleva casi todo el año con el INR fuera de rango. En los últimos ocho meses se había sometido a ocho controles de anticoagulación. Tenía cinco de ellos con el INR menor de 1,6, dos con INR en rango, y el penúltimo con un valor de 6,9. La distribución en el tiempo de estos controles es errática. La familia asegura que le administra el tratamiento adecuadamente. No conocíamos a la paciente y empezábamos a plantearnos cambios en su tratamiento. Decidimos ir a visitarla.
María siempre tuvo mucho genio. Nació y creció en Sevilla. Nunca estudió, le impusieron dedicarse al trabajo doméstico. Se casó con Miguel cuando tenía 21 años. Hasta los 34 no se quedó embarazada, lo que vivió con sufrimiento. Los recuerdos de aquellos años quedan en su ya débil memoria, nunca los compartió cuando pudo, aseguran las hijas, quienes también comentan que «pasaron cosas». Cosas por las que las parejas van hoy a la cárcel.
Hoy María tiene 89 años. Como se ve en su genograma1 (figura 1), tuvo tres embarazos y un aborto. Sus hijas, Ana y Lola, viven con sus parejas y algunos de sus hijos. Ana asegura que desde que su padre murió la relación con su madre y su hermana no ha sido buena. Además, la propia Ana tiene problemas importantes de salud.
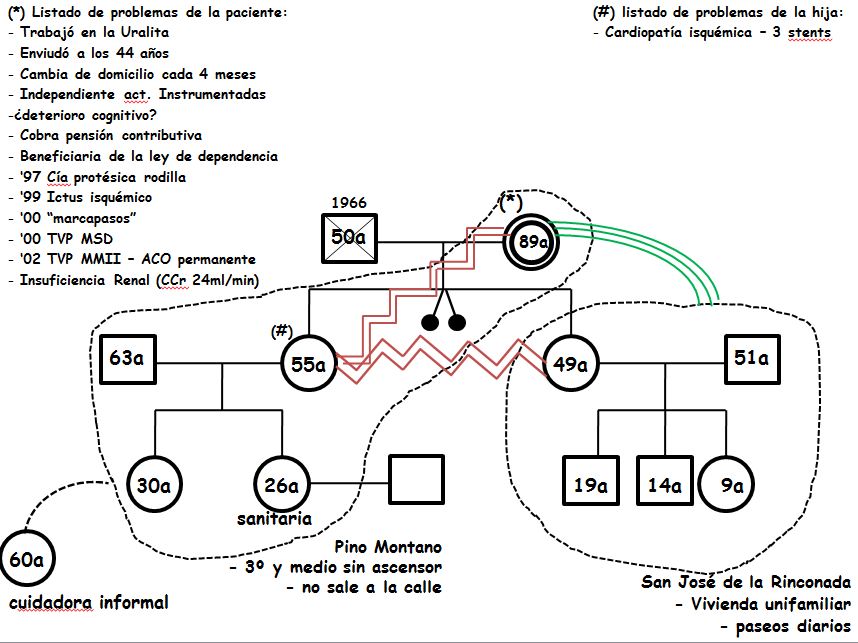
Figura 1. Genograma centrado en María.
María lleva media vida padeciendo artrosis en las rodillas, caderas y espalda, y ha pasado por quirófano tres veces para sustitución protésica de ambas rodillas y una cadera. En uno de los postoperatorios, hace 14 años, comenzó la dinámica de cambiar de domicilio cada cuatro meses. Cuatro meses en la vivienda unifamiliar de San José de la Rinconada, sin barreras arquitectónicas, con una familia con buenas relaciones interpersonales y sin problemas de salud. Cuatro meses en Los Banderilleros, barriada sevillana conocida por la tradición de su movimiento asociativo2; en un cuarto piso sin ascensor, con una familia en fase de contracción en la que las relaciones tienen un amplio margen de mejora.
Ni María ni las hijas saben desde cuándo realiza tratamiento para su diabetes mellitus tipo 2 y su hipertensión arterial. Aseguran que «desde antes de que se viniera a vivir con nosotras». Estimamos una evolución de 15-20 años. En relación con estos procesos, María tiene insuficiencia renal severa con un aclaramiento de creatinina estimado de 26 mL/min.
Hace 12 años, María tuvo un ictus isquémico tras el cual sufre una discreta afasia motora. Su funcionalidad física ha ido disminuyendo progresivamente. Es dependiente para casi todas las actividades de la vida diaria. La evaluación cognitiva con el Minimental status examination queda cerca del límite de la normalidad, por debajo.
Tras los episodios tromboembólicos venosos de 2000 y 2002, se indicó la anticoagulación oral permanente3 basándose en la escala CHA2DS2-VASC, que correlaciona la puntuación en dicha escala con la probabilidad de padecer un episodio tromboembólico en pacientes con fibrilación auricular4. Hay que añadir que María es alérgica a la aspirina, lo cual contraindica su uso.
Tras nuestra primera visita, observamos que sigue tratamiento con: acenocumarol, omeprazol, paracetamol, metamizol, ramiprilo, furosemida y glicazida. Nos sorprendió que no tomara medicación cronotrópica alguna para la fibrilación auricular sospechada por sus antecedentes, al mismo tiempo que la auscultación cardíaca era del todo rítmica.
Nos encontramos, por lo tanto, con una paciente con indicación de anticoagulación, no controlada con terapia oral, de difícil manejo para la subcutánea por su fallo renal y la poca bibliografía válida y alérgica a la aspirina. Dada la baja efectividad de la anticoagulación oral en nuestra paciente y el alto riesgo de sangrado (según la escala Has-Bleed), decidimos en esa primera visita suspender la terapia oral e indicar dalteparina subcutánea 10 días. Los ensayos clínicos publicados con heparinas de nueva generación que incluyen a pacientes octogenarios con insuficiencia renal severa no establecen su seguridad más allá de 3 semanas, por eso la medida fue transitoria.
Además de que la red de apoyo familiar es controvertida, las relaciones con los miembros de esta con los que reside no son buenas, vive en una cuarta planta sin ascensor, en el mismo domicilio su propia hija tiene también problemas serios de salud y le atienden médicos residentes que no conocen a la paciente ni su entorno.
Decidimos revalorar la situación de la paciente en consulta programada 2 días más tarde. A la consulta acuden las hijas. Realizamos la historia clínica personal y familiar completa. Explicamos en términos comprensibles el balance riesgo/beneficio de cada opción terapéutica. Iniciamos y sustentamos nuestro discurso en la indicación clara de tratar. Explicamos para cada alternativa (terapia anticoagulante oral y subcutánea, aspirina, clopidogrel y la retirada de la medicación) sus riesgos y beneficios, haciendo notar que la toma de alguno de los tratamientos no excluía la posibilidad de aparición de un episodio tromboembólico (riesgo también relacionado con la puntuación en la escala CHA2DS2-VASC). Para esto utilizamos un instrumento de apoyo a la toma de decisiones adaptado al caso en cuestión5; estos documentos permiten incrementar el grado de conocimiento ante una decisión en situación de incertidumbre sin manipular el desenlace y con información fiable, contrastada y objetiva.
Las hijas, con el apoyo de María, quien delega la decisión en ellas, consensuan suspender la medicación anticoagulante. Tomada la decisión, la reforzamos, recordándoles que apoyaremos cualquier decisión informada que tomen y que la decisión no es irrevocable.
Creemos que dotar a los pacientes de la información necesaria para que tomen las decisiones integrando los datos con su realidad y preferencias es una labor central del médico de familia que, en ocasiones, queda relegada por la sensación de seguridad y las falsas certezas que nos ofrecen los datos cuantitativos de los ensayos clínicos que tomamos por verdades absolutas. Mirar a la comunidad a través de la mirilla de la consulta y hacer atención comunitaria contextualizada en el paciente (como dice Turabián) es un reto que tenemos que afrontar.
Resumen
María es una mujer de 89 años que, tras casarse, tener dos hijas (Ana y Lola) y enviudar a los 44 años, comenzó a padecer diversos procesos patológicos con el paso de los años (artrosis severa de caderas y rodillas, dos tromboembolismos venosos profundos, fibrilación auricular, diabetes mellitus e insuficiencia renal). A pesar de pasar por quirófano para sustituir tres de sus articulaciones por prótesis y evitar ser dependiente, sus hijas decidieron que fuera a vivir con ellas, alternando los hogares de cada una cada 4 meses. Durante una de sus estancias en casa de su hija mayor, encontramos que María está anticoagulada de forma incorrecta con cifras infraterapéuticas en casi cada control, motivo por el cual se decide realizar un abordaje de la situación, para el cual fue necesario conocer la estructura familiar de la paciente, y los deseos y recursos de sus cuidadoras, para así poder llegar a un proceso de toma de decisiones compartidas e informadas que culminó en la retirada de la medicación anticoagulante de María.
Puntos clave
- Conocer la situación sociofamiliar y biográfica de cada paciente es básico para la comprensión del proceso de enfermar de los individuos en la práctica de la medicina de familia.
- Hay que adaptar la evidencia científica a la realidad diaria del paciente. Pasar de la eficacia de los estudios a la efectividad de la realidad e integrar las preferencias del paciente.
- El genograma y la entrevista familiar centrada en el paciente son dos instrumentos de utilidad en el abordaje bio-psico-social del médico de familia.
- La tasa de episodios tromboembólicos en pacientes con fibrilación auricular no valvular se relaciona con su puntuación en la escala CHA2DS2-VASC.
- Los instrumentos de apoyo a la toma de decisiones son una herramienta útil a la hora de informar al paciente y conseguir una decisión formada e informada.
- La toma de antiagregantes o de anticoagulantes orales no supone eliminar el riesgo de sufrir un episodio tromboembólico. Este también se relaciona con el CHA2DS2-VASC.
Lecturas recomendadas
1. Serrano Ferrández E. El caso clínico: de lo clásico a lo cierto. Butlletí. 2010. 28. Disponible en http://pub.bsalut.net/butlleti_cast/vol28/iss1/2
En este texto se subrayan las diferencias entre lo que es un caso clínico contado desde la perspectiva biomédica tradicional y lo que debería ser un caso clínico desde la perspectiva de la medicina narrativa propia de la especialidad de Medicina de Familia y Comunitaria.
2. Gérvas Camacho J, Pérez Fernández M, Albert Cuñat V, Martínez Pérez JA. El caso clínico en medicina general. Aten Primaria. 2002;30:405-10.
En este artículo se especifican los apartados que un caso clínico de medicina general debería tener para poder dar una correcta visión del entorno bio-psico-social del paciente protagonista del mismo.
Bibliografía
- De la Revilla L. El genograma: mucho más que un dibujo. AMF. 2006;2(10):559-66.
- González M. Pino Montano y la tradición del movimiento asociativo. Instituto de Desarrollo Regional. Fundación Universitaria Universidad de Sevilla. Disponible en: http://saludcomunitaria.files.wordpress.com/2011/02/pino-montano-y-la-tradicic3b3n-del-movimiento-asociativo.pdf
- East AT, Wakefield TW. What is the optimal duration of treatment for DTV? An update on evidence-based medicine treatment for DTV. Semin Vasc Surg. 2010;23:191-2.
- Lip GY. Implications of the CHA2DS2-VASC and HAS-BLED scores for thromboprophylaxis in atrial fibrillation. Am J Med. 2011;124:111-4.
- Hermosilla T, Vidal S, Buzón ML, et al. Herramienta de ayuda a la toma de decisiones para pacientes diagnosticados de fibrilación auricular no valvular. 2008. Agencia de Evaluación de Tecnologías Sanitarias de Andalucía. Disponible en: http://www.juntadeandalucia.es/salud/servicios/contenidos/nuevaaetsa/up/pacientes_40_ok.pdf
AMFj2012;1(1):3



Javier 21-01-13
Estimada Mónica,gracias a tu comentario creo que podemos ilustrar notablemente bien el abismo entre lo teórico y lo real.Lo teórico e ideal sería que María (nuestra paciente) fuera visitada por un médico que la conociera de largo tiempo, que tuviera las herramientas cronológicas para discernir si esa FA es real o supuesta y que no tuviera que jugar "contra-reloj" antes de la vuelta de María al domicilio de su otra hija. En cambio la realidad nos coloca en una situación en la que María es vista por un MIR que no la conoce (la médico adjunto tutora del MIR tampoco la conoce por tratarse de una paciente "que viene y va") y con un "tope de tiempo" impuesto por el péndulo domiciliario que María lleva a cabo entre sus hijas. El HAS-BLED y el CHA2DS2-VASC, al igual que el resto de escalas que habitualmente manejamos, se mueven en el ámbito de lo ideal, pero debemos ser conscientes (especialmente a la hora de evaluar y evaluarnos) que el salto hasta lo teórico -modulado no solo por las circunstancias profesionales que amputen la longitudinalidad, sino también por las características socioeconómicas y familiares del entorno de nuestros pacienes- en ocasiones es enorme. Eso es lo que hemos querido reflejar en este caso, en el cual la falta de longitudinalidad (problema que se está agravando en los últimos años en relación con la precariedad de las contrataciones y otros recortes) es un obstáculo de compleja salvación.Con respecto a los nuevos anticoagulantes y demás, me remito a lo dicho en el comentario previo en respuesta a Aitor Albors.Un saludo y buena semana.
Javier 21-01-13
Estimado Aitor,En el momento en el que tuvo lugar la situación narrada en el caso clínico los nuevos anticoagulantes aún no tenían la aprobación en ficha técnica para prevención de eventos cardioembólicos en fibrilación auricular. Además, la mayoría de los estudios realizados con los nuevos anticoagulantes son en pacientes que poco tienen que ver con el nivel de comorbilidad de nuestra paciente por lo que, aunando los datos de la legalidad de la prescripción (no aprobada en ficha técnica), la evidencia disponible escasa en su momento y la situación multimórbida de la paciente, además de la situación socio-familiar poco propicia para la experimentación clínica, nos decidimos por lo ya reseñado.Muchas gracias y un saludo.
Mónica 01-12-12
Me a extrañado que la paciente al finalizar el caso tenga un diagnostico no demostrado de FA. La anticoagulación oral de acuerdo a los antecedentes presentados en el caso clinico se decide por el segundo episodio de TVP y no por la presencia o no de FA la cual no esta a ni parecer demostrada su existencia o si tuvo algún episodio paroxístico. Con un aclaramiento de creatinina estimado de 26, el Dabigatram estaría contraindicado, y solo se podría pensar en la posibilidad de utilizar Rivaroxaban ajustando dosis debemos saber si la dificultad de mantener el INR en rango terapeútico es por la IRC o bien con problemas en el cumplimiento del mismo.Sin FA no se debe utilizar score CHA2DS2-VASC y tener un HAS-BLED elevado no contraindica la anticoagulación solo hace que tengamos que estar más atentos ya que en la puntuación utilizan los mismos criterios de recomendación de anticoagulación.
Aitor 29-09-12
Me ha extrañado que no se valore como opción el uso de los anticoagulantes orales de reciente introducción en el mercado cpmo el rivroxaban o el davigatran, que supone no tener que monitorizar dosis. No digo que sea la opción óptima, puesto que la paciente presenta insuficiencia renal grave y un entorno social que no garantiza la correcta administración diaria de la medicación, pero creo que debería al menos plantearse como opción.