Puntos clave
- La enfermedad celíaca (EC) es una enteropatía que afecta a individuos genéticamente predispuestos, al entrar en contacto con alimentos que contienen gluten.
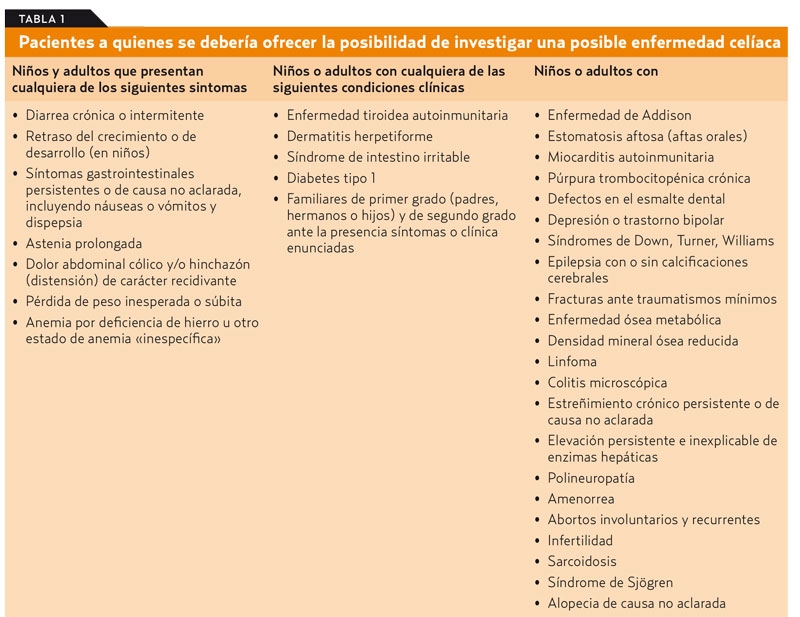
- Puede presentarse a cualquier edad y cursa con manifestaciones clínicas muy variadas, por ello es importante el papel del médico de familia y del pediatra de Atención Primaria (AP) en su diagnóstico precoz (tabla 1).
- En los grupos de riesgo de desarrollar EC o ante la sospecha clínica, las pruebas de detección pueden permitir realizar un diagnóstico precoz y mejorar el pronóstico y la calidad de vida de estos pacientes.
Motivo de consulta
Paciente que solicita una cita urgente en el centro de salud. Acude porque presenta, desde hace un mes, edemas en las extremidades inferiores que se reabsorbían por la noche y que, en los últimos días, no desaparecen a pesar del reposo nocturno. Lo relacionaba con la exposición al calor y el aumento de la sedestación, coincidiendo con su ocupación laboral actual como tribunal de una oposición. En la anamnesis, refiere que desde hace 15 días presenta además heces líquidas, granulosas, malolientes, que flotan, en número de 6-7 deposiciones/día, que no respetan el sueño (4-5 nocturnas). Manifiesta que periódicamente había notado deposiciones diarreicas en relación con comidas fuera de casa y con la toma de hierro oral por anemias ferropénicas recurrentes. También había notado muchos ruidos abdominales. En esos casos, realizaba una dieta astringente para controlar la situación. En el episodio actual, no había tenido vómitos ni fiebre, pero sí está más cansada de lo habitual, lo que relaciona con el exceso de trabajo en los últimos días. No había tenido pérdida de peso significativo aunque refiere que le cuesta ganar peso y siempre ha sido muy delgada.
Características de la persona
Mujer de 43 años de edad. No conocida previamente en nuestra consulta. Sin alergias conocidas ni hábitos tóxicos. Trabaja como farmacéutica en un organismo oficial. Soltera, sin hijos. Su padre falleció por una fibrosis pulmonar, sin otros antecedentes familiares de interés. Buena relación con su familia. Apoyo en su entorno social.
La historia de la paciente se remonta a 6 años atrás, cuando consulta con otro profesional por una anemia ferropénica asintomática, detectada en una analítica durante un reconocimiento de empresa. En la consulta de AP, se inicia el estudio de su anemia, mediante bioquímica general, hemograma, función tiroidea, metabolismo del hierro y sangre oculta en heces (SOH). En los resultados, se encontró un valor de ferritina bajo y datos compatibles con anemia microcítica e hipocroma, con determinación de SOH negativa. En busca de otras posibles causas, se solicita interconsulta a ginecología donde tanto la exploración ginecológica como la ecografía ginecológica fueron normales. Ante la imposibilidad de continuar el estudio en AP, por no tener acceso a otras pruebas, se deriva a la paciente a la consulta de digestivo. El informe recibido de dicha interconsulta indica la presencia de hemorroides externas sin signos de trombosis, tacto rectal normal, con marcadores tumorales (CEA, CA 19.9 y CA 72.4) negativos, no habiéndose realizado otras pruebas(no se hizo una endoscopia), y señala que no es preciso seguir con más estudios. La paciente periódicamente acudía para control de ferropenia a la consulta de AP. La anemia se corregía con la toma de hierro oral. En ocasiones, se había observado una ligera elevación de las transaminasas, sin hepatomegalia y con serología de hepatitis negativa.
Formación temprana de hipótesis
Dados los síntomas guía que presenta la paciente (edemas con fóvea en extremidades inferiores acompañados de un proceso diarreico) y sus antecedentes personales (anemia ferropénica y elevación transitoria de transaminasas), nos planteamos como hipótesis inicial que pueda tratarse de una hipoalbuminemia, probablemente por un cuadro malabsortivo.
Diagnóstico diferencial
-
Malabsorción intestinal
- Agentes infecciosos (enfermedad de Whipple, tuberculosis intestinal, virus de la inmunodeficiencia humana [VIH, esprúe, parasitosis intestinal – giardasis, teniasis-).
- Anormalidades mucosas (enfermedad celíaca, intolerancia a lactosa, intolerancia a fructosa…).
- Insuficiencia digestiva (pancreáticas, malabsorción del ácido biliar).
- Defectos estructurales (síndrome del asa ciega, enfermedad de Crohn…).
- Deficiencias enzimáticas.
- Enfermedades sistémicas.
- Gastroenteropatía pierde proteínas.
- Síndrome nefrótico.
Diagnóstico del problema
Peso: 46 kg; talla: 160 cm; índice de masa corporal (IMC): 17,97; presión arterial: 99/72 mmHg; frecuencia cardíaca: 98 lpm.
En la exploración, destacaba palidez cutánea, auscultación cardiopulmonar normal, abdomen blando, distendido, no doloroso, ruidos hidroaéreos aumentados, sin megalias, edemas con fóvea en miembros inferiores hasta media pierna.
En la analítica inicial tenía hipocalcemia; hipofosforemia; hipoalbuminemia; hipoproteinemia; elevación de aspartato transaminasa (AST), alanina aminotransferasa (ALT), FA y lactatodeshidrogenasa (LDH); hipocolesterolemia; hipertrigliceridemia. Valores de hormona tiroestimulante (TSH) y T4L normales. Folato disminuido. Aumento de la inmunoglobulina (Ig) A y M, disminución de la IgG. Hemograma normal. Ferritina límite bajo de la normalidad. Disminución de la actividad de la protrombina. Anticuerpos antigliadina IgA > 192, antigliadina IgG 50, antiendomisio IgA positivo, antitransglutaminasa tisular IgA > 128 (positivo > 10).
Decisiones terapéuticas farmacológicas y no farmacológicas
Debido a la alteración clínica y metabólica de la paciente, nos ponemos en contacto con la Unidad de Cuidados Inmediatos Hospitalarios, del servicio de medicina interna, donde ingresa para corregir el trastorno metabólico y nutricional y completar el estudio.
Se corrigen los déficits de vitamina K, ácido fólico y vitamina B12, calcio y vitamina D.
En la gastroscopia, se vieron pliegues aplanados en la mucosa duodenal. Histológicamente, había un infiltrado inflamatorio extenso en la lámina propia con atrofia vellositaria compatible con enfermedad celíaca.
Se inicia dieta sin gluten (DSG), se informa a la paciente sobre su enfermedad y la importancia de realizar dicha dieta correctamente. Se recomienda que acuda a la asociación de celíacos de su localidad para que le faciliten información sobre su enfermedad y cómo llevar una dieta sin gluten (guía de restaurantes, obtención de productos libres de gluten, recetas).
Explicación del problema
En el adulto, la EC no suele presentarse en su forma clásica (diarrea, malnutrición), sino con síntomas gastrointestinales inespecíficos o asintomática1. También puede ser una causa insospechada de síndrome del intestino irritable con predominio de diarrea o dispepsia funcional, especialmente cuando predominan los síntomas tipo distrés posprandial. Puede aparecer como una malabsorción selectiva (anemia ferropénica en nuestro caso), manifestaciones extraintestinales o con ligera elevación de transaminasas que se corrige con la dieta sin gluten.
Ante la sospecha clínica, debe solicitarse una determinación de anticuerpos antitransglutaminasa tisular humana de clase IgA (AAtTG) y niveles plasmáticos de IgA sérica.Los AAtTGresultan de elección para iniciar la detección de los pacientes con mayor probabilidad de presentar enfermedad celíaca, pero un resultado negativo no permite excluir el diagnóstico (Grado de recomendación A). Si tiene déficit de IgA, podría aparecer un «falso negativo»2, en este caso solicitar AAtTG tipo IgG, y solo en caso negativo validar la serología como negativa.
El siguiente paso sería la realización de una biopsia duodenal por gastroscopia (clasificación histológica). La demostración de la existencia de lesión histológica intestinal continúa siendo el patrón de referencia para establecer el diagnóstico de la enfermedad celíaca (Grado de recomendación A). El diagnóstico se hace por la combinación de criterios clínicos, serológicos e histológicos, y con la respuesta a la dieta sin gluten. No existe lesión histológica patognomónica de la EC.
Existe una elevada prevalencia de EC en familiares de primer y segundo grado, que oscila del 4-12 %3. Por eso, es importante realizar estudios de detección ante la sospecha clínica o ante un paciente perteneciente a los grupos de riesgo de desarrollar EC (tabla 1) pues el diagnóstico precoz y la dieta sin gluten estricta se asocian a un buen pronóstico y escaso índice de complicaciones (Grado de recomendación B).
Resolución del caso
Se comienza la DSG con buena respuesta y ganancia de peso. Tras el diagnóstico de la paciente se estudió a la familia, con pruebas de detección y se hizo el diagnóstico precoz de la enfermedad en una sobrina.
En el momento actual, la paciente está asintomática, con parámetros analíticos dentro de la normalidad, con anticuerpos negativos.
Aportación del caso para la práctica habitual del médico de familia
En adultos, ante una anemia ferropénica recurrente o rebelde a ferroterapia oral y/o elevación persistente de las enzimas hepáticas4, hay que investigar la existencia de EC.
El retraso diagnóstico puede llevar a episodios de descompensación agudos, como fue nuestro caso. Ante un síntoma o signo persistente, sin tener un diagnóstico de certeza, aun habiendo sido estudiado con anterioridad, debemos replantearnos el origen, reinterrogando al paciente y realizar una anamnesis dirigida.
Los marcadores séricos (AAtTG) son de elección para el cribado de los pacientes con mayor probabilidad de presentar EC (Grado de recomendación A). Ante una serología positiva y síntomas sugestivos, debe indicarse una biopsia intestinal. Una serología negativa no excluye el padecimiento de EC. Esto es especialmente cierto en pacientes con lesiones histológicas poco avanzadas. Ante síntomas sospechosos y serología negativa, sobre todo en grupos de riesgo, hay que valorar la posibilidad de derivar el caso a Atención Especializada (figura 1).
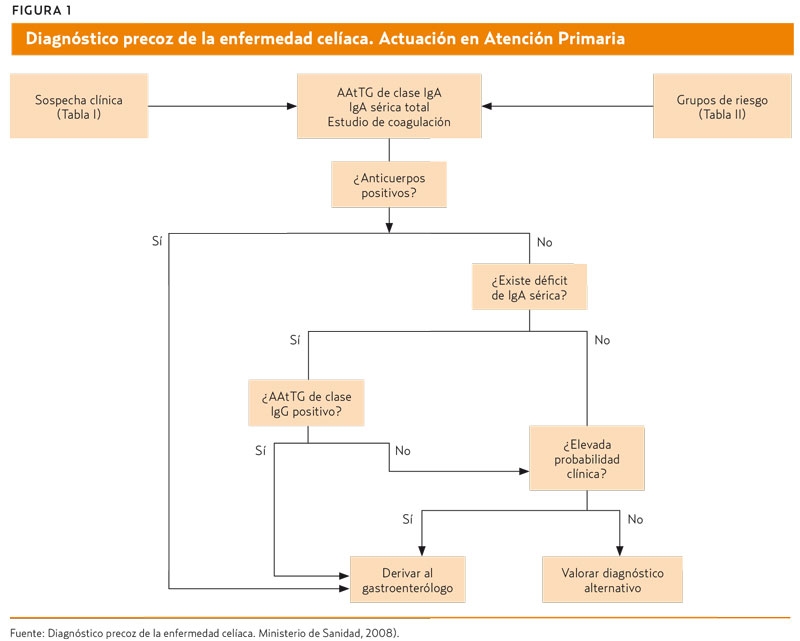
El estudio genético (HLA-DQ2 y HLA-DQ8) tiene utilidad clínica en casos de sospecha clínica bien fundada y estudio serológico negativo, así como en la detección de la enfermedad celíaca en grupos de riesgo. Tiene un alto valor predictivo negativo, es decir, la ausencia de HLA-DQ2 y HLA-DQ8 hace que el diagnóstico de EC sea muy poco probable (Grado de recomendación A).
No está definido el cribado poblacional como una estrategia coste-efectiva y actualmente se recomienda para grupos de riesgo, solicitando AAtTG e IgA sérica. Estaría indicada hacer una búsqueda intencionada de pacientes que pertenezcan a grupos de riesgo o con sospecha clínica de padecer enfermedad celíaca.
La DSG es el único tratamiento. La adhesión estricta a la dieta es fundamental para la recuperación clínica e histológica (Grado de recomendación A). Se estima que el tiempo medio necesario para la normalización de los anticuerpos es de 6-12 meses a partir de la exclusión del gluten de la dieta. La causa más común de falta de respuesta al tratamiento es el incumplimiento de la dieta o la ingesta inadvertida de gluten en los alimentos.
Es importante recomendar al paciente el contacto con asociaciones de celíacos para que les asesoren sobre la dieta y su manejo.
Bibliográfia
- Vivas Alegre S, Santolaria Piedrafita S. Enfermedad celíaca, tratamiento de las enfermedades gastroenterológicas. 2011,Sección III Cap. 23, pp. 265-278.
- Casellas F. Enfermedad celiaca. Med Clín (Barc.) 2006;126(4):137-42.
- Rodrigo L, Fuentes D, Riestra S, Niño P, Álvarez N, López-Vázquez A y López-LarreaC. Prevalencia aumentada de enfermedad celiaca en familiares de primer y segundo grado: descripción de una familia con 19 miembros estudiados. Rev Esp Enferm Dig. 2007;99(3). Disponible en: http://dx.doi.org/10.4321/S1130-01082007000300006
- Sainsbury A, Sanders DS, Ford AC. Meta-analysis: Coeliac disease and hypertransaminasaemia. Aliment Pharmacol Ther. 2011;34:33-40.
- Diagnóstico precoz de la enfermedad celiaca. Madrid. Ministerio de Sanidad y Consumo. Sanidad 2008.
Lecturas recomendadas
- Recomendaciones de la Asociación Española de Gastroenterología para la práctica clínica en la Atención Primaria. Diagnóstico precoz de la enfermedad celiaca. Vol 1. N.º 1, 2013.
- Documento orientado al abordaje desde Atención Primaria de la enfermedad celíaca.
- Cuaderno de la enfermedad celiaca. 2.ª edición. 2011. Federaciones de Asociaciones de Celíacos.
- Documento con información que puede ser útil para pacientes y sanitarios, para orientar la alimentación sin gluten.
AMFj2015;4(1):3


