Se define el ojo rojo como un enrojecimiento global o parcial del ojo. Es una queja habitual en la consulta del médico de familia, que supone 1-6% del total de consultas1,2 (prevalencia/probabilidad preprueba).
Causas más frecuentes de ojo rojo en Atención Primaria
La mayoría de las causas son benignas y suelen resolverse espontáneamente, aunque a veces pueden ser el inicio de un proceso grave. La causa más habitual en Atención Primaria (AP) es la conjuntivitis (alérgica e infecciosa). Un 70% son cuadros leves, con seguimiento en AP1. Un 32% de las consultas por ojo rojo en AP resultaron ser conjuntivitis bacterianas3.
Los diagnósticos más frecuentes de ojo rojo en AP1,2,4,5 son los siguientes:
- Conjuntivitis
- Infecciosa:
- Vírica (la más frecuente).
- Bacteriana.
- Alérgica.
- Otras: irritativa, mecánica, tóxica, inmunológica, neoplásica.
- Episcleritis.
- Escleritis.
- Uveítis.
- Hemorragia subconjuntival
- Erosión corneal. Queratitis
- Glaucoma agudo
- Los principales signos de alarma1,2,4,5 son: dolor ocular severo, disminución importante de la agudeza visual. Si están ausentes, el seguimiento del paciente puede realizarse en AP.
- Otros signos de alarma:
- Antecedentes: empleo de lentes de contacto (se asocia a queratitis), cirugía ocular reciente, traumatismo reciente, trabeculectomía, antecedente de queratitis herpética o uveítis.
- Fotofobia, sensación de cuerpo extraño, cefalea, vómitos.
- En la exploración: inyección ciliar, alteración en pupilas, hipopion, hipema, opacidades corneales, secreción mucopurulenta muy abundante.
Si hay una sospecha de procesos graves como escleritis, queratitis, uveítis, glaucoma agudo, lesiones secundarias a cuerpo extraño o quemaduras producidas por productos químicos, endoftalmitis o herpes zoster oftálmico, debe valorarse la interconsulta urgente con oftalmología.
Valor de la clínica y del examen físico en el diagnóstico de la causa de ojo rojo
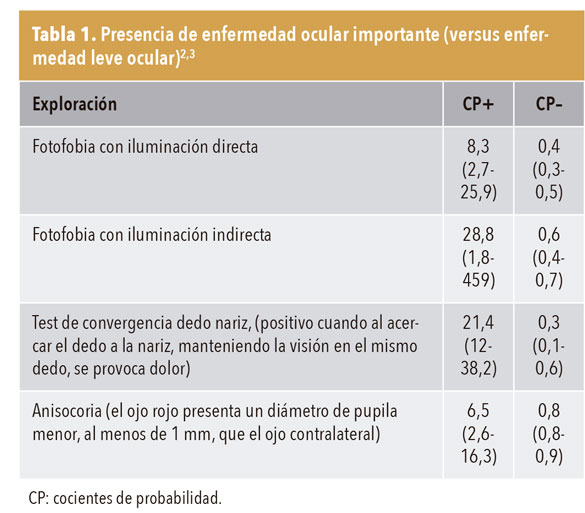
Los cocientes de probabilidad (CP) de enfermedad ocular se muestran en la tabla 1.
La prueba de fenilefrina (instilar una o dos gotas de fenilefrina al 2,5% en la conjuntiva afectada) puede contribuir a diferenciar entre una conjuntivitis o una episcleritis –en cuyo caso, la conjuntiva se blanqueará momentáneamente– y una escleritis, uveítis o hemorragia –situaciones en las que no se modificará la coloración conjuntival–. Esta prueba no se debe realizar en pacientes con historia previa de glaucoma.
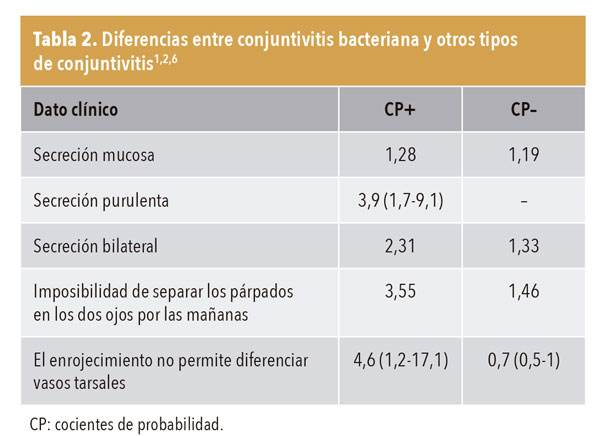
En cuanto a las diferencias entre conjuntivitis, véase la tabla 2.
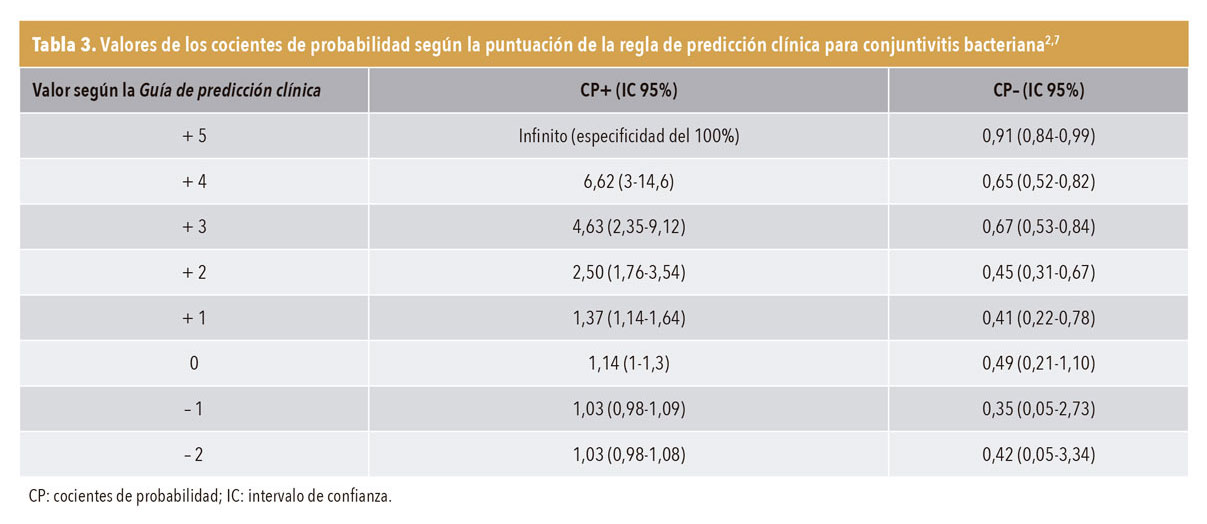
Con los signos más relevantes se definió una regla de predicción clínica mediante una escala numérica7.
Regla de predicción clínica para diferenciar la conjuntivitis bacteriana de la no bacteriana (tabla 3)
Los signos positivos fueron tener uno (+2) o los dos ojos «pegados» (+5) por la secreción conjuntival por las mañanas, y los negativos, prurito ocular (–1) y ausencia de historia previa de conjuntivitis (–2).
Para tener en cuenta
- La gran mayoría de los pacientes atendidos en AP por ojo rojo están afectados por procesos benignos y autolimitados, pero hay que realizar una evaluación cuidadosa y estar atentos a los signos de alarma, especialmente al dolor ocular y a la disminución de la agudeza visual, para detectar procesos graves que requieren evaluación urgente.
- La utilidad de los signos clínicos para diagnosticar una conjuntivitis bacteriana es limitada, pero si se pegan los párpados en los dos ojos por la mañana y no hay prurito ocular, la probabilidad de tener una conjuntivitis bacteriana es alta.