Puntos clave
- La Atención Primaria de Salud (APS) no es solo un lugar donde se llevan a cabo algunas prácticas relacionadas con la salud, sino también una forma de concebir la salud, organizar los recursos, relacionarse con el entorno y desempeñar una práctica sanitaria a lo largo del tiempo.
- Los valores nucleares de la APS son: longitudinalidad, accesibilidad, integralidad y visión generalista, coordinación y continuidad asistencial, orientación al paciente, empoderamiento de pacientes, familias y comunidades, y abordaje de los determinantes en salud.
- La priorización de unos atributos respecto a otros es reflejo de la concepción que de la APS se tiene y de lo que se le exige.
- Las cualidades nucleares de la APS entran en dura pugna no ya entre sí, sino con otros valores de la sociedad que transitan en sentido contrario, lo que la pone en tensión y compromete su futuro.
- Cada dimensión de la APS implica responsabilidades a distintos niveles, desde lo micro a lo macro.
- La situación de la APS en España es delicada y llena de problemas que amenazan al modelo en el que se ha desarrollado en los últimos 40 años.
- Hay tres grandes dimensiones de cambio para la APS: la banalización del contacto clínico, la ultraespecialización del conocimiento y la descohesión de las sociedades en las que la APS desarrolla su labor.
- La APS ha de ser una forma de práctica sanitaria capaz de proveer servicios de alta complejidad y calidad, de base generalista y multiprofesional, capaz de conjugar la centralidad del paciente con su contextualización comunitaria.
- No podemos esperar a que el cambio de la APS recaiga solo sobre sus profesionales: debe venir también y principalmente de fuera de la APS, e, incluso, de fuera de la Medicina Familiar y Comunitaria.
¿Qué es la Atención Primaria de Salud?
¿Qué es la Atención Primaria de Salud?, nos preguntamos cada equis años. Podríamos pensar que esta duda existencialista surge de la crisis de la madurez, pero en realidad la APS no ha dejado nunca de estar en crisis. Curiosamente, casi nadie parece lanzarse la pregunta de qué es la atención hospitalaria, lo cual evidencia que la APS siempre ha vivido acomplejada a la sombra de una hermana mayor, o bien es un reflejo de que el mundo hospitalario se resiste a cambiar. Las amenazas a las que se enfrenta la APS acrecientan las dudas, y es en este contexto de vacilaciones cuando la APS se ve sometida al mayor reto de su historia.
La pandemia por la COVID-19 está poniendo en jaque los principios de la APS. Aturdidos por un paroxismo de instrucciones y protocolos, encumbrados sin quererlo por la sociedad en los primeros instantes a la categoría de héroes y al poco tiempo denostados como villanos, los profesionales de la APS parecemos estar noqueados y desnortados. Por tanto, interrogarnos sobre qué es (y qué no) la APS no es ahora un ejercicio de onanismo, sino que adquiere una importancia vital.
La APS en el siglo xxi ha de ser una forma de práctica sanitaria capaz de proveer servicios de alta complejidad y calidad, de base generalista y multiprofesional, capaz de conjugar la centralidad del paciente con su contextualización comunitaria y, todo ello, en un marco de continuidad en el tiempo y con un rol de nexo de unión y coherencia entre los diferentes dispositivos asistenciales con los que el paciente entra en contacto.
La APS no es solo un lugar donde se llevan a cabo algunas prácticas relacionadas con la salud, sino también una forma de concebir la salud, organizar los recursos, relacionarse con el entorno y desempeñar una práctica sanitaria a lo largo del tiempo. Es una forma de materializar una visión de la salud que, en la actualidad, se plantea como contrahegemónica en muchos aspectos y, a su vez, como más necesaria que nunca.
Lo que es la APS se ejemplifica bien si observamos la trayectoria entre las dos declaraciones de la Organización Mundial de la Salud (OMS) que han versado sobre ella: la Declaración de Alma Ata (1978) y la de Astaná (2018). Mientras que la Declaración de Alma Ata proponía un modelo centrado en la comunidad, basado en las prácticas preventivas, curativas y rehabilitadoras y con un fuerte componente de promoción de salud, que debía constituir la base de un sistema de salud que materializara las obligaciones gubernamentales de velar por la salud de su población1, la de Astaná parece asumir los principios fundamentales heredados de Alma Ata, pero de forma suavizada, haciendo un llamamiento a invertir en APS, recalcando su importancia (que no centralidad) y mostrando un excesivo respeto por los marcos estatales, de modo que nunca traspasa el límite de la amable recomendación2.
A día de hoy, la APS es un modelo descafeinado que subsiste sobre un lecho de precariedad laboral, uniformidad organizativa, infrafinanciación crónica y conculcación de algunos de sus valores fundamentales. Sin embargo, la APS también es el único nivel asistencial capaz de proveer de un tipo de asistencia que amortigüe y revierta algunas desigualdades sociales en salud, genere conocimiento que integre la vertiente clínica con el contexto social y económico, incorpore constantemente elementos técnicos promotores de su polivalencia o asuma de manera resiliente reformas organizativas de gran calado para hacer frente a coyunturas de gran aumento de demanda impredecible, como recientemente ha ocurrido con la pandemia de la COVID-19.
La centralidad del capital humano como principal herramienta de la APS supone una de sus características fundamentales y uno de sus principales valores. Sin embargo, su escasa intensidad de uso de tecnologías la sitúa bajo cierta indefensión a la hora de atraer inversiones presupuestarias y, por ello, es más vulnerable ante las disminuciones del gasto sanitario público en las épocas de contracción del mismo. Esta debilidad puede observarse en los últimos 20 años con claridad al comparar la importancia presupuestaria de la atención hospitalaria frente a la de la APS.
La APS es, a la vez, manantial y desagüe del sistema sanitario, y a lo largo de este artículo trataremos de conjugar lo ideal y lo real para pensar hacia dónde empujar la APS del futuro.
Valores de la APS: reflexiones e implicaciones prácticas
Desde hace cerca de 40 años, los ciudadanos han normalizado la existencia de los centros de salud y consultorios. Los valores que impregnan a la APS han beneficiado a millones de personas y han sido implícitamente aceptados y aprehendidos por las comunidades, contribuyendo a un mayor bienestar social y equidad en salud3-5 (tabla 1). Pero los tiempos cambian, y la APS debe adaptar sus atributos a esta mutante realidad. Ahora bien, para el visionario McWhinney «es sobre esta tradición viva que la Atención Primaria debe basarse a medida que evoluciona hacia nuevas formas»6.
Algunos de estos atributos han demostrado empíricamente sus resultados. Así, la visión generalista que caracteriza a la APS contribuye a un uso menos intensivo de los cuidados en salud y, con ello, a reducir los costes sanitarios7; la longitudinalidad conduce a una mayor satisfacción, mejores resultados en salud8 y menor mortalidad9; la accesibilidad puede reducir hospitalizaciones evitables10; y la integración, coordinación y multidisciplinariedad propias de la APS pueden mejorar diversos resultados del paciente11.
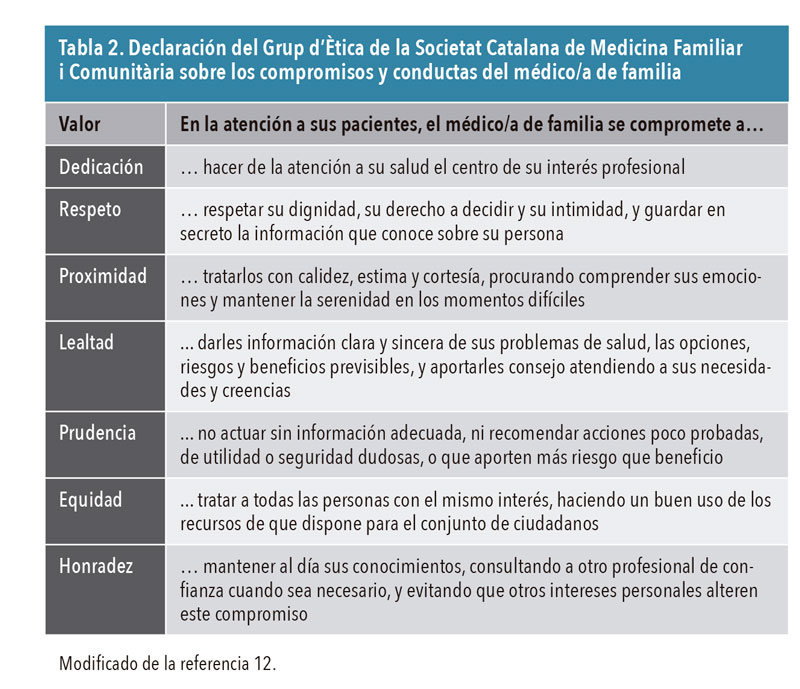
En la práctica, para que dichas características se puedan desarrollar, se deben acompañar de determinados comportamientos y actitudes de los profesionales, que devienen en una serie de compromisos éticos (tabla 2)12.
El término «valor» alude también al grado de importancia que se le otorga a algo. Así, depende de una interpretación, y es valorada de una manera determinada en un contexto social y cultural concreto. Alguien puede pensar que lo más deseable es la relación longitudinal que una persona pueda adquirir en el tiempo con el mismo profesional sanitario, mientras que otros valoran más no tener barreras para acceder a la asistencia. Precisamente, este hecho puede ser origen de muchos conflictos. A nivel gerencial, político y social, la priorización de unos atributos respecto a otros es reflejo de la concepción que de la APS se tiene y de lo que se le exige.
En ocasiones, las cualidades de la APS entran en dura pugna no ya entre sí, sino con otros valores que transitan en sentido contrario (tabla 3). Estos contravalores parecen estar más fielmente alineados con el devenir de la sociedad (e, incluso, con los intereses corporativos de los profesionales sanitarios). Por ejemplo, aunque nadie niega las ventajas de la longitudinalidad, esta parece estar sometida al legítimo y manoseado derecho a la movilidad de los trabajadores. La falta de incentivos para cubrir algunas zonas de difícil cobertura (pueblos lejanos, barrios marginales) y las condiciones pésimas de trabajo en otras, se pretenden solucionar a golpe de oposiciones y concursos de traslados. Esto, unido a la precariedad en el empleo (contratos de corta duración), castiga a determinados centros a no poder conformar equipos estables y a las poblaciones a no beneficiarse de las ventajas de la longitudinalidad. Otra muestra la encontramos en el pulso entre la accesibilidad y la inmediatez13,14. Tan inconcebible es que exista una lista de espera de varios días para ser atendido por tu médico o médica de familia como convertir la exigencia de las sociedades de consumo del «aquí y ahora» en una promesa política de «demora cero» a costa de agendas interminables y de transformar los centros sanitarios en cadenas de producción. La APS debe encontrar la manera de moverse con flexibilidad dentro del tablero de inestabilidad líquida en el que nos encontramos.
Cada cualidad de la APS tiene condicionantes previos. Cada dimensión implica responsabilidades a distintos niveles, desde lo micro a lo macro. La capacidad resolutiva requiere haber realizado antes una labor de identificar la amplitud de necesidades de salud de los ciudadanos, y disponer de los recursos necesarios para responder a estas necesidades. La longitudinalidad está supeditada al reconocimiento mutuo entre profesionales y pacientes, materializado en torno a un pacto singular. La accesibilidad depende no solo de la disposición y organización de la consulta (sistemas de citación, organización de cupos, listas de espera), sino también de la actitud del profesional (hospitalidad, cercanía y apertura) y del uso responsable de los servicios por los ciudadanos15. Lo que en términos de gestión se ha definido con una serie de indicadores medibles, debe ser reorientado constantemente por los profesionales para que las dimensiones de la APS no se conviertan en un objetivo abstracto o ajeno a la cotidianeidad.
Los atributos de la APS tienen un doble filo. Si bien pueden ser deseables, en general, pueden no serlo en otras condiciones. Si una enfermera que lleva 12 años en el mismo pueblo mantiene una relación tóxica de desconfianza mutua con dicha comunidad, la longitudinalidad se convertirá entonces en una condena a dos bandas cuya única salida sería un traslado de puesto de trabajo. Una alta accesibilidad mantenida en el tiempo, propia de pueblos pequeños, puede propiciar una dependencia de los cuidados profesionales al medicalizar procesos banales.

La APS debe estar centrada en «las personas», en plural, no solo en el paciente. La instrumentalización de la ética por los gestores sanitarios ha servido a veces de coartada para exigirnos más allá de lo que nos corresponde. En otras ocasiones, hemos sido los propios profesionales quienes hemos interiorizado los valores nucleares de la APS como elementos que garantizar solamente desde la práctica individual, cuando en realidad debe serlo desde la propia estructura del sistema sanitario. Si consideramos a la APS como un patrimonio de todos, llegaremos a la conclusión de que la sociedad, en su conjunto, es la que debe hacerse cargo de preservar sus valores. Tal vez sea momento de construir otras reglas que nos permitan una relación más humana y realista con la APS16, donde también quepa preguntarnos qué nos puede aportar la APS a nosotros y a nuestro desarrollo como personas.
Por todo ello, los atributos de la APS no son fáciles de implementar. Prueba de ello es que, si se analizan las distintas maneras de organizarse de los equipos de Atención Primaria (EAP), muchos probablemente estarían lejos de garantizarlos. Atendiendo a las dimensiones de la APS como requisitos, cabría encabezar el debate de si seguir considerándolas APS o no. Por el mismo razonamiento, situar funcional y orgánicamente dentro de la APS dispositivos orientados a la comunidad que se escapan del ámbito hospitalario, pero que no acrediten compartir los atributos de la APS es un error de concepto que lleva a desvirtuarla.
Por último, es un error histórico hablar de los valores nucleares de la APS y de la Medicina Familiar y Comunitaria (MFyC) como si fuesen lo mismo. La MFyC ha desempeñado, a nivel de definición de los valores, metas y retos de la APS, un papel central y expansivo. Sin embargo, la formulación de la APS del futuro ha de desbordar las propuestas de la MFyC e incluir las del resto de profesiones que forman parte de los EAP (enfermería, auxiliares de enfermería, administración). Urge refundar la APS desde el compromiso compartido, así como abrirse e integrar las distintas perspectivas, sabiendo que ninguna es definitiva y todas necesarias.
La Atención Primaria de Salud en España: situación actual y estrategia nacional
Casi 40 años después de una reforma de la APS inacabada y de 10 años de una crisis económica en que los recursos destinados a ella se recortaron más y se recuperaron menos17, la situación de la APS es crítica.
Nunca se apostó seriamente desde las administraciones por una APS que fuera el eje del sistema, referente y acompañante del paciente a lo largo de su recorrido por el mismo, a pesar de las evidencias que sustentan su práctica. Así, la propia Administración cuenta con un sistema de mutualidades para los funcionarios e incentiva fiscalmente los seguros privados, que no dejan de crecer. Estas decisiones alejan a la APS de la universalidad, pues nunca ha sido usada por las clases sociales altas y va perdiendo las clases medias.
El eterno papel secundario reservado a la APS se traduce en falta de financiación y, por lo tanto, del personal necesario (se le destina, de media, el 15% del presupuesto frente al 25% recomendado por la OMS). Así, la APS ocupa un lugar subalterno en el sistema sanitario, que en la práctica le encarga la burocracia, la función de puerta de entrada, la prevención y la atención a la patología leve. Esta posición ha generado dinámicas de sinergia negativa, provocando desprofesionalización, complejo de inferioridad y bajo liderazgo en los equipos18.
La realidad de la APS varía entre las distintas comunidades autónomas (CC.AA.), con financiación, políticas de recursos humanos y carteras de servicio distintas. y sin una coordinación real. El panorama de los próximos años es sombrío. En cuanto al personal, en 2018 solo el 13,5% de los médicos de familia del Sistema Nacional de Salud (SNS) tenía menos de 40 años y el 26% se jubilará en los 5 años siguientes19. La especialidad de MFyC sigue siendo de las menos solicitadas entre las primeras plazas del MIR (véase la presentación de Beatriz González López-Valcárcel en el material complementario), y su presencia en la universidad continúa siendo residual. Se ha creado la especialidad de Enfermería Familiar y Comunitaria (EFyC), pero sigue sin ser requisito para trabajar en APS, por lo que en cada concurso de traslado accede a plazas de APS personal hospitalario sin experiencia ni formación reglada. El personal administrativo continúa con las mismas condiciones laborales y formación que cuando se limitaban a dar cita. La escasez de profesionales afecta especialmente a las zonas rurales.
Se trabaja en equipos con poca autonomía de gestión y limitados mecanismos para generar entornos de trabajo ilusionantes, con fuertes exigencias desde la institución e insuficiente reconocimiento. Todo ello conlleva un deterioro global del desempeño de los equipos, pues aparece la desprofesionalización y se generan inercias negativas difíciles de revertir.
Las agendas de trabajo de los profesionales de la APS se llenan de trámites burocráticos, tareas preventivas con eficacia no siempre demostrada, visitas de seguimiento y resultados de pruebas a veces innecesarias. El trabajo reactivo a la demanda (generada por los pacientes, pero también por los profesionales) ocupa el tiempo que no puede dedicarse a la atención domiciliaria, atención a la complejidad y actividades comunitarias. No hay tiempo ni espacio mental para replantearse lo que se está haciendo y los equipos se ahogan.
A pesar de todo esto, la APS española está bien valorada por la ciudadanía y contribuye a la salud de la población20 y a la eficiencia del sistema (aunque, en buena parte, por los bajos sueldos de los profesionales).
Ante esta situación, se presentó, en abril de 2019, el Marco Estratégico para la Atención Primaria y Comunitaria21. Este documento del Ministerio de Sanidad, aprobado por el Consejo Interterritorial de Salud, nació para dar respuesta a las movilizaciones profesionales en distintas CC.AA. Presenta las propuestas para actualizar la APS y resolver sus problemas crónicos, pero adolece de los mismos males que la realidad que pretende transformar. Afrontar la mejora de la APS sin plantear cambios en el conjunto del sistema sanitario es insuficiente, pues muchos de sus problemas nacen de su situación en el mismo. La subalternidad de la APS respecto de la atención hospitalaria no se menciona, y cuando se habla de coordinación no se apuesta por una APS directora de orquesta, sino como un actor al mismo nivel que el resto. Se menciona, pero no se concreta, la mejora presupuestaria que se tendría que hacer ni por qué vía se va a impulsar. Se pasa de puntillas por el tema clave de los profesionales, sin una propuesta sobre cómo recuperar los profesionales perdidos en los últimos años, ni las medidas para mejorar el prestigio de la MFyC y la EFyC en la universidad, ni su peso en la investigación. La potente apuesta que hace por la salud comunitaria no detalla cómo hacer real su presencia en el día a día del trabajo de los equipos. La necesidad de renovar y ampliar las infraestructuras y con qué criterios debería hacerse no aparecen en el documento.
¿Qué no es APS, pero lo llaman APS? Las amenazas al modelo
En nuestra sociedad, fascinada por lo tecnológico y con una visión hospitalocéntrica, ante la debilidad del modelo de APS, se han tomado decisiones, se han promovido formas organizativas y se han priorizado actividades que atacan los valores de la APS. A menudo, lo que se llama APS ya no es APS. La casuística es amplia y variada, y la ilustraremos con algunos ejemplos, sin ánimo de exhaustividad.
-
Política de contratación que precariza y hace imposible la longitudinalidad. Durante años hubo excedente de profesionales médicos y de enfermería, lo que generó políticas de contratación de «usar y tirar». Eso creó una cultura corporativa de desprecio a los profesionales que no ha cambiado cuando se ha reducido el número de médicas y enfermeras dispuestas a trabajar en APS. Se ha mantenido la figura de los sustitutos eternos, con contratos cortos encadenados, la figura del «correturnos» para cubrir ausencias (en algunos lugares de varios equipos), se han creado castas en los equipos («propietarios», interinos y suplentes) con derechos y capacidad de decisión distinta.
En algunas CC. AA., para satisfacer a los «propietarios» solo se puede acceder al profesional de referencia por las mañanas, dejando las tardes para atención «urgente». Para ello han multiplicado las plazas de atención continuada, dejando a muchos profesionales sin la posibilidad de tener un cupo propio. Esta política de horarios y de contratación del personal hace muy difícil que se creen equipos y torpedea de partida la longitudinalidad. -
La ampliación del concepto de APS sustrae a los EAP la capacidad de coordinación. En los últimos años, y en especial en Cataluña, se ha introducido la noción de red de Atención Primariaa que amplía lo que se incluye en este nivel asistencial. La APS deja de estar constituida solo por los EAP y pasan a formar parte de ella todos los dispositivos que atienden al paciente en la comunidad22, que se organizan en red con una estructura que lidera, coordina, distribuye recursos y evalúa. Los EAP son un nodo más de esta red e interaccionan con el resto sin jerarquía. Esto es, cada dispositivo puede derivar a otro sin coordinación de las profesionales de referencia, médica y enfermera. Los EAP, pues, pierden la capacidad de decidir qué necesita cada paciente, generando inequidades.
Han proliferado unidades de apoyo para llegar «donde la APS no llega», lo que ha contribuido a la fragmentación de la asistencia. La atención a la población pediátrica se perdió con la reforma de APS, junto con la atención a la mujer (atención al embarazo de bajo riesgo, citologías, DIU) en la mayoría de lugares. A esto hay que añadir las unidades de atención a la cronicidad y a la complejidad, de cuidados paliativos, hospitalización a domicilio y equipos de atención a las residencias, en las que se invierten recursos que dejan de destinarse a los EAP, reduciendo la eficiencia del sistema y generando inequidades. - La fragmentación de la atención rompe la integralidad. Dentro de algunos equipos (sobre todo en aquellos urbanos grandes) se dispensariza la atención: agendas de visitas no demorables (mal llamadas «urgencias»), domicilios agudos asumidos cada día por un profesional distinto que no tiene cupo propio, técnicas de enfermería, consultas de actividades concretas (consulta de enfermedades de transmisión sexual, de ecografías, de cirugía menor), en vez de integrar dicha actividad en la agenda de cada profesional, cupos de enfermería de pacientes sanos... Estas medidas, que inicialmente pueden surgir para aliviar o reordenar la carga asistencial, con frecuencia suponen un menoscabo en el desarrollo de la práctica de la APS y tienden a convertir en estructurales y permanentes soluciones creadas de forma coyuntural para solventar problemas concretos. Se está viendo actualmente con la respuesta a la pandemia en forma de «consultas de respiratorio» o «circuitos COVID». Veremos si, desgraciadamente, han venido para quedarse.
- Las listas de espera dinamitan la accesibilidad y potencian otras puertas de entrada al sistema. Las listas de espera para médica y enfermera de referencia son un fenómeno antiguo en algunas zonas pero nuevo en otras. Como ya se ha comentado, no hay que confundir la inmediatez (visita ya) con la accesibilidad (recibir la asistencia en el momento oportuno). Tener que esperar varios días, incluso semanas, para una cita con el médico de familia hace que los pacientes busquen otras puertas de entrada al sistema, hecho que repercute en una peor atención global.
- La limitación de pruebas complementarias reduce la capacidad de resolución. Las pruebas complementarias al alcance de la APS varían según la zona y hay pruebas complementarias (colonoscopia, ecocardiografía) que, en determinadas CC.AA., requieren derivación a la atención secundaria. En otras, estas peticiones son sometidas a valoraciones de idoneidad por parte de las direcciones o de los servicios hospitalarios. Esta limitación en el acceso a las pruebas complementarias no solo revela la desconfianza en el criterio de los médicos de familia, sino que reduce de manera ostensible la capacidad de resolución de la APS.
- La atención comunitaria basada en el voluntarismo no puede sostenerse. Salvo excepciones meritorias (el caso de Aragón, por ejemplo)23, la APS en España se ha construido de espaldas a la salud comunitaria, que no forma parte de la agenda de trabajo de los profesionales ni de los objetivos de la administración, y si lo hace es gracias al voluntarismo de los profesionales, sin presupuesto ni tiempo de valor asignado.
Valores que llaman a la puerta: ¿cómo se adaptan los valores de la Atención Primaria de Salud a los de la sociedad?
Muchos de los aspectos tratados a lo largo de este texto evidencian que una de las dificultades de la APS en sociedades cambiantes es la búsqueda del equilibrio entre la adaptación a las nuevas realidades sociales (surgidas a partir de un marco político y económico determinado) y la necesidad de preservar ciertos valores fundamentales que, en muchas ocasiones, pueden ser contrahegemónicos. En términos generales, se tiende a enfatizar las contradicciones en las que la APS entra al confrontar los nuevos valores de la sociedad como si estos fueran una constante amenaza a un modelo de asistencia sanitaria que ha de preservar una pureza que se ve mancillada al ponerse en contacto con la realidad. Sin embargo, existen muchos de estos nuevos valores (o nuevos equilibrios entre valores nada nuevos) que han de ser un estímulo para lograr una APS más útil para la salud de la población.
Podemos señalar tres grandes dimensiones de cambio que se han producido en la última década y que abren nuevos escenarios para la APS: 1) la banalización del contacto clínico; 2) la ultraespecialización del conocimiento científico, y 3) la descohesión de las sociedades en las que la APS desarrolla su labor.
El contacto clínico se ha banalizado al convertirse en un elemento de consumo vehiculizado por tecnologías de la información y la comunicación caracterizadas por la asincronía y la capacidad de retroalimentación (figura 1). La APS necesita desarrollar algunos aspectos fundamentales para mantener su esencia y conjugarla con los cambios que ha sufrido el contacto entre profesionales sanitarios y pacientes:
- Integración efectiva de la teleconsulta como elemento promotor del control de la demanda por parte de los profesionales, así como facilitador de la accesibilidad, vinculándola a elementos de longitudinalidad (huir de teleconsulta puntual con profesionales de contacto único).
- Desarrollo de la figura del personal administrativo sanitario con capacidad ejecutiva en la gestión de la demanda (competencias básicas para determinar el tipo de asistencia o la correcta asignación a un profesional u otro de las demandas de los pacientes, por ejemplo).
- Eliminar la centralidad de la consulta médica en la gran mayoría de los procesos clínicos y burocráticos que tienen lugar en los EAP.
- Desarrollar estrategias conjuntas entre las diferentes administraciones y los profesionales para fomentar la des-sanitarización de procesos de baja complejidad que puedan ser manejados por el paciente, para tratar de incrementar la complejidad promedio de los encuentros clínicos.
En lo que concierne a la ultraespecialización del conocimiento biomédico, la APS ha de hacer una apuesta decidida por ser el lugar que mejor represente la necesidad de la construcción de conocimiento complejo. De acuerdo con Edgar Morin24, las visiones parciales y fragmentadas de los distintos ámbitos de conocimiento generan un conocimiento ciego que destruye las totalidades y aísla cada objeto de su entorno y su ambiente. La APS ha de ser lo contrario a eso, reivindicando dos características clave e identitarias de los saberes primaristas: la multidisciplinariedad y la conexión con el contexto comunitario. La práctica con orientación comunitaria ha de trasladarse también a la construcción del conocimiento generado en la APS, de forma que se aporten herramientas para conocer y transformar la realidad de la práctica profesional en las condiciones más complejas y reales posibles. Además, la base poblacional de la APS ha de impulsar que el conocimiento sea generado en forma de redes distribuidas, huyendo de la centralidad de grandes nodos de generación de conocimiento. Esta construcción de una alternativa sólida a la ultraespecialización ha de realizarse ampliando la base de la APS hacia el trabajo de la Salud Pública, no fagocitándolo, sino entendiendo que los componentes más comunitarios de la APS son el nexo de unión entre los servicios de Salud Pública y los EAP; esta unión entre la Atención Primaria y la Salud Pública, siempre presente pero en muchas ocasiones invisibilizada, se ha hecho muy evidente durante la pandemia de la COVID-19, mostrándose que las dos son plenamente cuando actúan de forma conjunta.
Por último, la descohesión social, resultado del incremento de las inequidades especialmente en entornos urbanos, pero no solo en estos, así como la presión presupuestaria creciente sobre los sistemas públicos de salud (y más concretamente sobre el nivel asistencial de APS), exige que la APS materialice el principio enunciado por Starfield de práctica orientada a la comunidad, bajo una perspectiva de universalismo proporcional. Esto es, la APS ha de aspirar a la universalidad, no convirtiendo sus prácticas y reclamos en un lugar de atención exclusiva para los grupos de población más desfavorecida. Mientras intenta esta universalidad efectiva, ha de ser consciente de que sus prácticas han de tratar de reducir la brecha social y de salud que se genera fuera de las consultas y los servicios sanitarios. La pandemia de COVID-19 ha supuesto la evidencia de algunas características de nuestras sociedades como la interdependencia, que trasciende lo meramente personal y alcanza a las instituciones. La APS ha de aspirar a ser el lugar donde las diferentes formulaciones de la interdependencia se materializan: 1) la asunción de un rol claro de institución cuidadora, no tanto curativa, mostrando los cuidados como un elemento clave atravesado por la longitudinalidad de forma clara; 2) la mutua necesidad de las instituciones sociales y sanitarias, articulándose por medio de una APS que se encuentre acabalgada entre ambas dimensiones, con un fuerte componente de profesionales procedentes del ámbito de lo social y sociosanitario, y 3) la interdependencia entre diferentes categorías profesionales, trascendiendo jerarquías en los cargos de gestión y dirección de la APS, avanzando hacia modelos basados en competencias.
La APS ha de poder funcionar sin la necesidad de comportamientos militantes por parte de sus trabajadores, pero muchos de los retos a los que se enfrentará, especialmente en su interacción con el ámbito comunitario, se beneficiarán de los posicionamientos decididos por parte de quienes trabajan en este nivel asistencial.
La APS y el futuro: cambiar el entorno para dejar que crezca
La APS no cambiará solamente gracias a que sus profesionales lideren ese cambio; de hecho, la APS no cambiará si es lo único que cambia. La situación en la que se encuentra dentro del SNS es el resultado de diferentes relaciones de poder que no permitirían el pleno desarrollo de un nivel asistencial sin la modificación completa de muchos otros.
Si renunciamos a cambiar lo que rodea a la APS, entonces podremos aspirar a cambios cosméticos que, a corto plazo y de forma limitada, tal vez supongan una mejora en el bienestar de sus profesionales y algún avance de cara a la ciudadanía. Sin embargo, si aspiramos a que el cambio traduzca lo planteado en este artículo, hemos de dejar de pensarnos solo hacia dentro, y obligarnos a plantear cambios en el sistema mucho más ambiciosos.
El cambio llegará con nosotros y nosotras, pero no exclusivamente.
Lecturas recomendadas
Berger J, Mohr J. Un hombre afortunado. Madrid: Alfaguara; 1967.
Mitad documental, mitad ensayo, este clásico retrato de la realidad cotidiana de la medicina rural de la década de 1960 sigue siendo una lectura obligada para conocer el marco de referencia de la práctica de la APS.
McWhinney IR. Primary care: core values. Core values in a changing world. BMJ. 1998;316(7147):1807-9. doi: 10.1136/bmj.316.7147.1807
Artículo lleno de reflexiones sobre los valores nucleares de la APS y su compleja adaptación a la sociedad y a los cambios que esta impone.
Bibliografía
- Rifkin SB. Alma Ata after 40 years: Primary Health Care and Health for All-from consensus to complexity. BMJ Glob Health. 2018;3(Suppl 3):e001188. doi: 10.1136/bmjgh-2018-001188
- Kraef C, Kallestrup P. After the Astana declaration: is comprehensive primary health care set for success this time? BMJ Glob Health. 2019;4(6):e001871. doi: 10.1136/bmjgh-2019-001871
- Starfield B. Primary Care: Concept, Evaluation, and Policy. New York: Oxford University Press; 1992. 280 p.
- Starfield B. The future of primary care in a managed care era. Int J Health Serv. 1997;27(4):687-96. doi: 10.2190/FL2W-ELJX-L54V-TYKH.
- World Health Organization. Primary health care [Internet]. [citado 14 de noviembre de 2020]. Disponible en: https://www.who.int/health-topics/primary-health-care#tab=tab_1
- McWhinney IR. Primary care: core values. Core values in a changing world. BMJ. 1998;316(7147):1807-9. doi: 10.1136/bmj.316.7147.1807.
- Friedberg MW, Hussey PS, Schneider EC. Primary care: a critical review of the evidence on quality and costs of health care. Health Aff (Millwood). 2010;29(5):766-72. doi: 10.1377/hlthaff.2010.0025.
- Cabana MD, Jee SH. Does continuity of care improve patient outcomes? J Fam Pract. 2004;53(12):974-80.
- Baker R, Freeman GK, Haggerty JL, Bankart MJ, Nockels KH. Primary medical care continuity and patient mortality: a systematic review. Br J Gen Pract. 2020;70(698):e600-e611. doi: 10.3399/bjgp20X712289.
- Rosano A, Loha CA, Falvo R, Van der Zee J, Ricciardi W, Guasticchi G, et al. The relationship between avoidable hospitalization and accessibility to primary care: a systematic review. Eur J Public Health. 2013;23(3):356-60. doi: 10.1093/eurpub/cks053.
- Tieman J, Mitchell G, Shelby-James T, Fazekas B, O’Doherty LJ, Hegarty M, et al. Integration, coordination and multidisciplinary approaches in primary care: a systematic investigation of the literature. [Internet]. Australia: Australian Primary Health Care Research Institute, Australian National University College of Health & Medicine; 2017 [citado 23 de noviembre de 2020]. Disponible en: https://rsph.anu.edu.au/files/full_report_21019.pdf
- Societat Catalana de Medicina Familiar i Comunitària. El compromiso como médico/a de familia. [Internet]. [citado 14 de noviembre de 2020]. Disponible en: http://www.camfic.cat/docs/Demo_FullCompromis_ES.pdf
- Padilla Bernáldez J. Médico crítico: Longitudinalidad sin comunidad: suerte con el reto. [Internet]. Médico crítico. 2017 [citado 14 de noviembre de 2020]. Disponible en: http://medicocritico.blogspot.com/2017/01/longitudinalidad-sin-comunidad-suerte.html
- Padilla Bernáldez J. Accesibilidad: la necesidad de velar por el valor más desvirtuado de la Atención Primaria. AMF. 2020;16(7):382-3.
- Álvarez Montero S. Una vuelta a los valores centrales en medicina de familia. Atención Primaria. 2017;49(4):248-252.
- Gavilán E. Cuando ya no puedes más... Lecciones aprendidas. FMC. 2020;27(6):261-2.
- Simó J. Salud, dinero y atención primaria: La «serpiente» del gasto de personal también existe [Internet]. [30 de marzo de 2019] [citado 14 de noviembre de 2020]. Disponible en: http://saludineroap.blogspot.com/2019/03/la-serpiente-del-gasto-de-personal.html
- Casajuana J, Gérvas, directores. La renovación de la Atención Primaria desde la consulta. Madrid: Springer Healthcare Ibérica; 2012.
- Barber Pérez P, González López-Valcárcel B. Estimación de la oferta y la demanda de médicos especialistas. España 2018-2030. [Internet]. Universidad de Las Palmas de Gan Canaria; 2019 p. 168. Disponible en: https://www.mscbs.gob.es/profesionales/formacion/necesidadEspecialistas/doc/20182030EstimacionOfertaDemandaMedicosEspecialistasV2.pdf
- Kringos DS, Boerma WGW, Hutchinson A, Saltman RB. Building primary care in a changing Europe case studies [Internet]. The European Observatory on Health Systems and Policies; 2015 [citado 14 de noviembre de 2020]. Disponible en: http://www.euro.who.int/en/about-us/partners/observatory/publications/studies/building-primary-care-in-a-changing-europe-case-studies
- Ministerio de Sanidad, Consumo y Bienestar Social. Marco Estratégico para la Atención Primaria y Comunitaria [Internet]. Madrid: Ministerio de Sanidad, Consumo y Bienestar Social; 2019 p. 47. Disponible en: https://www.mscbs.gob.es/profesionales/proyectosActividades/docs/Marco_Estrategico_APS_25Abril_2019.pdf
- Fòrum Català d’Atenció Primària. Volem fets, no només paraules | FoCAP [Internet]. [30 de mayo de 2017] [citado 14 de noviembre de 2020]. Disponible en: https://focap.wordpress.com/2017/05/30/volem-fets-no-nomes-paraules/
- Departamento de Sanidad. Gobierno de Aragón. Estrategia de Atención Comunitaria en el Gobierno de Aragón: Atención Primaria. Zaragoza: Gobierno de Aragón; 2018.
- Morin E. Introducción al pensamiento complejo. Barcelona: Gedisa; 1995. 168 p.
Material complementario
La atención primaria que queremos y la que tenemos. Presentación de Beatriz González López-Valcárcel en el Congreso de la semFYC. [Internet.] Valencia, 2020. Disponible en: https://drive.google.com/file/d/1Hxb0iYKCC9NvFbyF0fmc70rGZClhKW3Y/view
Perspectiva de la atención primaria en los países en desarrollo, fortalezas y debilidades por fortalecer: lecciones aprendidas. Videoconferencia de Barbara Starfield en Curso Internacional de Atención Primaria. Lima, 2007. https://www.youtube.com/watch?v=mYgOF17HjVg
En esta presentación en inglés, con las diapositivas y gráficas en castellano, Barbara Starfield habla de la importancia de la APS y lo ilustra con múltiples ejemplos. Aporta estudios que avalan que los sistemas orientados a la APS tienen mejores resultados en salud (menor mortalidad infantil, mayor expectativa de vida, por ejemplo), menores costes y mayor equidad en salud (se reducen los efectos adversos de las desigualdades sociales).
La centralidad de la atención primaria hoy y mañana. [Internet.] Conferencia de Iona Heath en el décimo aniversario del FoCAP, Barcelona 2019. Disponible en: https://www.youtube.com/watch?v=mxkt_jwTOr0&app=desktop
Iona Heath explica cómo la relación personal entre el médico de familia y el paciente es clave para los efectos beneficiosos de la APS, ya que se hace una medicina basada en cada persona y no en las enfermedades. Esta visión generalista se complementa con la visión especializada, pues ambas se necesitan para funcionar eficazmente. Aborda también las implicaciones políticas de la asistencia sanitaria y de la APS. Desde cómo la industria médica ha convertido la prevención y la enfermedad en oportunidades de negocio a cómo las desigualdades sociales empeoran la salud de las clases más desfavorecidas. Esto coloca a los profesionales en una difícil situación, ya que son a la vez víctimas y responsables. En esta situación, es un deber de la APS dar a conocer lo que está pasando.
La atención primaria hecha historia. Selección de fotografías. Atención primaria de salud en los cinco continentes.[Internet.] Disponible en: https://docs.google.com/presentation/d/1wQZxYDpKA7bf3IdI9pQqUSnY2bDkrpv7m6yELEee2Og/edit#slide=id.p




Adela 03-08-21
Creo que esta especialidad nuestra es preciosa. Para mi la mejor que se puede ejercer. Pero nos queda mucho por luchar y mucho por entender a los gerentes, consejeros y demás políticos. Yo soy una de los muchos médicos en España que tras años de ejercicio, en esta especialidad, en zona rural, he tenido que renunciar a ello, por haber causado esto un gran deterioro en mi salud. Yo tire la toalla, pero espero que como se dice en el articulo el cambio llegue. Gracias
Lucía 18-03-21
Como R4 que en escasos 2 meses comenzará su andadura sin red en esta especialidad tan bonita... me ha parecido un artículo imprescindible, ameno e interesante. Enhorabuena
Amf 08-03-21
Muchas gracais, los enlaces ya funcionan correctamente.
Pilar 07-03-21
No es posible acceder a algunos de los enlaces, podéis revisarlos ? gracias
Pilar 03-03-21
Un texto muy interesante, el libro recomendado de J. Berger una delicia y me falta acceder al material complementario que tiene muy buena pinta. Gracias