Sospecha y definición
En la práctica clínica se debe sospechar síndrome de fibromialgia (SFM) en toda mujer de entre 30 y 55 años de edad con hipersensibilidad al dolor y dolor generalizado, insomnio y fatiga de más de 3 meses de evolución en la que no hay causa aparente que lo justifique, habiéndose descartado enfermedades reumatológicas, artrosis generalizada, problemas estructurales de la columna, enfermedades sistémicas o toma de fármacos que producen dolor1,2.
El SFM es una enfermedad reconocida por la Organización Mundial de la Salud (OMS) desde 1992, recogida con el diagnóstico M79.7 en la Clasificación Internacional de Enfermedades (ICD-10-CM) y con el X33.X8a en la clasificación de la Asociación Internacional para el Estudio del Dolor (IASP, 1994). El SFM es un problema de salud de causa desconocida y fisiopatología incierta que afecta principalmente a las mujeres, es la causa más frecuente de dolor crónico y se caracteriza por hipersensibilidad al dolor, alodinia, dolor generalizado, centralizado y multifocal, acompañado de fatiga, insomnio y sueño no reparador, alteraciones cognitivas y del estado de ánimo, hipersensibilidad a estímulos externos, comorbilidad prácticamente en todos los órganos y sistemas, e incapacidad para realizar las actividades diarias normales. Es el síndrome reumatológico con mayor presencia concomitante de depresión, en la mayoría de los casos, reactiva a problemas clínicos no resueltos1-4.
La prevalencia es similar en diferentes países, culturas y grupos étnicos; no se ha demostrado que sea mayor en países industrializados. En España, se estima una razón de 21 mujeres por 1 hombre, con una prevalencia en las mujeres del 4,2%, lo que supone más de un millón de afectadas1,3,4. Es más frecuente en mujeres de 30 a 55 años de edad, pero también puede afectar a niños, adolescentes y ancianos. Pese a su reconocimiento, persisten controversias respecto al diagnóstico y tratamiento del SFM, lo que produce, en muchos casos, una inadecuada atención, deambulación de las pacientes entre servicios y profesionales que condiciona un empeoramiento de los síntomas y del sufrimiento, y sobremedicalización1-4.
Repercusión clínica y social
Numerosas investigaciones demuestran costes elevados asociados al SFM (similares a los de la artritis reumatoide) con gran impacto negativo sanitario, emocional, intelectual, familiar, laboral y social de las pacientes y de su calidad de vida. Sin embargo, continúa habiendo barreras que dificultan o retrasan el diagnóstico (latencia media para su diagnóstico superior a 6 años) y el abordaje terapéutico adecuado1-4.
El SFM es un verdadero problema de salud pública por su elevada prevalencia, comorbilidad y coste sanitario, y, a pesar de que puede ser invalidante, es uno de los síndromes crónicos peor reconocidos1-3. Es habitual el escepticismo de algunos médicos, que no creen que exista (como si fuera un tema de creencias y no de conocimientos), que la desconocen, que no saben cómo manejarla o que, como no encuentran resultados positivos, evitan a estas pacientes o las remiten a otros especialistas3,5. Por otro lado, no es raro etiquetar a un paciente con dolor crónico relacionado con artrosis, problemas estructurales de columna, hipotiroidismo o dolor por fármacos de SFM sin serlo, lo que dificulta un abordaje adecuado de la enfermedad de base y complica la vida de estas pacientes, condicionando yatrogenia.
A menudo, la atención sanitaria actual a las mujeres con SFM provoca una situación de menosprecio, tratándolas de simuladoras y trastornadas, o creyendo que buscan obtener ganancias secundarias. Como consecuencia de ello, las pacientes se sienten injustamente tratadas, en un estado de queja continua y de ansiedad crónica al no ver resueltas sus demandas, lo que repercute negativamente en la enfermedad, aumenta el dolor y el sufrimiento, y empeora el pronóstico1,3,5,6.
Gravedad del síndrome de fibromialgia y pronóstico
La gravedad del SFM está en relación con los factores estresantes que afecten a las pacientes, con la comorbilidad general y con los tratamientos que toman para otros problemas de salud. El SFM presenta una hipersensibilidad al dolor, lo que provoca que, ante cualquier problema estructural de columna, artrosis, traumatismos o enfermedad reumatológica concomitante que padezca la paciente, el dolor sea mucho más elevado, empeorando toda la clínica del SFM. Los estresores externos físicos, psicológicos, emocionales, laborales, ambientales, familiares, visuales, olfatorios y auditivos también serán condicionantes de la gravedad y pronóstico de la enfermedad. Todos los fármacos que tomen por otros problemas de salud que alteren el sueño, produzcan dolor osteomuscular o de cabeza, distonía o fatiga empeorarán la enfermedad1.
La falta de reconocimiento de la enfermedad, la incomprensión y el rechazo que sufren estas pacientes a nivel asistencial, familiar, laboral y social condiciona un número importante de emociones negativas (frustración, miedo, ira, irritabilidad, asco) que actúan sobre la propia enfermedad empeorando el dolor, la fatiga y el insomnio, y condicionando aislamiento social e ideas de suicidio1,7. Las pacientes con SFM son particularmente propensas al suicidio, en términos de ideación, intento, riesgo y eventos, lo que justifica una evaluación preventiva de su estado de salud mental. La ideación suicida en pacientes con SFM está estrechamente relacionada con la depresión comórbida, la ansiedad y un mayor impacto de la enfermedad en la vida diaria. Estas pacientes sufren un alto grado de ira interna (desazón, dolor moral, resentimiento) que predice un aumento del dolor en su vida cotidiana7-9. Además, la gravedad de la enfermedad se ha relacionado con otros aspectos psicológicos, como son el sentido alto del catastrofismo y la mente dispersa1,2.
Además, conocer el diagnóstico, evitar la polimedicación, buscar ayuda cuando se necesita, realizar ejercicio físico y encontrar el equilibrio adecuado entre actividad y descanso son factores de buen pronóstico. La depresión, la historia personal de abusos, el sentido del catastrofismo y la somatización excesiva son los factores con mayor impacto negativo en el pronóstico. Los mensajes que recibe la paciente del profesional tienen un impacto importante en el pronóstico de su enfermedad, por lo que, en parte, la mejoría de la clínica y de la calidad de vida están condicionadas por el tipo de relación médico-paciente1,2,10,11.
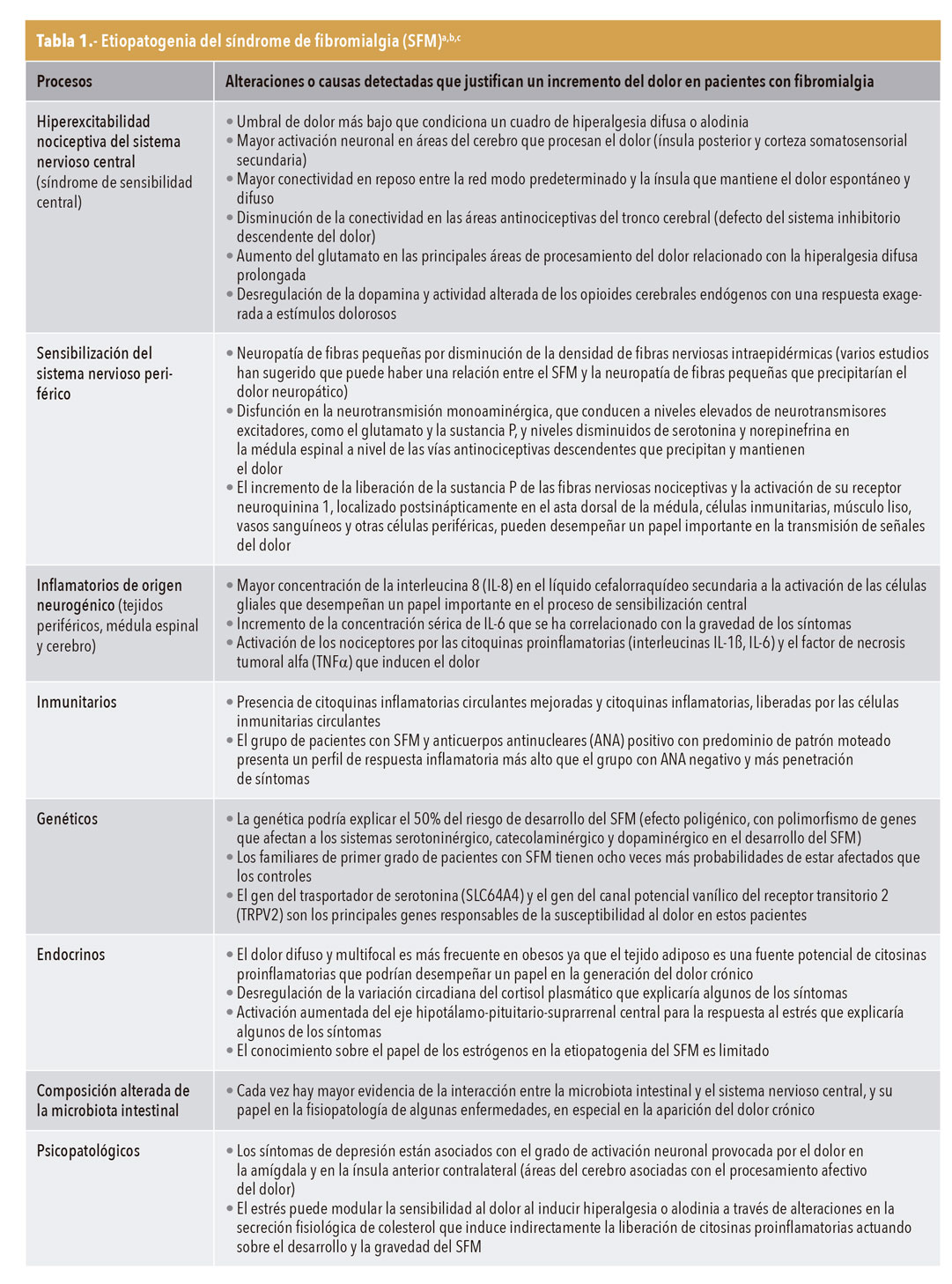
Etiopatogenia
No está claramente definida, pero se considera multifactorial y combina factores genéticos y epigenéticos que condicionan una alteración persistente en la regulación del dolor y una hiperexcitabilidad nociceptiva central. El conocimiento de los mecanismos fisiopatológicos tiene gran trascendencia ya que legitima el SFM como una enfermedad física, permite un mejor abordaje terapéutico e invalida la creencia de que es un síndrome subjetivo1,12-14. Mediante técnicas de imagen de alta resolución, se ha demostrado esta amplificación del dolor en el sistema nervioso central (SNC) y se han observado anormalidades en el procesamiento del dolor a nivel periférico en el sistema simpático y en el sistema estrés-respuesta (eje hipotálamo-hipófisis-adrenal). El riesgo de padecer SFM responde a múltiples factores, entre los que destacan el ser mujer, la agregación familiar y el estrés emocional. La tabla 1 recoge los principales mecanismos y los factores que se han relacionado con la presencia de SFM1,12-14.
Clasificación
Aunque el SFM se considera una condición heterogénea, y no existe una tipología de subgrupo generalmente aceptada, se ha intentado clasificar según el impacto que tiene sobre las actividades de la vida diaria y la funcionalidad mediante el cuestionario Fibromyalgia Impact Questionnaire en distintos grados de gravedad de la enfermedad. Esta clasificación puede ser útil para tomar decisiones terapéuticas de forma puntual, pero es poco realista por las variaciones a las que están sometidas las pacientes a diario relacionadas con factores externos estresantes que modifican en gran medida la penetración de los síntomas10,15.
Las clasificaciones que han estratificado esta enfermedad en: a) SFM sin procesos asociados; b) acompañada de otras enfermedades reumatológicas o autoinmunitarias; c) con trastornos psiquiátricos graves, y d) SFM simulado, no se sustentan científicamente ni por la bibliografía publicada, ni por la etiopatogenia de la enfermedad, y han sido perversamente utilizadas por la inspección médica para encuadrar el SFM como una enfermedad psicosomática1,10,16,18.
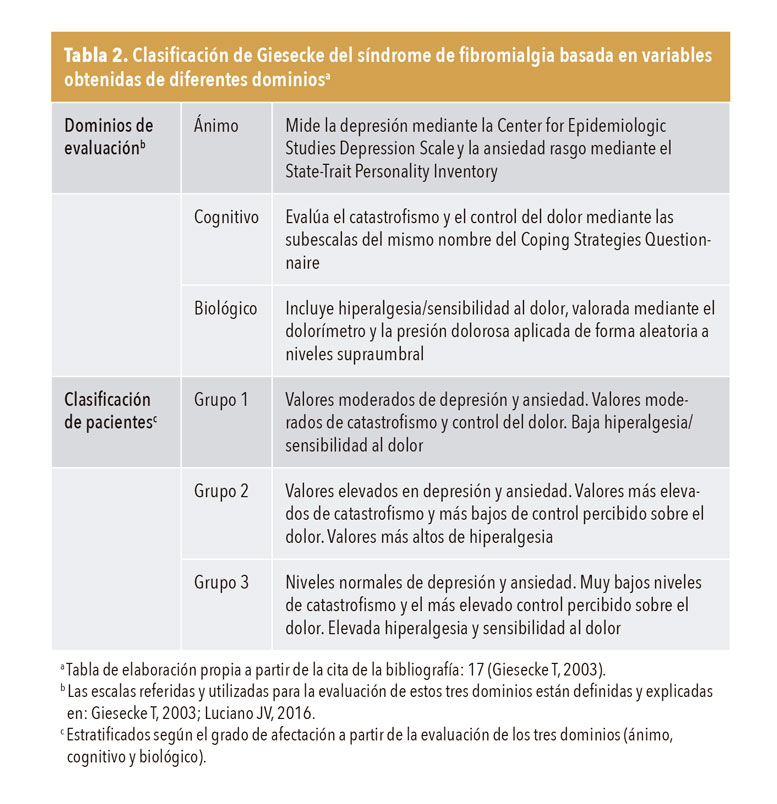
La clasificación que tiene en la actualidad más respaldo científico y aplicación práctica en la clínica es la de Giesecke (2003), resumida en la tabla 2. Otros autores, siguiendo la clasificación de Giesecke, identificaron tres perfiles de pacientes con SFM que explicarían su heterogeneidad y podrían ayudar a diseñar intervenciones personalizadas: a) perfil funcional (28,1%), definido como sensibilidad moderada, angustia y dolor catastrófico y asociado con menor deterioro; b) disfuncional (45,6%), definido por hipersensibilidad, angustia y catastrofización del dolor, y c) altamente disfuncional y angustiado (26,3%), caracterizado por una ternura elevada y una angustia y catastrofismo extremadamente altos17,18. En la actualidad, el SFM se clasifica con una escala de gravedad de los síntomas1,2 (tabla 3).
Diagnóstico
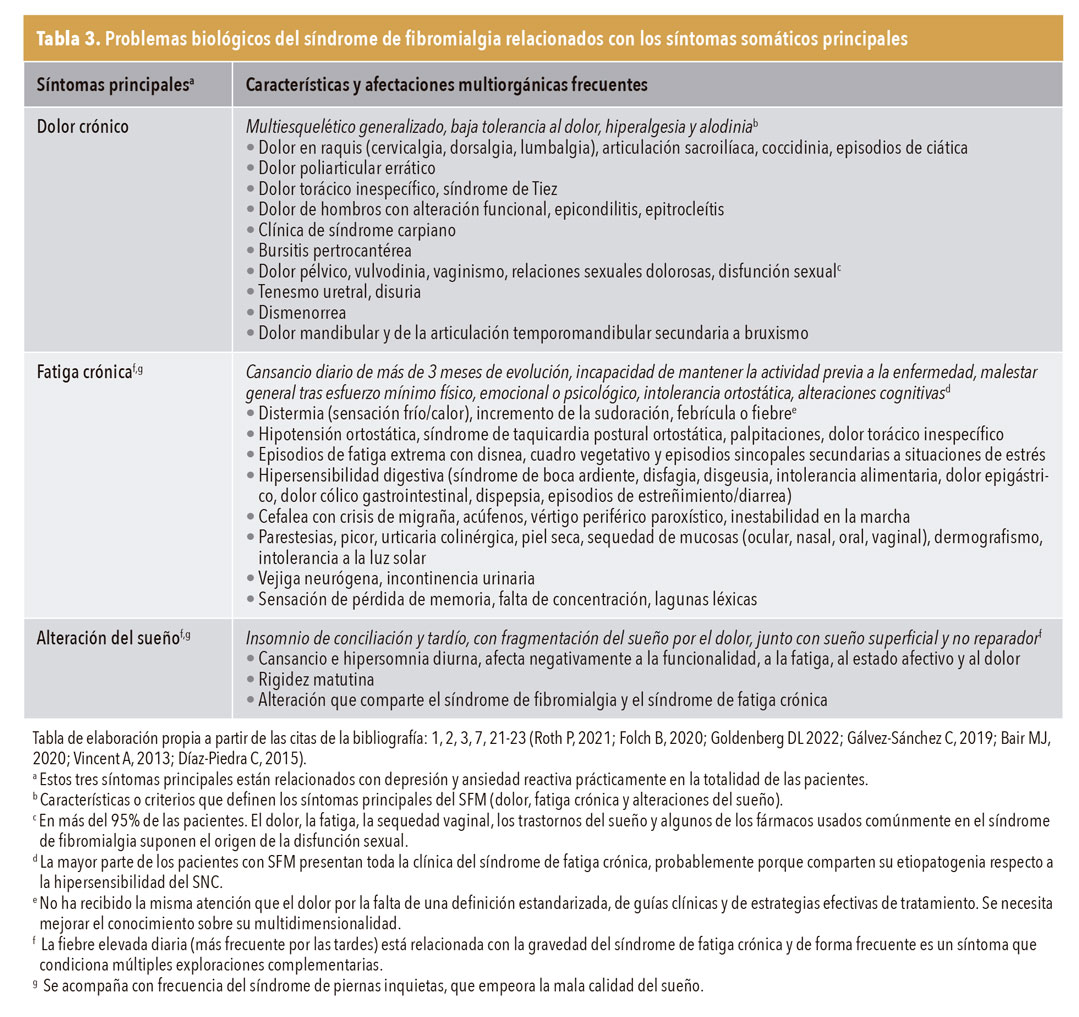
El diagnóstico del SFM es clínico; una anamnesis detallada, una exploración física completa y una analítica básica (hemograma, proteína C reactiva, velocidad de sedimentación globular, hormonas tiroideas, parathormona, calcio iónico, colecalciferol y enzimas musculares) son suficientes para identificar a las enfermas; no existe un marcador biológico, test analítico o radiológico que pueda confirmarlo. El diagnóstico se basa en explorar y documentar una serie de síntomas subjetivos y descartar otros problemas de salud que podrían explicar esos síntomas. Los síntomas centrales (dolor generalizado, fatiga y alteraciones del sueño) se dan en el 100% de las pacientes durante al menos 3 meses y no pueden ser explicados por ninguna otra causa. Más allá de la analítica propuesta, no son necesarias más exploraciones complementarias si se cumplen los criterios de SFM y se excluye cualquier otro problema de salud o medicamentos que estén condicionando la clínica. Las tablas 3 y 4 recogen todos los problemas de salud, biológicos, psicológicos y emocionales relacionados con estos síntomas que caracterizan a esta enfermedad como un proceso sindrómico con afectación multiorgánica1,2,10,19-21.
Dolor. Se caracteriza por dolor, de más de 3 meses de evolución, generalizado, difuso o multifocal, que no se puede explicar por lesión traumática, neurológica ni inflamatoria. El dolor es predominantemente muscular, aunque a veces puede existir dolor articular y de raquis, pero sin sinovitis, puede darse en cualquier localización y exacerbar el dolor de pequeñas lesiones. Es muy común que el paciente cuente que siente dolor ante estímulos que no deberían causar dolor (alodinia)1,2,4,10,19-21.
Fatiga. Presente en más del 98% de las pacientes, es el síntoma asociado más común y puede ser más incapacitante que el dolor. Su repercusión multiorgánica es, en muchas ocasiones, la principal causa de incapacidad de estas pacientes y el motivo por el que son remitidas a múltiples especialistas1,2,4,10,19-22.
Alteraciones del sueño. Se dan prácticamente en todos los pacientes y, en ocasiones, se manifiestan años antes de la aparición del dolor. Se caracteriza como insomnio de conciliación y tardío, con fragmentación del sueño por el dolor, junto con sueño superficial y no reparador. El sueño fragmentado es el que tiene una repercusión más negativa sobre la intensidad del dolor y de la fatiga1,2,4,10,19-23.
Síntomas psicológicos, psiquiátricos y cognitivos. Los constructos psicológicos determinan en gran medida el impacto y la evolución de la enfermedad, y habitualmente son reactivos a problemas clínicos no resueltos y a un sufrimiento multicausal no abordado terapéuticamente. La depresión y la ansiedad están presentes en más del 90% de las pacientes y normalmente coexisten con diferentes grados de penetración. Otras afecciones psicológicas y emocionales frecuentes en las pacientes con SFM están recogidas en la tabla 41,2,4,7,10,19-21.
Enfermedades asociadas. Es habitual la asociación con el síndrome químico múltiple como expresión de la hipersensibilidad del SNC, que se precipita con la exposición al ruido, a la luz blanca, y a olores fuertes o contaminantes, y que se manifiesta por un incremento del dolor y la fatiga, cuadro vegetativo y mal estado general. El 10-30% de las pacientes con artrosis, artritis reumatoide y lupus eritematoso sistémico presenta SFM, lo que obliga a realizar una anamnesis y exploración detallada. Problemas de salud como la hipovitaminosis D, la obesidad, el hipotiroidismo, la apnea obstructiva del sueño o el síndrome de piernas inquietas puede exacerbar los síntomas del SFM y, en ocasiones, complica el diagnóstico y el tratamiento1,2,10,21.
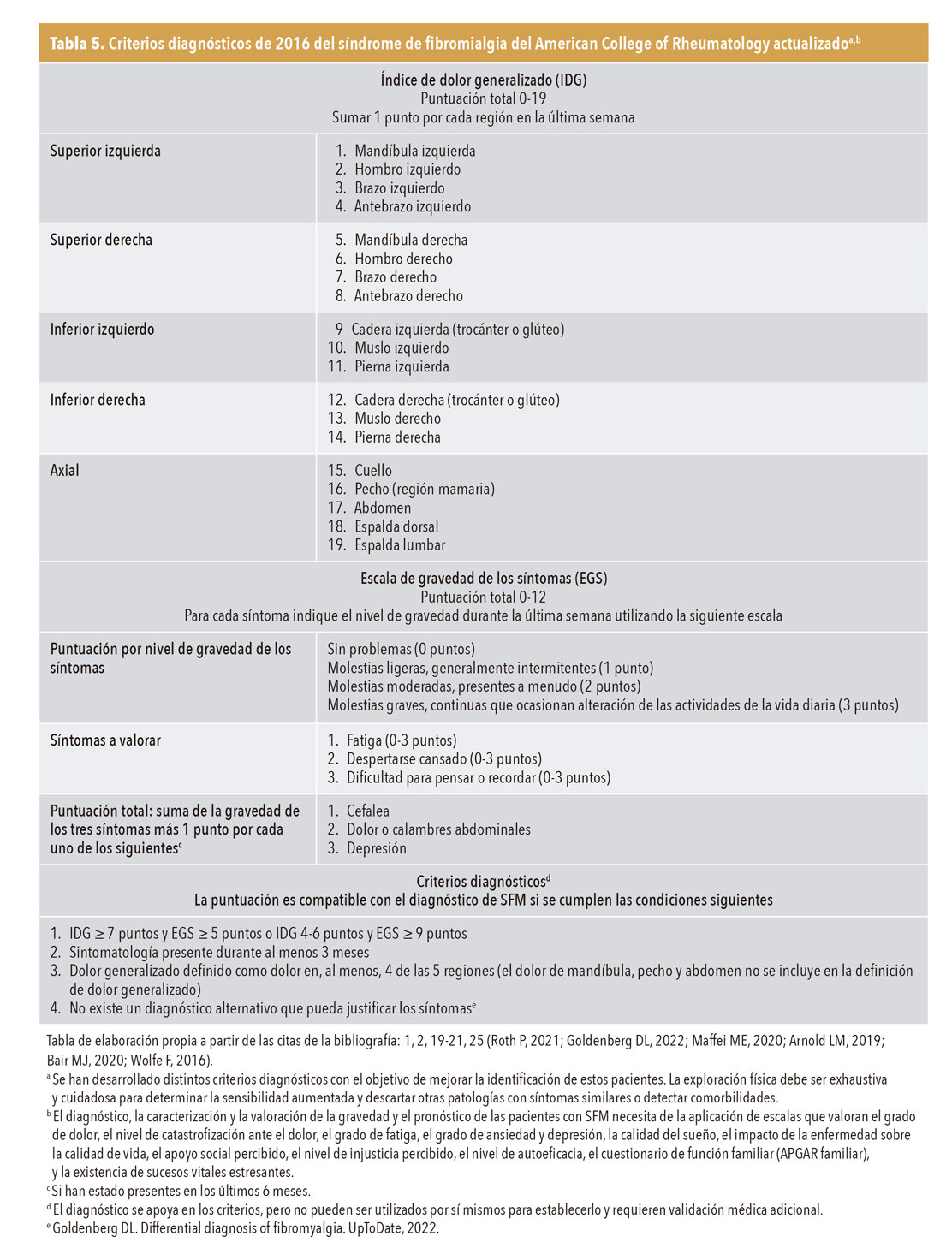
Criterios diagnósticos. En la actualidad se conoce que la exploración de los puntos dolorosos (tender points), que estableció el Colegio Americano de Reumatología (ACR) como criterio diagnóstico en 1990, da lugar a un número importante de falsos positivos y no es útil en la práctica clínica, por lo que no debería utilizarse como criterio diagnóstico1,2,25. Desde 2010, la ACR redefine los criterios diagnósticos e incluye los síntomas asociados que constituyen el síndrome (problemas cognitivos y síntomas somáticos, como la fatiga y las alteraciones del sueño), excluyendo la exploración de los puntos dolorosos para establecer el diagnóstico. Las modificaciones de 2011 y la de 2016 de la ACR definen los criterios diagnósticos del SFM por la detección de síndromes regionales de dolor, y para su diagnóstico debe haber dolor en 4 de las 5 regiones, sintomatología durante al menos 3 meses con una intensidad similar y no existir un diagnóstico alternativo que los justifique. Los criterios combinan un índice de dolor generalizado (IDG) y una escala de gravedad de los síntomas (EGS) (tabla 5)1,2,20,21,25,26.
Diagnóstico diferencial. El diagnóstico diferencial del SFM es amplio y complejo, ya que son muchas las enfermedades y síndromes que pueden cursar con síntomas o signos semejantes al SFM. Además, no hay que olvidar que los medicamentos son los verdaderos simuladores de enfermedades y que el dolor producido por tratamientos crónicos con fármacos como las estatinas o bifosfonatos puede confundirse con el SFM1,2,20,21,26,27. La tabla 6 muestra los problemas de salud más frecuentes con los que se debe hacer el diagnóstico diferencial.
Algoritmo diagnóstico. Ante la presencia en la consulta de una mujer de entre 30 y 55 años de edad, con clínica que incluya los síntomas centrales (dolor, fatiga e insomnio de más de 3 meses de evolución), se tendría que hacer una anamnesis detallada para centrar el diagnóstico del SFM y excluir otras enfermedades o medicamentos responsables de esta clínica. Para el diagnóstico de certeza, habría que aplicar los criterios diagnósticos reflejados en la tabla 5 y descartar otros problemas de salud que pueden ser concomitantes del SFM o enmascarar su diagnóstico (tabla 6).
Criterios de derivación a otros especialistas
El SFM debe ser diagnosticado y tratado en Atención Primaria (AP) como todos los procesos crónicos que requieren abordaje biopsicosocial, sin necesidad de otros especialistas para la confirmación diagnóstica ni el seguimiento. En situaciones en las que existan dudas diagnósticas, problemas de salud concomitantes que necesitan de pruebas especiales o comorbilidad psiquiátrica grave debería remitirse al especialista correspondiente sin alterar el vínculo del paciente con AP1,2,10.
Tratamiento no farmacológico y farmacológico
El tratamiento individualizado es una consideración importante, ya que existen diferentes subgrupos de pacientes con SFM con distintas características clínicas. Aunque la mayoría de las veces el enfoque terapéutico del SFM por los profesionales sanitarios es inevitablemente empírico, es deseable un enfoque basado en la evidencia, crear una fuerte alianza con el paciente y formular objetivos de tratamiento compartidos y realistas en los que se tengan en cuenta las recomendaciones generales y las limitaciones del tratamiento1,2,10,19,21,28-30.
Recomendaciones generales para el tratamiento del SFM en AP,1,2,10,27,28: a) los profesionales deben estar formados en el conocimiento de la enfermedad; b) el tratamiento debe ser individualizado. El manejo ideal incluye medidas no farmacológicas y farmacológicas dentro de un enfoque multimodal centrado en el paciente y el autocuidado, reconociendo el beneficio modesto de la medicación; c) el fomento de un estilo de vida saludable y el ejercicio físico terapéutico, abordar falsas creencias respecto al dolor, fomentar la autoeficacia y realizar educación en neurociencia del dolor influyen favorablemente en los resultados; d) el ejercicio aeróbico, el tratamiento multidisciplinar que incluya intervención psicológica, la educación y la medicación son los pilares básicos del tratamiento; e) se deben desarrollar equipos de trabajo multidisciplinares formados por profesionales de la salud con experiencia en educación sanitaria, de fisioterapia, psicología, expertos en terapia cognitivo conductual, de enfermería y de trabajo social; f) aplicar el método clínico centrado en el paciente y la medicina narrativa (MN); g) la empatía es el eje central sobre el que debe girar la entrevista clínica. Los profesionales deben mostrarse empáticos, abiertos y respetuosos, no demostrar actitudes negativas y practicar la toma conjunta de decisiones para evitar el peregrinaje de médico en médico y el sentimiento de injusticia; h) las metas planteadas con el tratamiento deben ser la mejora de la calidad de vida, el mantenimiento de la funcionalidad y la reducción de la sintomatología; i) para un buen control del SFM, es imprescindible evitar fármacos para otros problemas de salud que padezcan los pacientes (acúfenos, dispepsia, vértigo, hipertensión, depresión...) que produzcan dolor muscular o articular, distonía, alteración del sueño o fatiga; j) es imprescindible en cada visita descartar que la alteración del dolor, la fatiga o el sueño estén relacionados con el efecto adverso de algún medicamento nuevo, y k) durante el seguimiento se recomienda evaluar la aceptación de la enfermedad, el nivel de catastrofismo, los efectos secundarios de los fármacos, la adherencia terapéutica, incluyendo el ejercicio físico, la eficacia de las recomendaciones generales y farmacológicas, las situaciones vitales estresantes, y enfatizar los resultados positivos conseguidos.
Factores limitantes de la eficacia del tratamiento12,10,29: a) falta de reconocimiento de la enfermedad por el profesional sanitario; b) falta de adherencia a las recomendaciones terapéuticas por las pacientes; c) problemas familiares, sociales, económicos y laborales que condicionan situaciones de estrés, y d) barreras que dificultan a las pacientes cumplir las recomendaciones sobre ejercicio físico y cambios de vida saludable.
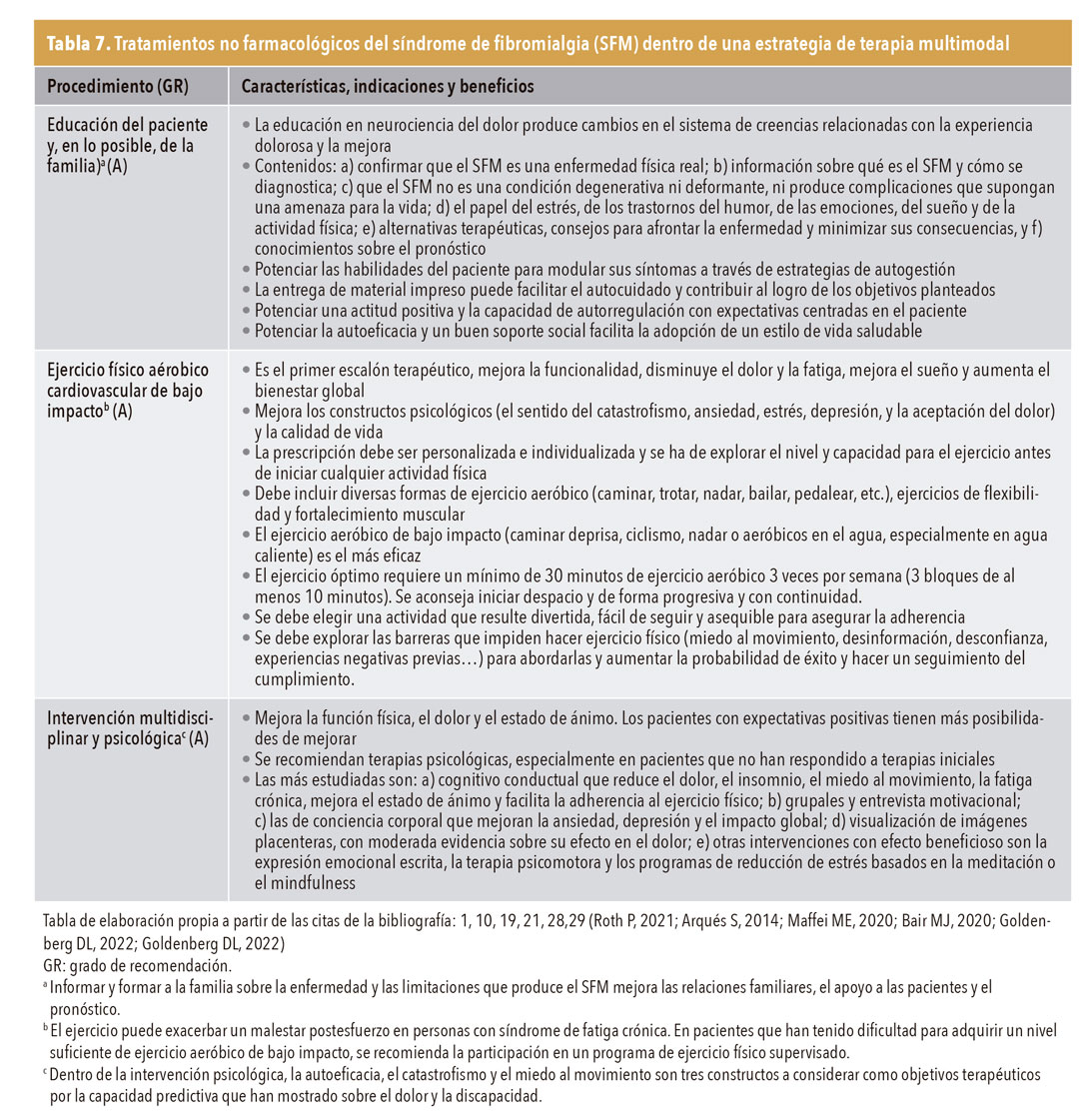
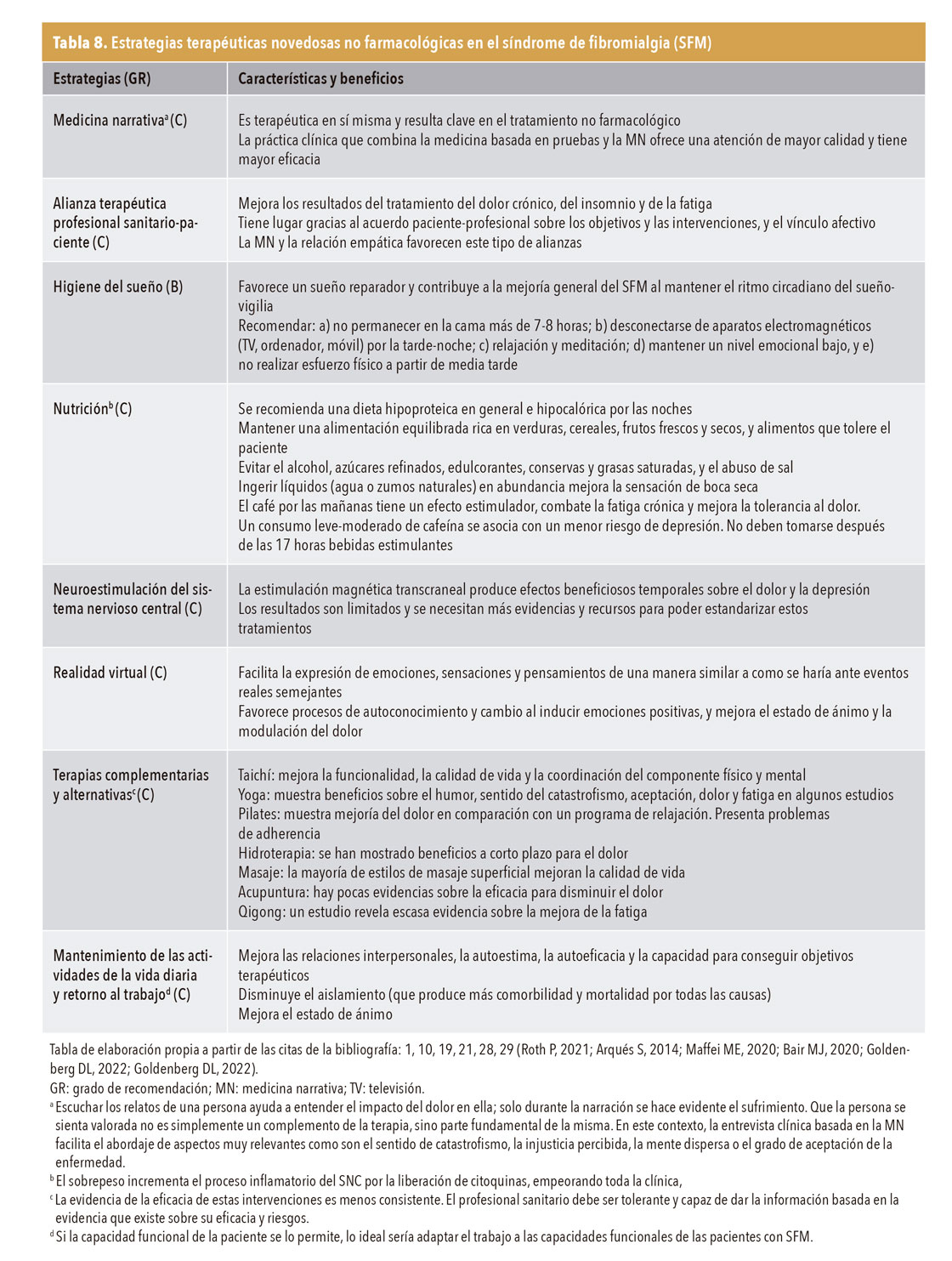
Tratamiento no farmacológico. Las tablas 7 y 8 recogen las terapias no farmacológicas que pueden ayudar a mejorar los síntomas principales, la calidad de vida y la funcionalidad de las pacientes. Las más eficaces son la educación, el ejercicio físico aérobico, y la intervención multidisciplinar1,2,19,21,28,29.
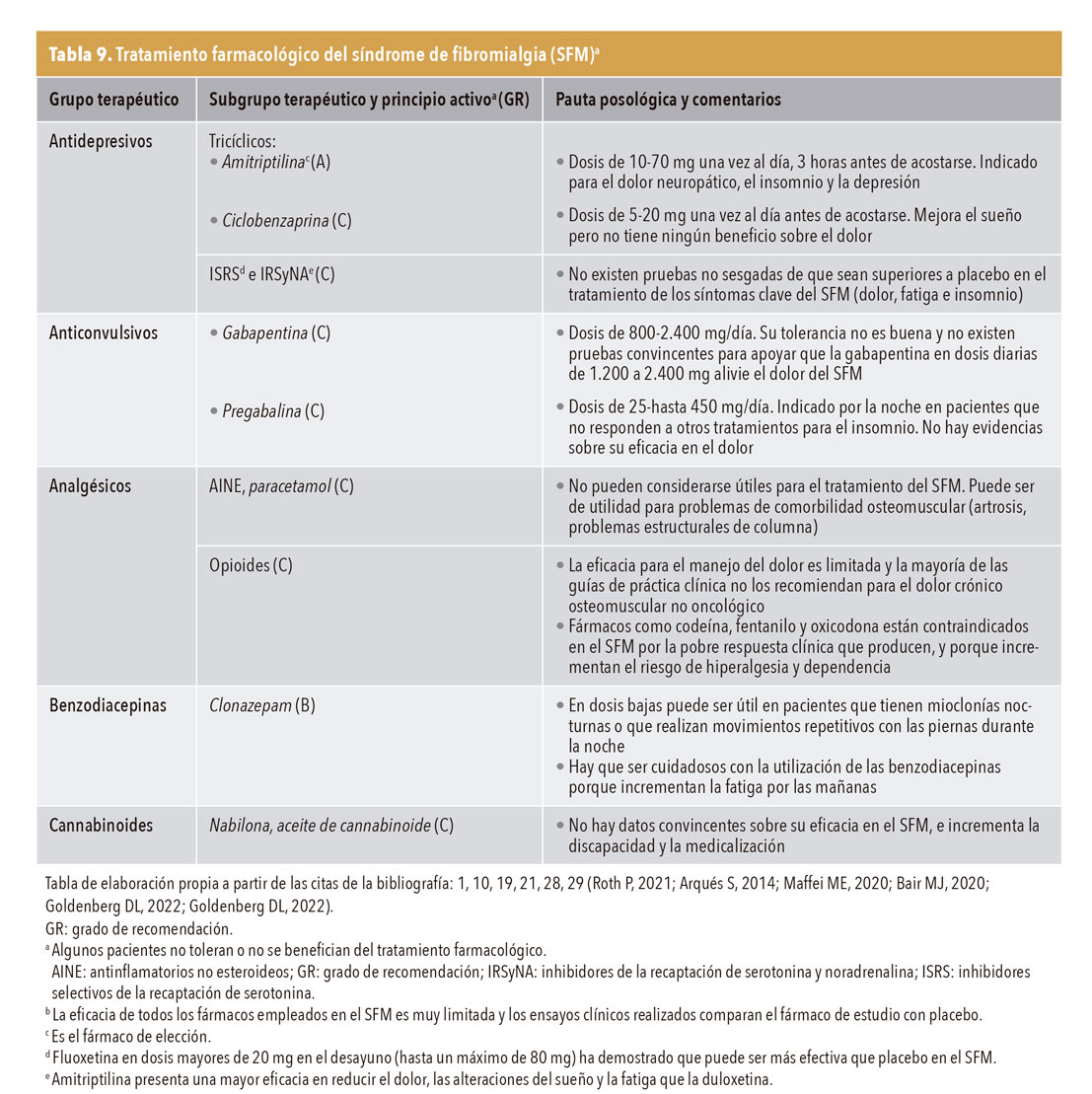
Tratamiento farmacológico. Tiene un papel de apoyo en el manejo de síntomas, aunque no hay ningún fármaco aprobado por la Agencia Española de Medicamentos y Productos Sanitarios con indicación específica para el SFM. Los fármacos deben iniciarse en dosis bajas y ajustar la pauta posológica de forma gradual, evaluando periódicamente la eficacia, las interacciones entre medicamentos, y los efectos adversos1,2,19,21,28,29. Algunos efectos adversos pueden confundirse con síntomas del SFM; la fatiga puede ser agravada por benzodiacepinas o betabloqueadores; la depresión, por opioides; síntomas gastrointestinales, por opiáceos, antinflamatorios no esteroideos (AINE) o antidepresivos, y los trastornos del sueño pueden empeorar por opiáceos y antidepresivos1. La tabla 9 recoge los fármacos recomendados en ensayos clínicos para el tratamiento del SFM. Según la evidencia actual, es probable que exista una asociación entre la deficiencia de vitamina D y la fibromialgia en un gran subgrupo de pacientes, aunque es difícil establecer la causalidad primaria; de la misma forma, aunque no hay evidencias claras del beneficio de los suplementos de vitamina D en mujeres con SFM, parece recomendable analizar periódicamente los niveles en sangre de vitamina D en estas pacientes y dar suplementos en aquellas que estén por debajo de las cifras normales31.
Consideraciones finales
El SFM es un problema de salud pública, al que se le ha prestado poca atención, con un enorme coste económico y de recursos sanitarios, que produce un enorme sufrimiento a más de un millón de mujeres en España1,3,4. El manejo óptimo del SFM pasa por una actualización y mejora en la gestión clínica de las mujeres que presentan este problema de salud, lo que supone más tiempo en la consulta para poderlas atender, grupos multidisciplinares que den respuesta a las necesidad clínicas de las pacientes y más concienciación y conocimientos de su abordaje por parte de los profesionales sanitarios1,3.
La clave para que las mujeres que padecen el SFM mejoren de su situación clínica pasa por que los profesionales sanitarios de AP reconozcan sus problemas de salud, realicen una atención sanitaria respetuosa y un abordaje adecuado que les permita a las pacientes disminuir su sufrimiento, mejorar su calidad de vida y facilitar su integración familiar, laboral y social1,3,6,10.
Cuaderno del médico de familia
Agradecimientos
Dedicado a las más de 6.000 mujeres con SFM con las que hemos compartido años de vida profesional y personal, y a todas las personas que han creído en ellas y han estado a su lado.









Luis Andres 04-12-22
Muchísimas gracias por el artículo. Extenso y actualizado. Dos sugerencias. Creo que en la tabla 2 hay un error o en el texto cuando habla de la tabla 2, concretamente en el tipo c) que se definen de manera distinta. En el texto, justo después de esto decís que actualmente se clasifica por una escala de gravedad de síntomas y dirigís a las tabla 3 pero la tabla no habla de clasificación. Finalmente, agradecería que aportaseis recursos para realizar la educación en neurociencia del dolor ya que me parece fundamental. Muchas gracias por vuestro texto
Ignacio 25-10-22
Hola, siento discrepar con el enfoque de la fibromialgia y por lo tanto del artículo, somos muchísimos médicos de familia que pensamos que hemos etiquetado como enfermedad un síntoma propio de trastornos del ánimo y por lo tanto el enfoque diagnóstico y sobre todo del tratamiento, desde mi punto de vista, está tremendamente medicalizado con ninguna eficacia.
Marta 24-10-22
Hola, acabo de recibir la revista y he leído vuestro artículo sobre el síndrome de fibromialgia. Os felicito por poner en valor esta patología que tanto está afectando a muchísimas personas y deteriorando gravemente en muchísimos casos su calidad de vida. Os felicito también porque resaltáis mucho el valor de poner la atención centrada en la persona, y desde ahí establecer el abordaje de esta patología. Pero he echado en falta que habléis del nuevo paradigma en el abordaje sobre patologías con dolor crónico sin daño orgánico (fibromialgia, migraña, lumbalgia crónica…) que se está empezando a extender. Habéis mencionado en el tratamiento la importancia de realizar educación en neurociencia del dolor, pero no habéis aportado nada de información al respecto. En que consiste, que es eso. No habéis puesto una sola referencia bibliográfica sobre ello. Acaba de tener lugar en Valladolid este fin de semana el 1 congreso internacional de afrontamiento activo del dolor crónico, y ahí han estado reunidos muchos de los investigadores en neurociencia que en la actualidad están aportando mucha luz y esperanza para poder aliviar y tratar a este y otros padecimientos en que el dolor crónico son el eje. Entre otras muchas cosas, se ha explicado en este congreso como está funcionando en Valladolid, dentro de la sanidad pública, la unidad pionera (única en todo el estado español) de afrontamiento del dolor crónico, basadas sus estrategias en los avances que la neurociencia lleva ya años difundiendo, pero que, como todo cambio, cuesta que vaya calando entre los profesionales de la salud y de rebote, en la sociedad en general. Marta Barrena. Médica de familia , Bizkaia
Ma. Jesus 19-10-22
Buenos días ; Les felicito por su trabajo, pero me surge una duda si la amitriptilina no es eficaz, ¿asocian fármacos, como la Fluoxetina con o sin retirada amitriptilina? . Estoy interesada en las asociación farmacológica mas efectiva y menos dañina . Gracias .
Amf 13-10-22
Añadida la tabla 9. Muchas gracias
María 13-10-22
Buenos días, Interesante trabajo sobre la fibromialgia y todos los aspectos conocidos al respecto al día de hoy. El articulo, en la seccion de tratamiento farmacologico, hace referencia a la tabla 9, pero esta no consta en el mismo, ¿podrían incluirla? Gracias