| Situación clinica |
|---|
|
Julián tiene 72 años. Jubilado de una empresa siderúrgica. Es hipertenso desde hace 9 años, tiene una glucemia basal alterada y esteatosis hepática. Ingesta enólica de 40 g de etanol al día. Ex fumador. Acude a la consulta por disnea de 3 semanas de evolución; al principio se desencadenaba solo con esfuerzos, pero se ha hecho más intensa los últimos 2 días incluso al realizar actividades que antes no le suponían ninguna limitación. Se nota más cansado, aunque lo atribuye a que no duerme bien por la aparición de tos cuando está acostado. |
¿Qué debo plantearme?
La insuficiencia cardíaca (IC) es un síndrome clínico complejo causado por una gran variedad de enfermedades estructurales o funcionales del corazón que menoscaban la capacidad ventricular, desarrollando síntomas específicos como la disnea y la fatiga, y signos (edema, estertores). Conduce a una menor esperanza de vida. Constituye un problema de magnitud creciente debido, en parte, al envejecimiento de la población, puesto que la prevalencia es mayor en personas ancianas, pero también a la mayor supervivencia de los pacientes con cardiopatía isquémica y al mejor tratamiento de los pacientes con IC.
La forma clínica más común de IC es la insuficiencia cardíaca crónica, cuya evolución natural comprende un lento y progresivo deterioro de la función ventricular que con frecuencia se acompaña de episodios de desestabilización que pueden precisar ingreso hospitalario. En la presentación crónica, la fatiga, la anorexia y los edemas son más prevalentes que la disnea.
En el estudio PRICE se encontró una prevalencia del 6,8% en mayores de 45 años, con porcentajes crecientes hasta el 16% en mayores de 75 años1,2.
El diagnóstico de la IC sigue basándose en la historia clínica, el examen físico y los exámenes complementarios adecuados; aunque definir esta entidad sustentándose en criterios clínicos no es sencillo. Una aproximación es la empleada en el estudio Framingham3,4 (tabla 1), utilizado en determinados estudios. El diagnóstico para la Sociedad Europea de Cardiología (ESC, por sus siglas en inglés) implica que los pacientes presenten síntomas y signos típicos de IC, junto con evidencia objetiva de anomalía estructural o funcional del corazón en reposo. En este último punto es importante destacar el término «anomalía funcional» ya que incluye a los pacientes con IC con fracción de eyección (FE) normal > 50%, sinónimo para otros autores de disfunción diastólica (anormalidad en el llenado ventricular); se trata de un término controvertido ya que su definición no es universalmente aceptada.
Según la ESC, las causas más comunes de IC se producen por la pérdida de músculo cardíaco (como la cardiopatía isquémica), por el aumento de resistencia vascular (como la hipertensión arterial) o el desarrollo de taquiarritmia (como la fibrilación auricular). La enfermedad coronaria causa cerca del 70% de los casos de IC, el 10% corresponden a lesiones valvulares y otro 10% a miocardiopatías5.
La anamnesis es fundamental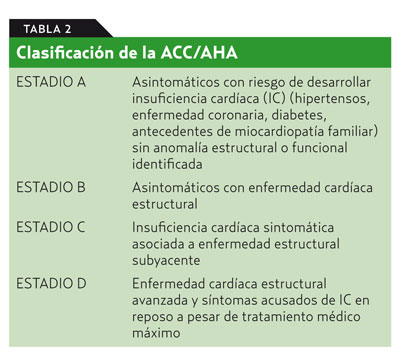
La entrevista clínica debe recoger la existencia de los síntomas predominantes en la IC (disnea, fatigabilidad o edemas), que en muchas ocasiones son difíciles de interpretar. Son hallazgos comunes en la población general y a menudo se presentan en otros procesos prevalentes (enfermedad pulmonar obstructiva crónica, insuficiencia venosa crónica, mala condición física, etc.) por lo que su especificidad es baja. En cambio, otros síntomas como la disnea paroxística nocturna o la ortopnea presentan aceptable especificidad, pero tienen escasa sensibilidad. Los antecedentes de infarto o de IC aumentan la probabilidad de esta, incluso más que otros síntomas, excepto la disnea. Teniendo en cuenta el carácter progresivo de la IC, la ACC/AHA proponen la clasificación de la tabla 2.
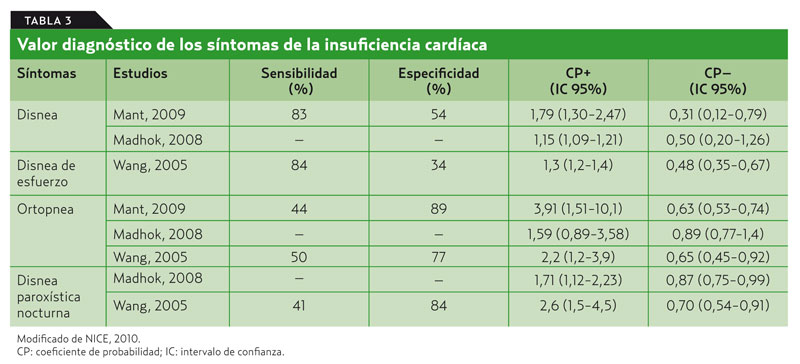
En la revisión de Mant et al.6, que analiza las características clínicas y el potencial de las investigaciones en Atención Primaria (AP) la ortopnea con especificidad alta 89% (CP : 3,91; CP–: 0,63) y el antecedente de infarto con especificidad del 89% eran los síntomas más orientadores en la sospecha de IC. Por otra parte, Madhok8, en una revisión sistemática en el ámbito de la AP, concluye que los datos de la historia clínica no son suficientes para confirmar o descartar un diagnóstico de disfunción ventricular izquierda (tabla 3).
¿La exploración física me ayuda?
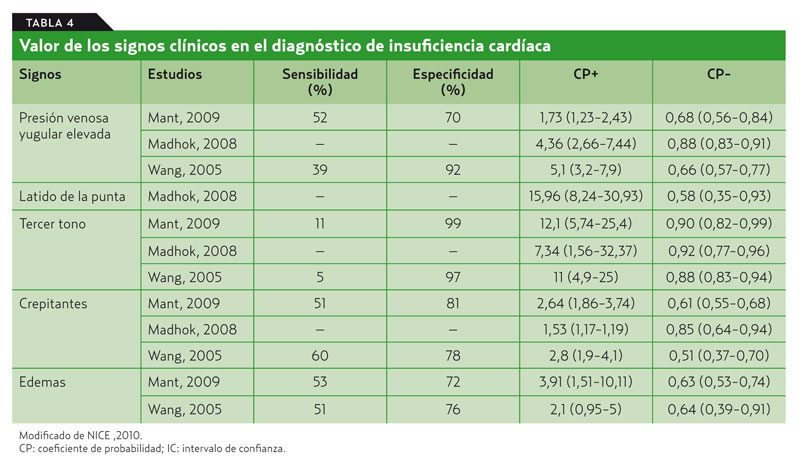
Los signos de IC inicial, en algunos casos, también son difíciles de interpretar, sobre todo en ancianos y obesos, si bien la presencia de determinados signos clínicos apoya el diagnóstico de IC (grado de recomendación B). Los signos más frecuentes son una presión venosa yugular elevada o la presencia de reflujo hepatoyugular, un tercer tono, un impulso del latido apical desplazado, los crepitantes pulmonares que no se aclaran con la tos y el edema periférico.
- Presión venosa yugular (PVY)9. Es una de las habilidades más importantes de la exploración física y ofrece información acerca del volumen del paciente y su función ventricular. Para su examen correcto es imprescindible una posición adecuada del paciente, cuya parte superior de la columna venosa debe encontrarse por encima de la clavícula y por debajo de la mandíbula. En la mayoría de los casos esto sucede entre 30 y 45o desde la horizontal y en ocasiones puede ayudar una iluminación lateral. Se busca la vena yugular interna derecha con la cabeza un poco girada hacia el lado contrario, justo por detrás del esternocleidomastoideo. La presión se estima por el punto más alto de oscilación de la columna venosa, usualmente en la espiración, y este nivel, medido con una regla, se relaciona con el ángulo esternal de Louis. Este punto de unión entre el manubrio y el cuerpo del esternón, a efectos prácticos, está 5 cm por encima de la aurícula derecha. El límite superior de presión venosa es de 9 cm H2O, por tanto, 4 cm por encima del ángulo esternal (vídeo 1). En la revisión de Mant et al.6 la elevación de la PVY tenía relativa especificidad (70%) y poca sensibilidad (52%) (CP :1,73; CP–: 0,68). Madhok et al.8 aportan otros CP (tabla 4).
- Latido de la punta9. Representa la pulsación breve del ventrículo izquierdo en su movimiento anterior durante la contracción y toca la pared torácica. En condiciones normales, debe estar situado en la línea medioclavicular, a nivel del 5.o espacio intercostal. El desplazamiento lateral o un área mayor de 3 cm orientan a un crecimiento ventricular izquierdo (vídeo 2). Hay que tener en cuenta que a veces es difícil de localizar y que la variabilidad interobservador es alta. En la revisión de Madhok8 se obtienen un CP de 15,96 y un CP– de 0,58. Por tanto, el desplazamiento del latido de la punta sugiere la presencia de IC. De hecho, en algunos estudios (en AP) es el hallazgo con mejor combinación de sensibilidad, especificidad y valores predictivos.
- Tercer tono. Tercer ruido, galope S3 o protodiastólico, es fisiológico en la infancia y adolescencia, y se puede encontrar, sin datos de IC, en la regurgitación mitral o tricuspídea, o en la pericarditis constrictiva. Se percibe mejor en un decúbito lateral de 45o con la campana del estetoscopio aplicada sobre el impulso apical. Una limitación de su valor es la dificultad para su identificación en función de las habilidades y del entrenamiento del clínico, y su limitada reproducibilidad interobservador. Es considerado por varios autores6-8 un excelente signo de IC asociado a una pobre función ventricular, dada su alta especificidad (97-99%) pero escasa sensibilidad (5-11%), con CP (11-12) y CP– (0,88-0,90). Esto quiere decir que su presencia es muy sugestiva de IC, pero su ausencia no sirve para descartarla. Para algunos autores10,11 la elevación de la PVY y el tercer tono tienen valor de mal pronóstico en los pacientes con FE disminuida.
- Crepitantes pulmonares. Los estertores crepitantes que se localizan en las bases pulmonares, y habitualmente bilaterales, son la consecuencia de la extravasación de líquido en los alveolos. En el edema agudo de pulmón son más gruesos y pueden acompañarse de datos de broncospasmo. La sensibilidad es baja7,8, (51-60%), con una especificidad moderada (8-81%), CP entre el 1,5 y el 2,68 y CP– entre el 0,51 y el 0,85 (véase la tabla 4).
- Edemas. El edema simétrico en partes declives, sobre todo en los pies y los tobillos, es muy útil cuando está presente y sobre todo si acompaña a otros signos como la elevación de la presión yugular; en enfermos encamados hay que buscarlo en la región sacra. En pacientes diagnosticados de IC reciente solo el 5% presentan edemas sin presentar disnea. Sin embargo, las causas más habituales de edema maleolar son otras, como trastornos en el retorno venoso, obstrucción linfática, hipoalbuminemia, uso de calcioantagonistas, nefropatías o enfermedades hepáticas. Según las últimas revisiones6,7, la sensibilidad es de un 50%, con una especificidad del 75%, oscilando el CP entre el 2,1 y el 3,9, y el CP– del 0,63 (tabla 4).
Otros datos clínicos de menor valor son la taquicardia (superior a 90-100 latidos por minuto), o la presión sistólica inferior a 90 mmHg.
Combinación de hallazgos en la exploración
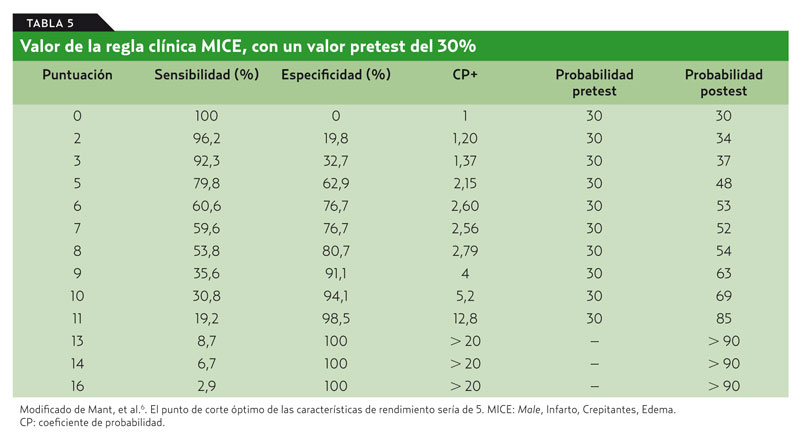
Mant et al.6 estudiaron una regla clínica como predictora de la presencia de IC, la regla clínica (MICE) que se basa en las siguientes características: hombre (2 puntos), antecedentes de infarto de miocardio (6 puntos), crepitantes (5 puntos), edemas (3 puntos). El punto de corte sería de 5 (tabla 5).
Otras investigaciones accesibles en atención primaria
En la Guía NICE 2010 se propone realizar una ecocardiografía directamente (sin electrocardiograma [ECG] ni radiografía previas), en aquellos pacientes que tienen antecedentes de infarto de miocardio (IM), crepitantes basales o son hombres con edemas en ambos tobillos.
 Electrocardiograma (ECG)
Electrocardiograma (ECG)
Un ECG normal es poco probable en los pacientes con IC12; en el trabajo de Madhok el CP varía entre 0,06 y 0,76. Las alteraciones electrocardiográficas que se relacionan con disfunción del ventrículo izquierdo se detallan en la tabla 6.
En el trabajo de Khunti el ECG mostraba una alta sensibilidad (89%) pero baja especificidad (46%) tanto en cardiólogos como en AP, en la predicción de disfunción sistólica12.
Un ECG anormal no confirma el diagnóstico de IC, pero orienta para proseguir otras investigaciones, orientar una posible etiología de la IC y confirmar el ritmo cardíaco. Las alteraciones electrocardiográficas más útiles en la IC son la existencia de onda Q, el bloqueo de rama izquierda y la fibrilación auricular.
Radiología de tórax
Los datos radiológicos que orientan a una IC son (tabla 7): cardiomegalia y congestión venosa pulmonar (redistribución en lóbulos superiores, líquido en cisura horizontal, líneas B de Kerley, edemas en alas de mariposa y derrame pleural que suele ser bilateral). Se han realizado diversos trabajos en ámbito hospitalario, cuyos resultados son difíciles de extrapolar a AP. Lo más relevante es que ante la ausencia de cardiomegalia se debe revisar un posible diagnóstico de IC.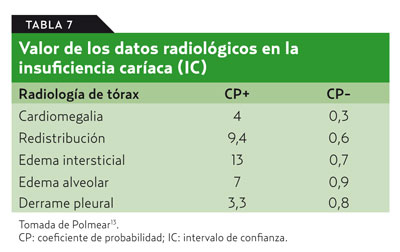
Actuación práctica
Los datos de la historia y la exploración física no son suficientes para confirmar o descartar la existencia de IC por disfunción sistólica.
La disnea de esfuerzo y la ortopnea en la anamnesis pueden sugerir la existencia de IC.
Las características clínicas que presentan una especificidad relativamente alta incluyen los antecedentes de IM, ortopnea, edema, elevación de la PVY, tercer tono, latido de la punta desplazado y crepitantes.
Un ECG normal es poco probable en pacientes con IC, y aunque un ECG anormal no confirma el diagnóstico, puede orientar la etiología y confirmar el ritmo cardíaco.
Mant propone una regla clínica: hombre con antecedentes de infarto de miocardio que consulta por disnea de esfuerzo y presenta edemas o crepitantes en la exploración física deberá ser remitido para ecocardiografía sin realizar previamente otras pruebas complementarias.
Lecturas recomendadas
Dickstein K, Cohen-Solal A, Filippatos G, Mc-Murray JJV, Ponikowski P, Poole-Wilson PA, et al. ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure 2008. Eur Heart J. 2008;29:2388-442.
Si bien no hay datos de evidencia en relación con la historia clínica y la exploración, aporta cuestiones de epidemiología y de definiciones importantes en la insuficiencia cardíaca. Hay una traducción al castellano disponible en versión electrónica: www.revespcardiol.org.
Chronic Heart Failure. NICE Clinical Guideline 108. Disponible en: http://Guidande.nice.org.uk/CG108.
Texto importante para el diagnóstico y manejo de los pacientes con insuficiencia cardíaca crónica por recoger los más recientes metaanálisis en relación con el tema del artículo.
Bibliografía
- Anguita Sánchez M, Crespo Leiro MG, de Teresa Galván E, Jiménez Navarro M, Alonso-Pulpón L, Muñiz García J. Prevalencia de la insuficiencia cardíaca en la población general española mayor de 45 años. Estudio PRICE. Rev Esp Cardiol. 2008;61:1041-9.
- Cortina A, Reguero J, Segovia E, Rodríguez-Lambert JL, Cortina R, Arias JC, et al. Prevalence of heart failure in Spain (a region in the north of Spain). Am J Cardiol. 2001;87:1417-9.
- McKee PA, Castelli WP, McNamara PM, Kannel WB. The natural history of congestive heart failure: the Framingham study. N Engl J Med. 1971;285:1441-6.
- Jimeno Sainz A, Gil V, Merino J, García M, Jordán A, Guerrero L. Validez de los criterios clínicos de Framingham para el diagnóstico de insuficiencia cardíaca sistólica. Rev Clin Esp. 2006;206:495-8.
- Hunt SA, Abraham WT, Chin MH, Feldman AM, Francis GS, Ganiats TG, et al., American College of Cardiology Foundation; American Heart Association. 2009 Focused update incorporated into the ACC/AHA 2005. Guidelines for the Diagnosis and Management of Heart Failure in Adults. A Report of the American College of Cardiology Foundation/American Heart Association Task Force on Practice Guidelines Developed in Collaboration With the International Society for Heart and Lung Transplantation. J Am Coll Cardiol. 2009;53:e1-e90.
- Mant J, Doust J, Roalfe A, Barton P, Cowie MR, Gasziou P, et al. Systematic Review and Individual Patient Data meta-analysis of Diagnosis of Heart Failure, with Modelling of Implications of Different Diagnostic strategies in Primary Care. Healt Technol Assess. 2009;13(22).
- Wang CS, Fitzgerald JM, Schulzer M, Mak E, Ayas T. Does this dyspneic patient in the emergency department have congestive heart failure? JAMA. 2005;294:1944-56.
- Madhok V, Falk G, Rogers A, Struthers AD, Sullivan FM, FaheyT, et al. The accuracy of symptoms, signs and diagnostic tests in the diagnosis of left ventricular dysfunction in primary care: A diagnostic accuracy systematic review. BMC Fam Pract. 2008;9(56).
- Bickley LS. BATES Guía de Exploración Física e Historia Clínica. 8.a ed. México: McGraw-Hill; 2003.
- Drazner MH, Rame JE, Dries DL. Third Heart sound and elevated jugular venous pressure as markers of the subsequent development of heart failure in patients with asymptomatic left ventricular dysfunction. Am J Med. 2003;114:431-7.
- Rame JE, Dries DL, Drazner MH. The prognostic value of the physical examination in patients with chronic heart failure. Congest Heart Fail. 2003;9:170-5.
- Khunti K, Baker R, Grimshaw G. Diagnosis of patients with chronic heart failure in primary care: usefulness of history, examination, and investigations. Br J Gen Pract. 2000;50:50-4.
- Polmear A. Evidence-based diagnosis in primary care, practical solutions to common problems. London: Elsevier; 2008.



