—¿Y ese es el tratamiento correcto?
—Correcto no sé, pero toda la vida se ha hecho así.
Reconociendo lo complicado que es obtener una evidencia experimental que sustente las actuaciones en medicina.
Siendo conscientes de que cada una de dichas actuaciones nos llevará a ayudar y a dañar al mismo tiempo a los pacientes, en una balanza de difícil e incierto equilibrio que esperamos se incline a favor de los beneficios.
Entendiendo que muchas de las prácticas médicas han comenzado —y se han perpetuado— basadas en hechos no probados suficientemente, salvo por la experiencia clínica y, como mucho, en estudios observacionales.
Asumiendo que en la actualidad no se debería considerar la introducción y puesta en práctica de ninguna intervención terapéutica o diagnóstica carente de evidencia.
Con todo ello, ¿qué hacemos con todas esas actuaciones que con el paso de los años se han perpetuado sin mucha más consistencia o justificación que el «toda la vida se ha hecho así»1?
Los médicos estamos entregados a ese mantra como si fuera un pilar básico del ejercicio de la medicina. de forma similar a como ocurre en otros ámbitos como la cultura empresarial y su resistencia al cambio. Pero, sin duda, lo que deberíamos hacer con él es desterrarlo de nuestro argumentario, sacarlo de nuestro vocabulario —al menos en medicina— y cambiarlo por un prudente «de momento» o un científico «hasta que se demuestre lo contrario».
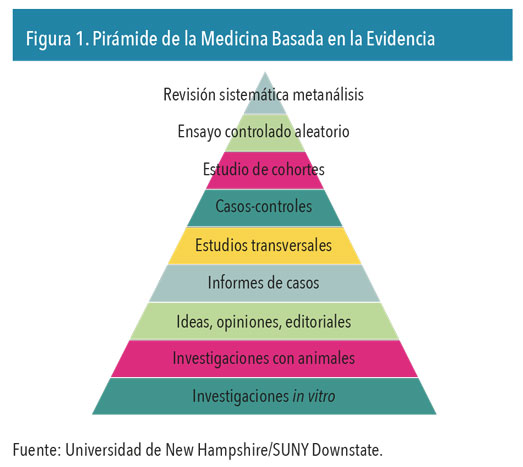
Pese a ello, día tras día y en cualquier centro sanitario, se repite como un salmo ese argumento que, sorprendentemente, no está recogido en las famosas pirámides de la medicina basada en la evidencia (MBE) que se muestra en la figura 1. Tal y como cita Rafa Bravo2 (un habitual de esta revista), el propio Sacket, uno de los pioneros de esta forma de ejercer la medicina y la toma de decisiones, reconocía que, aunque la evidencia proveniente de la investigación científica debería ser un elemento clave en la toma de decisiones, la medicina y los encargados de ejercerla son herederos y rehenes de su propia historia y tradiciones. Como se comenta al inicio de este artículo, no hay que olvidar que, hasta hace relativamente poco, su práctica se basaba en una mezcla de empirismo, apelación a la autoridad y repetición acrítica de rutinas no probadas.
Me quedo con ese último concepto, «repetición acrítica de rutinas no probadas». Resulta ser una estupenda definición del concepto «toda la vida se ha hecho así». Una definición que nos ofrece una oportunidad de revertirla. Ser críticos y buscar evidencias (pruebas) que nos reafirmen en dichas actuaciones o nos lleven a descartarlas. Pruebas que podemos encontrar organizadas según su fuerza o debilidad en esa pirámide de MBE que el mismo Sacket impulsó y que se ofrece como un recurso útil. Si bien es cierto que el modelo, algo rígido y simplista, se ha propuesto que sea revisado haciendo hincapié en algunos aspectos: sustituir las líneas rectas por unas onduladas entre los diferentes escalones de evidencia, reflejando el enfoque GRADE3 de subir y bajar de calificación, y quitar las revisiones sistemáticas del vértice para utilizarlas como una lente a través de la cual considerar el resto de los estudios.4
¿Significa el uso de la MBE que haya que desprenderse por completo de lo experiencial, del razonamiento, la intuición, la corazonada5 o el análisis del contexto? Sinceramente, creo que no. Como bien dice Abel Novoa6, si los clínicos se sacudieran esa ficción de objetividad en la que basan hoy en día sus decisiones y asumieran, por una parte, los enormes problemas de fiabilidad con las evidencias existentes en la actualidad y, por la otra, las dificultades epistémicas para la extrapolación, ya estaríamos avanzando mucho porque se impondría un juicio mucho más prudente en la prescripción en particular y en las decisiones clínicas en general.
Planteada la posible solución, cabe plantearse una pregunta: ¿cuál puede ser la causa de ese apego a esa forma no ya de hacer las cosas, sino de justificarlas? ¿Qué motivo nos lleva a repetir acríticamente esas rutinas no probadas? Seguramente deberíamos profundizar para ello en diferentes variables, en condicionamientos psicológicos o comportamentales, pero no me resisto a lanzar algunas teorías propias:
- Teoría del «por si acaso»: esa que lleva al médico a, aun a sabiendas de que existe evidencia que recomienda hacer lo contrario, persistir en la conducta. Sé que no es necesario que este chico de 19 años tome omeprazol porque vaya a estar haciendo tratamiento con ibuprofeno varios días por un esguince de tobillo. Sé que no es necesario. Pero que lo tome «por si acaso». Un «por si acaso» que muchas veces esconde el miedo a ser señalados como culpables por no hacer; nos preocupa más que nos culpabilicen por no poner una estatina no indicada a ese paciente que después se infartó que la remota posibilidad de que se nos persiga por una miopatía grave como consecuencia de un tratamiento inútil.
- Teoría del «donde fueres haz lo que vieres»: educados en un mal entendido mejor encajar que destacar, en un sistema de aprendizaje acrítico y por imitación, nos sentimos más cómodos haciendo lo mismo que el resto, navegando en protocolos —o simplemente inercias— que, aun carentes de evidencia, nos hacen sentir arropados y seguros.
- Teoría del «mejor actuar que esperar»: desde la carrera estamos programados para actuar y llevamos muy mal no hacerlo7, por eso aceptamos de muy buen grado cuando la experiencia colectiva rutinaria nos impele a actuar y llevamos muy mal si lo sugerido es esperar (la mayoría de los «toda la vida se ha hecho así» son sugerencias de acción y no de espera o actitud expectante). Algo especialmente delicado en una especialidad como la nuestra en la que una de las virtudes es saber esperar, aprovechar la longitudinalidad, saber que jugamos con el tiempo a favor.
- Teoría de la «indefensión aprendida»: esa condición del ser humano o animal que aparece cuando vive situaciones de forma reiterada en las cuales sus actos no generan el efecto deseado, y se siente incapaz de hacer algo ante ello. Quizá un día intentaste sin éxito cambiar aquellas cosas que toda la vida se habían hecho así en tu centro, ante tus compañeros o con tus pacientes y aprendiste que era inútil seguirlo intentando.
- Teoría del statu quo: sin relación con la banda de rock —que se sepa—, sino con el conocido sesgo de preferir que el entorno o la situación de uno permanezca como ya es o que, al tomar decisiones, tendamos a preferir la opción más familiar a otras, aunque sean potencialmente más beneficiosas.
No sé cuál de las anteriores puede explicar nuestro comportamiento, si será una mezcla de todas ellas o quizá una diferente. Pero, independientemente de la motivación que haya detrás, creo que ni nosotros, ni nuestra especialidad ni, por supuesto, nuestros pacientes y su comunidad, merecen que sigamos repitiendo acríticamente rutinas no probadas, ¿no crees?
¡Cámbialas! Por ti, por todos tus compañeros, ¡y por tus pacientes primero!




María 28-07-22
Muy interesante reflexión sobre el tema. Gracias, a ver si lo conseguimos!
Fernando 01-03-22
Gracias, Ana Isabel. Mil gracias a ti, Iván Andrés. De acuerdo contigo, Miguel Ángel, sería genial enfocarlo en positivo. Es cierto que mi planteamiento era hacer una "toma de conciencia" y, por tanto, señalar lo mejorable. De ahí la propuesta final de: «¡Cámbialas! Por ti, por todos tus compañeros, ¡y por tus pacientes primero!». Gracias a los tres.
Ivan Andres 19-02-22
Interesante planteamiento. Mil gracias.
Miguel Ángel 17-02-22
Mensaje muy necesario, y muy bien razonado, y una llamada de atención que siempre es de agradecer. Pero no sé si la forma en que se expresa ayuda a su eficacia, porque la sensación que le queda a uno tras la lectura es ¡qué mal actuamos los médicos! Una sensación que creo no ayuda mucho. No sé si habría una forma, o igual ya está escrita, de plantearlo en positivo. Algo así como "piensa en cada actuación qué evidencia lo respalda. Quieres lo mejor para el paciente, y eso no pasa por inercias injustificadas, sino por propuestas fundadas". En todo caso, gracias por la reiteración del mensaje.
Ana Isabel 29-01-22
Muy interesante y cuanto por mejorar!! Muchas gracias