Revisión del problema en nuestro medio
El término enfermedad cerebrovascular (ECV) se refiere a la alteración del flujo sanguíneo cerebral, ya sea debido a isquemia o hemorragia, sintomática o asintomática. Los resultados de esta interrupción varían considerablemente. Desde una recuperación casi completa en ataques isquémicos transitorios hasta la muerte inminente, encontramos una amplia gama de déficits neurológicos intermedios y variables, dependiendo de factores como la localización de la lesión primaria, las conexiones sinápticas entre áreas preexistentes y la capacidad de recuperación del individuo. Además, cabe señalar que el daño acumulativo silente asintomático asociado con la enfermedad cerebrovascular puede ser la causa subyacente de deterioro cognitivo y demencia vascular.
La importancia de esta enfermedad es innegable debido a su impacto significativo en la mortalidad. En el primer semestre de 2023, el ictus se posicionó como la segunda causa de muerte en España, después de la enfermedad isquémica del corazón, según datos del Instituto Nacional de Estadística (INE)1. Además, el ictus ocupa el primer lugar como la principal causa de discapacidad, según la Encuesta de 2020 sobre discapacidad, autonomía personal y situaciones de dependencia2. La prevalencia estimada de ictus en España en el año 2006 fue del 6,4% en la población de 70 años o más, con diferencias significativas en función del sexo (7,3% en hombres y 5,6% en mujeres)3 y del territorio (8,7% en zonas urbanas y 3,8% en rurales) sensiblemente inferior al 9,2% europeo. También la incidencia europea es superior a la española, un 191,9 por 100.000 personas-año4 en cifras europeas respecto a 187,4 casos por cada 100.000 habitantes en nuestro medio, lo que supone un total de 71.780 nuevos casos considerando la población española de 18 años o más a 1 de enero de 2018 (38.308.693 personas)5. La reducción en las tasas de accidentes cerebrovasculares (ACV) recurrentes y accidentes isquémicos transitorios (AIT) en los últimos años se atribuye a la mejora de las estrategias de prevención6.
Debido a las desigualdades en salud entre comunidades autónomas, en 2022 la comunidad autónoma donde se vive es un factor de riesgo de mortalidad por ictus de más peso que la distancia a la unidad de ictus más cercana7.
Excepto el intervencionismo endovascular hospitalario, el resto de las actuaciones para prevención y tratamiento de la ECV pertenecen al ámbito de Atención Primaria (AP). La prevención primaria, sobre todo de la hipertensión arterial (HTA) y la fibrilación auricular (FA), así como la detección y el código ictus, la atención postalta, la rehabilitación, la prevención secundaria y terciaria, y la atención domiciliaria son claves para disminuir la morbimortalidad, y forman parte de nuestra atención habitual8.
Principales entidades clínicas
Dentro de la ECV sintomática, el ACV se define como un episodio agudo de disfunción neurológica focal que persiste durante más de 24 horas. Se clasifica principalmente en dos tipos: isquémico (que supone el 85% de los ictus)9 y hemorrágico (el 15%). Clínicamente, según el sistema de clasificación TOAST, el ACV isquémico se puede subdividir en ECV arteriosclerótica de grandes vasos (20%), enfermedad de vasos pequeños (lacunar, 25%) y ACV cardioembólico (el 20%). Un 5% serán debidos a otras etiologías, y hasta un 30% de los ictus isquémicos según las series son de causa indeterminada. Un reciente estudio ha relacionado estos ictus con FA paroxística silente10. El ACV hemorrágico básicamente puede ser intracraneal o subaracnoideo.
El AIT es un período temporal de síntomas similares a los que se presentan en el ACV que duran menos de 24 horas y no generan un daño permanente.
La ECV puede ser asintomática. La enfermedad de pequeño vaso (antes infarto lacunar, hiperintensidad de sustancia blanca, leucoaraiosis, microinfartos, etc.) es una alteración en la microvasculatura intracraneal, con daño en el tejido cerebral y desarrollo de varios grados de deterioro cognitivo, alteraciones del comportamiento e inestabilidad de la marcha, con o sin signos focales, asociado o no con la aparición de ACV isquémicos o hemorrágicos11.
Hay múltiples clasificaciones de la ECV, una de ellas se muestra en la tabla 1.
Diagnóstico clínico y exploraciones complementarias
Diagnóstico clínico del ictus
En el contexto de atención médica extrahospitalaria, la detección de debilidad facial repentina, dificultades en el habla o la incapacidad para levantar o mover uno de los brazos fueron síntomas que identificaron a pacientes con ictus con una sensibilidad del 100% y una especificidad del 88%. La presencia de alguno de estos síntomas aumentaba significativamente la probabilidad de tener un ictus, mientras que la falta de los tres síntomas reducía esa probabilidad de diagnóstico. Los problemas motores y las dificultades del lenguaje son los síntomas más comunes (92%), seguidos de los déficits sensoriales, que pueden afectar hasta al 46,4% de las/los pacientes13. En la tabla 2 se incluyen los síntomas de sospecha de ictus de la Stroke Fundation14.
La Sociedad Española de Neurología añade un síntoma más: el trastorno de sensibilidad (acorchamiento, hormigueo, etc.) de inicio brusco.
Se recomienda la utilización de escalas extrahospitalarias (grado de recomendación A) para ayudar a establecer el diagnóstico de ictus en personas con síntomas neurológicos de aparición reciente. Dos de las escalas más utilizadas son la Cincinnati Prehospital Stroke Scale y la Recognition of Stroke in the Emergency Room (ROSIER). Algunas comunidades autónomas han desarrollado sus propias escalas. Los ictus vestibulares o con síntomas puramente oculares son los que pueden «escapar» con más facilidad a las escalas.
Actuación ante la sospecha de ictus
El objetivo es detectar los síntomas y derivar al paciente cuanto antes15, para permitir el acceso a reperfusión en el menor tiempo posible; la ventana terapéutica va de 4,5 a 9 horas, pero puede ampliarse a 12 horas según el tratamiento. Cualquier observador puede activar el código ictus extrahospitalario a través del 112, basándose en la escala de Cincinnati (grado de recomendación A)16. Los criterios de exclusión son una esperanza de vida corta, demencia severa o la necesidad de soporte vital urgente. Otros criterios de exclusión son la existencia de sangrado activo o patologías que lo produzcan, como cirrosis con varices esofágicas, alergia a los fibrinolíticos o antecedentes conocidos de aneurisma cerebral o tumor cerebral. La atención temprana en una unidad de ictus reduce la mortalidad (disminución del 17%), la discapacidad (25%) y el riesgo de complicaciones y recurrencias, y mejora la recuperación funcional (grado de recomendación A)17.
El dato más importante que recoger en la historia clínica es el inicio de los síntomas. Después de activar el código ictus, y mientras llega el traslado, podremos recoger: ictus previo, antecedentes de factores de riesgo cardiovascular, medicación, y otros factores como embarazo/puerperio, alteraciones de la coagulación e intoxicación por drogas. Si queda tiempo, se considera indicado hacer un electrocardiograma (ECG) para valorar trastornos del ritmo.
La exploración neurológica se encuentra en la tabla 3. Los síntomas del ictus revelan el área cerebral afectada. Esto es significativo, ya que el tratamiento es ligeramente diferente si la afectación es de pequeño vaso o de grandes vasos. Para ayudar en el diagnóstico topográfico, contamos con distintas escalas. La escala neurológica Rapid Arterial Occlusion Evaluation (RACE) está comúnmente extendida y predice con una alta sensibilidad la oclusión arterial de gran vaso cuando su puntuación es superior a 4 puntos, de tal manera que permite detectar qué pacientes pueden ser candidatos a recibir tratamiento endovascular18.
Dada la importancia de la revascularización precoz, no nos entretendremos en pruebas complementarias que demoren la derivación. No se ha demostrado que la reducción de la presión arterial (PA) o un control glucémico estricto prehospitalario mejoren el pronóstico, pero se sugiere evaluar el nivel de glucosa para descartar hipoglucemia como causa de los síntomas. La oxigenoterapia no ha mejorado el pronóstico del paciente sin hipoxia. El diagnóstico clínico no es suficientemente preciso, por tanto, no se debe iniciar un tratamiento antiagregante antes de tener una prueba complementaria de imagen cerebral urgente (tomografía computarizada [TC] o resonancia magnética [RM]).
Diagnóstico diferencial: algunas patologías pueden imitar los síntomas de un ictus agudo. Ante la duda, es aconsejable derivar al paciente antes de dejar evolucionar más allá del tiempo crítico un ictus establecido. Las enfermedades imitadoras del ictus son: la migraña con aura, la epilepsia en estado poscrítico, los estados agudos con pérdida de conciencia por alteración electrolítica, la diabetes (la hipoglucemia puede simular un ictus, mientras que la hiperglucemia se asocia a peores resultados19), la encefalopatía hipertensiva (caracterizada por cefalea, delirio, hipertensión significativa y en algunos casos, edema cerebral), y con menor frecuencia el trastorno conversivo. Este último presenta una exploración incoherente sin alteración de reflejos ni pares craneales.
Diagnóstico y actuación ante el accidente isquémico transitorio
Si el episodio es de menos de 24 horas, es indistinguible del ictus. Si la/el paciente refiere un episodio pasado de focalidad resuelta por sí sola en menos de 24 horas, se tratará de un AIT cuyo origen se debe estudiar. La tasa de recurrencias tras un AIT o un ictus leve en la primera semana después del episodio es elevada (estudio EXPRESS), por lo que los episodios referidos en los últimos 7 días se deben derivar. Se ha observado que la atención urgente en estos casos puede reducir el riesgo de recurrencia a largo plazo.
Diagnóstico del ictus silente y enfermedad de pequeño vaso
El infarto silente es un tipo de ACV caracterizado por la dificultad en el diagnóstico debido a la ausencia de síntomas inmediatos. Este tipo de infarto afecta a regiones cerebrales de menor tamaño sin afectación de la funcionalidad motora. Aunque no presenta manifestaciones clínicas típicas, con el tiempo su efecto se acumula y puede tener un impacto significativo en la función cognitiva. Un estudio encontró una mayor prevalencia de infartos cerebrales silenciosos en comparación con los infartos con síntomas clínicos evidentes, y estimó que más de un tercio de las personas mayores de 70 años han experimentado en algún momento de su vida este tipo de evento cerebrovascular20.
En la enfermedad de pequeño vaso, en la mayoría de los casos es preciso hacer una prueba de imagen (TC o RM) para su diagnóstico. En ocasiones, el antecedente de ictus previo o la focalidad neurológica residual secundaria a este puede ayudar al diagnóstico. La forma de presentación más común es insidiosa, con la aparición en un paciente mayor de un trastorno de la marcha de inicio en unos pocos meses sin otra explicación. Un trastorno agudo o subagudo de la marcha es una focalidad neurológica susceptible de estudio y prueba de imagen. El diagnóstico diferencial se hace con las enfermedades de Alzheimer y Parkinson, y con la infrecuente hidrocefalia crónica del adulto. No existe un tratamiento causal y el manejo se basa principalmente en combatir los factores de riesgo conocidos de ECV21.
Terapéutica farmacológica y no farmacológica
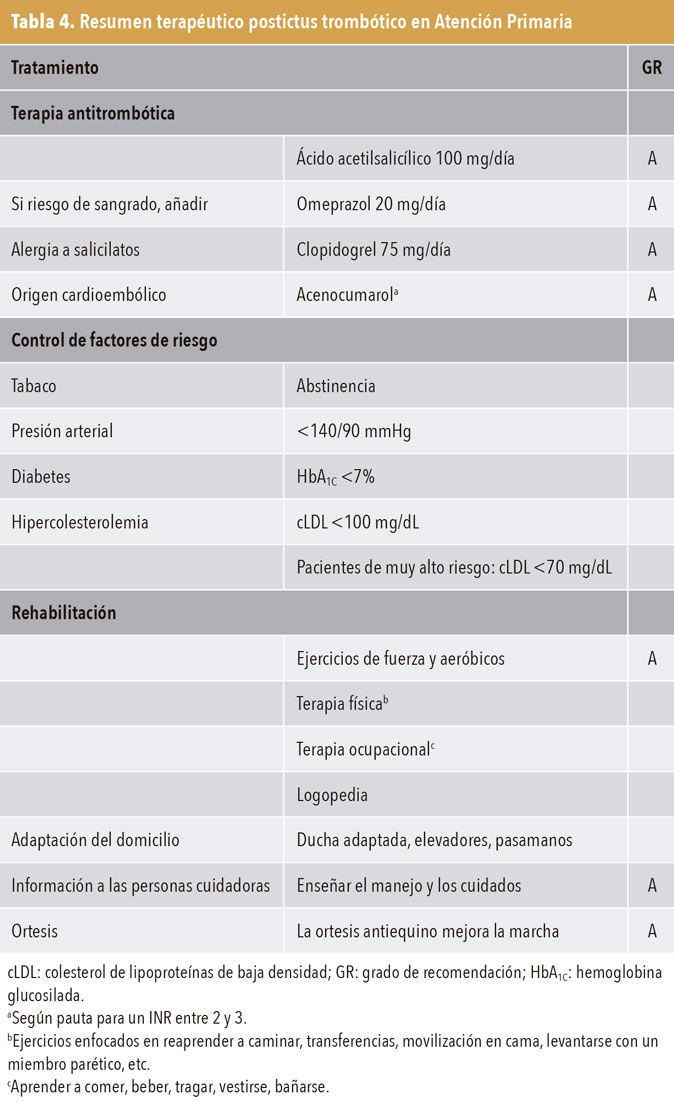
El tratamiento del ictus isquémico es la estrategia de reperfusión hospitalaria. En el ictus isquémico se plantean la trombólisis intravenosa y la trombectomía. En el ictus hemorrágico se previene el edema y, según la evolución, se drena quirúrgicamente el sangrado. Para la prevención de nuevos ictus, se precisa un control tensional adecuado, mantener los valores de glucosa y colesterol en niveles correctos y utilizar antiagregantes/anticoagulantes. Todo esto se explica en el apartado de prevención secundaria. En el caso del ACV hemorrágico, es importante el control de la PA y evitar los anticoagulantes. Todo ello se resume en la tabla 4.
En cuanto al tratamiento no farmacológico, la rehabilitación ha de comenzar ya en la unidad de ictus hospitalaria (grado de recomendación A) tras las primeras 48-72 horas de ingreso. Los/las pacientes que empiezan fisioterapia precoz tienen mejor pronóstico funcional.
En el ictus hemorrágico, el control de la PA debe iniciarse inmediatamente después de la aparición de la hemorragia intracerebral (HIC) (grado de recomendación A). Es razonable apuntar a una PA <130/80 mmHg para el control de la PA a largo plazo (grado de recomendación B). Si coincide con FA, el tratamiento con anticoagulantes de pacientes con FA es incierto, no está claro si se deben restringir las estatinas, y el momento de reiniciar la terapia anticoagulante, si esta fue la causa de la hemorragia, se desconoce22.
Prevención primaria23
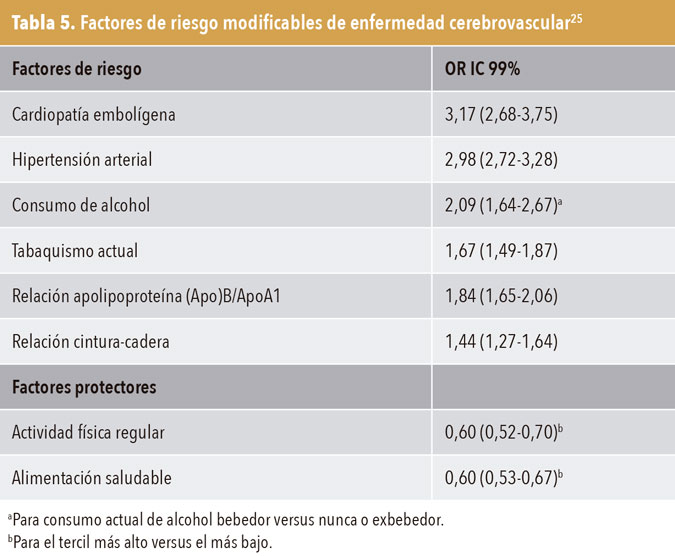
Alrededor del 90% de los ACV son atribuibles a diez factores de riesgo comunes y potencialmente modificables24 (tabla 5). En conjunto, estos factores de riesgo representaron el 90,7% del riesgo atribuible para todos los ACV (91,5% para los isquémicos, 87,1% para la HIC). La HTA por sí sola explica algo más del 50% de riesgo de sufrir un ictus, tanto isquémico como hemorrágico, y predispone a la enfermedad de pequeño vaso. La edad, el sexo, la etnia y la genética son los principales factores de riesgo no modificables del ictus isquémico.
Recomendaciones específicas en prevención primaria26
Dieta
Se recomienda una dieta que enfatice la ingesta de verduras, frutas, legumbres, nueces, cereales integrales y pescado (grado de recomendación A), con cantidad reducida de colesterol, en que las grasas saturadas sean sustituidas por monosaturadas y poliinsaturadas y minimice los alimentos preparados, las carnes procesadas y las bebidas edulcoradas (grado de recomendación A).
Ejercicio
Se debe aconsejar de forma sistemática realizar al menos 150 minutos por semana de actividad física aeróbica de intensidad moderada o 75 minutos a la semana de actividad física de intensidad vigorosa o una combinación equivalente (grado de recomendación A), aunque si la frecuencia de ejercicio es menor, la actividad física no deja de ser beneficiosa (grado de recomendación A), y evitar el sedentarismo es mejor que no hacer nada (grado de recomendación A).
Sobrepeso y obesidad
Es aconsejable la detección de sobrepeso y obesidad mediante el índice de masa corporal (IMC) y asesorar al paciente para que adopte estilos de vida saludables y restrinja la ingesta de calorías para mejorar el perfil de riesgo cerebrovascular (grado de recomendación A). Es razonable identificar un peor perfil metabólico mediante el índice cintura/cadera (grado de recomendación A).
Diabetes mellitus
Para personas adultas con diabetes tipo 2 (DM2), se recomienda un plan de nutrición centrado en un patrón saludable, buscando mejorar el control glucémico y otros factores de riesgo cerebrovascular. La recomendación de hacer ejercicio es similar a la del resto de la población (grado de recomendación A). Tienen mayor riesgo las/los pacientes con diabetes de larga duración (más de 10 años), albuminuria (albúmina/creatinina ≥30 mg/g), filtrado glomerular [FG] <60 mL/min/1,73 m2 y complicaciones microvasculares y macrovasculares (retinopatía, neuropatía e índice tobillo/brazo <0,9). Se sugiere administrar metformina como terapia de primera línea junto con cambios en el estilo de vida para reducir el riesgo de ECV (grado de recomendación A).
Dislipemia
En 2023, las guías NICE27 enfatizan la recomendación de la utilización de calculadoras de riesgo cardiovascular, proponiendo incluso una que calcula el riesgo a más de 10 años vista (QRISK3). La calculadora con más validez será, lógicamente, la que utilice datos locales, en España, la calculadora Score (en Cataluña, la Regicor). La modificación de estilos de vida sigue siendo lo más importante para bajar el riesgo, con la recomendación de ejercicio físico y dieta saludable, utilizando las técnicas necesarias para dar apoyo al cambio más allá de la recomendación simple. En pacientes fuera del rango de las guías, no se ha demostrado aún el beneficio de las estatinas y se debe individualizar el tratamiento28.
Hipertensión
Las guías de hipertensión del 2017 AHA han sido redirigidas por las guías de la American Family Medical Association debido a que generalizaban niveles de PA inferiores a 135/85 mmHg más allá de lo inferible a partir de los datos disponibles. Aunque el tratamiento con un objetivo de PA menor de 140/90 mmHg redujo el riesgo de infarto de miocardio, se observó un pequeño beneficio adicional con un objetivo de PA más bajo. Sin embargo, no se observó ningún beneficio adicional en la prevención del ACV al bajar el objetivo de PA en prevención primaria, que para el ACV quedaría fijado en una PA <140/90 mmHg (grado de recomendación A)29.
Fibrilación auricular
La FA se asocia de forma independiente al ACV suponiendo entre dos y cinco veces más riesgo de ictus isquémico, aunque las cifras varían ampliamente según los estudios30. Los períodos de frecuencia cardíaca mayor de 190 lpm y el tiempo en FA fueron predictores independientes. En las personas mayores de 75 años, la FA es la causa individual más importante de ictus isquémico31.
Tabaco
El tabaquismo es un factor de riesgo independiente y dosis dependiente para el primer ictus isquémico32.
Alcohol
El consumo de alcohol y el ACV isquémico tienen una relación en forma de J, independientemente del sexo. El riesgo de ACV se asocia con el consumo excesivo de alcohol (>4 unidades al día o >14 a la semana en hombres; >3 unidades al día o >7 a la semana en mujeres).
Anfetaminas y cocaína
El uso de anfetaminas conlleva un mayor riesgo de ACV isquémico. En el caso del consumo de cocaína, a pesar de la variabilidad en las cifras entre estudios, se estima que al menos duplica el riesgo de ictus isquémico con un odds ratio (OR) de 2,03 (intervalo de confianza [IC] 95%, 1,48-2,79)34.
La administración de ácido acetilsalicílico (AAS) no está indicada en prevención primaria en las recomendaciones de las guías europeas de prevención cardiovascular35 (grado de recomendación C).
Seguimiento
Atención al alta
La AP centrada en el paciente consigue prevenir ACV recurrentes, maximizar la función, prevenir complicaciones tardías y optimizar la calidad de vida. Debe basarse en:
- Establecer las bases del tratamiento e involucrar a los/las pacientes, a la persona cuidadora principal y a la familia.
- Prevenir las complicaciones (deterioro cognitivo, caídas, depresión, hombro congelado).
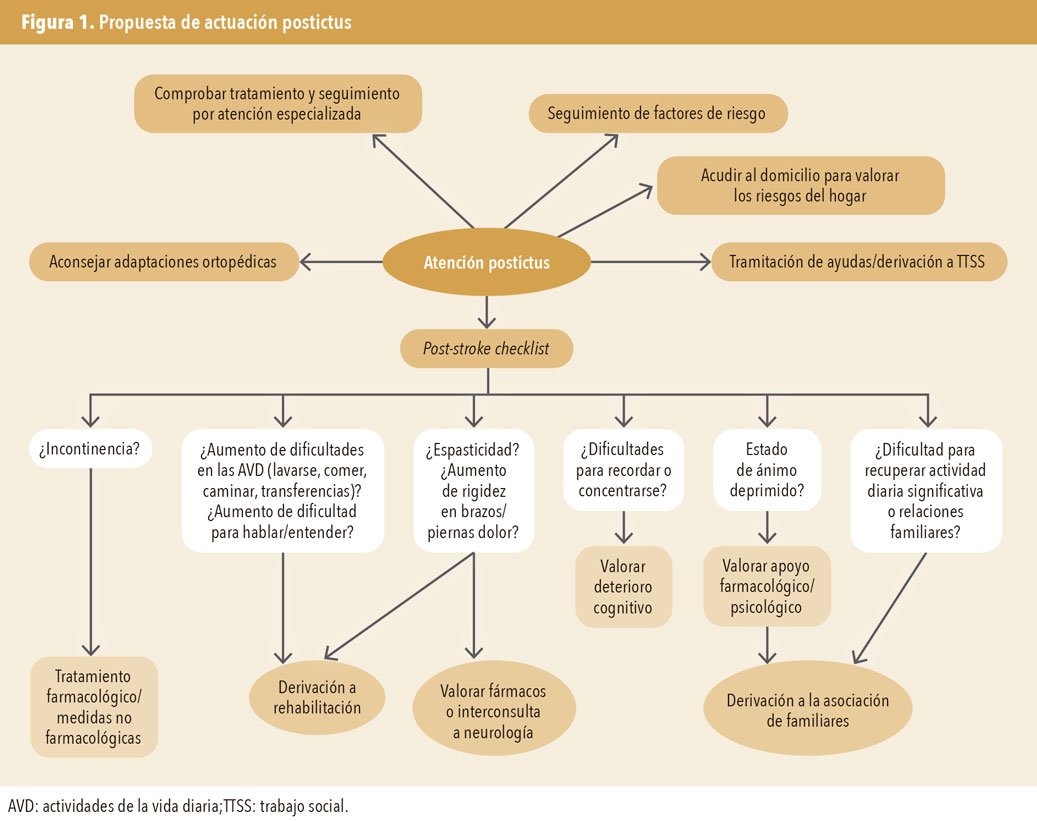
- Detectar necesidades insatisfechas (figura 1).
- Cuidar los factores de riesgo: HTA, FA, diabetes, estenosis carotídea y dislipemia.
- Promover estilos de vida saludable: ejercicio, dieta mediterránea.
- Seguimiento del tratamiento rehabilitador:
- Registrar las secuelas neurológicas, abordando paresias, plejías, alteraciones motoras y sensitivas, equilibrio y déficits sensoriales, especialmente visuales y del habla.
- La autonomía funcional se puede cuantificar mediante el índice de Barthel y la escala de Lawton y Brody.
- Es importante considerar la dinámica social y el apoyo familiar, y evaluar la posible indicación de sondas (nasogástricas/urinarias).
- La prevención de recurrencias y complicaciones, la movilización temprana, la profilaxis antitrombótica, el cuidado cutáneo para evitar úlceras por presión y las medidas de prevención de caídas son pilares esenciales en el enfoque rehabilitador post-ACV.
- El modelo organizativo basado en un equipo multidisciplinario en colaboración con pacientes y cuidadores ha demostrado conseguir los mejores resultados en la rehabilitación del ictus.
- El retraso en el inicio del tratamiento neurorrehabilitador empeora el pronóstico funcional y la discapacidad de las/los pacientes y se asocia con una mayor tasa de institucionalización al alta, con porcentajes del 5,4% cuando el tratamiento se inicia en los 15 primeros días, y del 22,7% cuando se inicia más allá de 45 días tras el ictus.
Prevención secundaria36,37
Los factores de estilo de vida son importantes para prevenir un segundo evento cerebrovascular; debemos evitar el sedentarismo, el tabaco, el alcohol, y las dietas ricas en sal, y seguir una dieta mediterránea. También es importante el manejo de los factores de riesgo cardiovascular: diabetes, hipertensión, y lípidos. Es recomendable evaluar y abordar los determinantes sociales de la salud (p. ej., nivel de alfabetización, dominio del idioma, asequibilidad de los medicamentos, inseguridad alimentaria, vivienda y barreras de transporte) para reducir las disparidades en la atención médica.
Arteriosclerosis
Se recomienda el tratamiento antitrombótico cuando el origen es aterosclerótico, incluidos agentes antiplaquetarios o anticoagulantes, para casi todos los pacientes sin contraindicaciones. Con muy pocas excepciones, la combinación de antiplaquetarios y anticoagulación no suele estar indicada para la prevención del ictus secundario (grado de recomendación A)45. De entre las dosis recomendadas de AAS en las guías, la comercializada en España es de 100 mg. Dosis más altas de 100 mg no tienen mayor eficacia y se asocian a un mayor riesgo de hemorragia. La asociación de AAS con inhibidores de la bomba de protones (IBP) reduce el riesgo de sangrado gastrointestinal hasta hacerlo similar al del placebo. Aunque no hay ensayos comparativos, es difícil pensar que la combinación de clopidogrel con IBP pueda disminuir aún más ese riesgo.
Las indicaciones de clopidogrel se reducen a dos: alergia al AAS y situaciones de doble antiagregación. Clopidogrel interacciona con omeprazol y esomeprazol; si es preciso, elegir otros fármacos como protectores (pantoprazol o lansoprazol). El ticagrelor podría ser una alternativa si el AAS está contraindicado o no se tolera.
Accidente isquémico transitorio
Es preceptivo el tratamiento antitrombótico a largo plazo. Durante los primeros 3 meses, una pauta corta de doble terapia es preferible para la prevención del ictus. Sin embargo, prolongarla más allá de 6 meses aumenta el riesgo hemorrágico sin reducir el número de recurrencias. Si el AIT es reportado y sucedió con una anterioridad superior a 21 días, solo está indicada la monoterapia (grado de recomendación A).
Patologías cardíacas
Se recomienda llevar a cabo la detección y el control de la FA, derivar para el tratamiento de la estenosis carotídea, abordar las valvulopatías, realizar la detección de trombosis en el ventrículo izquierdo postinfarto, tratar las vasculitis y los tumores y evaluar de manera interdisciplinaria el cierre del foramen oval permeable.
Fibrilación auricular
Se debe anticoagular a todos las/los pacientes con independencia del tipo de FA, tanto paroxística, como persistente, o permanente (grado de recomendación A) con anticoagulantes orales directos (ACOD) o warfarina/acenocumarol, utilizando acenocumarol preferentemente en caso de prótesis valvular cardíaca mecánica en rango entre 2,5 y 3,5, ponderando el riesgo de sangrado frente al riesgo de trombosis con las escalas adecuadas.
Enfermedad de pequeño vaso e infartos lacunares
La evidencia recomienda el tratamiento antiagregante en el caso de infartos lacunares (grado de recomendación C) y mantener un buen control de la PA. No hay estudios en enfermedad de pequeño vaso, que de momento carece de tratamiento específico, y el cilostazol no ha demostrado ser superior a placebo.
Accidente cerebrovascular embólico de origen incierto
No deben ser tratados empíricamente con anticoagulantes o ticagrelor porque no se encontró ningún beneficio (grado en contra de recomendación A).
Ejercicio y peso
Para reducir el riesgo de ACV recurrente en pacientes con historial de ACV o AIT, se sugiere realizar actividad aeróbica moderada durante al menos 10 minutos, cuatro veces por semana, o intensa durante 20 minutos, dos veces por semana. Aquellas personas con déficit neurológico que buscan aumentar la actividad física pueden beneficiarse de clases de ejercicio con asesoramiento. Para quienes permanecen sentados durante períodos prolongados, se recomienda levantarse cada 30 minutos durante breves períodos (de unos 3 minutos) y hacer ejercicio ligero. Incluso una pérdida del 5 al 10% de peso en el paciente obeso se relaciona con una mejora del perfil cardiovascular.
Tabaco, alcohol y otras drogas
Se sugiere dejar de fumar y, si esto no es posible de momento, reducir el consumo y evitar el humo del tabaco (tabaquismo pasivo). Es importante referir al paciente consumidor de alcohol o anfetaminas/cocaína a servicios especializados para ayudarle con la deshabituación más allá del consejo bienintencionado.
Hipertensión
Si bien hay tendencias no significativas hacia tasas más bajas de ACV en pacientes con un control intensivo de la PA (sistólica entre 120 y 130 mmHg) en estudios no diseñados al efecto y algunas guías, y a la espera de los resultados del estudio europeo/chino ESH-CHL-SHOT y de la determinación del momento oportuno para iniciar la bajada tensional por debajo de las cifras tradicionales postictus, se recomienda el control de la PA en valores por debajo de 140/90 mmHg.
Hiperlipidemia
Siguiendo las guías NICE de reducción del riesgo, se recomienda limitar la ingesta de grasas a menos del 30% de la ingesta total diaria, con ayuda y consejo, dado lo difícil del reto, y las saturadas a menos del 7%, así como tratar la hipertrigliceridemia cuando sobrepasa 500 mg/dL para evitar el riesgo de pancreatitis (grado de recomendación C). El tratamiento en cifras inferiores no ha demostrado la reducción de eventos cerebrovasculares o mortalidad. Aunque la adición de ácidos grasos omega 3 al tratamiento con estatinas redujo el riesgo cardiovascular, los resultados fueron independientes del nivel de triglicéridos de la muestra. En cuanto a fármacos, se recomienda administrar atorvastatina 80 mg en personas con o sin diabetes considerando dosis menores si estas son imposibles de conseguir por efectos secundarios, o según las preferencias del paciente (grado de recomendación A)46. En pacientes estables, si después de comprobar un buen cumplimiento del tratamiento, el colesterol de lipoproteínas de baja densidad (cLDL) >100 mg/dL, se aconseja usar dosis máxima de estatinas. En pacientes de muy alto riesgo cardiovascular (episodios recurrentes o afectación de más de un territorio vascular, diabetes añadida, FG <45 mL/min, hiperlipidemia familiar combinada), se puede valorar una intensificación de tratamiento para conseguir un objetivo de cLDL <70 mg/dL. Si este objetivo no se alcanza con dosis máxima de estatina, puede ensayarse la combinación con ezetimiba (grado de recomendación C).
Diabetes
El asesoramiento y la optimización del estilo de vida favorecen a diabéticos y prediabéticos con ACV. Se recomienda un objetivo de hemoglobina glicada ≤7% para la mayoría de pacientes para disminuir las repercusiones microvasculares, aunque el objetivo de control glicémico debe individualizarse. Se desconoce si un control por debajo de esa cifra es perjudicial o beneficioso.
Apnea del sueño
La apnea del sueño se ha relacionado con el ACV, aunque la relación causa efecto es de etiología incierta y el tratamiento con CPAP no ha reducido significativamente las recurrencias en los estudios hasta el momento (grado en contra de recomendación A).
Rehabilitación posterior
Es esencial revaluar las necesidades de rehabilitación de forma continua después de un ictus. En este contexto, el uso del Poststroke checklist autoadministrado puede ayudar. Tras agotar las opciones de tratamiento rehabilitador formal, se sugiere establecer un programa de ejercicios en el domicilio con el propósito de mantener la recuperación funcional y prevenir complicaciones derivadas de la inactividad física. En el ámbito de la rehabilitación, los juegos tecnológicos tienen un impacto positivo en la adherencia al tratamiento rehabilitador. El uso de ortesis dinámicas de extremidad superior aún no ha demostrado resultados suficientes para justificar su integración habitual en la práctica clínica.
La ECV es un trastorno en el flujo sanguíneo cerebral, con repercusiones que abarcan desde la completa recuperación hasta diversos déficits neurológicos, pudiendo presentarse de manera asintomática. Cerca del 90% de los ACV son atribuibles a factores de riesgo modificables, entre los cuales destaca la HTA como un elemento clave. Las diferentes guías ofrecen planteamientos diversos, si bien las recomendaciones en prevención primaria, tales como una dieta enfocada en la ingesta de verduras y frutas, así como la realización habitual de ejercicio, son fundamentales para disminuir el riesgo. La atención post-alta en AP, orientada a establecer pautas terapéuticas adecuadas, evitar complicaciones y fomentar estilos de vida saludables, desempeña un papel crucial en la prevención de recaídas. Las recomendaciones específicas en prevención secundaria, como la promoción de la actividad física y la restricción de la ingesta de grasas, son esenciales para prevenir nuevos episodios. La rehabilitación, con una evaluación constante de las necesidades del paciente a largo plazo, resulta vital para maximizar la recuperación funcional y evitar posibles complicaciones en individuos con antecedentes de ictus.
Resumen
La ECV es un trastorno en el flujo sanguíneo cerebral, con repercusiones que abarcan desde la completa recuperación hasta diversos déficits neurológicos, pudiendo presentarse de manera asintomática. Cerca del 90% de los ACV son atribuibles a factores de riesgo modificables, entre los cuales destaca la HTA como un elemento clave. Las diferentes guías ofrecen planteamientos diversos, si bien las recomendaciones en prevención primaria, tales como una dieta enfocada en la ingesta de verduras y frutas, así como la realización habitual de ejercicio, son fundamentales para disminuir el riesgo. La atención post-alta en AP, orientada a establecer pautas terapéuticas adecuadas, evitar complicaciones y fomentar estilos de vida saludables, desempeña un papel crucial en la prevención de recaídas. Las recomendaciones específicas en prevención secundaria, como la promoción de la actividad física y la restricción de la ingesta de grasas, son esenciales para prevenir nuevos episodios. La rehabilitación, con una evaluación constante de las necesidades del paciente a largo plazo, resulta vital para maximizar la recuperación funcional y evitar posibles complicaciones en individuos con antecedentes de ictus.