A. Epidemiología
Ictus: cualquier trastorno circulatorio cerebral que altera transitoria o definitivamente el funcionamiento de una o varias partes del encéfalo.
En España, 110.000 personas sufren un ictus cada año; al menos un 15% fallece y un 30% queda en situación de dependencia. Es la tercera causa de muerte global y la segunda en mujeres, y la primera causa de discapacidad1. Es la urgencia neurológica más frecuente.
B. Etiología2
- Aterotrombótico: estenosis arterial > 50%.
- Cardioembólico: secundario a patología cardíaca embolígena.
- Lacunar: infartos < 1,5 cm en el territorio de arterias perforantes.
- De etiología inhabitual: disecciones, estados protrombóticos...
- Indeterminado:
- Si coexisten dos o más causas.
- Estudios incompletos.
- ESUS (Embolic Stroke of Unknown Source): ictus de perfil embólico sin que haya podido demostrarse el origen.
C. Sintomatología3
El ictus puede presentar como sintomatología cualquier focalidad neurológica. Las más habituales son:
- Pérdida de fuerza en la cara, brazo o pierna de un lado del cuerpo, de inicio brusco.
- Trastornos de la sensibilidad, sensación de acorchamiento u hormigueo de la cara, brazo o pierna de un lado del cuerpo.
- Pérdida súbita de visión, parcial o total, en uno o ambos ojos.
- Alteración repentina del habla, dificultad para expresarse, lenguaje que cuesta articular y ser entendido.
- Dolor de cabeza de inicio súbito, de intensidad inhabitual y sin causa aparente.
- Sensación de vértigo intenso, inestabilidad, desequilibrio o caídas bruscas inexplicadas, si se acompañan de cualquiera de los síntomas descritos con anterioridad.
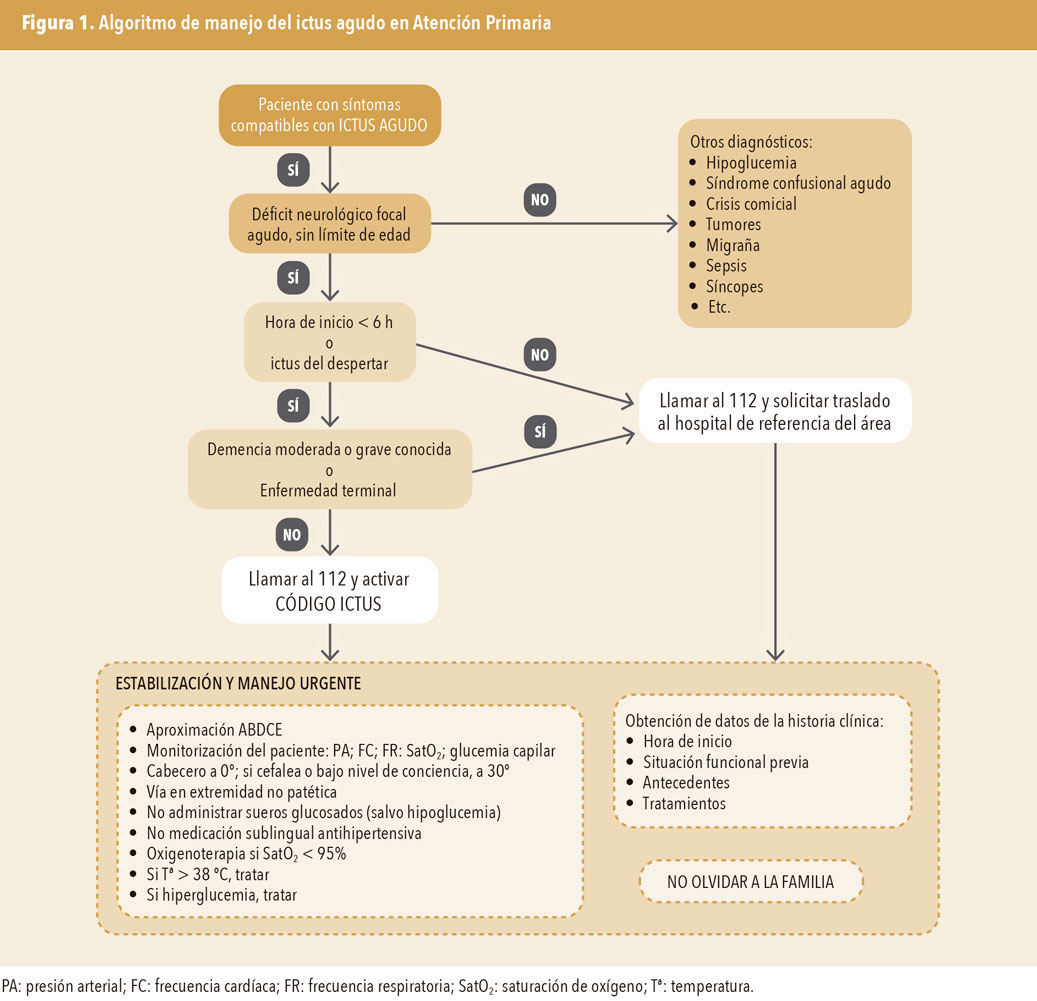
D. Código ictus
Su objetivo es la detección temprana del ictus con el fin de disminuir los tiempos de traslado al centro indicado, así como los tiempos intrahospitalarios para el diagnóstico y el tratamiento oportuno4 (grado de recomendación A). Se activará ante cualquier paciente que:
- Cumpla los criterios de inclusión:
- Tenga un déficit neurológico focal agudo sin límite de edad.
- Tiempo de evolución < 6 horas o ictus del despertar.
- Y no tenga ningún criterio de exclusión:
- Demencia moderada o grave conocida/grandes dependientes.
- Enfermedad terminal.
Los ictus pueden darse en todas las edades, incluyendo la pediátrica, por lo que se debe activar el código en niños con déficits neurológicos de instauración aguda4.
E. Manejo inicial en Atención Primaria5
Ante todo paciente con sospecha de ictus, se debe (figura 1):
- Considerarlo una emergencia médica.
- Reconocer los signos y síntomas precozmente.
- Contactar con el centro coordinador de urgencias (112), alertando sobre un posible código ictus.
- Instaurar el tratamiento para estabilizar al paciente y trasladarlo adecuadamente.
- Todos los pacientes con un ictus agudo serán trasladados a un hospital.
E.1. Diagnóstico
- Valoración inicial ABCDE.
- Anamnesis: hora de inicio, criterios de inclusión/exclusión, historia clínica previa.
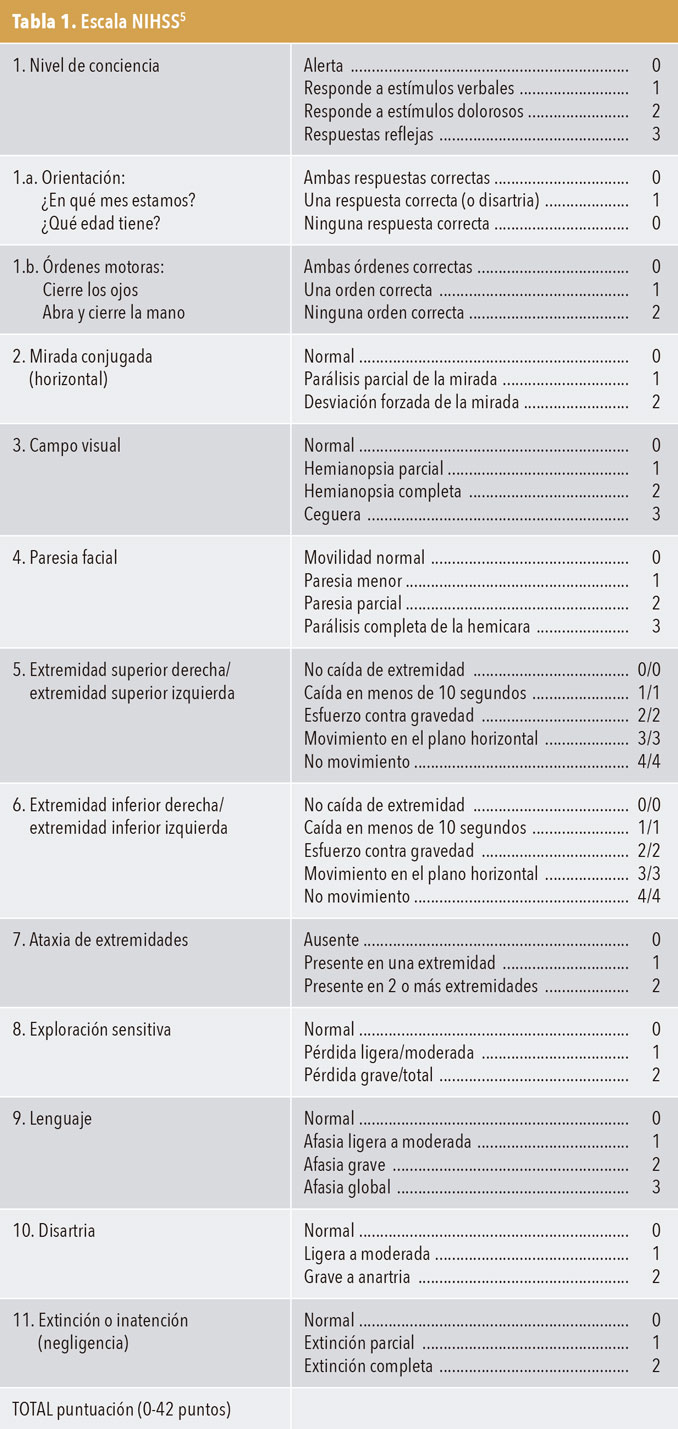
- Exploración clínica. Utilizar la escala NIHSS6 (tabla 1) (grado de recomendación B). La escala RACE (simplificación de la escala NIHSS) está ideada para no sanitarios, por lo que no se debe utilizar.
- Constantes: presión arterial (PA); frecuencia cardíaca y ritmo; frecuencia respiratoria, temperatura (Ta), saturación de oxígeno (SatO2).
- Glucemia capilar.
- Electrocardiograma (ECG) de 12 derivaciones.
E.2. Tratamiento
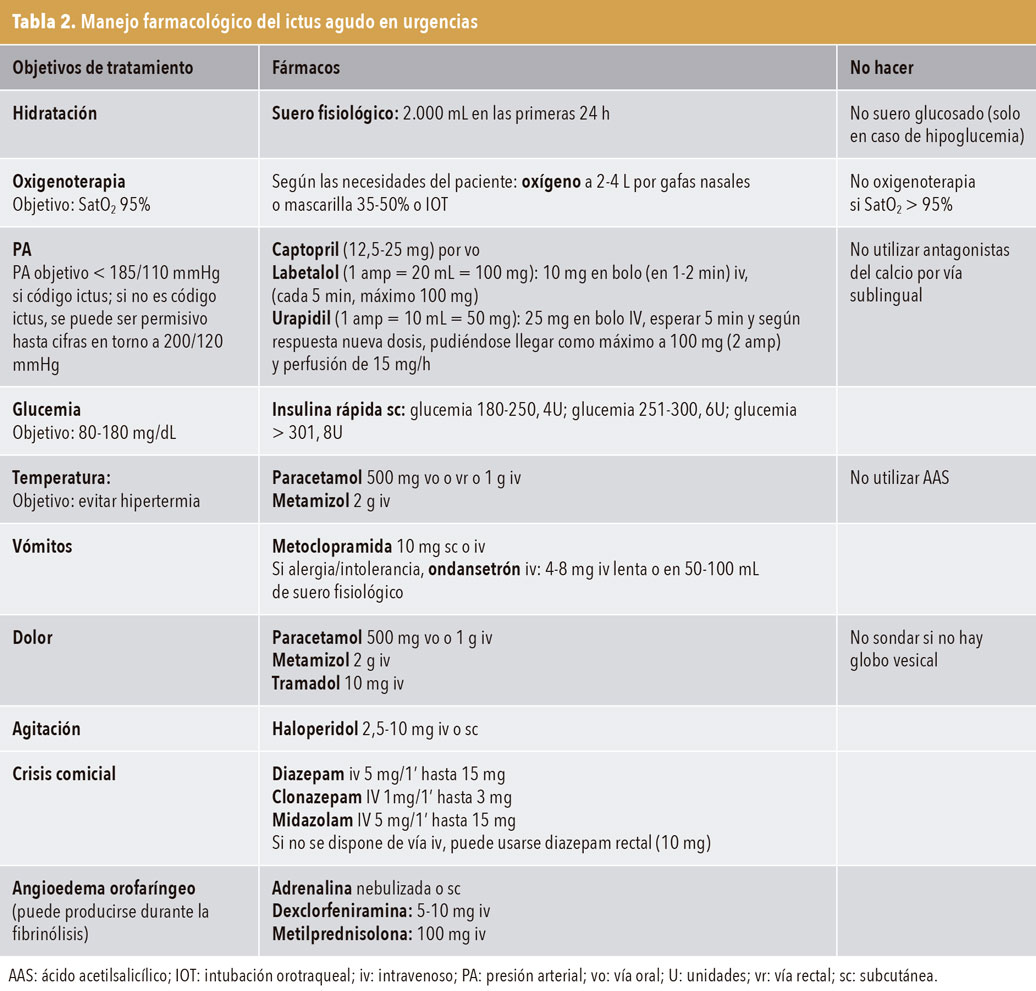
Ante todo paciente que cumpla criterios, primero activar el código ictus (112) y posteriormente estabilizar al paciente (tabla 2).
- Si es necesaria: reanimación cardiopulmonar (RCP).
- Dieta absoluta (salvo fármacos).
- Hidratación: siempre con suero fisiológico (excepto en caso de hipoglucemia)
- Oxigenoterapia: administrar oxígeno si SatO2 < 95% o bajo nivel de conciencia (grado de recomendación C).
- Control de PA: objetivo < 185/110 mmHg. El uso de antihipertensivos debe restringirse a casos en los que, descartados y corregidos factores desencadenantes (estrés, dolor, retención urinaria...), persisten cifras > 185-110 mmHg (grado de recomendación B). No administrar antagonistas del calcio por vía sublingual. Tratar con captopril 12,5-25 mg oral (vo).
- Control de glucemia. Objetivo: 80-180 mg/dL.
- Hipoglucemia: < 80 mg/dL, única indicación de suero glucosado. No están indicados los compuestos concentrados de glucosa.
- Normoglucémicos, suero fisiológico.
- Si glucemia > 80 mg/dL, administrar insulina rápida subcutánea (sc): 181-250 mg/dL-4 UI; 251-300 mg/dL-6 U; > 300 mg/dL:-8 UI (grado de recomendación B).
- Control de la Tª: si > 38 °C, paracetamol 500 mg vo o metamizol 2 g intravenoso (iv).
- Vómitos: metoclopramida 10 mg sc o iv.
- Dolor: vigilar el dolor abdominal. No sondar si no hay globo vesical. Tratar con metamizol 2 g iv o tramadol 10 mg iv.
- Agitación: puede ser una respuesta refleja al dolor o a una retención urinaria. Si se descartan, administrar haloperidol 2,5-10 mg iv o sc.
- Crisis comicial: diazepam rectal 10 mg o iv 5 mg/1 min hasta 15 mg.
E.3. Cuidados del paciente
- Decúbito supino a 0° sin almohada o cabecero elevado 30° si presenta cefalea o bajo nivel de conciencia.
- En caso de vómitos, colocar al paciente en decúbito lateral.
- Brazo parético hacia delante, palma hacia arriba y dedos extendidos.
- Monitorización de signos vitales cada 15 minutos y neurológica.
- Avisar si:
- Presión arterial sistólica (PAS) > 185 mmHg o presión arterial diastólica (PAD) > 110 mmHg.
- SatO2 < 95%.
- Glucemia > 180 mg/mL o < 80 mg/mL.
- Evitar aspiración.
E.4. ¿Qué NO HACER?
- Administrar sueros glucosados.
- Traccionar de los miembros paréticos en las movilizaciones.
- Utilizar la vía intramuscular.
- Administrar heparinas y antiagregantes.
- Olvidarse de la familia.
F. Puntos clave
- No perder tiempo: «Tiempo es cerebro».
- Asegurarse de la hora de inicio y activar el código ictus si es posible.
- Tratar y cuidar al paciente para estabilizarlo y trasladarlo adecuadamente.
- No dar antitrombóticos antes de tiempo.
- No olvidarse de la familia.






Regina 15-09-24
Hola, enhorabuena, me ha encantado, veo dificil hacer un resumen de un tema complejo y muy frecuente, teniendo en cuenta además los distintos escenarios en que nos movemos en el trabajo. Tenía una duda con respecto al haloperidol, veo en la presentación administración IV, pero sólo veo en ficha IM . Gracias.
Alba 13-09-24
Buenos días Alejandro. Efectivamente en el algoritmo está mal escrito, ahora lo modificamos. Si el paciente tiene una enfermedad terminal o una demencia grave se excluye del código ictus. Gracias por la corrección. Un saludo.
Alejandro 12-08-24
Hola, en el algoritmo de la figura 1, el último SÍ (paciente con demencia moderada/grave o enfermedad terminal) ¿no sería al contrario?
Alba 19-03-24
Gracias Mar. Efectivamente son tres erratas las que comentas. Si ves la versión digital ya están puestos los si es y los noes en el gráfico. Y dentro de las etiologías me refería a los ictus de origen isquémico , pero sí, otra causa de ictus son las hemorragias. Es difícil abordar todo en un artículo corto, pero queríamos repasar los puntos más importantes del manejo agudo. Muchas gracias!!!
Mar 13-03-24
Gracias por el artículo, ¡útil revisión! . Comentarios a simples erratas de transcripción: en NIHSS el punto 1a la puntuación sería 0,1,2. Control glicemia la insulina supongo si >180. Y en la figura 1 los síes y los noes para seguir el algoritmo. Y me surge una duda, en etología, ¿otra posible causa a añadir seria la hemorrágica? Muchas gracias, ¡estos temas necesitamos repasarlos siempre!