Caso clínico
María acude a la consulta porque, desde hace unas horas, nota que ve doble y su marido le ha dicho que desvía un ojo. La mujer, de 40 años de edad, no tiene ningún antecedente de interés; no presenta ninguna otra clínica acompañante, niega antecedentes de traumatismos, ni de haber tomado ningún tipo de fármaco; no fuma, es totalmente abstemia y niega consumo de drogas. En la exploración se constata una parálisis del VI par craneal derecho. No presenta alteración de ningún otro par craneal, ni ninguna otra alteración en la exploración neurológica.
Antes de decidir qué exploraciones y pruebas clínicas deben realizarse, se plantea si es necesario derivar todos los casos a otro nivel asistencial y si hay que iniciar algún tipo de abordaje terapéutico
Puntos clave
- El VI par craneal inerva únicamente el músculo recto externo del ojo homolateral cuya acción es la abducción.
- Es la parálisis aislada más común de los pares craneales.
- Clínicamente se manifiesta con visión doble horizontal (diplopía).
- Se observa parálisis cuando se dirige la mirada hacia el nervio afectado y con esotropía (desviación nasal) con la mirada de frente.
- La afectación puede producirse en cualquier punto del trayecto desde el origen en la protuberancia hasta el tramo final en el mismo músculo.
- Las causas pueden ser muy diversas, aunque se han descrito más frecuentemente las microvasculares, las de origen desconocido (idiopáticas) y las traumáticas.
- La anamnesis y la exploración física permitirán orientar la causa y la localización de la lesión, así como determinar la priorización de las pruebas complementarias y el tratamiento.
- Los criterios de alarma son los traumatismos, la parálisis bilateral del sexto par craneal, y la parálisis del VI nervio acompañada de otros síntomas o signos neurológicos.
- Cuando se presentan criterios de alarma, se deben hacer estudios de neuroimagen de manera urgente (ya sea mediante resonancia magnética [RM] o tomografía computarizada [TC]) con derivación al hospital de referencia.
Concepto
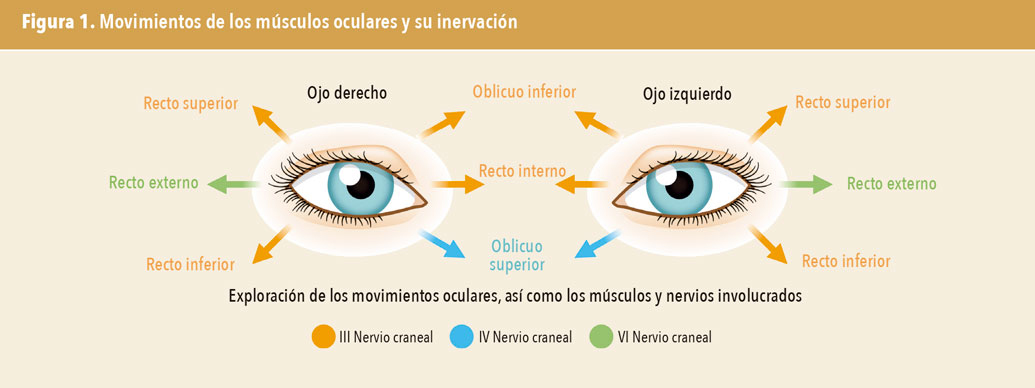
El VI par craneal es un nervio motor puro que inerva el músculo recto lateral (también llamado recto externo o abducens), el cual forma parte de la musculatura ocular. Además del recto externo, en la movilidad ocular participan otros músculos: el recto interno (o medial), el recto superior, el recto inferior y los músculos oblicuos superior e inferior (figura 1). Los músculos recto lateral (VI par craneal) y medial (III par craneal) solo producen el movimiento de abducción y aducción respectivamente cuando se contraen. Tienen función primaria, pero no función secundaria. El resto de los músculos implicados en la movilidad ocular al contraerse ejercen una función primaria ,pero también intervienen con una función secundaria.
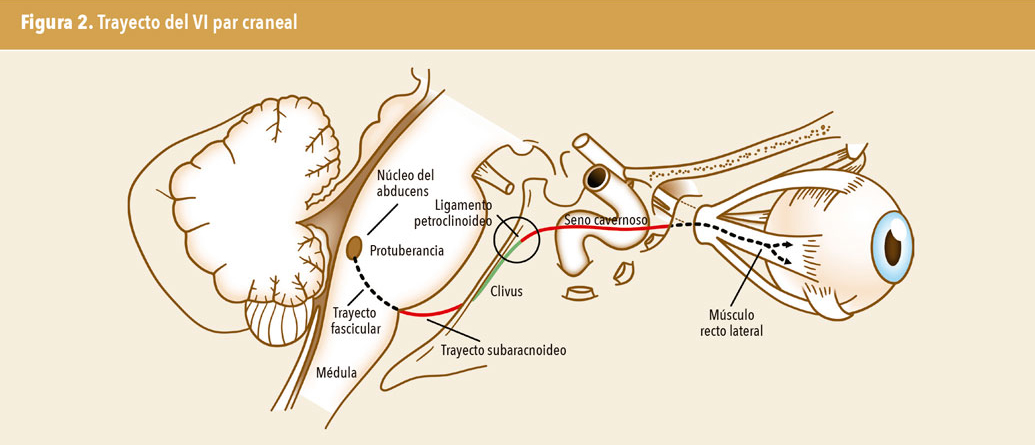
El VI par craneal recorre un trayecto largo y tortuoso desde el tronco encefálico hasta el músculo recto externo homolateral. Su núcleo se encuentra a nivel del metencéfalo, próximo a la línea media en la protuberancia (figura 2); está compuesto por dos tipos de células: las neuronas motoras inferiores, los axones de las cuales forman el nervio abducens, y las neuronas internucleares que se proyectarán en el fascículo longitudinal medial con las neuronas motoras inferiores del músculo recto interno en el núcleo motor ocular común contralateral, siendo estas importantes para la conjugación de la mirada lateral1,2.
El nervio abducens seguirá hacia delante y abajo para salir al surco bulbo-protuberancial en el espacio subaracnoideo, dirigiéndose por fuera de la silla turca para entrar acto seguido en el seno venoso cavernoso con estrecha relación con la arteria carótida interna por dentro y con el IV par craneal y las ramas V1 (oftálmica) y V2 (maxilar) del nervio trigémino por fuera. El VI par craneal pasará finalmente por la fisura orbitaria superior y entrará en la órbita rodeado por el anillo tendinoso directamente hacia la superficie profunda del músculo recto externo.
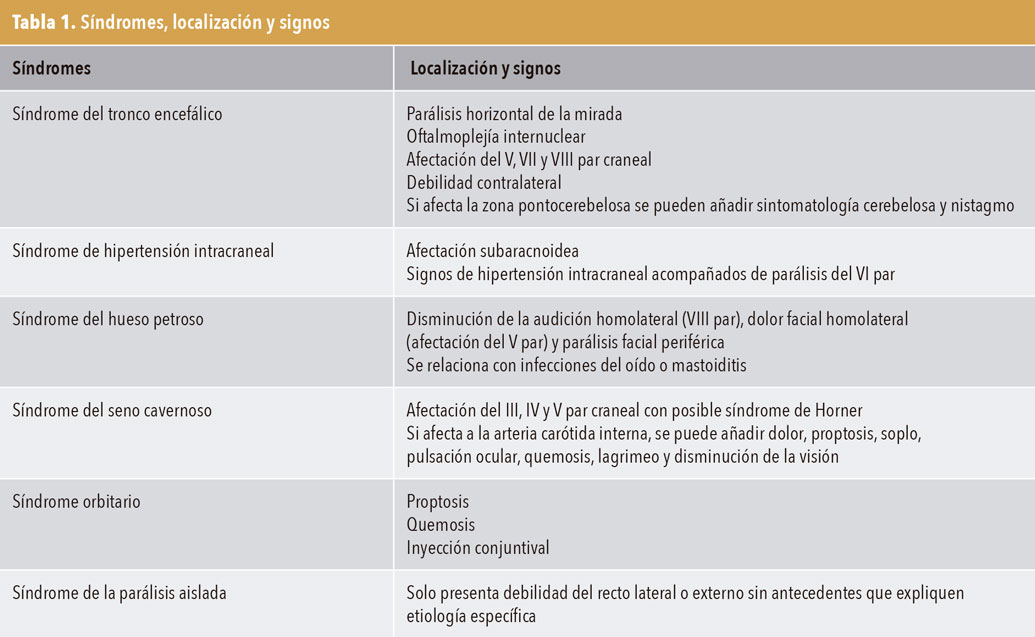
Por tanto, la disfunción puede deberse a lesiones que ocurren en cualquier lugar de su trayecto. De todos los nervios craneales, es el que tiene un mayor curso subaracnoideo. Según la ubicación donde se encuentre la afectación, las estructuras neurológicas involucradas con la patología ayudarán a localizar la situación del problema (figura 2). Anatómicamente, el curso de este nervio se puede dividir en cinco secciones. Las lesiones que ocurren dentro de cada sección son reconocibles porque participan diferentes estructuras contiguas, y a cada una de estas secciones correspondería un síndrome. El que nombramos sexto síndrome será la afectación de una parálisis del sexto nervio (PSN) aislada, dado que no presentará signos ni síntomas correspondientes a los otros cinco síndromes2,3. En la tabla 1 se describen los síndromes y la afectación según la localización con los signos que provocan.
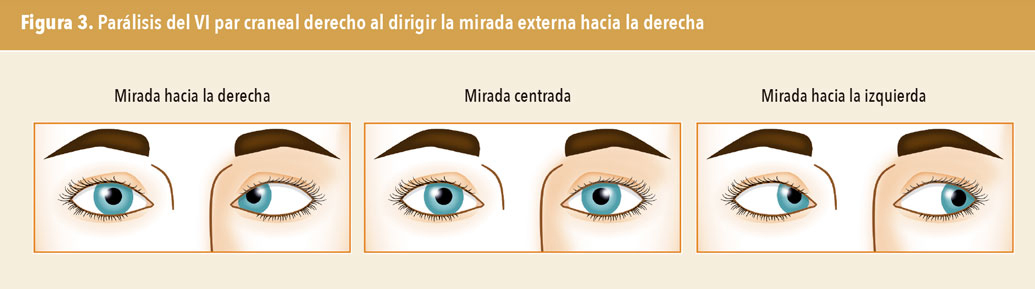
Como su acción es la abducción, esta lesión ocasionará una limitación de la mirada horizontal externa homolateral. Clínicamente, al hacer que el paciente mire a la zona externa, se observará que el ojo afectado tiene una limitación de la movilidad. En la figura 3 se muestra un paciente con parálisis del VI par derecho.
Incidencia y etiología
La mononeuritis del VI par craneal presenta una incidencia de 11,3/100.000 personas, siendo la más frecuente de todos los pares craneales4,5. Se puede observar en cualquier edad y lo que varía según el grupo etario es la etiología.
Entre las causas, cabe destacar (adultos)4:
- Indeterminada (26%).
- Patología microvascular: diabetes mellitus (DM) e hipertensión arterial (HTA) (12%), HTA (19%), diabetes (4%).
- Accidente cerebrovascular (4%).
- Posneurocirugía (3%).
- Traumatismo (12%).
- Neoplasia (5%).
- Aneurisma (2%).
- Esclerosis múltiple (7%).
- Otras causas (8%): apoplejía pituitaria, migraña oftálmica, infecciosas, farmacológicas.
Clínica: ¿qué síntomas y signos valorar? ¿Qué señales de alerta hay que tener en cuenta?
Clínicamente, se manifestará con una diplopía binocular horizontal (visión doble que desaparece al cubrir un ojo) cuando la persona siga la mirada hacia el lado del músculo afectado, empeorando al mirar a lo lejos y con una desviación nasal del ojo afectado (esotropía) debido al predominio de la acción del músculo antagonista.
La gravedad de la parálisis vendrá guiada por el grado de esotropía y el déficit de la abducción.
Otras manifestaciones clínicas pueden acompañar a la parálisis del VI par craneal, lo que proporcionará información sobre posibles etiologías, localización de la lesión o afectación de otros nervios o estructuras (tabla 1).
Los síntomas y signos de gravedad o alarma (red flags) serían la PSN acompañada de otros síntomas o signos neurológicos y tener un antecedente de traumatismo previo.
En cuanto al diagnóstico diferencial, se deberían tener en cuenta la arteritis de la temporal, una fractura medial de la órbita, miastenia gravis, y afectación tiroidea con orbitopatía, entre las más habituales.
Diagnóstico. ¿Qué exploraciones complementarias es necesario realizar?
Ante un paciente con diplopía, la evaluación inicial deberá ser mediante una anamnesis dirigida y una exploración física que permitirán sospechar la causa, la localización del problema, la urgencia y la necesidad y el tipo de pruebas complementarias.
Lo primero que se debe orientar es si se trata de una diplopía monocular o binocular y si existe alguna otra sintomatología o signos neurológicos acompañantes.
La diplopía monocular se manifiesta por visión doble cuando se ocluye el ojo sano y desaparece con la oclusión del ojo afectado, es decir, diplopía con un solo ojo. Las causas más habituales suelen ser errores de refracción ocular, alteraciones del iris o del cristalino. El uso del dispositivo de oclusión estenopeico puede ser de ayuda en esta situación.
La diplopía binocular es la percepción de la doble imagen solo cuando ambos ojos están descubiertos, y no se manifestará con la oclusión de uno de los dos.
Otros síntomas que pueden acompañar a la diplopía podrían orientar sobre el origen de la lesión o de las causas: fiebre, cefalea, síntomas y signos neurológicos como papiledema, paresias, parestesias, ptosis, síntomas (vestibulares y cerebelosos), dolores articulares, erupciones cutáneas, síntomas respiratorios…
Así mismo, puede ser de ayuda conocer:
- La manera en que se ha presentado: repentinamente (que hará pensar en problemas vasculares), o de manera progresiva (como en el caso de algunos tumores).
- La dirección de la mirada en la que la diplopía se presenta y empeora.
- Las características de la diplopía: ¿es horizontal (una imagen al lado de la otra), vertical (una encima de la otra) o diagonal (una imagen inclinada con respecto a la otra)? En el escenario de la diplopía horizontal se debe sospechar la disfunción de uno de los músculos con acción de la mirada puramente horizontal, es decir los músculos recto lateral y recto interno. En las otras dos situaciones, pensar en la implicación del resto de músculos extraoculares (recto superior, recto inferior y oblicuo superior e inferior).
- ¿La diplopía empeora con la visión lejana o la de cerca? Empeora en la visión lejana en la PSN, mientras que en la visión de cerca suele afectarse el IV par craneal.
- ¿Hay variación circadiana de la diplopía? La diplopía que empeora a lo largo del día sugeriría la posibilidad de una miastenia gravis.
- ¿Presenta factores de riesgo cardiovascular? La HTA y la DM pueden ocasionar afectación del VI par craneal de origen isquémico microvascular. Algunos pacientes pueden presentar dolor ocular6; cabría pensar en este origen especialmente en mayores de 50 años con uno o más factores de riesgo.
- Antecedente de patología tiroidea. Se debería sospechar en la diplopía de pacientes con enfermedad de Graves-Basedow. Pueden presentar oftalmopatía de Graves, un proceso característicamente autoinmune e inflamatorio que afecta a la musculatura extraocular y al tejido conectivo; con más frecuencia se afecta la mirada hacia arriba. Otros síntomas que pueden presentar serían: retracción palpebral, proptosis, quemosis e inyección conjuntival.
- ¿Se conoce algún antecedente traumático craneal o de la zona orbitaria?
- ¿Hay antecedente de cirugía oftalmológica previa?
- ¿Toma algún medicamento? Debe considerarse la diplopía como un efecto adverso a medicamentos, especialmente en pacientes polimedicados (tabla 2)7.
- Síntomas o signos neurológicos acompañantes.
- Si se acompaña de dolor y las características de este (u otros síntomas/signos).
- Se realizará una otoscopia, sobre todo en niños, al ser una posible complicación de una otitis media.
 En la exploración física se deberá determinar cuál es el músculo débil afectado. Para ello, el explorador se colocará delante del paciente y le pedirá que siga con los ojos y sin mover la cabeza la punta del dedo índice del examinador (o de un bolígrafo) que dibujará una gran H evaluando el movimiento de los seis músculos extraoculares y su coordinación (figura 1).
En la exploración física se deberá determinar cuál es el músculo débil afectado. Para ello, el explorador se colocará delante del paciente y le pedirá que siga con los ojos y sin mover la cabeza la punta del dedo índice del examinador (o de un bolígrafo) que dibujará una gran H evaluando el movimiento de los seis músculos extraoculares y su coordinación (figura 1).
La diplopía empeora cuando la persona dirige la mirada hacia la dirección donde el músculo afectado actúa (se contrae). Por ejemplo, en el caso de una diplopía, cuando la persona dirige la mirada hacia fuera y a la derecha, podría tener afectación del recto lateral (RL) del ojo derecho (OD) o bien del recto interno (RI) del ojo izquierdo (OI). Para identificar cuál de los dos músculos es el afectado, se observará que, si se trata del RL D, habrá una esotropía, y si el afectado es el RI E, el ojo manifestará una exotropía.
Aunque existe controversia sobre cuándo indicar pruebas de neuroimagen, en general estarían siempre indicadas y con carácter urgente cuando haya manifestaciones de parálisis del VI par craneal acompañadas de otras manifestaciones neurológicas, como afectación de otros pares craneales, papiledema, focalidad neurológica, afectación bilateral, etc., o antecedentes traumáticos.
Remarcar que se debería también considerar la realización de pruebas de neuroimagen, tanto en niños como en adultos, en presencia de una PSN aislada. En un estudio prospectivo utilizando RM8 con 43 pacientes de edades entre los 2 y los 82 años con parálisis aislada, se identificaron lesiones que definían como relevantes en el 63% de casos. En un 49% encontraron tumores o lesiones tumor-like. Cuando repitieron las pruebas a los 3 y 6 meses, continuaron siendo normales todas las que en un inicio lo eran.
Las pruebas que preferentemente tendrían que realizarse serían la RM cerebral y de las órbitas con gadolinio, y como alternativa, una TC con contraste. La sensibilidad de las pruebas puede aumentar con la aplicación de cortes muy finos de las estructuras anatómicas afectadas.
Otras pruebas que podrían ser de utilidad cuando las pruebas radiológicas no hayan sido concluyentes y presentan síntomas o signos acompañantes serían la punción lumbar y el análisis de sangre (con reactantes de fase aguda, marcadores reumatológicos e inmunitarios).
En las personas de edad avanzada con una diplopía aislada del VI par craneal y factores de riesgo cardiovascular, se considera que la mayoría tienen un origen isquémico microvascular, y las pruebas de imagen no deberían demorarse porque se ha observado que las complicaciones pueden evolucionar rápidamente8,9.
Criterios de derivación a urgencias
Aunque este artículo se refiere a la afectación en adultos, se debe considerar derivar a todos los niños con PSN, aunque no presenten otros síntomas o signos acompañantes.
En adultos, todas las personas con PSN se derivarán de forma urgente cuando vayan acompañadas de focalidad neurológica, parálisis del VI par craneal bilateral, cuando exista un antecedente traumático y ante la presencia de fiebre con signos y síntomas de enfermedad infecciosa.
Posibilidades de tratamiento
El objetivo del tratamiento será la recuperación de la visión, incluyendo el alineamiento de los ojos.
- En la consulta de Atención Primaria se puede proceder a la oclusión ocular con parches para corregir la diplopía. Hace falta mucha precaución en niños de menos de 9 años por el riesgo de una ambliopía yatrogénica.
- Se pueden administrar corticoides si existe sospecha de etiología inflamatoria.
- En otros niveles asistenciales se pueden realizar:
- Tratamiento con prismas, cuando son leves y de larga duración.
- Cirugía del estrabismo.
- Toxina botulínica, neurotoxina, que, inyectada al músculo, causará una parálisis de este de manera temporal. En el caso de la parálisis del VI par craneal se inyectará en el músculo recto interno homolateral para prevenir la contractura secundaria y disminuir la desviación nasal del ojo. Se ha utilizado en casos de parálisis unilateral del VI par craneal aguda y crónica. En la parálisis crónica parece que se obtienen mejores resultados terapéuticos si se utiliza junto con la cirugía del estrabismo.
Pronóstico
La mayoría de las personas con parálisis idiopática del VI par craneal se recuperan por completo en los primeros 6 meses, aunque en algunos casos pueden experimentar cambios permanentes en la visión (diplopía, desviación de la mirada-esotropía). Las relacionadas con afectación vascular suelen resolverse en más del 85% de los casos de forma espontánea, aunque se detectan mononeuropatías oculares posteriores en un 30% de los casos10. La parálisis causada por enfermedades virales generalmente se suele recuperar por completo y las causadas por traumatismos pueden dejar afectaciones residuales.
En el caso de María, se le realizó un examen físico completo que descartó otras focalidades neurológicas. La presión arterial era normal y no presentaba ninguna alteración en la analítica. Se procedió a la oclusión ocular para mejorar la diplopía y se le realizó una RM a los 15 días de haberla atendido en la consulta, en la cual no se detectó ninguna alteración. A los 30 días, la movilidad ocular se había recuperado por completo. No fue derivada a ningún otro nivel asistencial.