Resumen
En 2007 se comercializa en España una nueva familia de fármacos relacionados con las incretinas, hormonas producidas en el intestino delgado en respuesta a la ingesta que reducen las fluctuaciones de la glucemia posprandial y la hemoglobina A1c (HbA1c). De este grupo, las gliptinas, sitagliptina, vildagliptina y saxagliptina, actúan inhibiendo la enzima que degrada las incretinas, la dipeptidil-peptidasa IV (DPP4). Se administran por vía oral y se emplean en terapia combinada tras metformina. Han demostrado que mejoran la función beta-pancreática, reducen cifras de presión arterial (PA) y su efecto es neutro en el perfil lipídico y el peso. Su eficacia en terapia combinada con metformina es similar al resto de fármacos orales y tienen la ventaja de que presentan menores efectos adversos, como hipoglucemia o ganancia de peso. El inconveniente es su coste superior y la falta de estudios de seguridad y de eficiencia a largo plazo.
Escenario
En los últimos años, el área terapéutica de la diabetes mellitus (DM) está experimentando un gran dinamismo1 con la introducción de nuevos grupos terapéuticos. En la actualidad disponemos de un número importante de antidiabéticos orales (ADO) con mecanismos de acción diferentes, lo que permite individualizar la decisión terapéutica y buscar un abordaje más fisiológico. Los fármacos basados en las incretinas, de reciente comercialización, suponen un cambio en el tratamiento de la DM tipo 2 (DM2).
No hay estudios a largo plazo que evalúen los resultados clínicos finales (morbimortalidad) de estos fármacos1, aunque actualmente este no es un criterio necesario para su aprobación para uso clínico por las agencias nacionales, y son objeto de debate también otros requisitos, como la relación coste-beneficio.
Actualmente no hay un fármaco mejor que otro (a excepción de la metformina como claro primer paso terapéutico), sino pacientes que se benefician más o menos de cada opción disponible, por lo cual se maximiza la premisa de individualizar cada caso1.
La selección de una opción terapéutica según su eficiencia, es decir, considerando simultáneamente sus costes y beneficios, supone un avance considerable respecto a otro tipo de criterios más parciales. El médico de familia debe implicarse en la valoración de la eficiencia como un hábito diario, considerar los costos de las diferentes alternativas terapéuticas, y ofrecer lo mejor para el paciente y para el sistema sanitario.
Estrategias de búsqueda
Existen recursos bibliográficos suficientes, la mayoría gratuitos, que permiten acceder tanto a las revisiones sistemáticas o ensayos clínicos aleatorizados, como a las guías de práctica clínica internacionales o nacionales2.
La mayor parte de los estudios se han obtenido a partir de búsquedas informatizadas en las bases Medline y The Cochrane Library. Medline, a través de Pubmed, incluye fuentes primarias con diferentes tipos de estudios, desde descriptivos hasta ensayos clínicos. La Biblioteca Cochrane incluye fuentes secundarias como las revisiones sistemáticas. Estas limitan los sesgos y errores aleatorios para sintetizar los resultados de varios artículos originales, y además realizan una búsqueda exhaustiva de todos los artículos relevantes con criterios reproducibles y explícitos de selección.
También se ha analizado el servidor Ovid como método de búsqueda con acceso a resúmenes estructurados de artículos originales, además de a sistemas de ayuda en la toma de decisiones.
Las estrategia de búsqueda empleada incluyó las siguientes palabras clave: dipeptidyl-peptidase IV inhibitor, diabetes mellitus, efficiency, safety, treatment, therapy, oral antidiabetics, drugs, clinical management, effectiveness, incretins. Se emplearon lo siguientes limitadores: Período: 2001-2011.
Relación de estudios seleccionados y especificación de los criterios empleados para valorar validez e importancia
El profesional de Atención Primaria debe saber analizar la fuerza de las recomendaciones que se le ofrecen. De los estudios seleccionados, destacan las revisiones sistemáticas y los metanálisis, que aportan la mejor evidencia disponible y la mejor validez.
Se incluyó una Revisión Cochrane traducida3, de 2008, con datos de ensayos clínicos controlados, aleatorizados, en adultos con DM2, y con una duración de los ensayos de al menos 12 semanas, donde se evaluaron los efectos de los inhibidores de la dipeptidil peptidasa 4 (IDPP-4). Ampudia-Blasco, en otra interesante revisión terapéutica, editada en Avances en Diabetología el mismo año, describía la eficacia y seguridad, así como posibles opciones terapéuticas, tanto de los agonistas del péptido-1 análogo al glucagón (GLP1) como de los IDPP4.
De los Standards of Medical Care in Diabetes de la American Diabetes Association (ADA), cabe señalar que es un documento, revisado anualmente, que aparece a comienzos de cada año en la revista Diabetes Care e incorpora desde hace unos años un sistema propio de gradación de la evidencia.
Es de gran interés una revisión4, publicada en 2010, y de las pocas que tratan el tema de la evaluación económica en los nuevos fármacos para el tratamiento de la diabetes, entre ellos los IDPP4. También destaca un metanálisis5 que evalúa la eficacia clínica y la seguridad de los incretinmiméticos y los IDPP4, en pacientes con DM2, comparado con placebo. Al ser un metanálisis reciente, representa la mejor síntesis de la evidencia actual disponible sobre la eficacia y seguridad de cada uno de los tratamientos en comparación con placebo.
Resultados
Los fármacos basados en las incretinas son una opción terapéutica para la DM2 en los últimos años. Entre ellos la sitagliptina, aprobada en 2006, seguida por vildagliptina (disponible en la UE y muchos otros países desde 2007, a pesar de que la aprobación en EE.UU. aún está pendiente), la saxagliptina (en 2009), alogliptina (en 2010, actualmente solo en Japón) y la linagliptina (aprobada en EE.UU. en mayo de 2011 y en proceso de revisión reguladora en Japón y la UE)6.
Actualmente, en España, los IDPP4 (sitagliptina, vildagliptina y saxagliptina) están indicados en adultos con DM2 en combinación con metformina, sulfonilureas (SU) o tiazolidindiona. Sitagliptina, además, está indicada en monoterapia en pacientes en los que el uso de metformina no es adecuado, en terapia oral triple y como terapia adicional a insulina1 (tabla 1).
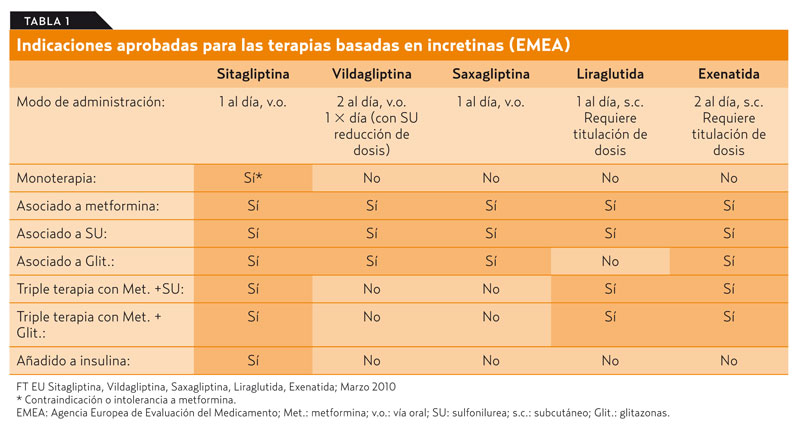
Las incretinas son sustancias liberadas a la circulación por células intestinales en respuesta a la ingesta de alimentos y tienen múltiples acciones glucorreguladoras. Estas hormonas son el polipéptido insulinotrópico dependiente de la glucosa (GIP) y el GLP1. Después de la ingesta, ambos péptidos ejercen su efecto estimulador de la secreción de insulina mediante la interacción con un receptor específico en la célula beta. El aprovechamiento de los potenciales efectos beneficiosos derivados del uso del efecto incretina en el tratamiento de los pacientes con DM2 se ha enfocado en el ámbito clínico desde una doble vertiente. Por un lado, se puede utilizar la administración parenteral de agentes que mimeticen el efecto incretina (incretinmiméticos) como agonistas del receptor de GLP1, resistentes a su rápida degradación fisiológica, y por otro, podemos utilizar fármacos de administración oral que potencien el efecto de las incretinas al frenar su degradación mediante la inhibición de la enzima DPP4.
Los IDPP4 mejoraron la secreción de insulina dependiente de glucosa de las células beta-pancreáticas mediante la prevención de la DPP-4 mediada3.
A nivel farmacológico, los datos disponibles hasta ahora indican una disminución similar del nivel de glucemia, ya sea en monoterapia o en combinación con otros fármacos hipoglucemiantes, un efecto similar de peso neutral y una seguridad comparables y perfil de tolerabilidad6.
Aschner et al.7, en un estudio de 2010, doble ciego, con 1.050 pacientes, que compara la eficacia y la seguridad de la monoterapia con sitagliptina y metformina en pacientes sin tratamiento previo con DM2, de una media de HbA1c basal del 7,2% en la población de partida, cambió desde el inicio, con unas reducciones de -0,43% con sitagliptina (n=455) y -0,57% con metformina (n=439). La diferencia entre grupos (IC 95%) fue del 0,14% (0,06, 0,21) lo que confirma la no inferioridad. La HbA1c basal no influyó en la respuesta al tratamiento, con mayores reducciones de la HbA1c observada en pacientes con valor basal de HbA1c ≥ 8% de la sitaglitina (-1,13%, n=74) y metformina (-1,24%, n=73). La incidencia de hipoglucemia fue del 1,7% con sitagliptina y del 3,3% con metformina (p=0,116). La incidencia de trastornos gastrointestinales, como reacciones adversas fue sustancialmente menor con sitagliptina (11,6%) en comparación con metformina (20,7%) (diferencia en la incidencia [IC 95%] = -9,1% [-13,6, -4,7]). El peso corporal se redujo desde el inicio con los dos, sitagliptina (LS cambio medio [IC 95%] = -0,6 kg [-0,9, -0,4]) y metformina (-1,9 kg [-2,2, -1,7]) (p<0,001 para la sitagliptina frente a metformina). El último metanálisis5 corroboró los datos expuestos en este artículo, no añadiéndose modificación de interés significativo.
En la revisión Cochrane de 2008 se seleccionaron 25 estudios de buena calidad; se identificaron 11 ensayos que evaluaron la sitagliptina y 14 ensayos de tratamientos con vildagliptina. En total, 6.743 pacientes fueron aleatorizados a sitagliptina y 6.121 en los estudios de vildagliptina, entre 12 y 52 semanas de duración. De los resultados seleccionados, sitagliptina y vildagliptina, en comparación con placebo, obtuvieron una reducción de HbA1c aproximada de 0,7 y 0,6, respectivamente. Los datos fueron limitados, pero indicaron que no había un mejor control metabólico después de la intervención de los IDDP4 en comparación con otros hipoglucemiantes. No se observó aumento de peso, los fármacos fueron bien tolerados, las infecciones por todas las causas aumentaron significativamente después del tratamiento con sitagliptina, pero no alcanzaron significación estadística después del tratamiento con vildagliptina3. Respecto a las infecciones, se ha objetivado un mayor incremento, respecto a los fármacos comparados, de la frecuencia de rinofaringitis e infección de orina, siendo necesario seguimiento a largo plazo para determinar la influencia sobre la función inmunitaria (Barrot8).
Están contraindicados en la insuficiencia renal con filtrado glomerular inferior a 50 ml/min, y en la insuficiencia hepática (vildagliptina). La vildagliptina en altas dosis se ha relacionado con hipertransaminasemia en toma única, pero no cuando se fraccionaba en dos dosis. Según su ficha técnica, se debe realizar un control de la función hepática antes de iniciar el tratamiento y monitorizar las enzimas hepáticas cada 3 meses durante el primer año y después periódicamente9.
Vildagliptina mejora la respuesta de las células del islote pancreático a la glucosa. Un amplio programa clínico con cerca de 22.000 pacientes y 7.000 pacientes-año de exposición a vildagliptina ha demostrado que el fármaco es bien tolerado y eficaz para mejorar el control glucémico en pacientes con DM2. Los ensayos de monoterapia han demostrado que una reducción de HbA1c importante se acompaña de efectos en el organismo neutral de peso y grasa neutra, con bajo riesgo de edema y de hipoglucemia. Estas características hacen de vildagliptina una pareja óptima para la terapia de combinación.
La terapia de combinación con 50 mg de vildagliptina y metformina dos veces al día mejora la HbA1c en un grado significativamente mayor que la monoterapia con metformina o vildagliptina sola en pacientes con DM2 cuya enfermedad estaba controlada inadecuadamente con la metformina o que estaban sin tratamiento previo, de acuerdo con los resultados de los ensayos realizados durante un período de 12-24 semanas.
Cuando saxagliptina se utilizó en combinación con metformina durante 24 semanas, la reducción media ajustada al valor basal de HbA1c y las proporciones de pacientes que lograron la meta de HbA1c (< 7,0%) fueron significativamente mayores con saxagliptina metformina en comparación con la monoterapia con cualquiera de los fármacos.
Un metanálisis10 que revisa la eficacia y seguridad de las terapias orales en monoterapia o en combinación (dos fármacos) concluye que la metformina debe ser el primer fármaco a emplear en monoterapia y que las diferentes combinaciones son similares en eficacia (reducción de HbA1c) pero algunas aumentan el riesgo de hipoglucemias y otros efectos adversos.
El uso en triple terapia oral (tres fármacos) solo está aprobado en ficha técnica para sitagliptina. Un reciente metanálisis concluye, en pacientes tratados con metformina y sulfonilurea, que no existen diferencias entre las distintas asociaciones en tercer escalón terapéutico, siendo la mejor combinación la que mejor se ajuste a las circunstancias de cada paciente11.
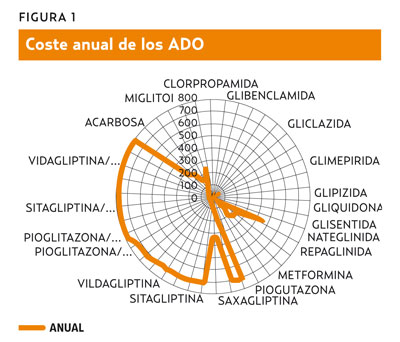
Se indica que las gliptinas son comparables con glitazonas respecto al control de la glucemia y los costes, pero por el momento las primeras parecen tener menos efectos secundarios a largo plazo4. Vildagliptina en comparación con pioglitazona asocia una diferencia no significativa en años de vida ajustados según la calidad (QALY, acrónimo en inglés) de entre -0,011 y -0,007, por lo tanto ambos se pueden considerar clínicamente equivalentes, aunque se prevé que vildaglitpina sea alrededor de 600 £ más barata que pioglitazona4.
La relación coste-efectividad al comparar las gliptinas con las glitazonas reside en mayor medida en el beneficio de las diferencias en el peso4, con ventaja en las gliptinas al evitar ganancia de peso, sin olvidar el desconocimiento a largo plazo de las gliptinas.
Calculando el coste total en el Sistema Nacional de Salud (SNS) en dosis máxima por fármaco, se revela el gasto anual por incretinas (727,35 €) a lo que se le debe incrementar el gasto del ADO asociado a excepción del tratamiento de combinación de pioglitazona (724,88 €) cuyo coste es equiparable. No existen diferencias cuando se utilizan en combinación (figura 1).
Discusión
Los IDDP4 tienen algunas ventajas teóricas sobre los tratamientos existentes con ADO, pero no justificarían el abandono de otros tratamientos clásicos sino que permiten individualizar mejor el tratamiento. Se necesitan datos a largo plazo, fundamentalmente sobre resultados cardiovasculares, antes de generalizar el uso de estos nuevos fármacos, y más información respecto a la relación beneficio-riesgo. Además, a largo plazo se precisa disponer de datos orientados al paciente, la investigación de parámetros tales como la salud relacionados con la calidad de vida, las complicaciones diabéticas y la mortalidad por cualquier causa3.
A pesar de su mecanismo de acción común, estos agentes muestran una heterogeneidad estructural significativa que puede traducirse en diferentes propiedades farmacológicas. A nivel farmacocinético, los IDPP4 tienen diferencias importantes, incluyendo su vida media, la exposición sistémica, la biodisponibilidad, la unión a proteínas, el metabolismo, la presencia de metabolitos activos y vías de excreción. Estas diferencias podrían ser importantes, especialmente en pacientes con insuficiencia renal o hepática, y al considerar la terapia de combinación. A nivel farmacodinámico, los datos disponibles hasta ahora indican una disminución de la glucosa similar, ya sea como monoterapia o en combinación con otros ADO, un efecto similar de peso neutral, y una seguridad y perfil de tolerabilidad comparables. Varios ensayos clínicos de fase III de los IDPP4 están actualmente en curso; de ellos, y de los datos de vigilancia poscomercialización, se espera que aumenten el conocimiento acerca de la eficacia a largo plazo y la seguridad de estos agentes6.
El incumplimiento terapéutico es la primera causa de mal control y se asocia directamente con el número de tomas. La terapia combinada en dosis fijas permite mejorar el cumplimiento terapéutico.
No se debe desestimar el tratamiento combinado con fármacos de mayor experiencia como las SU si el paciente se beneficia de ello, pero debe quedar claro que el tratamiento inicial siempre es con metformina en monoterapia.
Resolución del problema y recomendaciones
Es difícil valorar la aportación de los nuevos ADO como las gliptinas para la eficiencia del tratamiento de la DM2 por la falta de estudios que valoren este criterio. Como alternativa, deben tenerse en cuenta los siguientes argumentos:
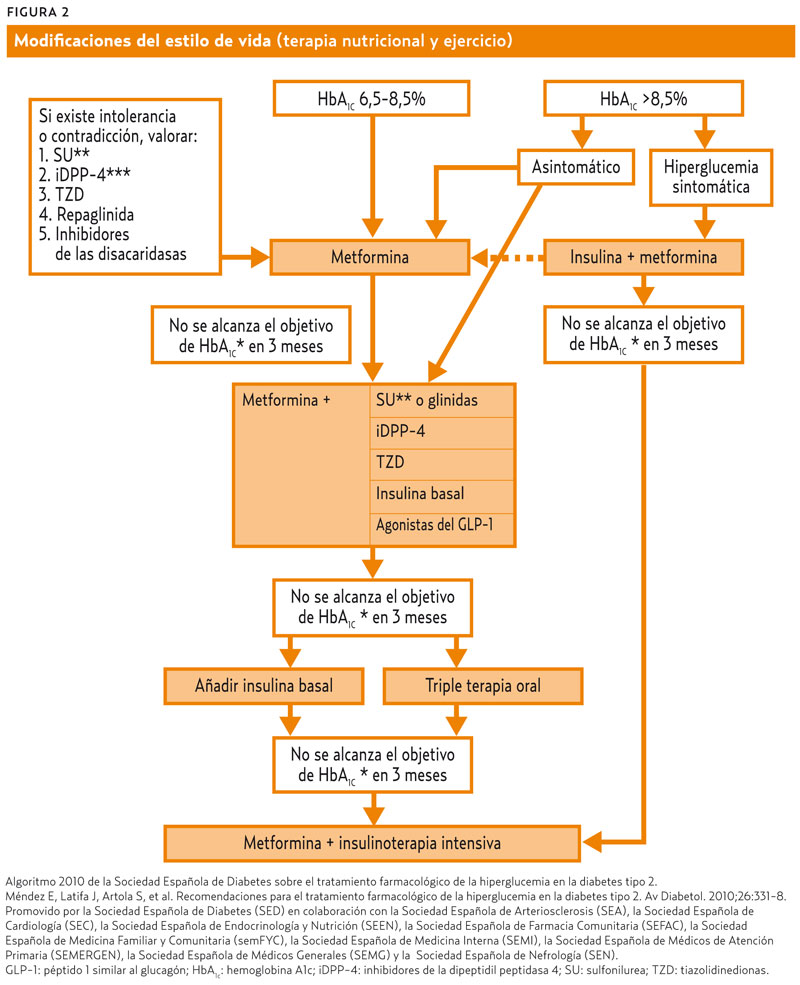
- Son fármacos recomendados en las guías más recientes, como la de la Sociedad Española de Diabetes (SED), avalada por semFYC, considerándolos equivalentes a los demás ADO en cuanto a eficacia en terapia combinada (figura 2).
- Presentan menos hipoglucemias, por lo que no precisan la prescripción de tiras reactivas, aspecto que supone siempre un coste añadido que se debe evaluar. Y son neutras en el perfil lipídico y el peso.
- Existen diferencias entre las gliptinas en cuanto a indicaciones y relación con la función renal, hepática o inmunitaria.
- Faltan estudios de eficacia y seguridad a largo plazo. No se ha demostrado que los IDPP4 reduzcan las complicaciones de la DM ni la morbimortalidad cardiovascular, y se desconoce tanto su utilidad al inicio del tratamiento como su efecto en la progresión de la enfermedad y necesidad de insulina. Y aunque su uso es ya muy amplio, conviene seguir analizando los efectos adversos respecto a inmunidad, perfil hepático, pancreatitis, etc.12 (Drucker DJ et al. Diabetes Care. 2010).
- Su coste es más elevado que el de otros ADO.
Se recomienda individualizar el tratamiento valorando perfiles de pacientes en los que el tratamiento con gliptinas puede tener mayor relación beneficio-riesgo que el de otras opciones terapéuticas.
Lecturas recomendadas
Waugh N, Cummins E, Royle P, Clar C, Marien M, Richter B, et al. Newer agents for blood glucose control in type 2 diabetes: systematic review and economic evaluation. Health Technol Assess.2010;14(36):1-248. (Executive summary).
Revisión publicada recientemente y de las pocas que trata el tema de la evaluación económica en los nuevos fármacos para el tratamiento de la diabetes, entre ellos los IDPP4.
Fakhoury W, LeReun C, Wright D. A meta-analysis of placebo-controlled clinical trials assessing the efficacy and safety of incretin-based medications in patients with type 2 diabetes. Pharmacology. 2010;86:44-57.
Metanálisis que evalúa la eficacia clínica y la seguridad de los incretinmiméticos y los IDPP4 comparados con el placebo en pacientes con DM2 y representa la mejor síntesis de la evidencia actual disponible.
Bibliografía
1. Casado PP, Szymaniec J, Conthe P. ¿Qué ha cambiado en la estrategia terapéutica de la diabetes mellitus tipo 2? Rev Clin Esp. 2010;210(supl 1):18-25.
2. Navarro J, Navarro A, Orozco D, Gil V, Carratalá C. Guías actuales de práctica clínica en la diabetes mellitus tipo 2: ¿cómo aplicarlas en atención primaria? Aten Primaria. 2010;42(supl 1):9-15.
3. Richter B, Bandeira-Echtler E, Bergerhoff K, Lerch CL. Inhibidores de la dipeptidil peptidasa-4 (DPP-4) para la diabetes mellitus tipo 2 (Revisión Cochrane traducida). En: la Biblioteca Cochrane Plus, número 3, 2008.
4. Waugh N, Cummins E, Royle P, Clar C, Marien M, Richter B, et al. Newer agents for blood glucose control in type 2 diabetes: systematic review and economic evaluation. Health Technol Assess. 2010;14(36):1-248. (Executive summary).
5 Fakhoury W, LeReun C, Wright D. A meta-analysis of placebo-controlled clinical trials assessing the efficacy and safety of incretin-based medications in patients with type 2 diabetes. Pharmacology. 2010;86:44-57.
6. Baetta R, Corsini A. Pharmacologyof dipeptidyl peptidase-4 inhibitors: similarities and differences. Drugs.2011;71(11):1441-67.
7. Aschner P, Katzeff HL, Guo H, et al; for the sitagliptin study L group. Efficacy and safety of monotherapy of sitagliptin compared with metformin in patients with type 2 diabetes. Diabetes Obes Metab. 2010;12(3):252-61.
8. Barrot J, Rodríguez A, Alum A. AMF 2009;5(1):4-10…
9. Pedrianes PB, De Pablos PL. Seguridad y tolerabilidad de los antidiabéticos orales en el tratamiento de la diabetes mellitus tipo 2. Med Clin (Barc). 2010;135(supl 2):20-6.
10. Bennett WL, Maruthur NM, Singh S, Segal JB, Wilson LM, Chatterjee R, et al. Comparative effectiveness and safety of medications for type 2 diabetes: an update including new drugs and 2-drug combinations. Ann Intern Med.2011 May 3;154(9):602-13. Epub 2011 Mar 14.
11. Gross JL, Kramer CK, Leitão CB, Hawkins N, Viana LV, Schaan BD, et al.; Diabetes and Endocrinology Meta-analysis Group (DEMA). Effect of antihyperglycemic agents added to metformin and a sulfonylurea on glycemic control and weight gain in type 2 diabetes: a network meta-analysis. Ann Intern Med.2011 May 17;154(10):672-9.
12. Drucker DJ et al. Diabetes Care. 2010.
AMFj2011;0(1):1



Jose Maria 21-03-19
Vengo del futuro. Aportan muy poco.