Valoramos en la consulta a un hombre, de 53 años de edad, sin antecedentes personales de interés salvo por la presentación de varios episodios sincopales y el antecedente familiar de un tío paterno con muerte súbita. Se realiza el electrocardiograma (ECG) que se muestra en la figura 1.
|
Figura 1. ECG en reposo |
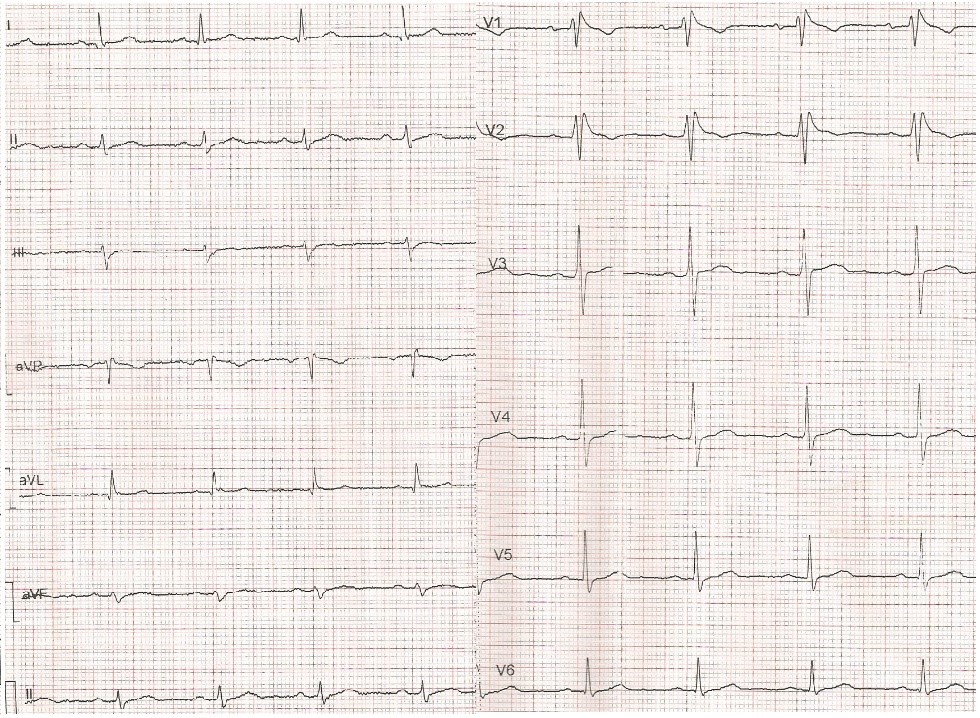 |
1. ¿Cómo describiría este electrocardiograma (ECG)?:
- Elevación del segmento ST en precordiales derechas sin otras alteraciones de la repolarización.
- Elevación descendente del segmento ST en V1-V2 seguida de ondas T negativas.
- Electrocardiograma (ECG) normal.
- QRS ancho con un patrón rSR’ en V1-V2 sin alteración de las ondas T.
2. Los hallazgos previamente descritos son típicos de:
- Síndrome de Brugada.
- Infarto de miocardio de ventrículo derecho.
- Bloqueo de rama derecha atípico.
- Miopericarditis aguda.
3. En cuanto a esta patología, las siguientes afirmaciones son ciertas, SALVO una, ¿cuál?:
- Se trata de un síndrome genético con herencia autosómica dominante debido a la mutación de diversos genes relacionados con los canales cardiacos de sodio.
- La mayoría de los pacientes permanecen asintomáticos y el diagnóstico suele realizarse tras valorar un electrocardiograma (ECG) de rutina.
- En la etiopatogenia de la enfermedad tienen mucho peso los factores ambientales y la presencia de factores de riesgo cardiovascular.
- Para el diagnóstico puede ser necesario, además de un ECG con las alteraciones características, la realización de un test de provocación farmacológica.
4. En cuanto al tratamiento, es CIERTO que:
- El tratamiento de elección es la ablación de la vía de conducción anómala.
- No es posible la prevención de arritmias mediante cambios en el estilo de vida y un control estricto de los factores precipitantes.
- No es necesario realizar un cribado de los familiares de primer grado.
- El tratamiento de elección es la colocación de un desfibrilador automático implantable (DAI).
Desenlace
Ante este ECG con patrón electrocardiográfico típicocoved type, junto con el antecedente de síncope de origen no vasovagal, el paciente fue derivado a Cardiología, donde se descartó patología estructural y se confirmó el diagnóstico de síndrome de Brugada. Se decidió la colocación de un DAI ante la ausencia de contraindicaciones y se realizó un cribado a los familiares de primer grado; uno de sus hijos, también paciente nuestro, fue diagnosticado de síndrome de Brugada.
Resumen
El síndrome de Brugada es un trastorno hereditario caracterizado por alteraciones ECG específicas que determinan un aumento del riesgo de arritmias ventriculares y muerte súbita, en ausencia de cardiopatía estructural. Es un síndrome genético, con herencia autosómica dominante, y expresividad variable debido a la mutación de diversos genes relacionados con los canales cardiacos de sodio. La mutación más frecuente es del gen SCN5A1.
Ante la sospecha diagnóstica de síndrome de Brugada, se debe descartar la patología estructural cardiaca mediante una prueba de imagen y una prueba de esfuerzo. Si en el ECG encontramos un patrón tipo 1 característico (elevación descendente del segmento ST y ondas T negativas en V1-V3) espontáneo, podemos confirmar el diagnóstico. Si, por el contrario, este no está presente, debemos realizar un test de provocación farmacológica con fármacos bloqueadores de los canales de sodio (figura 3). Una vez confirmado el diagnóstico, el tratamiento de elección consiste en la colocación de un DAI2,3.
Pese a que no se conoce con exactitud la prevalencia, se estima que es responsable de un 20 % de las muertes súbitas que tienen lugar en pacientes sin cardiopatía estructural4. Por ello es importante que los médicos de familia conozcamos las características de este síndrome y sus patrones ECG típicos, de modo que podamos hacer un diagnóstico y manejo precoz de estos pacientes en nuestra práctica diaria.
|
Figura 3.Algoritmo diagnóstico del síndrome de Brugada |
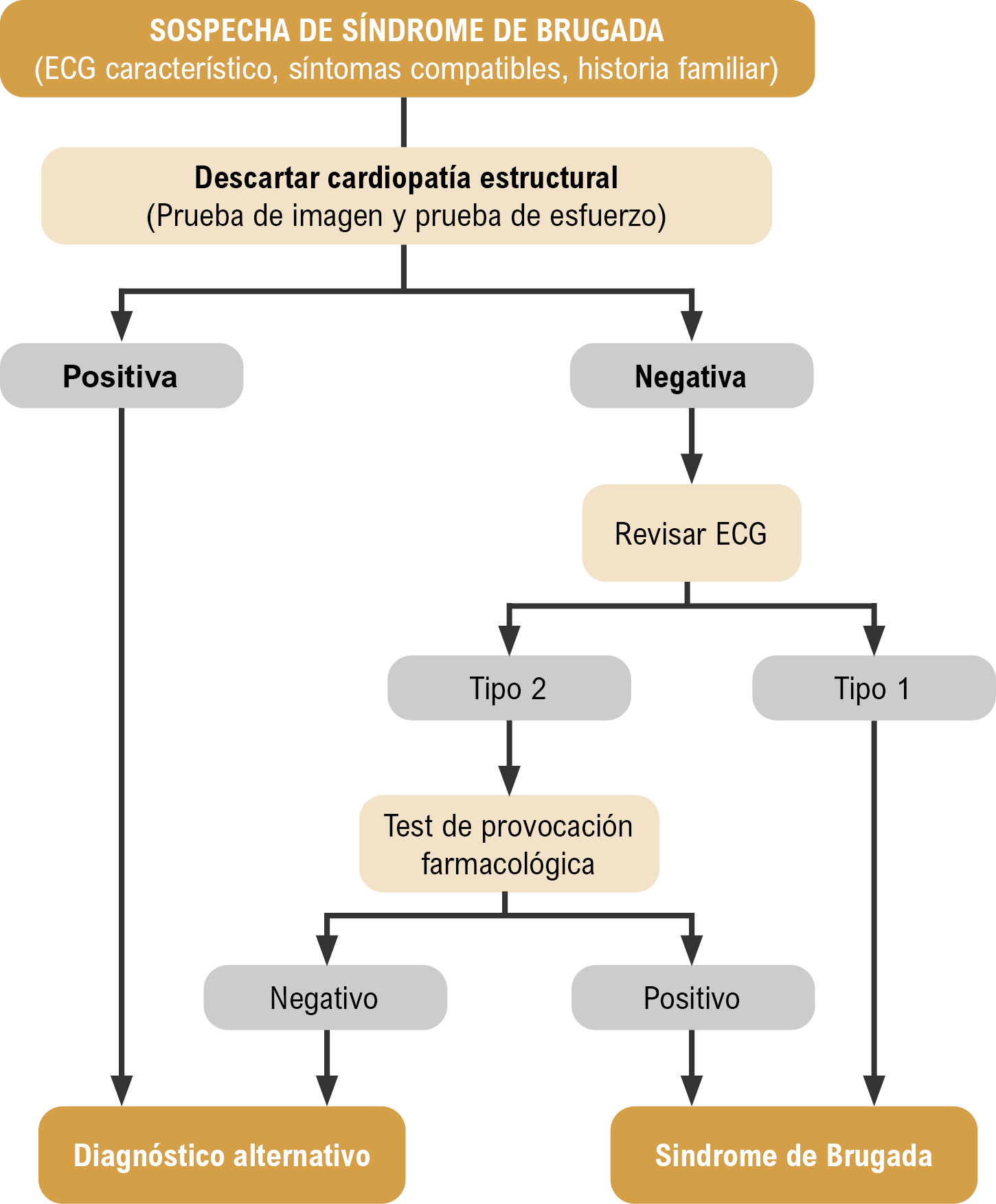 |
| Modificada de UpToDate. Brugada syndrome: Clinical presentation, diagnosis, and evaluation. |
Lectura recomendada
Benito B, Brugada J, Brugada R, Brugada P. Síndrome de Brugada. Rev Esp Cardiol. 2009;62(11):1297-1315.DOI: 10.1016/S0300-8932(09)73082-9
Texto de referencia con la descripción detallada del síndrome de Brugada explicado por los hermanos Brugada, quienes lo dieron a conocer como una entidad clínica específica, hereditaria y causante de muerte súbita.
Bibliografía
- Arbelo E, Brugada J. Síndrome de Brugada 2013. Cuadernos de Estimulación Cardiaca. 2013;17:3-14.
- Fisterra.com, Síndrome de Brugada [sede Web]. La Coruña: Fisterra.com; 1990 [actualizada el 16 de junio de 2014; acceso 1 de septiembre de 2018]. Disponible en: http://www.fisterra.com
- Wylie JV, Garlitski AC. UpToDate. Brugada syndrome: Clinical presentation, diagnosis, and evaluation. [Internet]. Walthman (MA): UpToDate; 2018 [acceso 1 de septiembre de 2018]. Disponible en: http://www.uptodate.com/
- Benito B, Brugada J, Brugada R y Brugada P. Síndrome de Brugada. Rev Esp Cardiol. 2009;62(11):1297-1315.DOI: 10.1016/S0300-8932(09)73082-9



Pablo Ireno 03-11-21
NO veo tan claro en el ecg presentado la morfología tipica de sd de Brugada, parece un BCRDHH con alteraciones de la repolarizacion secundarias. Ahora, que está claro que la clínica manda y los antecedentes son muy a tener en cuenta.