De todos los modelos predictivos que se han realizado sobre el coronavirus el que ha acertado mejor fue publicado al inicio de la pandemia, y no lo hizo ningún grupo de expertos en inteligencia artificial, matemáticos, analistas de datos o epidemiólogos. Apareció en Twitter, el 30 de marzo de 2020, y lo firmaba Victor Tseng, profesor, médico, doctor, músico y matemático aficionado1. «Llevamos meses bombardeados con noticias sobre la aparición, previsión o finalización de una y otra ola de casos de COVID-19. Algunas han sido claras, otras no tanto, su definición podría ser discutida, pero…: ¿se han producido otros tipos de olas, que no por poco citadas igual son tanto o más importantes…?»
Tseng, con solo una imagen, un gráfico simple (figura 1) describía cuatro olas (o curvas) diferentes de las que no estamos acostumbrados a recibir información:
- Una primera ola de casos con las consecuencias inmediatas en ingresos y muertes por COVID-19.
- Una segunda que generaría efectos en otros pacientes por la ocupación de las camas de hospital y UCI.
- Una tercera que generaría efectos en los pacientes que necesitan un seguimiento crónico que se vería interrumpido.
- Una cuarta con efectos sociales y en la salud mental.
| Figura 1. El gráfico de Tseng. Health footprint of the pandemic (Tseng, 2020) |
|---|
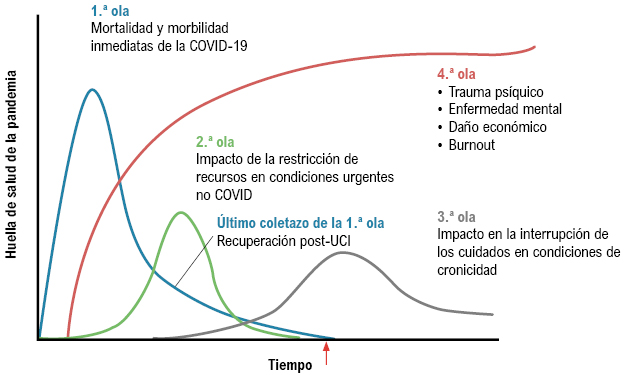 |
Quizás habría que añadir una quinta que no describe, y que siguiendo su terminología podría denominarse «impact of interrupted preventive activities» (impacto de actividades preventivas interrumpidas). Seguramente nos encontramos en el punto que marca la flecha en el gráfico. Esta predicción se está cumpliendo, tanto en nuestro entorno como en el que nos rodea, y es la consecuencia inevitable de habernos tenido que enfrentar a una pandemia que ha provocado millones de muertes en el mundo y muchas otras consecuencias generadas por el propio virus o por las medidas que hemos tomado para enfrentarnos a él.
Podemos mirar atrás, desde el inicio hasta la flecha roja del gráfico, y podemos hablar de todo lo que hemos hecho, de cómo nos hemos adaptado para combatir la primera ola (y las cinco olas que ha producido) o de si podríamos haberlo hecho mejor. Y del cansancio que ha producido, que curiosamente figura en la cuarta ola de Tseng (esto también lo acertó). En cualquier caso, la Atención Primaria (AP) ha hecho un gran esfuerzo de transformación para contener la infección y ha sido clave en su control (tabla 1).
| Tabla 1. Actividad de seguimiento de la COVID-19 en Cataluña |
|---|
|
1 millón de pacientes diagnosticados de COVID-19 |
|
Más de 8 millones de pruebas hechas (PCR/TAR) |
|
Más de 11 millones de vacunas administradas |
|
110.000 ecografías pulmonares realizadas |
|
Más de 10 millones de visitas en pacientes COVID-19 |
|
Atención a pacientes y trabajadores en residencies |
|
Seguimiento del entorno educativo |
Pero las consecuencias de la COVID-19 no se han acabado, y no porque la infección siga entre nosotros y esperemos otras primeras olas de casos, sino porque nos toca hacer seguimiento de la tercera ola (o curva), de la cuarta y de la que no sale en el gráfico. Tenemos que mirar de la flecha roja hacia delante y ver qué tenemos que hacer para bajar una curva una vez más, una curva diferente. Varios estudios intentan cuantificar el impacto de esta tercera curva2-6.
Con datos de lo que ha sucedido en Cataluña, seguramente extrapolables al resto del Estado español y países de nuestro entorno, pretendemos reflexionar sobre esta tercera ola.
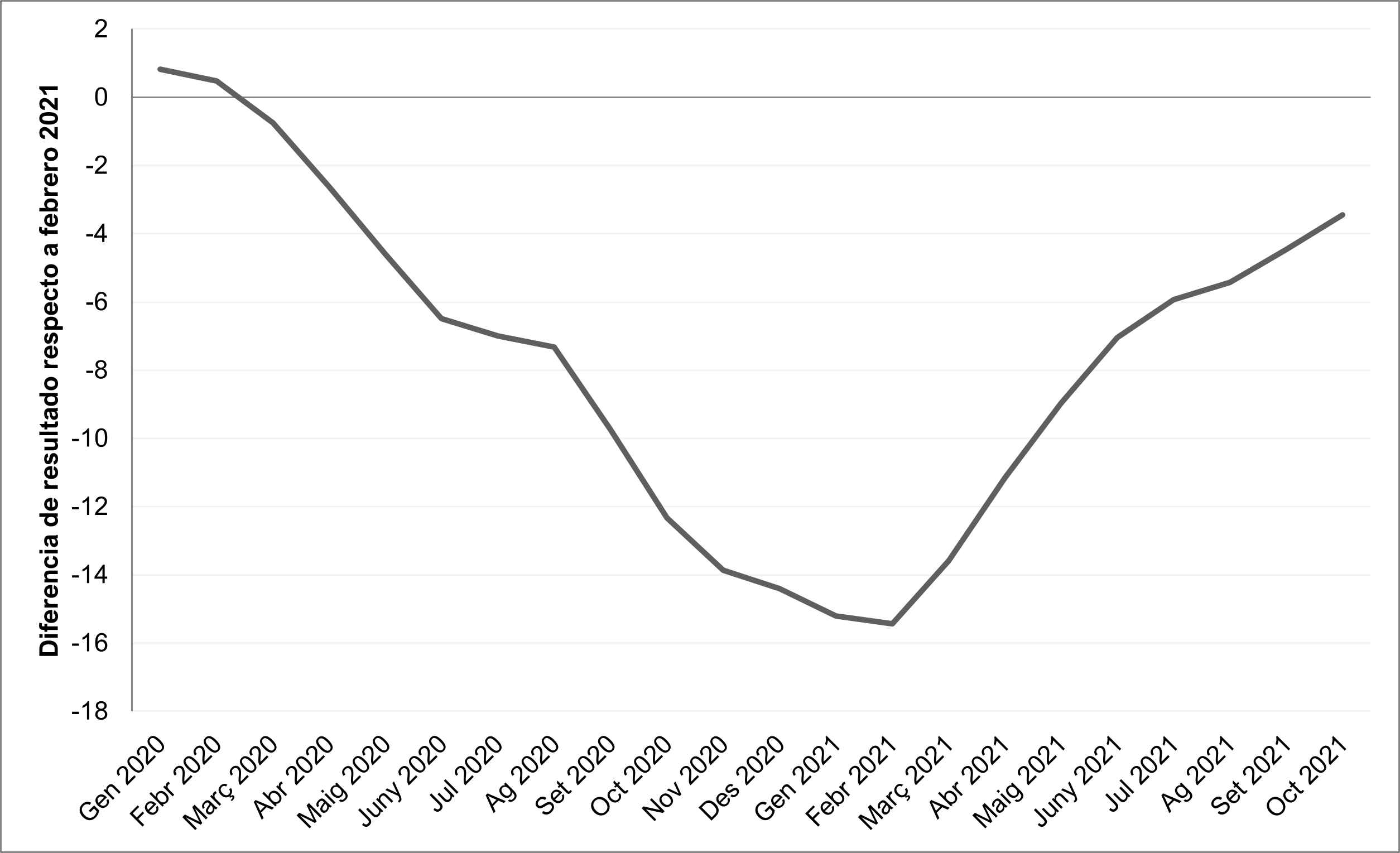
Durante la pandemia nos hemos acostumbrado a las curvas de seguimiento de casos, seguramente por ser muy fáciles de entender: los casos suben, llegan a un pico y después bajan de una manera parecida a la que subieron. ¿Es posible hacer una curva de la tercera ola para entenderla mejor? Sí, en la figura 2 hacemos un intento observando la variación mensual de la diferencia entre el porcentaje del control de la hemoglobina glucosilada de cada mes respecto al resultado de febrero de 2020, que era de un 69 %. Esta representación nos permite ver fácilmente la pérdida de resultado, descendente durante un año, con un pico en marzo de 2021 (con una pérdida de un 14 % llegando a un porcentaje de control del 54 %) y un ascenso en la curva posterior que indica que la estamos doblegando, como los casos pero con los pacientes diabéticos. Es una curva lenta, una curva que tarda meses en llegar al pico y tarda meses en recuperar .
| Figura 2. La curva del control de la hemoglobina glucosilada (HbA1C) en la diabetes mellitus tipo 2 |
|---|
 |
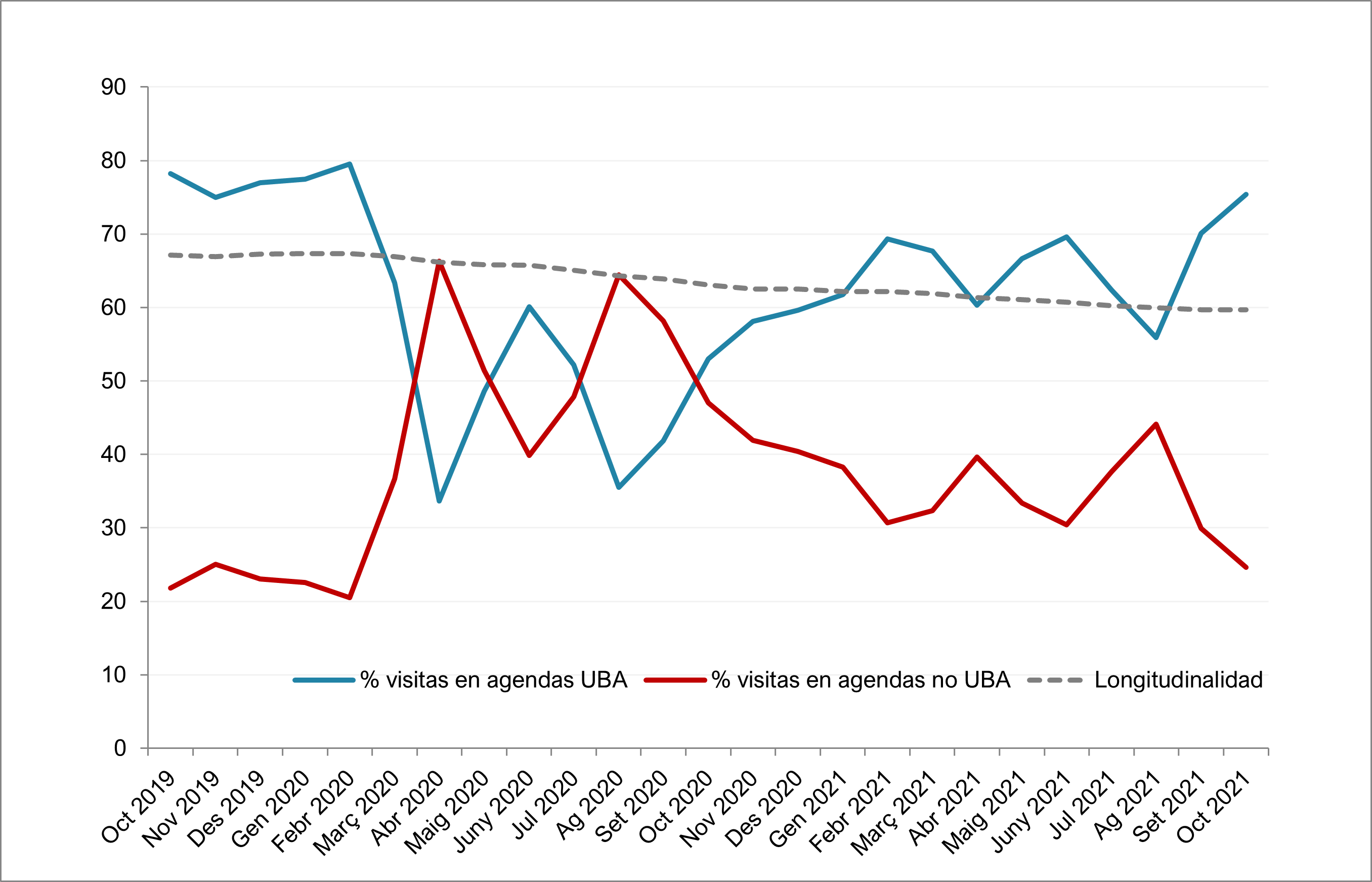
La «interrupción del seguimiento de enfermedades crónicas» se produce porque la pandemia nos ha obligado a centrarnos y dedicar mucho tiempo a la atención de casos, contactos, cribados, vacunas… Pero también lo hemos hecho organizando circuitos de urgencias y enfermedades respiratorias en los que los profesionales visitan a pacientes de toda el área básica de salud en detrimento de visitar a su propio cupo. La figura 3 muestra el porcentaje de visitas en agendas ligadas al profesional (en azul) y en agendas comunes (en rojo) que hemos realizado a lo largo de la pandemia en AP en el Institut Català de la Salut (ICS) y el impacto en la longitudinalidad .
| Figura 3. Evolución del porcentaje de visitas en agendas propias y comunes y el índice del proveedor asistencial (longitudinalidad) en los Equipos de Atención Primaria (EAP) del Institut Català de la Salut (ICS) en Cataluña |
|---|
 |
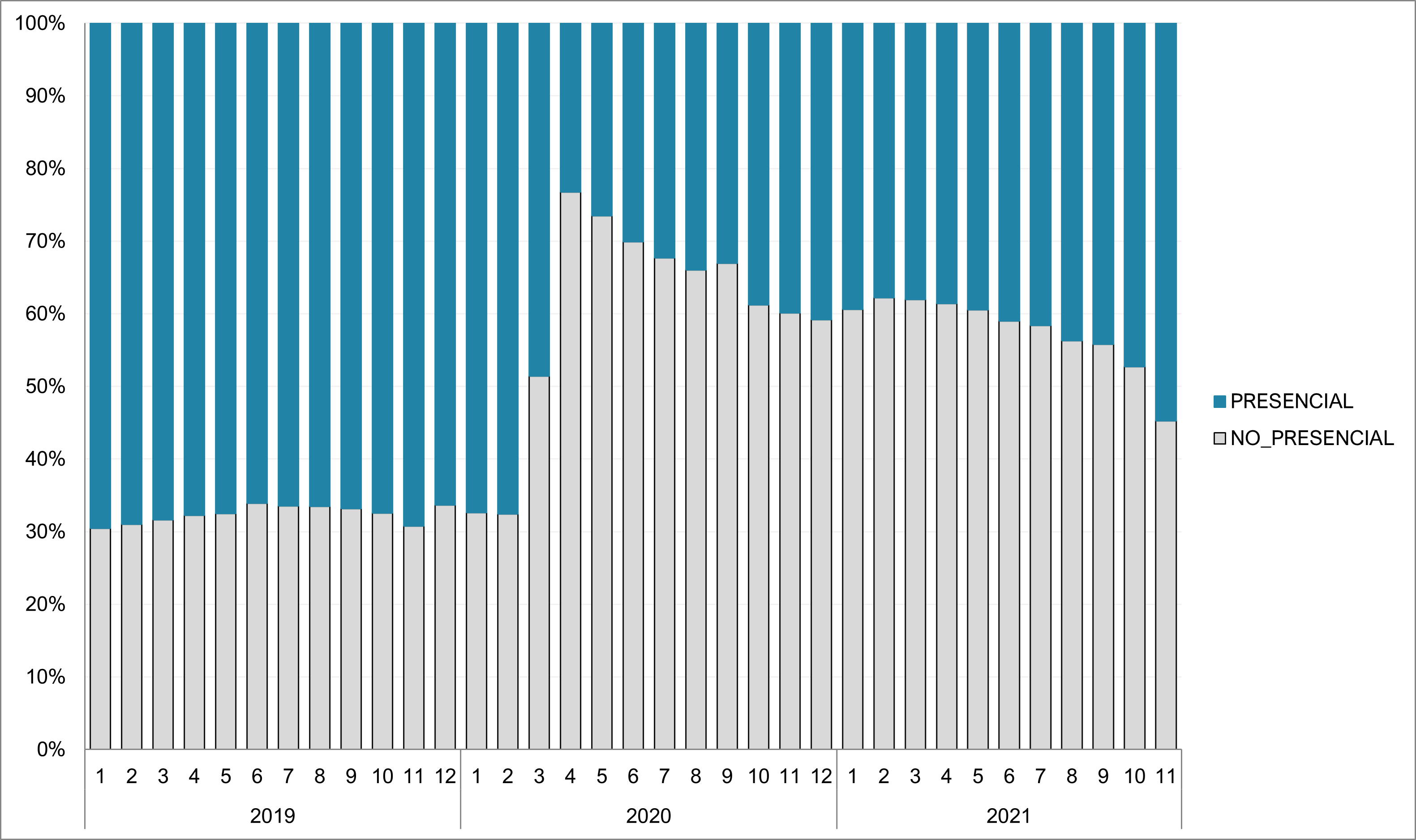
El cambio en la manera de atender con predominio de la visita telefónica y no presencial también ha tenido su papel (figura 4). Todo esto se ha hecho para evitar ser un elemento de contagio, tanto para pacientes como para profesionales, y ha ocurrido de la misma manera en países de nuestro entorno7. Se ha producido también una pérdida en la accesibilidad de los pacientes a su propio profesional, otro de los elementos esenciales de la AP. Esto ha sido especialmente relevante en los contactos presenciales, cara a cara y ha podido tener un efecto en el control de nuestros pacientes8. La tabla 2 recoge la diferencia de control en pacientes diabéticos según el número de visitas presenciales durante el segundo semestre de 2020, mostrando peores resultados en relación con un menor número de visitas presenciales de los EAP .
| Figura 4. Evolución, durante la pandemia, de visitas presenciales y no presenciales en los EAP del ICS en Cataluña |
|---|
 |
|
Tabla 2. Reducción media de los indicadores de diabetes mellitus tipo 2 por visitas presenciales |
|||||
|---|---|---|---|---|---|
| Indicador | Media de visitas presenciales semanales por profesional | ||||
|
0–10 |
11–25 |
26–40 |
>40 |
p |
|
|
Cribado pie |
−60,7 (15,7) |
−56,1 (15,8) |
−43,3 (21,3) |
−38,2 (22,2) |
<0,001 |
|
Cribado retinopatía |
−27,1 (8,4) |
−26,3 (8,8) |
−24,6 (12,9) |
–23,6 (13,0) |
0,324 |
|
HbA1C realizada |
–23,1 (6,3) |
−19,9 (7,1) |
−14,2 (7,5) |
−11,0 (5,6) |
<0,001 |
|
HbA1C < 8% |
−27,5 (6,4) |
–23,5 (7,9) |
−16,8 (8,9) |
−12,5 (6,9) |
<0,001 |
|
HbA1C < 8% realizada |
−4,6 (1,9) |
−3,9 (2,5) |
−2,7 (2,8) |
−1,2 (3,3) |
<0,001 |
|
HbA1C > 10% |
42,3 (34,6) |
39,7 (32,8) |
26,9 (35,6) |
13,6 (37,9) |
<0,001 |
|
Toma de la PA |
−35,5 (12) |
−31,9 (9,7) |
−24,9 (11,5) |
−20,9 (10,2) |
<0,001 |
|
PA< 150/95 mmHg |
−40,2 (12,9) |
−36,3 (10,3) |
−28,9 (12,7) |
−24,3 (10,7) |
<0,001 |
|
PA < 150/95 mmHg tomada |
−8,2 (5,2) |
−8,0 (4,4) |
−7,4 (4,9) |
−5,4 (5,0) |
0,02 |
|
Incidencia de la DM 2 |
−30,5 (17,3) |
−27,8 (14,2) |
−21,0 (18,6) |
−18,3 (34,9) |
0,004 |
|
|
|||||
¿Qué podemos hacer para bajar la curva?
Las medidas que hemos aplicado para contener la curva de casos no funcionan si el objetivo es disminuir el impacto en el seguimiento de pacientes con enfermedades crónicas y en el diagnóstico y seguimiento de enfermedades crónicas incidentes. De hecho, se comportan como vasos comunicantes, cuanto más nos centremos en la atención de casos menos lo haremos en la atención de otras enfermedades agudas, la atención de pacientes crónicos y otras tareas básicas de la AP como la prevención y la actividad comunitaria. Por suerte, sabemos cómo hacerlo porque lo hemos hecho siempre y con buenos resultados. Sabemos que una atención longitudinal en la que sea el mismo profesional quien visita al paciente es clave9. Y también lo es que para diagnosticar y seguir las patologías crónicas más prevalentes necesitamos ver caras, mirar a los ojos, tocar barrigas, auscultar, mirar y explorar pies… de personas a las que conocemos y que confían en nosotros, las personas de nuestro propio cupo… Lo necesitamos para abordar la tercera «ola», pero también lo necesitan los propios pacientes y nosotros mismos, emocionalmente.
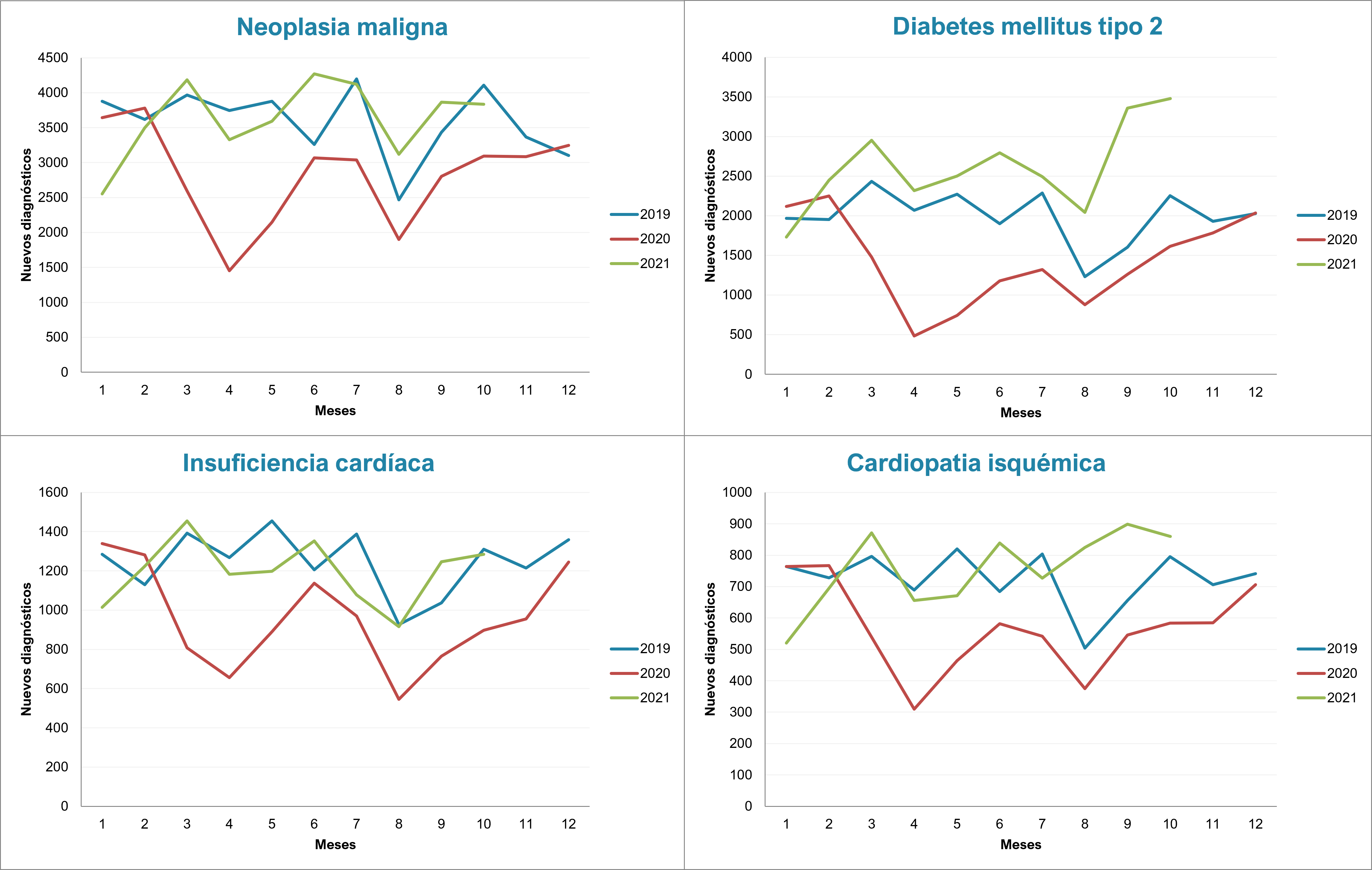
Llevamos meses haciendo esta transformación, interrumpida una vez más por otra primera ola que nadie esperaba, la quinta de su especie. El cambio en la incidencia de diagnósticos de enfermedades graves registrado nos indica que estamos abordando el problema con éxito (figura 5).
| Figura 5. Nuevos diagnósticos por mes de neoplasia maligna, cardiopatía isquémica, insuficienca cardiaca y diabetes mellitus tipo 2 en Atención Primaria, 2019-2021 |
|---|
 |
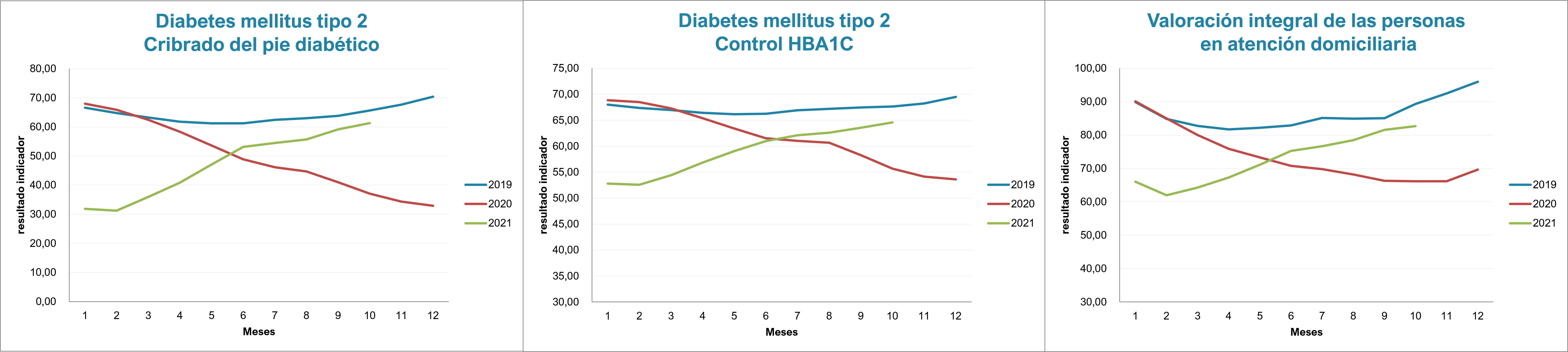
También observamos un cambio en la tendencia con una clara mejoría en el resultado de indicadores clave en el seguimiento de enfermedades crónicas prevalentes (figura 6).
| Figura 6. Evolución mensual del porcentaje de control de la HbA1C en la diabetes mellitus tipo 2, revisión de pie diabético y valoración integral en pacientes crónicos en atención domiciliaria, 2019-2021 |
|---|
 |
Otros tipos de atención no presencial deberían tener un papel importante en el futuro, de hecho, tenemos que buscar cómo integrar de la mejor manera lo viejo y lo nuevo. Este es nuestro mayor reto, transformar la AP centrada en casos COVID-19 en AP centrada en la persona y mejorar lo que ya hacíamos bien con lo nuevo que hemos aprendido.




