En este capítulo se resumen las patologías agudas más frecuentes de la piel y que generan los motivos de consulta más numerosos, tanto en Atención Primaria (AP) como en la atención en los servicios de urgencias.
INFECCIONES CUTÁNEAS BACTERIANAS
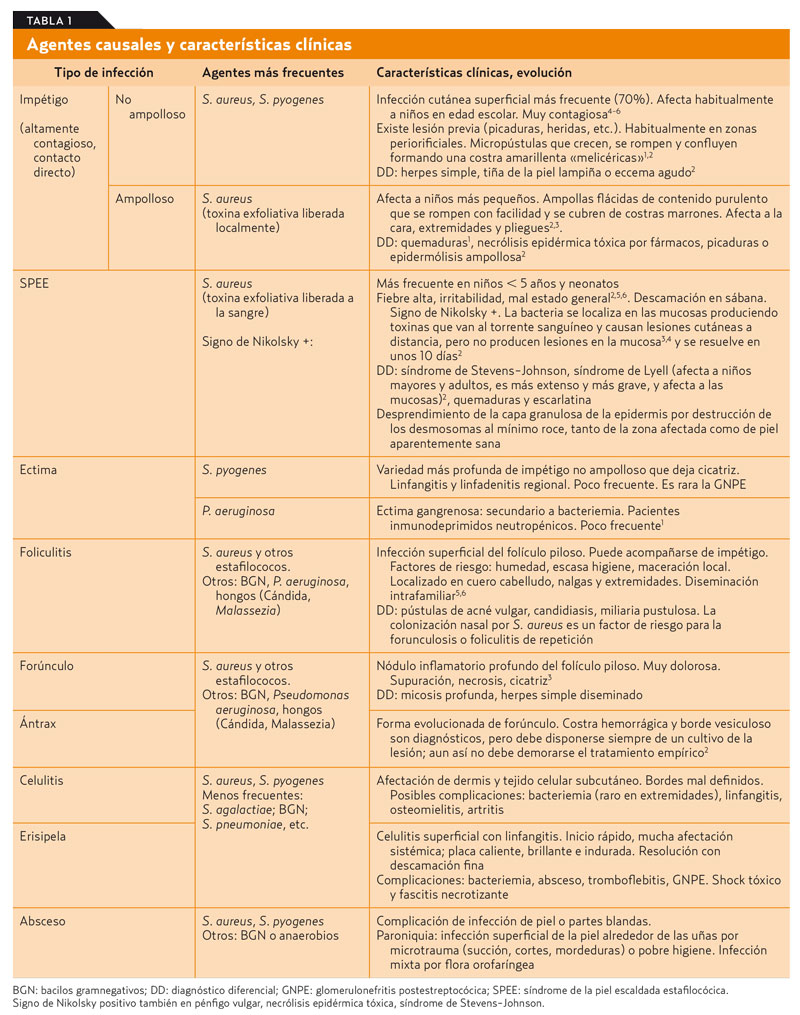
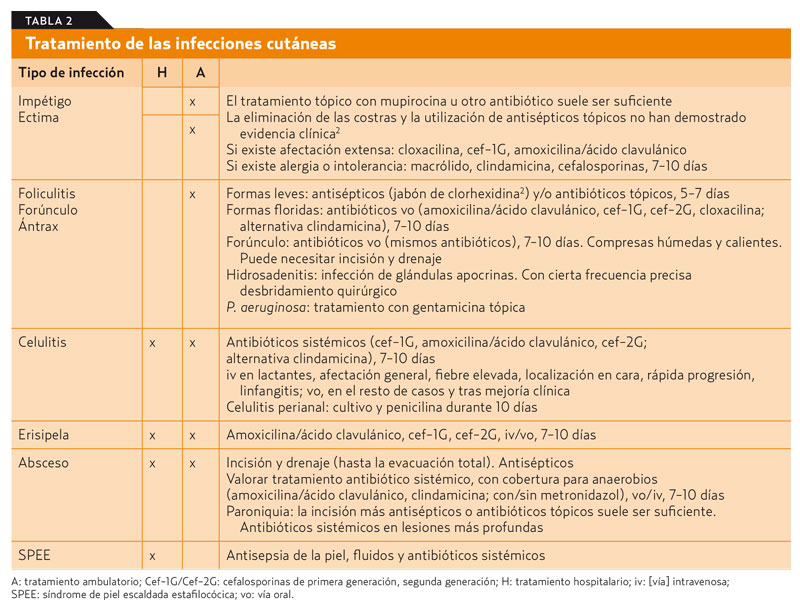
En la tabla 1 se describen las infecciones más frecuentes de la piel y las mucosas, el agente causal y las características clínicas más relevantes. La prevención de las infecciones debe basarse en medidas de higiene general y aislamiento3. Su tratamiento se resume en la tabla 2.
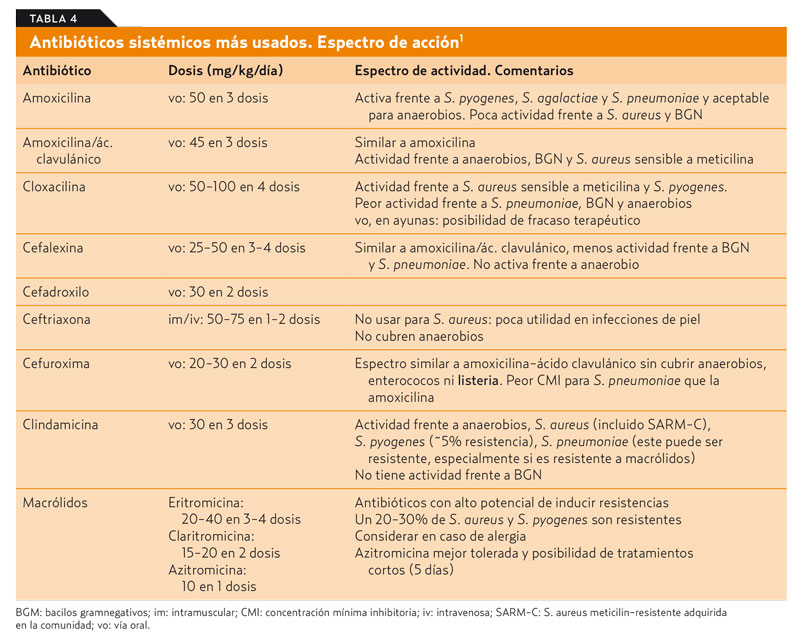
En el tratamiento de las infecciones cutáneas, la tabla 2 resume el abordaje terapéutico. Como norma general, se usan antibióticos que cubran adecuadamente las causadas por S. aureus y S. pyogenes, como, por ejemplo, en el tratamiento tópico: mupirocina, ácido fusídico o retapamulina. Esta última parece ser efectiva en S. aureus mupirocin-resistentes o SAMR. En el tratamiento sistémico, una penicilina con buena cobertura para S. aureus (amoxicilina-ácido clavulánico, cefalosporina de primera o segunda generación) es apropiada. Si existe alergia a beta-lactámicos, se deben usar macrólidos (20-30% de resistencias) o clindamicina (mala tolerancia oral, 3-5% de resistencias frente a S. pyogenes). En recién nacidos y lactantes, es importante administrar cobertura para enterobacterias; en este caso, cefazolina o cloxacilina gentamicina o cefotaxima serían un tratamiento adecuado3-6. Clindamicina o cotrimoxazol son los antibióticos de elección ante la sospecha o confirmación de SAMR-C. En casos de infección grave por esta bacteria, habría que considerar el uso de vancomicina o linezolid hasta conocer la sensibilidad. Por último, en infecciones invasivas graves por S. pyogenes, podría ser conveniente utilizar la combinación de un beta-lactámico y clindamicina. En la tabla 3 se muestra una lista de los antibióticos tópicos más usados y su espectro de acción. En la tabla 4 se resume una lista de antibióticos de uso sistémico, con dosis habitual ajustada a kilogramos y su espectro de acción.
Son criterios de derivación hospitalaria en caso de sospecha de infección sistémica grave con afectación del estado general. También: celulitis facial, afectación extensa de piel, sospecha de fascitis necrotizante, shock tóxico o síndrome de la piel escaldada estafilocócica (SPEE) en neonato/lactante pequeño1.

URTICARIA Y ANGIOEDEMA
La urticaria es una lesión cutánea eritematosa, edematosa, pruriginosa, que se blanquea a la presión, evanescente, de duración inferior a 24 horas, de localización, número y diámetro variables1.
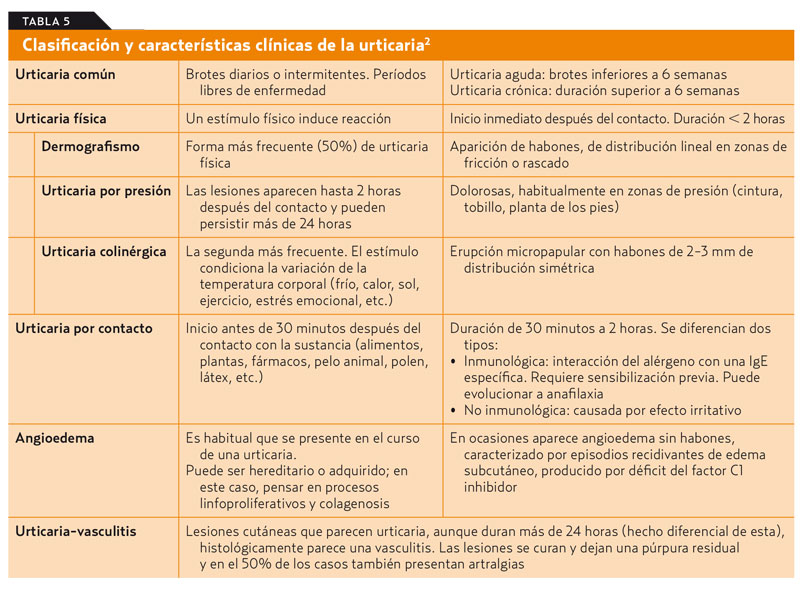
La urticaria es muy frecuente, la padece un 15-25% de la población a lo largo de su vida y constituye un motivo frecuente de consulta2. En la tabla 5 se resumen los principales tipos de urticaria y las características clínicas más destacables.
El angioedema es una hinchazón edematosa, no pruriginosa y no dolorosa, pero sí da sensación de quemazón que afecta a la dermis profunda y al tejido subcutáneo. No deja fóvea a la presión. Afecta a la cara, los genitales, las manos y los pies1, en la cara afecta a los párpados y los labios2. Se considera la extensión profunda de la urticaria. Puede afectar a los tractos respiratorio y gastrointestinal.
Diagnóstico diferencial
Siempre se ha de plantear diagnóstico diferencial con todas las afecciones dermatológicas urticariformes (tabla 6). En todos estos casos, el proceso urticarioso forma parte de un proceso inflamatorio más largo en el tiempo, hecho diferenciable con la urticaria.

Evaluación clínica1
Es muy importante hacer una historia clínica completa (descartar la causa) y una exploración física detallada (descartar enfermedad sistémica), en un intento de averiguar las causas insistiendo en las más frecuentes.
Está indicado realizar un estudio de alergia en los casos de reacciones a fármacos2,3. Actualmente se le está dando mucha importancia a las causas infecciosas, sobre todo las víricas, por ser las más habituales en los niños. Como muchos de estos están tomando algún tipo de medicación, sobre todo antibióticos, saber cuál es la causa de la urticaria a veces es difícil, aunque en la mayoría de las ocasiones es debida a la infección, o a la unión de ambos (por ejemplo, amoxicilina y virus de Epstein-Barr)3.
Tratamiento
• El objetivo de la terapia sintomática es proporcionar alivio completo de los síntomas.
• Eliminar el factor desencadenante, si es conocido, y evitar factores agravantes como alcohol, estrés, fármacos (ácido acetilsalicílico [AAS], antiinflamatorios no esteroideos [AINE], codeína, etc.)3.
• Compresas frías para aliviar el prurito.
• Los antihistamínicos (anti-H1) sedantes, de primera generación, como la hidroxicina o la dexclorfeniramina, son el primer escalón terapéutico (tabla 7). La duración del tratamiento se suele revalorar a las 2 semanas3.
• Los anti-H1 no sedantes (segunda generación) como la loratadina tienen una buena evidencia por su eficacia, buen perfil de seguridad y bajo coste. Se revalora el tratamiento a los 15 días y se puede plantear doblar la dosis debido a un perfil de seguridad alto, buena eficacia y bajo coste4.
• Los corticoides tópicos son adecuados si hay pocas lesiones y son muy pruriginosas3, como por ejemplo las picaduras.
• Los corticoides solo deben utilizarse en el tratamiento de la urticaria aguda entre 3-7 días4 (grado de recomendación C).
• En situaciones especiales: urticaria/angioedema intensos o que afecten a vía respiratoria se utilizan adrenalina por vía intramuscular (im) y también cortisona por vía sistémica (tabla 8). La anafilaxia, que sería la complicación más grave, ya se explicó en Evaluación y manejo de la patología grave en pediatría en el ámbito de la Atención Primaria.


QUEMADURAS
Las quemaduras son una causa importante de morbimortalidad infantil. Es la tercera causa de muerte por accidente en menores de 14 años (después del accidente de tráfico y ahogamiento) y la segunda en menores de 41.
La mayoría ocurren en el ámbito doméstico, un 80-90% producidas por agentes térmicos y hasta un 15% por maltrato físico1. Las víctimas menores de 4 años tienen más probabilidad de complicaciones. El niño tiene menos reserva hídrica, por lo que es más fácil que se produzca shock hipovolémico3.
Actitud inicial y evaluación de la quemadura
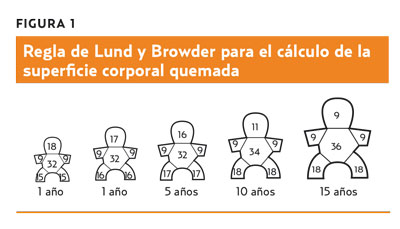
En las siguientes tablas se evaluará la quemadura en función de la profundidad (tabla 9), la extensión (tabla 10 y figura 1) y la localización (tabla 11).Vigilar en el paciente quemado la mayor susceptibilidad a infecciones, alteración del control de la temperatura y pérdida de líquidos corporales. Así como los principales criterios de derivación hospitalaria (tabla 12).




Tratamiento y manejo inicial del paciente quemado
• Detener el daño: retirar la ropa quemada, sin quitar los restos pegados a la piel. En quemaduras químicas, lavado copioso con suero fisiológico. Enfriar la quemadura, evitando la hipotermia. El hielo esta contraindicado3.
• Evaluación del ABC: «Asegurar la permeabilidad de vía aérea, ventilación y la circulación efectiva».
– Vía aérea y procurar la respiración: mantener permeable la vía aérea y estabilización cervical si el paciente está politraumatizado o se sospecha lesión cervical. Administrar oxígeno al 100%. Asegurar la ventilación. Las quemaduras faciales, labios y boca carbonizados, pelos de nariz o cejas quemados, esputos carbonáceos, ronquera o estridor son signos de lesión por inhalación, y pueden obstruir la vía aérea en las primeras 24-48 horas. Valorar la intubación orotraqueal precoz. La obstrucción de la vía aérea es la principal causa de muerte en la primera hora. La presencia de disnea, roncus y sibilancias indica daño de las vías aéreas inferiores y son signos de muy mal pronóstico.
– Circulación: monitorizar los signos vitales, presión arterial, pulsos, temperatura, relleno capilar, perfusión y diuresis horaria. Se precisa la canalización de dos vías periféricas, valorar la vía intraósea si fuera necesario3. El inicio de fluidoterapia en las primeras horas reduce la mortalidad y el fallo multiorgánico. Durante las primeras 24 horas se emplea lactato de Ringer y se debe asegurar una diuresis igual o mayor de 1 ml/kg/hora1.
Para calcular necesidades de líquidos para las primeras 24 horas, se emplea la fórmula de Parkland: 4 ml/kg/SCQ. Se repone la mitad de lo calculado en las primeras 8 horas y el resto en las siguientes 16 horas.
• Estado neurológico: valorar la intoxicación por monóxido de carbono (CO). Se presentan como cefalea, confusión, falta de atención, pérdida de la visión periférica, irritabilidad, náuseas, vómitos y alucinaciones. Tratamiento con oxígeno al 100% con mascarilla reservorio. Si el paciente está inconsciente, realizar intubación endotraqueal. Quedan secuelas neuropsiquiátricas en un 10% de los casos.
• Dolor: en quemaduras poco extensas se emplea paracetamol vo/iv (15 mg/kg/dosis) o metamizol iv (20-40 mg/kg.) En quemaduras con mayor extensión o profundidad se empleará cloruro mórfico iv (0,1 mg/kg.) o fentanilo iv (1 mcg/kg), si existe estabilidad hemodinámica.
• Historia clínica: agente causal, lugar (abierto o cerrado), tiempo transcurrido, mecanismo de trauma, medicación general, y si ha recibido tratamiento previo. Última comida.
• Estado de vacunación antitetánico: si no se ha vacunado en los últimos 5 años, se administrará toxoide tetánico. Si no hay historia de inmunización completa o es dudosa, se administrará, además, gammaglobulina humana.
• El desbridamiento de las ampollas, tanto ínntegras como rotas, se considera una medida terapéutica imprescindible, pero debería realizarse en el centro donde se complete el tratamiento definitivo, por lo que está contraindicada la punción externa de las ampollas por riesgo de infección.
• Manejo local de las quemaduras4 (tabla 13).
– La mayoría de las quemaduras en niños son de primer grado y no requieren tratamiento local, solo limpieza y lubricación.
– En las quemaduras de segundo grado superficial se retira la ropa, se cubren las heridas con compresas empapadas en suero fisiológico para evitar la hipotermia, se retira tejido desvitalizado y se aplican antibióticos tópicos, gasas estériles y vendaje no compresivo. Las quemaduras faciales no deben cubrirse.
– En las quemaduras de segundo grado profundo (generalmente > 3 cm) y las de tercer grado, además de limpieza local y retirada de tejido desvitalizado, suelen necesitar injertos cutáneos.
Clásicamente, las quemaduras se cubren con antibióticos tópicos para prevenir la infección; el más usado en nuestro medio es la sulfadiazina de plata al 0,5-1%. Nunca hay que utilizarlos en la cara o en situaciones de hipersensibilidad a las sulfamidas, tampoco en embarazadas, recién nacidos o lactantes menores de 2 meses por riesgo de kernicterus. Otros agentes usados son: nitrato de cerio más sulfadiazina de plata, nitrato de plata, clorhexidina, mupirocina y bacitracina. Una alternativa son los apósitos biológicos y los hidrocoloides, pero solo en casos seleccionados4.
Se revisará la herida controlando la epitelización y vigilando la aparición de signos de infección, que es la principal complicación. Mientras se produce la epitelización, se recomienda la aplicación de cremas hidratantes para lubricación y de fotoprotectores para prevenir la hiperpigmentación. El prurito es común durante la curación, y se trata con antihistamínicos y medidas físicas.

Quemaduras químicas1
Existen gran cantidad de cáusticos diferentes que pueden dar lugar a quemaduras. La mayoría de las veces son los productos de limpieza los que las causan, y su gravedad generalmente es mayor que la de las quemaduras térmicas. Son más agresivos los álcalis que los ácidos. En el manejo inicial se irrigará de forma copiosa, unos 30-60 minutos en el caso de los álcalis y hasta unos 10 minutos con los ácidos; en quemaduras oculares se recomienda hasta 8 horas de irrigación continua3. En general, precisarán atención en centros especializados.
Quemaduras eléctricas
El 3% de las quemaduras son eléctricas. La lesión orofacial por mordedura de cables es una lesión frecuente en la infancia. Hay que vigilar, a las 2-3 semanas de producirse la lesión, el desprendimiento de la escara, pues puede provocar una hemorragia profusa1.
Los daños se deben al calor generado por la resistencia de los tejidos al paso de la corriente. El paciente se interpone en el circuito eléctrico y tiene un punto de entrada y otro de salida. Cualquier órgano o tejido entre ambos puntos puede estar comprometido3.
Realizar, en las pruebas complementarias, un electrocardiograma (ECG) y sedimento urinario con determinación de mioglobinuria.
Las complicaciones que se pueden producir son las disritmias, tetanias musculares, edema por destrucción muscular o fallo renal por depósito de mioglobinas.
El tratamiento debe incluir fluidoterapia intravenosa para forzar la diuresis con alcalinización de la orina y así evitar depósitos de mioglobina en los túbulos renales.
PATOLOGÍA ORAL
Las lesiones en la mucosa oral en la edad pediátrica son frecuentes y suelen manifestarse en forma de úlceras. La causa más frecuente es la vírica. En pocas ocasiones se debe sospechar infección bacteriana, fúngica, traumática y aftas. Otras causas como la autoinmunitaria o inflamatoria son aún más raras.
En la tabla 14 se enumeran una serie de variantes de la normalidad que tendrían que tenerse en cuenta a la hora de valorar una lesión de la mucosa oral.

Las aftas entendidas como entidad propia son raras y no deben ser diagnosticadas sin antes descartar otros procesos más frecuentes. En este grupo de patologías se incluye un amplio espectro de procesos infecciosos, inflamatorios y traumáticos de muy variadas causas.
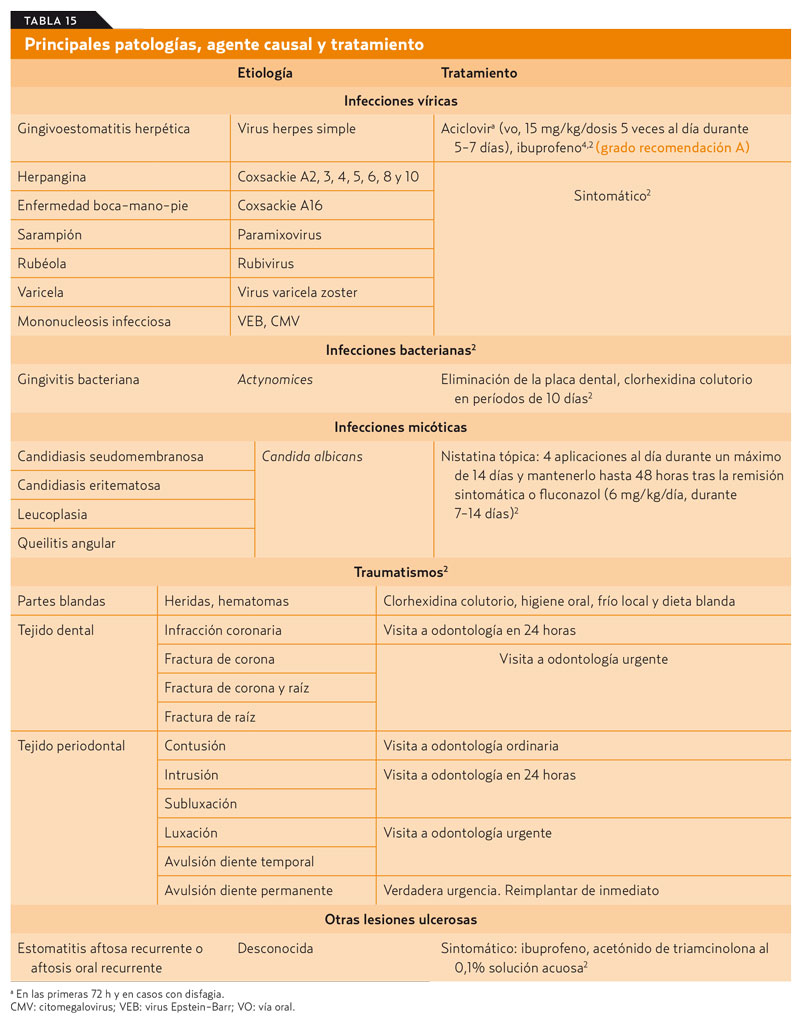
A continuación, en la tabla 15 se resumen las principales patologías, sus causas y tratamientos.
Dada su mayor frecuencia, se describe más ampliamente la gingivoestomatitis herpética, la candidiasis oral y la aftosis oral recurrente.
Gingivoestomatitis herpética
Es la manifestación específica de la primoinfección por el virus herpes simple (VHS). Puede ser asintomático o provocar sintomatología inespecífica (catarro, fiebre alta sin foco). El VHS es un virus muy contagioso que se transmite por contacto directo con las secreciones orales. Puede ser transmitido por pacientes asintomáticos1,3,4.Suele manifestarse en niños de entre 6 meses y 5 años4. Afecta al 13-30%4de los niños (sobre todo menores de 4 años).
La clínica se caracteriza por fiebre alta, adenopatías cervicales y lesiones vesiculosas que en menos de 24 horas dan lugar a erosiones y úlceras superficiales en labios, encías, paladar duro, lengua y mucosa yugal2,3. Debe sospecharse siempre ante lesiones gingivales sangrantes asociadas a fiebre alta. Cronológicamente, la fiebre suele durar unos 4 días; las lesiones orales, unos 12-14 días, y la disfagia y la sialorrea, unos 6-7 días4.
Las lesiones orales aparecerán aproximadamente pasada 1 semana del contacto1,4.
El diagnóstico es básicamente clínico. En la primoinfección es útil la serología1.
En el diagnóstico diferencial deben contemplarse otros procesos ulcerosos, como la aftosis oral recurrente, la herpangina, la candidiasis oral o la enfermedad boca-mano-pie y otras menos frecuentes como el síndrome de Stevens-Johnson o la enfermedad de Behçet.
Las principales complicaciones son la deshidratación, el panadizo herpético, la queilitis herpética, la bacteriemia secundaria a Streptococcus pyogenes oKingella kingae, la esofagitis, la epiglotitis o la neumonitis (inmunodeprimidos), la encefalitis herpética, el eccema herpético en atopia y, finalmente, las adhesiones labiales cicatriciales4.El tratamiento es sintomático (antipiréticos y analgésicos orales) y se recomienda el aislamiento del niño para evitar el contagio1,2. Los tratamientos tópicos son controvertidos, por lo que no se recomiendan4 (grado de recomendación B).
No se deben administrar corticoides ni antibióticos, excepto si hay signos de sobreinfección2.
En las primeras 72 horas después de la aparición de las lesiones y en casos con disfagia4, se recomienda el uso de aciclovir oral a 15 mg/kg/dosis (máximo de 200 mg) en cinco dosis al día durante 5-7 días2-7(grado de recomendación B).
Este tratamiento previene el desarrollo de nuevas lesiones extraorales, disminuye el número de individuos con disfagia y reduce el ingreso hospitalario en niños menores de 6 años5,7. Hay pruebas débiles que apoyan que el tratamiento con aciclovir oral puede reducir los síntomas de la primoinfección por VHS5.
Aftosis oral recurrente o estomatitis aftosa
Es la enfermedad no infecciosa (por lo que cursará sin fiebre) más frecuente de la cavidad oral. Su curso a brotes de úlceras dolorosas en la mucosa oral es característico. Existe cierta agregación familiar1. La causa se desconoce, pero influyen factores traumáticos, emocionales, alérgicos e inmunológicos1.
Las lesiones evolucionan desde mácula eritematosa dolorosa y en pocas horas adquieren un tono blanquecino y necrótico en el centro, dando lugar a úlceras poco profundas redondeadas bien delimitadas por un halo inflamatorio prominente. Se localizan en la mucosa no queratinizada (yugal, labial, ventral de la lengua, alveolar y pliegues mucobucales).
Se clasifican en tres entidades: minor, major y herpetiforme. La minor es la más frecuente y presenta úlceras de menos de 1 cm que curan sin dejar cicatriz en 1-2 semanas. La major presenta lesiones mayores de 1 cm y más profundas, suelen ser únicas y tardan semanas en curar, dejando cicatriz; finalmente, en la herpetiforme (menos frecuente) se encuentran múltiples lesiones de 1-2 cm que afectan a cualquier zona de la mucosa.
El diagnóstico es, básicamente, clínico y por la recurrencia. Se deben descartar enfermedades asociadas como déficit de hierro, vitamina B12 o ácido fólico, la celiaquía, enfermedad intestinal inflamatoria o síndromes aftosos complejos como la enfermedad de Behçet1. En edad pediátrica la etiología aftosa es poco frecuente y siempre debe descartarse la causa vírica (gingivoestomatitis herpética).
El tratamiento se basa en corticoides tópicos (acetónido de triamcinolona al 0,1% en orabase) durante los 3-4 primeros días de aparición de las lesiones1 junto con tratamiento sintomático como anestésico tópico (lidocaína viscosa al 2%)1.
Candidiasis oral
Es la manifestación de la infección en la cavidad oral por Candida albicans. La clínica se caracteriza por seudomembranas algodonosas adheridas a la mucosa oral que se desprenden fácilmente y dejan una base eritematosa (muguet). Pueden afectar al dorso de la lengua, al paladar duro y a la zona faríngea1. Puede manifestarse como boqueras (queilitis), eritema o fisuras.
Es frecuente después de la administración de antibióticos de amplio espectro por destrucción de flora saprófita.
El diagnóstico es clínico1.
En el diagnóstico diferencial deben descartarse otras lesiones blancas de la mucosa oral, como liquen plano, leucoplasias, etc., que en la edad pediátrica son muy poco frecuentes.
El tratamiento son antifúngicos tópicos (no se absorben) como el miconazol o la nistatina. Están indicadas: cuatro aplicaciones al día durante máximo 14 días, manteniendo la aplicación 48 horas tras la remisión. Solución: 2,5-5 ml/2-4 veces al día2.
En casos rebeldes se puede administrar antifúngicos sistémicos como el fluconazol (6 mg/kg/4 horas, durante 7-14 días)2,8 (grado de recomendación A) o itraconazol (100 mg/24 horas durante 4 semanas), o fluconazol (150 mg/semana durante 4-6 semanas)1,8 (grado de recomendación A).
Bibliografía
Infecciones cutáneas bacterianas
- Saavedra Lozano J. Infecciones de la piel y partes blandas (I): impétigo, celulitis, absceso (v.2/2009). Guía-ABE. Infecciones en Pediatría. Guía rápida para la selección del tratamiento antimicrobiano empírico [en línea] [actualizado el 8/3/2009; consultado el 31/1/2013]. Disponible en: http://www.guia-abe.es/
- Sellarés Casas E, Moraga Llop FA. Infecciones cutáneas bacterianas. Protocolos de Dermatología 2007. Protocolos diagnósticos y terapéuticos en pediatría. Asociación Española de Pediatría. Disponible en: www.aeped.es/protocolos
- Saavedra Lozano J, Santos Sebastián M, González F, Hernández Sampelayo Matos T, Navarro Gómez ML. Infecciones bacterianas de la piel y tejidos blandos. Protocolos diagnóstico-terapéuticos de la AEP: Infectología Pediátrica. Protocolos de Infectología. Serie: protocolos de la AEP. 3.a edición. 2011. Disponible en: www.aeped.es/documentos/protocolos-infectologia
- Koning S, Verhagen AP, van Suijlekom-Smit LWA, Morris A, Butler CC, van der Wouden JC. Intervenciones para el impétigo (Revisión Cochrane traducida). En: La Biblioteca Cochrane Plus, 2007 Número 1. Oxford: Update Software Ltd. Disponible en: www.updatesoftware.com. (Traducida de The Cochrane Library, 2007 Issue 1. Chichester, UK: John Wiley & Sons, Ltd.).
- Kliegman RM, Behrman RE, Jenson HB, Stanton BF, eds. . Nelson Textbook of Pediatrics. 18th ed. Philadelphia, Pa: Saunders Elsevier.2007.
- Pickering LK, Baker CJ, Long SS, McMillan JA, eds. Red Book: 2006 Report of the Committee on Infectious Diseases. 27th edition. American Academy of Pediatrics: Elk Grove, Illinois; 2006.
Urticaria y angioedema
- Nebreda Pérez V. Urticaria. Angioedema. Capítulo 28. Protocolos diagnóstico-terapéuticos de urgencias pediátricas SEUP – AEP. Pp. 255-261. Disponible en: www.aeped.es/protocolos
- Cereijó Thomas A. Urticaria y angioedema. Guía de actuación en urgencias para la atención primaria. Edición 2009. Editorial semFYC ediciones. Pp. 712-4.
- Zuberbier T. A Summary of the New International EAACI/GA(2)LEN/EDF/WAO Guidelines in Urticaria. World Allergy Organ J. 2012 Jan;5(Suppl 1):S1-S5.
- Sánchez-Borges M, Asero R, Ansotegui IJ, Baiardini I, Bernstein JA, Canonica GW, et al.; and the WAO Scientific and Clinical Issues Council. Diagnosis and Treatment of Urticaria and Angioedema: A Worldwide Perspective.World Allergy Organ J. 2012 Nov; 5(11):125-47.
Quemaduras
- Peñalba Citores A, Marañón Pardillo R. Tratamiento de las quemaduras en urgencias. Protocolos diagnóstico-terapéuticos de urgencias pediátricas SEUP-AEP. Pp. 199-204. Disponible en: www.aeped.es/protocolos/urgencias.
- Fonseca del Valle M, Cabrero Sobrino P. Guía de actuación en urgencias para la atención primaria. Cap. 15.2. Pp. 724-9. Versión impresa. semFYC Ediciones. 2009
- Murruni A, Basilico H, Garracino F, Dermikjian G. Manejo inicial del paciente quemado pediátrico. Arch Argent Pediatr. 1999;97(5):337-41.
- López López R, Mora Capín A. Sección urgencias pediatría H. U. Gregorio Marañón. Madrid. Capítulo: Quemaduras. II curso Actualización en urgencias pediátricas online. SEUP.
- Ramírez Rivero C, Rivera JJ, Cabezas MC, Bautista Lorenzo L, Uribe Carvajal JA. En: Guías de práctica clínica basadas en la evidencia. N.o 26. Manejo de quemados. Proyecto ISS-Ascofarme. Oct 1997.
- González-Cavero J, Arévalo JM, Lorente JA. Tratamiento prehospitalario del paciente quemado crítico. Emergencias. 1999;(11):295-301.
Patología oral
- García-Patos Briones V. Protocolo de Dermatología publicado por AEPED. pp. 193-237. Disponible en: http://www.aeped.es/protocolos
- Uribarri Zarranz F, Álvarez Calatayud G, Martín Olivera E; Protocolos diagnóstico-terapéuticos de Urgencias Pediátricas SEUP-AEP. Capítulo 25, pp. 231-237.
- Keels MA. Soft lesions of the oral cavity in children. Uptodate. Última actualización marzo 2012.
- Keels MA, Clements D. Herpetic gingivoestomatitis in young children. Uptodate. Última actualización diciembre 2012.
- Nasser M, Feodorwicz Z, Khoshnevisan M, Shahiri Tabarestani M. Aciclovir para el tratamiento de la gingivoestomatitis herpética primaria (Revisión Cochrane traducida). En la Biblioteca Cochrane Plus, 2008 número 4. Oxford: Update Software Ltd. Disponible en: http://www.update-software.com.
- Faden H. Management of primary herpetic gingivoestomatitis in young children. Pediatr Emerg Care. 2006 Apr;22(4):268-9.
- Porter SR. Little clinical benefit of earlyer systemic aciclovir for treatment of primary herpetic stomatitis. Evid Based Dent. 2008;9(4):117.
- www.guiaterapeutica.net



