¿Qué es la dermatoscopia?
Es una técnica diagnóstica no invasiva que permite visualizar en profundidad lesiones de la piel a través de una lente de mano o dermatoscopio. Para ello amplifica 10 veces la imagen y utiliza un sistema de iluminación con luz polarizada, que elimina la reflexión de la luz cuando incide en la capa córnea. Este procedimiento permite que los médicos puedan visualizar in vivo estructuras y colores de la epidermis, unión dermoepidérmica y dermis superficial, que no son visibles mediante la simple inspección1-3 .
Esta técnica es fiable y relativamente fácil de aplicar después de un período de aprendizaje y entrenamiento adecuados4,1-8. Actualmente se dispone de dermatoscopios manuales, que permiten obtener imágenes dermatoscópicas a un coste económico asequible en Atención Primaria (AP). Diversos tipos de dermatoscopios se muestran en la figura 1.
¿Cuándo está indicada?
El examen clínico de las lesiones cutáneas permite distinguir un gran porcentaje de lesiones benignas y malignas. No obstante, hay una parte de lesiones en las que la clínica es insuficiente y no proporciona la seguridad diagnóstica necesaria para tomar decisiones. El examen dermatoscópico reduce el área de incertidumbre entre lo benigno y lo maligno, y representa un paso intermedio entre la imagen clínica macroscópica y la histológica microscópica.
La dermatoscopia es una herramienta diagnóstica especialmente indicada para el estudio de las lesiones pigmentadas de la piel con el objetivo fundamental de realizar un diagnóstico precoz del melanoma. En los últimos años se ha avanzado en su conocimiento y se usa no solo en las lesiones melanocíticas, sino también en lesiones no melanocíticas, enfermedades inflamatorias e infecciosas, alteraciones del pelo y uñas (tabla 1).
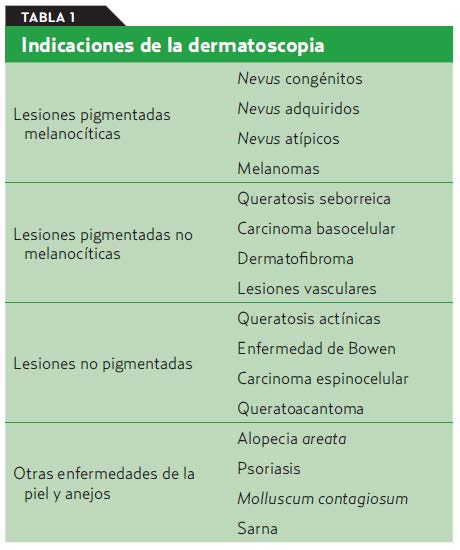
¿Qué datos hay que valorar?
Estructuras y patrones dermatoscópicos
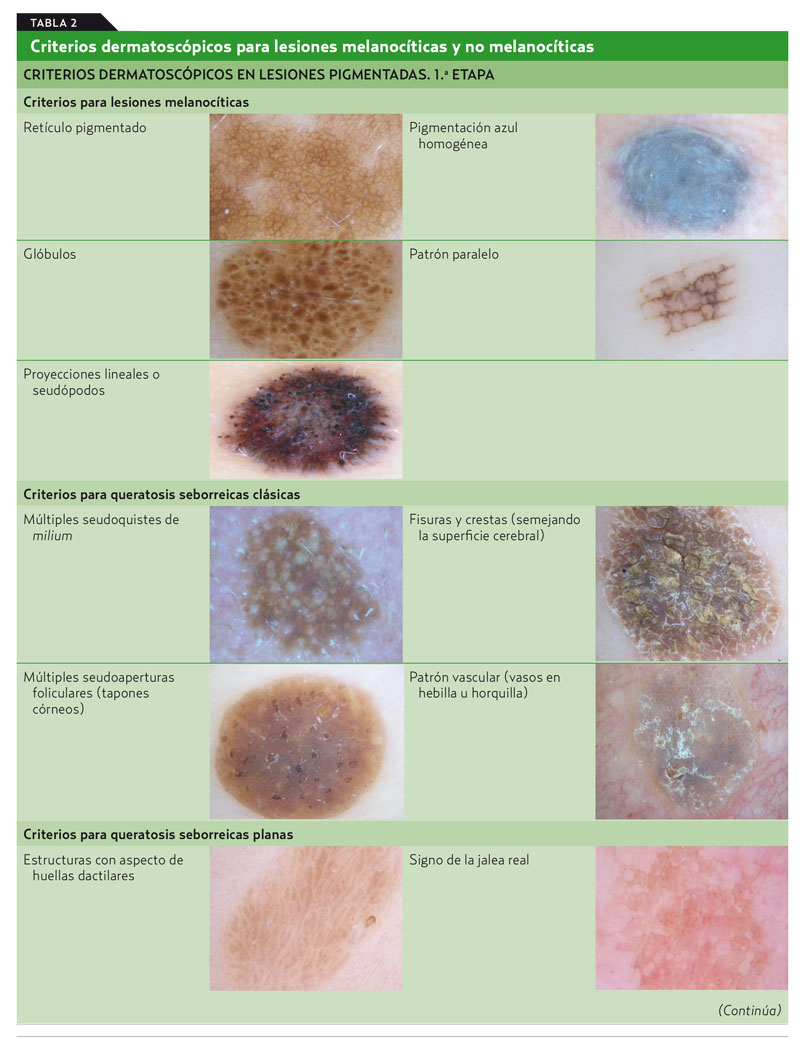
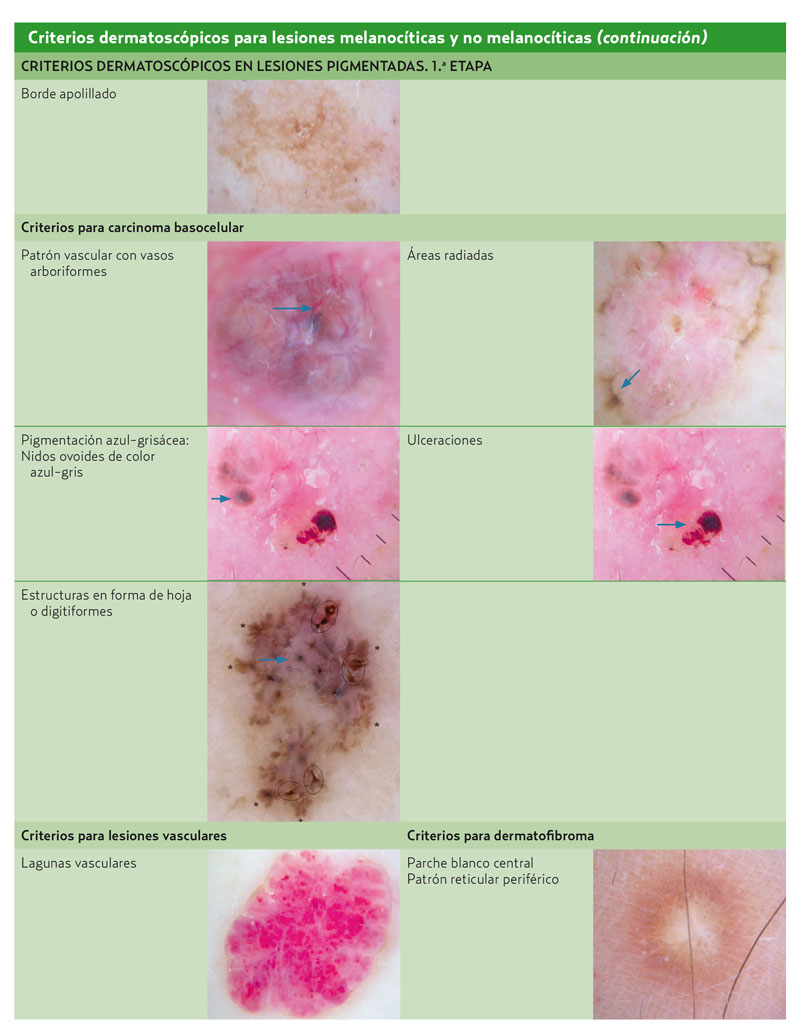
El reconocimiento con esta técnica de las estructuras dermatoscópicas de la piel permite leer las diferentes lesiones pigmentadas (serían como las letras del alfabeto dermatoscópico). Se denominan «criterios dermatoscópicos» cuando dichas estructuras se asocian a determinadas lesiones cutáneas. De este modo, existen criterios para lesiones melanocíticas y no melanocíticas. La vascularización, además, puede aportar actualmente mucha información sobre las lesiones pigmentadas6. Los criterios dermatoscópicos se muestran en la tabla 2.
Color
Los colores que se observan ayudan a elaborar el diagnóstico dermatoscópico. La melanina es el cromóforo más importante de los tumores melanocíticos. El color que confiere la melanina depende esencialmente de su localización en la piel a causa del efecto Tyndall. La melanina localizada en la capa córnea y en capas superiores de la epidermis se observa de color negro; si se localiza en la epidermis se observará de color marrón oscuro, si se localiza en la unión dermoepidérmica y la dermis más superficial se manifiesta de color marrón; en las capas profundas de la dermis papilar se observaría de color gris y en la dermis reticular se observaría de color azul (figura 2, véase en ampliación de información).
El color rojo es debido a la hemoglobina, el blanco a la despigmentación o cicatrización, el amarillo a la quera-tina, y el naranja al material serohemático de erosiones superficiales. El negro puede estar producido también por la sangre coagulada.
Método diagnóstico dermatoscópico en dos etapas
En las lesiones cutáneas pigmentadas se aconseja realizar el diagnóstico dermatoscópico en dos etapas para facilitar la interpretación de toda la información. La primera etapa determina si se trata de una lesión melanocítica o no melanocítica. Si se identifica alguna de las cinco estructuras características, se confirma que es una lesión melanocítica y se puede pasar a la segunda etapa para clasificarla de benigna, sospechosa o melanoma. La figura 3 corresponde a un algoritmo diagnóstico dermatosco%u0301pico de lesión pigmentada cutánea.
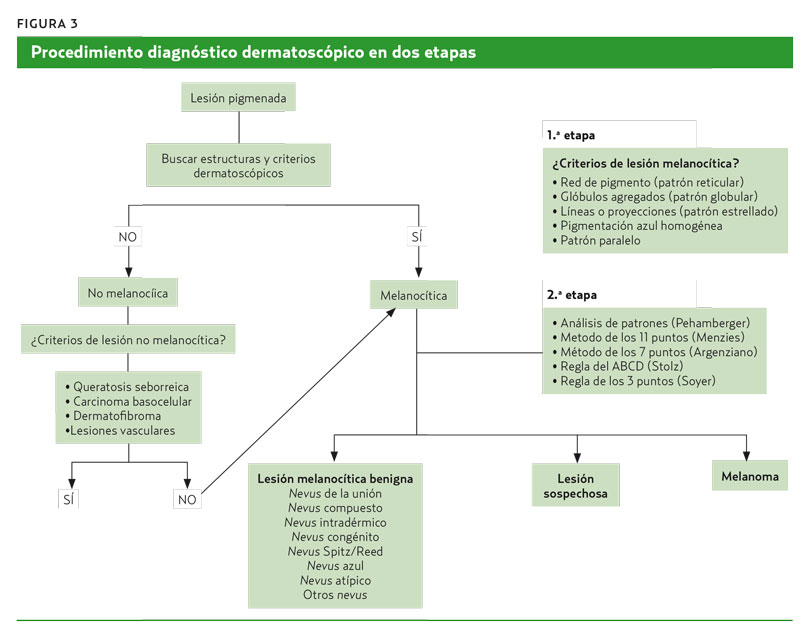
Primera etapa: lesión melanocítica o no melanocítica
Los criterios específicos de lesiones melanocíticas son:
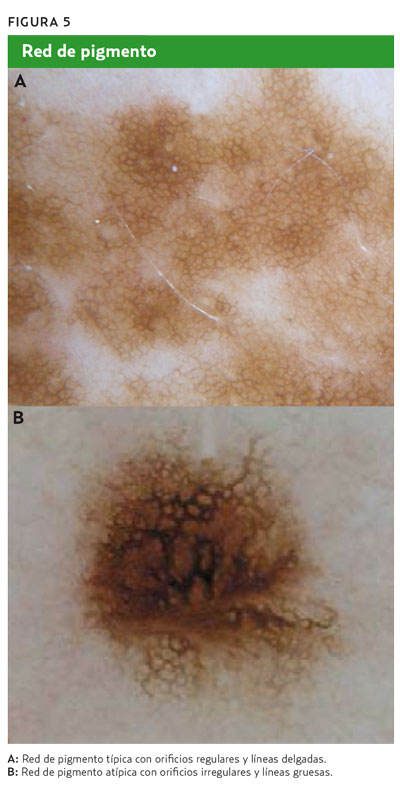
• Red de pigmento o retículo pigmentado (patrón reticular). Es una red de líneas marrones o negras sobre un fondo claro. Es característico de las lesiones melanocíticas. Los dermatofibromas suelen tener un retículo pigmentado en la periferia. Es típico que en la cara adopte una morfología especial como seudorretículo pigmentado.
• Agregados de glóbulos (patrón globular). Estructuras redondas u ovaladas mayores de 0,1 mm.
• Proyecciones radiales o seudópodos (patrón en estrellas). Estructuras lineales o con forma de porra localizadas en la periferia.
• Pigmentación azul homogénea (patrón homogéneo azulado). Sin estructura en ausencia de retículo pigmentado.
• Patrón paralelo. Distribución del pigmento de forma lineal a lo largo de los surcos o de las crestas de la piel acral. La pigmentación melanocítica en el surco profundo del dermatoglifo palmoplantar es característica de los nevus melanocíticos acrales. Las células pigmentadas en la cresta intermedia del dermatoglifo son características de los melanomas lentiginosos acrales.
En el caso de no encontrar ningún criterio propio de lesiones melanocíticas, se deberá pensar en una lesión pigmentada no melanocítica; las más frecuentes son queratosis seborreicas, carcinoma basocelular pigmentado, dermatofibroma y lesiones vasculares/angiomas. Ante la sospecha de estas lesiones, hay que intentar identificar los criterios dermatoscópicos propios de estas lesiones no melanocíticas. En el caso de que los datos dermatoscópicos no sean suficientes para realizar de forma segura este diagnóstico diferencial, se debería replantear si la lesión pigmentada que se observa es una lesión melanocítica. De esta manera, se retomaría de nuevo el diagnóstico diferencial del melanoma.
Segunda etapa: lesión melanocítica benigna, sospechosa o melanoma
Una vez clasificada la lesión pigmentada cutánea como melanocítica, se aplicarán los diferentes algoritmos diagnósticos dermatoscópicos para lesiones melanocíticas (como se muestra en la figura 3). Estos algoritmos son muy similares en sensibilidad (S) y especificidad (E), por lo que todos son muy útiles4-7. La elección de uno u otro dependerá del conocimiento y la experiencia de manejo del método elegido. El análisis de patrones es el método más completo para llegar a un diagnóstico dermatoscópico de una lesión melanocítica, pero también es más complejo porque precisa más tiempo en la exploración y más experiencia en la dermatoscopia.
La regla de los tres puntos es un algoritmo dermatoscópico simplificado y extraído del análisis de patrones. Fue diseñado como un método de cribado para ser usado por médicos con poca experiencia en dermatoscopia, por su alta S (96%), reproducibilidad (índice kappa = 0,53) y sencillez de aprendizaje7.
Pretende evitar que se escape al diagnóstico un melanoma y resulta muy útil en la toma de decisiones, para clasificar los tumores cutáneos en malignos o benignos e interpretar en qué momento debe extirparse una lesión sospechosa4. Esta regla presenta algunas limitaciones, como no ser útil para el diagnóstico de melanoma amelánico (que no tiene pigmento), y su menor validez para utilizarlo en lesiones localizadas en la cara, las mucosas, las uñas y la superficie acral de las manos y los dedos.
Evalúa únicamente la presencia de los siguientes tres criterios dermatoscópicos:
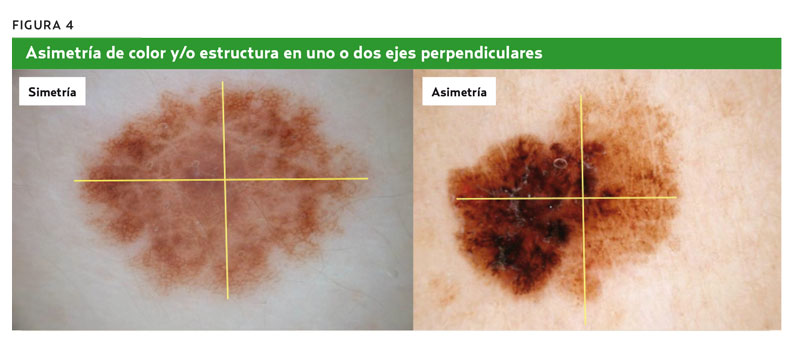
1. Asimetría (en la distribución de colores o estructuras en uno o dos ejes perpendiculares), como se indica en la figura 4.
2. Presencia de retículo pigmentado atípico (con orificios irregulares y líneas gruesas), como se indica en la figura 5.
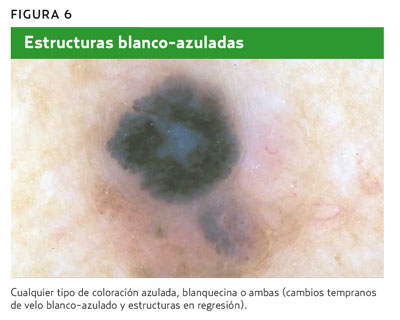
3. Estructuras blanco-azuladas (cualquier tipo de coloración azulada, blanquecina o ambas), como se indica en la figura 6.
La presencia de al menos un criterio hace que una lesión sea sospechosa de melanoma temprano. Si cumple dos o más criterios de los tres, la probabilidad de melanoma es alta, y se recomienda la extirpación de las lesiones8.
¿Cómo se interpreta?
CASO CLÍNICO 1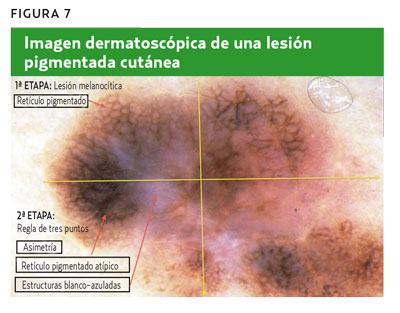
Paciente de 47 años que consultó por una lesión pigmentada en la piel que en los últimos meses había cambiado de color y tamaño. Tras la dermatoscopia se observa la siguiente imagen (figura 7). La primera etapa diagnóstica sería buscar criterios para clasificar esta lesión como melanocítica, para lo que debería observarse una estructura dermatoscópica de «retículo pigmentado» tanto en la periferia como en otras zonas centrales de la lesión. La segunda etapa sería aplicar el algoritmo diagnóstico de la regla de los tres puntos para clasificar la lesión como benigna, sospechosa o maligna, y tomar las decisiones adecuadas a cada hallazgo.
1. Asimetría: para analizarla se trazan dos ejes perpendiculares que dividen la lesión en cuatro cuadrantes y se comparan para buscar diferencias en color o estructuras en algún cuadrante. Este caso presentaba asimetría.
2. Retículo pigmentado atípico: si presenta orificios irregulares y líneas gruesas se considera atípico. Esta imagen dermatoscópica también cumpliría este criterio.
3. Estructuras blanco-azuladas: se busca la presencia de cualquier tipo de coloración azulada, blanquecina o ambas. En este caso, la lesión presentaba zonas blanco-azuladas.
La paciente cumple todos los criterios de la regla de los tres puntos, por lo que la sospecha de melanoma es muy elevada; la decisión más adecuada es la derivación urgente a dermatología.
CASO CLÍNICO 2
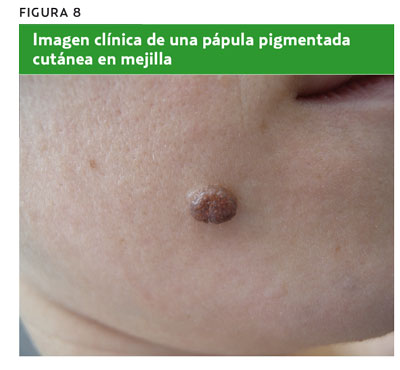
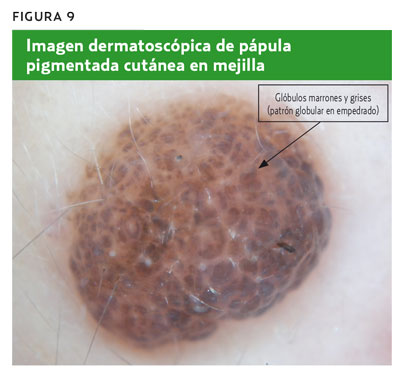
Mujer de 27 años con pápula pigmentada cutánea de años de evolución, que actualmente mide 9 mm de diámetro, y que ha cambiado lentamente sobreelevándose de forma progresiva (figura 8). Tras realizar la dermatoscopia (figura 9), se observa un patrón globular con glóbulos marrones y grises (patrón en empedrado), que confirma una lesión melanocítica, y tras aplicar la regla de los tres puntos no presenta ningún criterio positivo, por lo que se diagnostica de lesión melanocítica benigna. Se trata de un nevus melanocítico congénito. La toma de decisión más adecuada sería tranquilizar a la paciente y mantener una actitud expectante.
CASO CLÍNICO 3
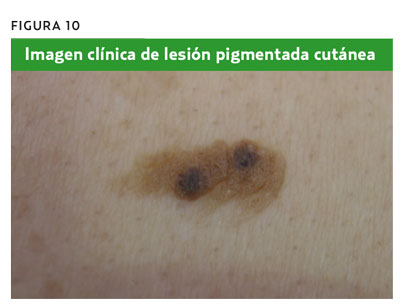
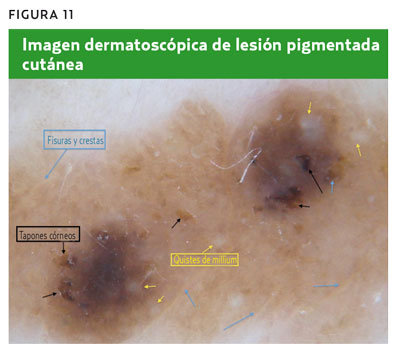
Hombre de 51 años con una lesión pigmentada cutánea en la espalda, de 13 mm de diámetro, de color marrón, en la que se distinguen dos zonas de hiperpigmentación, por lo que consulta (figura 10). Tras realizar la dermatoscopia (figura 11), no se observa ningún patrón melanocítico característico y sí unas estructuras redondeadas blanquecinas (quistes de milium), unas estructuras marrones oscuras (seudoaperturas foliculares o tapones córneos), fisuras y crestas. Todas estas estructuras indican que se trata de una lesión no melanocítica y se diagnostica de queratosis seborreica. La toma de decisión más adecuada sería tranquilizar al paciente y mantener una actitud expectante.
CASO CLÍNICO 4
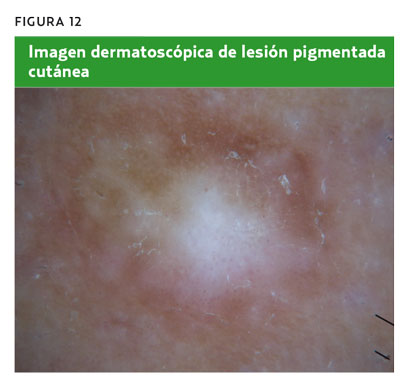
Hombre de 36 años con una lesión en el muslo, de 2 años de evolución, sin cambios, de color marrón y rojo, y de 8 mm de diámetro. Tras la dermatoscopia (figura 12), se observa un parche blanco central y un retículo pigmentado fino periférico característico de dermatofibroma. La decisión más adecuada sería tranquilizar al paciente y mantener una actitud expectante, y si le produce molestias clínicas, extirpar la lesión.
CASO CLÍNICO 5
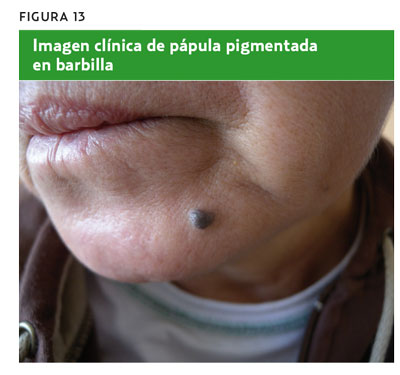
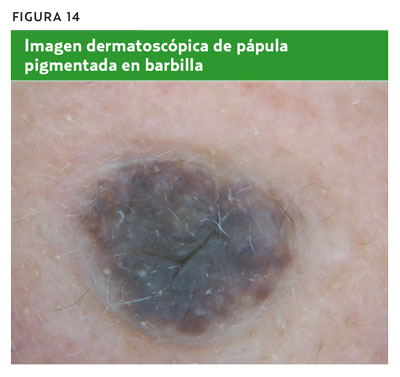
Mujer de 54 años que consulta por una lesión pigmentada cutánea en la barbilla de varios años de evolución. No ha presentado cambios en los últimos meses. Tamaño de 7 mm de diámetro y color gris azulado (figura 13). Al realizar la dermatoscopia, presenta una imagen dermatoscópica (figura 14), una estructura de pigmentación azul homogénea que indica una lesión melanocítica. Al aplicar la regla de los tres puntos, se observa que no presenta asimetría. No tiene retículo pigmentado atípico y se observa una estructura azulada homogénea (no es blanco-azulada ni parcheada, sino que ocupa casi la totalidad de la lesión), compatible con el diagnóstico de nevus azul. La decisión más adecuada sería tranquilizar a la paciente y explicarle que consulte solo si observa cambios clínicos.
¿Cuáles son las ventajas y desventajas de su uso?
En primer lugar, cabe destacar que la dermatoscopia no consume demasiado tiempo: para un nevus el doble que para un examen a simple vista9.
Actualmente la detección y la extirpación precoz constituyen la mejor estrategia para aumentar la supervivencia de los pacientes con melanoma maligno10. En un estudio realizado en España e Italia4, diseñado para comprobar si los médicos de familia (MF) mejoraban el cribado de lesiones pigmentadas de piel mediante la dermatoscopia, se observó que los resultados fueron mejores para la S (54,1 frente al 79,2%) y el valor predictivo negativo (95,8 frente al 98,1%) en el brazo de la dermatoscopia. No hubo diferencias de E (71,1 frente al 71,8%) y, por tanto, no aumentó el número de derivaciones innecesarias4.
Los coeficientes de probabilidad (CP) (+) alcanzados por la dermatoscopia en AP según diferentes estudios4,6,7 pueden mejorar la capacidad de detectar lesiones malignas frente a la simple inspección hasta en un 98%. Los CP (-) permiten mejorar la correcta detección de lesiones benignas entre un 20 y un 57%11 (tabla 3, véase en ampliación de información).
La dermatoscopia ha demostrado ser una herramienta útil para la práctica clínica del MF porque es más sensible que la simple inspección visual para el diagnóstico de melanoma, y mejora su precisión diagnóstica al examinar lesiones pigmentadas melanocíticas1 (grado de recomendación A), siempre que el profesional tenga un entrenamiento adecuado4-8. Permite también reducir el número de escisiones y biopsias innecesarias1,12. Podría ser especialmente útil al usarla de forma anual en pacientes de alto riesgo (grado de recomendación A).
La mayor limitación de la dermatoscopia es la necesidad de un entrenamiento previo en la técnica mediante formación específica y práctica. Otra limitación es su menor utilidad para valorar tumores acrómicos o hipopigmentados que tienen menos estructuras dermatoscópicas identificables (produce falsos negativos). Un 10% de los melanomas carece además de hallazgos dermatoscópicos característicos y a veces es difícil diferenciar un nevus atípico de un melanoma in situ.
Por último, el coste de un dermatoscopio básico puede oscilar entre 300 y 500 euros, lo que podría dificultar su accesibilidad al MF. Aunque no hay datos publicados sobre el coste-efectividad del uso de la dermatoscopia para el diagnóstico de melanoma en AP, varios investigadores afirman que la dermatoscopia en la práctica habitual puede tener implicaciones importantes en la detección del melanoma a gran escala.
Al reducirse el número de intervenciones sobre lesiones falsamente positivas, disminuirían los costes, la morbilidad innecesaria y las cicatrices13. La efectividad podría aparecer como consecuencia de la disminución del número de extirpaciones de lesiones benignas y la detección precoz de melanomas14. Se requiere, sin embargo, más investigación adicional para evaluar si el uso de dermatoscopios en el entorno de AP es rentable en términos de detección precoz de melanomas.
Lecturas recomendadas y bibliografía
Véase en ampliación de información.



