Introducción
Los editores de un conocido recurso bibliográfico que recopila las mejores evidencias disponibles para respaldar la toma de decisiones médicas revisaron la utilidad de 3.000 tratamientos evaluados en ensayos clínicos. Sorprendentemente —o no tanto—, encontraron que en la mitad de loscasos la eficacia era, simplemente, desconocida1.
En este marco científico de incertidumbre, el tiempo pasa inexorablemente y se siguen desarrollando a diario nuevos conocimientos. Todo un estímulo que motiva a continuar la «búsqueda y captura»de nuevos estudios y publicaciones, como las que presentamos en esta nueva revisión. Una selección de 10 artículos que pretenden, como siempre, estimular la lectura y contribuir a disminuir la brecha entre lo que se sabe y lo que se hace, siempre con la mirada puesta en lo que puede ser mejor para nuestros pacientes.
Bibliografía
1. Clinical Evidence. What conclusions has Clinical Evidence drawn about what works, what doesn’t based on randomised controlled trial evidence? Londres: BMJ Publishing Group, 2012.
> 1
PRÁCTICAS MÉDICAS HABITUALES A ESTUDIO: RECTIFICAR ES DE SABIOS
Pregunta
¿Las prácticas médicas que utilizamos hoy en día son realmente más eficaces que las precedentes?
Respuesta
Muchas de las prácticas médicas que utilizamos hoy no son mejores que otras más sencillas y esto ocurre en muchos ámbitos de la medicina.
Resumen del artículo
Prasad V, Vandross A, Toomey C, Cheung M, Rho J, Quinn S, et al. A decade of reversal: an analysis of 146 contradicted medical practices. Mayo Clin Proc. 2013;88 (8):790-8.
Objetivo. Identificar prácticas médicas habituales que no ofrecen beneficio evidente.
Método. Revisión de artículos originales publicados en 10 años (2001-2010) en New England Journal of Medicine, referentes a cribado, pruebas diagnósticas, medicamentos, procedimientos quirúrgicos o a los sistemas de provisión de servicios sanitarios. Los estudios se clasifican según se refieren a una práctica médica nueva o a una ya existente; y según sus resultados, se designan a una de las cuatro categorías: la variable estudiada supera a la práctica habitual (sustitución); la variable no es mejor o es peor que la habitual (vuelta al principio); la práctica habitual es mejor que otras (reafirmación); la práctica habitual no es mejor que una terapia de menor nivel (revocación, principal objeto de la revisión), o no concluyente.
Resultados. Se seleccionan 1.344 artículos de los cuales 981 (73%) estudian una nueva práctica médica, y 363 (27%) se refieren a prácticas ya existentes. En total, 947 estudios (70,5%) logran resultados positivos (la nueva práctica es mejor), frente a 397 (29,5%) que obtienen conclusiones negativas o sin diferencias entre las variables estudiadas (la práctica habitual es mejor o no es peor que la nueva). Así, 756 estudios encuentran la nueva práctica mejor que la habitual (sustitución), 165 concluyen que la nueva práctica no es mejor (vuelta al principio), 146 revocan la práctica habitual frente a otra más sencilla y 138 reafirman la práctica médica habitual frente a otras previas o más simples.
Conclusiones. La inversión de la práctica médica establecida es común y ocurre en todos los tipos de práctica médica. Esta investigación arroja luz sobre las prácticas de bajo valor y la necesidad de la investigación médica continua.
Comentario
Nuevas terapias ganan popularidad por tener nuevas formas de administración, supuestos menos efectos secundarios, pero no siempre mejores resultados en salud. Este estudio pretende identificar prácticas médicas ineficaces y mostrar la necesidad de revisar periódicamente nuestro trabajo habitual. Nada menos que 146 prácticas rutinarias están en entredicho. Se impone una reflexión acerca de la validez externa de los datos presentados y de la magnitud real si pensamos en extrapolar las conclusiones1.
No siempre una técnica o un fármaco nuevo estudiado y probado en ensayos clínicos es mejor que lo anterior. No siempre aquello que se hace «desde siempre» está bien hecho. Y quizás, aquello que dejamos de hacer por probar algo nuevo, era mejor. De nuevo, estamos ante un escenario de mucha incertidumbre científica.
Bibliografía
1. Ioannidis JPA. How many contemporary medical practices are worse than doing nothing or doing less? Mayo Clin Proc.2013 Aug;88(8):779-81.
> 2
LA EMPATÍA EN LA RELACIÓN MÉDICO-PACIENTE: UNA HERRAMIENTA BARATA Y EFICAZ EN ATENCIÓN PRIMARIA
Pregunta
¿Puede la empatía del profesional de Atención Primaria afectar a los resultados clínicos del paciente?
Respuesta
La empatía en la comunicación médico-paciente puede mejorar parámetros clínicos y psicológicos del paciente.
Resumen del artículo
Derksen F, Bensing J, Lagro-Janssen A. Effectiveness of empathy in general practice: a systematic review. Br J Gen Pract. 2013;63(606):e76-84.
Objetivo. Comprobar la efectividad de la empatía en la comunicación médico-paciente en Atención Primaria.
Método. Revisión sistemática de estudios originales publicados entre julio de 1995 y 2011. Los artículos incluyen experiencias de los pacientes, medidas de resultado de la empatía y medidas de la empatía de los médicos. Se excluyen revisiones, guías de práctica clínica (GPC), artículos teóricos y de opinión. Las variables estudiadas son satisfacción y adherencia de los pacientes, ansiedad y estrés, y resultados clínicos, y se miden mediante cuestionarios, pruebas de laboratorio, audiograbaciones y videograbaciones.
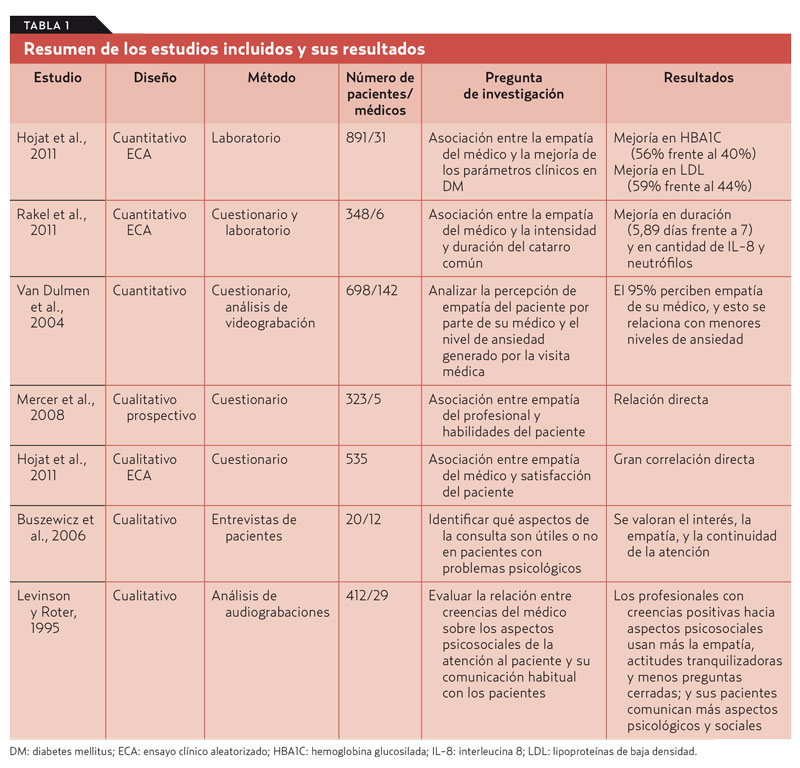
Resultados. De los 944 estudios inicialmente seleccionados, se incluyen siete en la revisión tras aplicar los criterios de calidad (tabla 1).
Conclusiones. Aunque solo se ha podido utilizar un pequeño número de estudios, el resultado general parece ser que la empatía en la comunicación médico-paciente en la práctica general es de una importancia incuestionable.
Comentario
La empatía se define como la acción y la capacidad de comprender, pensamientos y experiencias del otro. Se habla a menudo de la importancia de la empatía en la relación médico-paciente, pero su efectividad real no está bien estudiada.
Esta revisión nos ilustra sobre la importancia de la empatía del profesional, no solo en escalas de satisfacción del paciente, sino también en parámetros clínicos objetivos y en las capacidades del paciente para cambiar comportamientos y actitudes hacia la enfermedad.
Un incentivo más para que activemos nuestras neuronas espejo promoviendo la «tecnología blanda» de la silla.
> 3
CONSULTAS MÉDICAS POR SÍNTOMAS FÍSICOS INESPECÍFICOS: DE PADRES A HIJOS
Pregunta
¿Los padres con síntomas físicos funcionales influyen en el uso de recursos sanitarios de sus hijos?
Respuesta
Existe evidencia, aunque limitada, de la asociación entre las consultas médicas por síntomas inespecíficos entre padres e hijos.
Resumen del artículo
Shraim M, Mallen CD, Dunn KM. GP consultations for medically unexplained physical symptoms in parents and their children: a systematic review. Br J Gen Pract. 2013;63(610):e318-325.
Objetivo. Estudiar la asociación entre las consultas médicas por síntomas físicos inespecíficos de los padres y sus hijos en Atención Primaria (AP).
Método. Revisión sistemática de estudios observacionales publicados en las principales bases de datos informatizadas, hasta octubre de 2012. Se incluyen estudios que investigan la asociación entre consultas médicas por síntomas inespecíficos (SI), diagnósticos de síntomas somáticos funcionales o historia de SI tratados en padres, frente a consultas médicas por SI en niños de 1-17 años de edad. Los datos se obtienen de los registros médicos,
de autorregistros o de ambas fuentes. Solo se incluyen aquellos estudios en que se definen específicamente los síntomas como inespecíficos, somáticos o funcionales.
Resultados. La revisión incluye ocho estudios de calidad metodológica alta de los 2.256 identificados inicialmente. De ellos, seis estudios se realizan en AP y dos de ellos en colegios. La media de edad de los niños varía entre 8 y 14 años (52% mujeres).
En seis estudios se encontraron asociaciones estadísticamente significativas entre las consultas médicas por SI, historia de lumbalgia inespecífica tratada o síndrome de intestino irritable en los padres y consultas médicas por SI en los niños.
Tres estudios encontraron asociaciones significativas entre las consultas médicas por múltiples SI entre padres e hijos. Dos estudios informaron de una asociación significativa entre el diagnóstico de síndrome de intestino irritable en los padres y múltiples SI en niños. Un estudio no mostró asociaciones significativas entre varios SI en las madres y dolor abdominal funcional en niños. Dos estudios investigaron la asociación entre lumbalgia inespecífica en los padres y los niños, un estudio mostró una asociación significativa, mientras que el otro no. La heterogeneidad entre los estudios fue alta, lo que impidió realizar un análisis global de los datos.
Conclusiones. Esta revisión proporciona evidencia de la asociación en las consultas médicas por SI entre padres e hijos, aunque limitada por algunos sesgos potenciales y la heterogeneidad de los estudios. Los médicos deben ser conscientes de esta asociación, que tiene implicaciones para el tratamiento de los niños que presentan SI. Se necesitan más estudios para investigar a fondo esta asociación.
Comentario
Los MUPS o medical unexplained physical symptoms se definen como aquellos síntomas físicos que llevan al paciente a buscar atención médica, y que después de estudiarlos, no se explican por una causa o diagnóstico claros1. Entre el 10 y el 35% de las visitas en AP se refieren a pacientes con síntomas físicos sin explicación médica (dolor musculosquelético, cefalea, lumbalgia, etc.). Estos síntomas se asocian con un elevado consumo de recursos sanitarios, discapacidades y morbilidad psiquiátrica2. Varios estudios han relacionado, hasta la fecha, los síntomas funcionales de padres e hijos, pero esta es la primera revisión que, además, estudia sus implicaciones en el uso de recursos sanitarios.
Bibliografía
1. Nimnuan C, Hotopf M, Wessely S. Medically unexplained symptoms: An epidemiological study in seven specialities. J Psychosom Res. 2001;51(1):361-7.
2. Hoedeman R, Blankenstein AH, van der Feltz-Cornelis CM, Krol B, Stewart R, Groothoff JW. Consultation letters for medically unexplained physical symptoms in primary care. Cochrane Database Syst Rev. 2010;(12):CD006524.
> 4
MINDFULNESSEN PROFESIONALES DE ATENCIÓN PRIMARIA: NOS PUEDE AYUDAR… Y MUCHO
Pregunta
¿Es efectivo el mindfulness para disminuir el burnout de los profesionales sanitarios?
Respuesta
El mindfulness disminuye el burnout y la alteración emocional y mejora la empatía y la conciencia plena en profesionales sanitarios.
Resumen del artículo
Martín Asuero A, Rodríguez Blanco T, Pujol-Ribera E, Berenguera A, Moix Queraltó J. Evaluación de la efectividad de un programa de mindfulness en profesionales de atención primaria. Gac Sanit. 2013; 27:521-8.
Objetivo. Evaluar la efectividad a largo plazo de un programa de entrenamiento en mindfulness dirigido a profesionales de Atención Primaria (AP) en el burnout, el estado emocional, la empatía y la conciencia plena.
Método. Estudio de medidas repetidas antes-después, entre septiembre de 2010 y febrero de 2012. Participaron 87 profesionales. La intervención duró 1 año y consistía en una actividad psicoeducativa en dos fases: una intensiva de 28 horas (durante 8 semanas) y otra de mantenimiento (una sesión mensual durante 10 meses). Se midieron el burnout (Inventario de Maslach), la alteración emocional (POMS), la empatía (Jefferson) y el mindfulness (FFMQ), la adherencia a la intervención y los cambios de actitudes. Las mediciones se realizaron al inicio, a las 8 semanas y a los 6 y 12 meses.
Resultados. De las 95 personas interesadas, 87 iniciaron el programa y 80 (92%) lo finalizaron. La media de asistencia fue del 86,5% y nadie faltó a más del 35% de las sesiones. La media de edad de los participantes fue de 47,3 años y el 89,7% eran mujeres. El 55,2% eran médicos, el 39,1% enfermeras y el 5,7% trabajadoras sociales y psicólogas. La puntuación de todas las escalas mejoró durante el seguimiento respecto a los valores basales. En todas las escalas, las mayores diferencias de medias y de respuesta media estandarizada (RME) respecto a los valores basales se dieron a los 12 meses, destacando la escala FFMQ con una RME de 1,4, seguida por la escala POMS con una RME de 0,8 (cambios grandes según la regla de Cohen). La escala FFMQ presentó grandes cambios en todas las fases. Se encontraron correlaciones significativas en los cambios entre el FFMQ y el POMS (r = 0,54; p < 0,001) y el Jefferson (r = 0,35; p = 0,002).
En el análisis de medidas repetidas, en el momento basal, las mujeres manifestaron significativamente un menor burnout, así como una mayor empatía y mindfulness. Destaca que en la escala FFMQ, las mujeres tuvieron una puntuación 16,7 puntos significativamente más alta. Enfermeras, trabajadoras sociales y psicólogas presentaron menos burnout y más conciencia plena que los médicos, aunque solo para la escala FFMQ los resultados fueron significativos en el caso de las trabajadoras sociales y las psicólogas. Al final de la intervención, el 89% de los participantes practicaba por su cuenta los ejercicios y el 94% reconoció mejoras en autocuidado y profesionalismo.
Conclusiones. Un programa psicoeducativo basado en mindfulnessmuestra una disminución del burnout y de la alteración emocional, con una mejora en la empatía y en la conciencia plena, fomentando actitudes hacia el autocuidado.
Comentario
Nos encontramos con una intervención con raíces orientales para un problema con graves repercusiones en los profesionales y los sistemas de salud occidentales. El estudio aporta datos que avalan un nuevo recurso terapéutico para el burnout en los profesionales de AP. Se trata del mindfulness, una intervención psicológica no tan nueva (hay artículos publicados desde la década de 1980), aunque sí con un interés emergente (existe un crecimiento exponencial de artículos publicados desde hace 10 años) y evidencias de calidad más recientes1.
Es necesario cuidarse a uno mismo para cuidar a otros: prestemos plena atención a la atención plena, el mindfulness.
Bibliografía
1. Lakhan SE, Schofield KL. Mindfulness-based therapies in the treatment of somatization disorders: a systematic review and meta-analysis. PLoS ONE2013;8(8): e71834. doi: 10.1371
> 5
FALSA TRANQUILIDAD DE LAS PRUEBAS DIAGNÓSTICAS EN PACIENTES CON BAJA PROBABILIDAD PREPRUEBA DE ENFERMEDAD GRAVE
Pregunta
En pacientes con baja probabilidad preprueba de enfermedad grave, ¿las pruebas diagnósticas son beneficiosas?
Respuesta
Las pruebas diagnósticas en pacientes con baja prevalencia de enfermedad grave no disminuyen su preocupación por la enfermedad, ni la ansiedad, ni los síntomas del paciente a corto ni largo plazo.
Resumen del artículo
Rolfe A, Burton C. Reassurance after diagnostic testing with a low pretest probability of serious disease. JAMA Intern Med. 2013;173(6):407-16.
Objetivo. Estudiar el efecto de las pruebas diagnósticas en la preocupación por la enfermedad, la ansiedad, la persistencia de síntomas y el uso de los recursos sanitarios en pacientes con baja probabilidad preprueba de padecer una enfermedad grave.
Método. Revisión sistemática y metaanálisis de estudios publicados hasta diciembre de 2011. Se incluyen ensayos clínicos aleatorizados y controlados realizados con pacientes mayores de 18 años con síntomas de baja probabilidad de enfermedad grave, cuyas pruebas iniciales de diagnóstico se realizan en Atención Primaria (AP) o secundaria (pruebas de imagen, endoscopia y pruebas cardíacas); los grupos control reciben la atención habitual o tratamiento empírico.
Se excluyen aquellos artículos realizados en centros de atención terciaria, donde la prevalencia de enfermedades graves es más elevada.
Las variables estudiadas son: preocupación por la enfermedad, ansiedad, cambios en el síntoma original y visitas posteriores al médico.
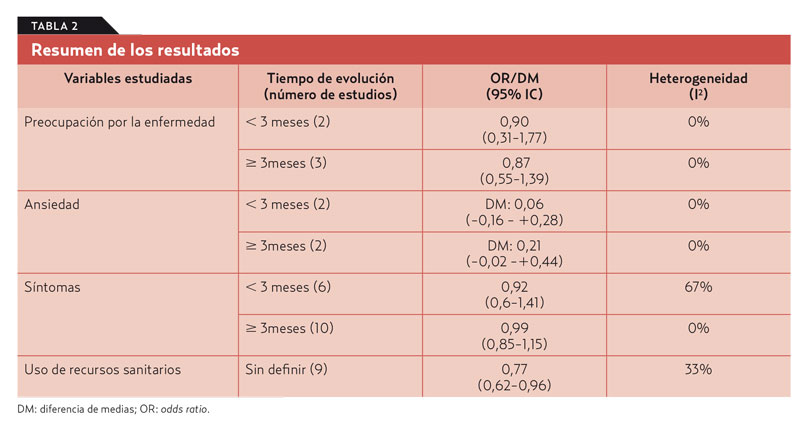
Resultados. Se seleccionan 14 estudios (3.828 pacientes). De ellos, nueve se realizan en el marco de AP y cinco en Medicina Interna. Ocho estudios incluyen pruebas diagnósticas para dispepsia (endoscopia o radiología), tres estudian el dolor de espalda con radiología, uno incluye analítica sanguínea y electrocardiografía para el dolor torácico, otro la cefalea con pruebas de imagen y otro registros de episodios de palpitaciones. Las variables se estudian a corto (< 3 meses) y largo plazo (≥ 3 meses).
Los resultados se observan en la tabla 2. Los NNT (número de pacientes que hay que tratar) para reducir el uso de recursos sanitarios en pacientes con dispepsia y lumbalgia fueron de 16 y 26, respectivamente.
Conclusiones. Las pruebas diagnósticas para los síntomas con un bajo riesgo de enfermedad grave tienen poco efecto en tranquilizar a los pacientes, disminuir su ansiedad o resolver sus síntomas, aunque pueden reducir las visitas posteriores en AP. Se necesitan más estudios para aumentar la certeza de las pruebas médicas necesarias y desarrollar estrategias de seguridad para el manejo de pacientes sin pruebas, cuando un resultado anormal es poco probable.
Comentario
Esta revisión sistemática afirma que no se tranquiliza al paciente con síntomas inespecíficos cuando se le hacen pruebas diagnósticas y los resultados son negativos.
Además, el uso de recursos sanitarios se reduce muy poco: para evitar una consulta de dispepsia, hay que hacer 16 endoscopias, y para evitar una consulta por lumbalgia, hay que irradiar a 26 pacientes.
Procede que nos replanteemos el valor de las pruebas diagnósticas pensando en el motivo por el que se piden1.
Bibliografía
1. Gialamas A, Beilby JJ, Pratt NL, Henning R, Marley JE, Roddick JF. Investigating tiredness in Australian general practice. Do pathology tests help in diagnosis? Aust Fam Physician. 2003;32(8):663-6. Epub 2003/09/17.
> 6
EL MASAJE TERAPÉUTICO, NO TAN SEGURO COMO PENSAMOS
Pregunta
¿Está exento de riesgos el masaje terapéutico?
Respuesta
El masaje terapéutico, aunque seguro, puede conllevar efectos secundarios de moderada gravedad.
Resumen del artículo
Posadzki P, Ernst E. The safety of massage therapy: an update of a systematic review. Focus on Alternative and Complementary Therapies. 2013;18(1):27-32.
Objetivo. Actualizar una revisión sistemática de 2003 sobre la seguridad del masaje terapéutico.
Método. Revisión sistemática de estudios publicados en las principales bases de datos electrónicas. Se incluyen estudios con datos originales sobre efectos adversos producidos tras cualquier tipo de masaje terapéutico.
La causalidad se estima teniendo en cuenta la descripción que los autores hacen de los artículos primarios y se clasifica en tres grupos: seguro, casi seguro y probable.
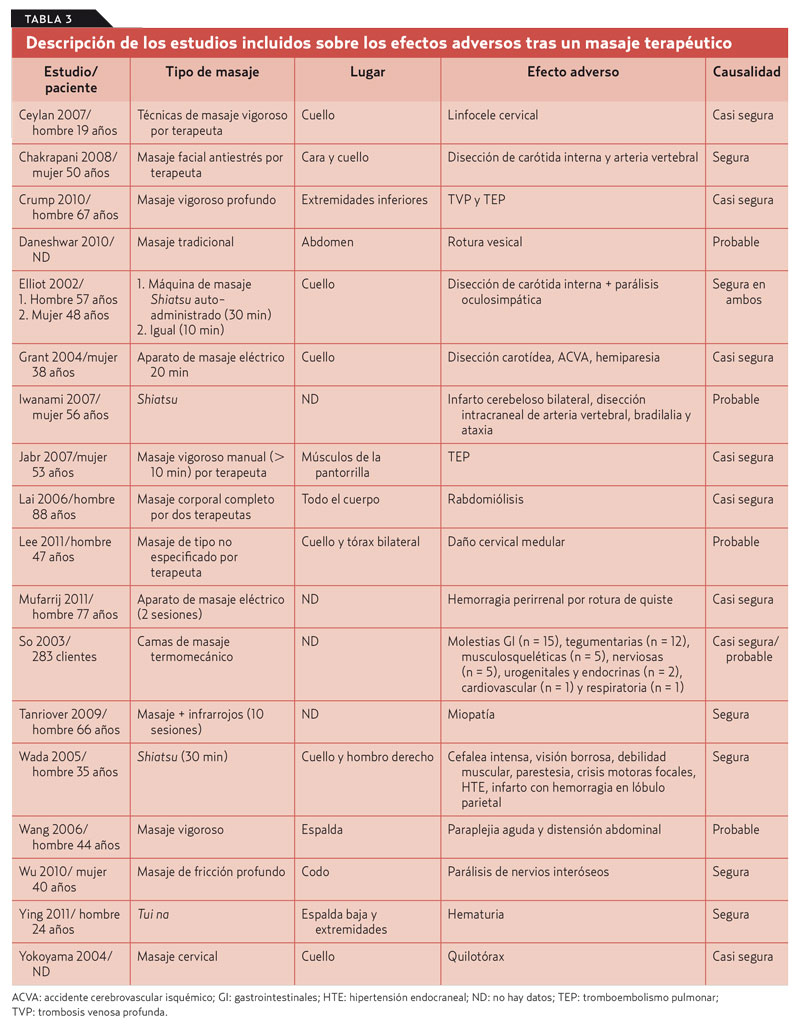
Resultados. Se incluyen 18 artículos de los 2.744 seleccionados en la búsqueda general (tabla 3).
Conclusiones. La evidencia sugiere que el masaje puede, en ocasiones, dar lugar a efectos adversos de moderada gravedad.
Comentario
Este estudio es una actualización de una revisión sistemática de 20031. Lejos de alarmar o desprestigiar el masaje terapéutico, el objetivo es reflexionar sobre la no inocuidad de un tipo de terapias cada vez más extendidas. No podemos confirmar causalidad, ni tenemos datos de la incidencia de estos daños. Podemos concluir que la correcta indicación, ejecución y la patología de base del paciente deberán tenerse en cuenta a la hora de indicar o aconsejar el masaje terapéutico.
Bibliografía
1. Ernst E. The safety of massage therapy. Rheumatology. 2003;42(9): 1101-6
> 7
DIETA MEDITERRÁNEA COMO PREVENCIÓN PRIMARIA CARDIOVASCULAR. ESTUDIO PREDIMED
Pregunta
¿Es más eficaz la dieta mediterránea que una dieta pobre en grasas para disminuir la incidencia de episodios cardiovasculares (CV) en población de alto riesgo?
Respuesta
La dieta mediterránea enriquecida con aceite de oliva o con frutos secos es más eficaz (número de pacientes que hay que tratar [NNT] = 300) que la dieta hipocalórica para reducir episodios CV, sobre todo accidentes cerebrovasculares.
Resumen del artículo
Estruch R, Ros E, Salas-Salvadó J, Covas M-I, Corella D, Arós F, et al. PREDIMED Study Investigators. Primary prevention of cardiovascular disease with a Mediterranean diet. N Engl J Med. 2013;368(14):1279-90.
Objetivo. Comparar la eficacia en prevención primaria de episodios CV de dos tipos de dieta mediterránea frente a una dieta pobre en grasas.
Métodos. Ensayo clínico aleatorizado y controlado, multicéntrico realizado en España. Se asignan aleatoriamente tres tipos de dieta a tres grupos paralelos de población de alto riesgo cardiovascular (diabetes mellitus tipo 2 [DM2] o tres o más factores de riesgo CV), pero sin enfermedad CV establecida: dieta rica en aceite de oliva, dieta rica en frutos secos y dieta pobre en grasas (grupo control). La variable principal del estudio es combinada, mide el número de episodios CV mayores: infarto de miocardio (IAM), accidente cerebrovascular (ACV) o mortalidad CV. Como variables secundarias se estudian separadamente: IAM, ACV, mortalidad CV, y mortalidad por cualquier causa.
Resultados. Se reclutaron 7.447 pacientes, hombres y mujeres (57,5%), con media de edad de 67 años. Se asignaron aleatoriamente a los dos grupos de intervención: 2.543 en el grupo de dieta mediterránea rica en aceite de oliva, y 2.454 en el grupo de dieta mediterránea rica en frutos secos, y 2.450 al grupo control. El seguimiento fue de 4,8 años; las pérdidas de más de 2 años en el seguimiento fueron del 7%, algo más en el grupo control (11% frente al 4,9% del grupo de intervención).
Se encontraron diferencias estadísticamente significativas en la variable principal en ambos tipos de dieta mediterránea frente al grupo control (RR = 0,7; índice de confianza [IC] =% 0,53-0,91; NNT = 300).
En las variables secundarias, se encontraron diferencias significativas en la variable ACV a favor de la dieta mediterránea (ambas): RR = 0,67 (0,46-0,98) y RAR = 0,2% para dieta rica en aceite de oliva; RR = 0,54 (0,35-0,84) y RAR = 0,27% para dieta rica en frutos secos. No se detectaron diferencias en IAM, mortalidad CV o mortalidad por cualquier causa.
Conclusiones. Los autores concluyen que en personas de alto riesgo CV, la dieta mediterránea suplementada con aceite de oliva virgen extra o con frutos secos reduce la incidencia de episodios cardiovasculares.
Comentario
Este estudio intenta mostrar los beneficios de la dieta mediterránea en la prevención primaria de episodios CV. Obtiene diferencias estadísticamente significativas en la variable principal y en la reducción de la incidencia de ACV, pero parece que la magnitud del efecto es baja o muy baja con respecto a la dieta pobre en grasas.
Una muy reciente revisión Cochrane de agosto de 2013 sobre este mismo tema evalúa 11 ensayos clínicos y concluye que, a pesar de la escasez de evidencia disponible hasta la fecha, los efectos de la dieta mediterránea son beneficiosos sobre los factores de riesgo CV, aunque reconoce que se necesitan más estudios con diseños más homogéneos para valorar el impacto de la intervención1.
Bibliografía
1. Rees K, Hartley L, Flowers N, Clarke A, Hooper L, Thorogood M, et al. ’Mediterranean’ dietary pattern for the primary prevention of cardiovascular disease. Cochrane Database of Systematic Reviews 2013, Issue 8. Art. No.: CD009825.
> 8
AYUDA A LA TOMA DE DECISIONES EN CIRUGIA: MÁS INFORMACIÓN, MEJOR DECISIÓN
Pregunta
¿Puede cambiar la decisión del paciente quirúrgico si ampliamos la información del paciente?
Respuesta
La ayuda a la toma de decisiones en pacientes pendientes de cirugía disminuye el número de tratamientos invasivos frente a otras alternativas terapéuticas.
Resumen del artículo
Knops AM, Legemate DA, Goossens A, Bossuyt PM, Ubbink DT. Decision aids for patients facing a surgical treatment decision: a systematic review and meta-analysis. Ann Surg. 2013;257(5):860-6.
Objetivo. Resumir la evidencia sobre los efectos de las ayudas a la toma de decisiones (ATD) en pacientes pendientes de recibir tratamiento quirúrgico (TQ).
Métodos. Revisión sistemática de estudios comparativos publicados en las principales bases de datos electrónicas internacionales, hasta noviembre de 2011. Los estudios evalúan los efectos de la ATD en pacientes pendientes de decidir entre TQ y al menos otro tratamiento alternativo, frente a un grupo control con información habitual de su cirujano. Quedan excluidos aquellos estudios relacionados con cirugía obstétrica, otorrinolaringológica, oftalmológica y dental.
La variable principal estudiada es la proporción de pacientes que eligen la cirugía; como variables secundarias: conocimientos del paciente, conflictos en la toma de decisiones, ansiedad, calidad de vida, participación de los pacientes, satisfacción, mortalidad, morbilidad y costes de ambas alternativas.
Resultados. Se incluyen 17 estudios en el análisis (tabla 4).
Las ATD se ofrecen por medio de programas informáticos, folletos, vídeos, tablas de decisión y entrevistas con los pacientes.
El 33% de los pacientes que usan ATD eligieron someterse a TQ, frente al 44% del grupo control, con un RR = 0,80 (IC 95%, 0,67-0,95). Los pacientes en el grupo de ATD tuvieron mejor puntuación en la valoración de conocimientos de las opciones terapéuticas (DM (desviación media) = 8,99; IC 95%, 3,20-14,78), así como menos conflictos en la decisión, medidos por la Escala de Conflictos Decisionales de 100 puntos (DM = –5,04; IC 95%, –7,10, –2,99). No hubo diferencias significativas en los niveles de ansiedad ni en la calidad de vida entre ambos grupos. No fue posible obtener datos de morbilidad ni mortalidad. No se pudo realizar un análisis de costes de los tratamientos por la variabilidad de los datos entre los estudios.
Conclusiones. Ofrecer ayuda a la toma de decisiones incrementa el número de pacientes que prefiere tratamientos conservadores o menos invasivos. Dado que la ATD mejora los conocimientos del paciente y disminuye los conflictos en la decisión sin elevar los niveles de ansiedad, debe tenerse en cuenta para ayudar a cirujanos y pacientes a conseguir decisiones terapéuticas compartidas.

Comentario
Este artículo hace reflexionar sobre la comunicación entre médico y paciente y los beneficios de informar a este último, los pacientes mejor informados de sus alternativas terapéuticas eligen mejor, tienen menos conflictos decisionales y escogen alternativas menos agresivas en el ámbito quirúrgico.
Una revisión Cochrane actualizada en 2011 concluye que la ayuda en la toma de decisiones aumenta la participación del paciente y mejora el conocimiento y la percepción más realista de los resultados1.
Se trata de un estudio relevante sobre los beneficios de la medicina centrada en el paciente y no solo en la enfermedad2.
Bibliografía
1. Stacey D, Bennett CL, Barry MJ, Col NF, Eden KB, Holmes-Rovner M, et al. Decision aids for people facing health treatment or screening decisions. Cochrane Database of Systematic Reviews [Internet]. John Wiley & Sons, Ltd; 1996.
2. Costa-Alcaraz AM, Siurana-Aparisi JC, Almendro-Padilla C, García-Vicente S, Ordovás-Casaurrán R. Reconocimiento recíproco y toma de decisiones compartida con el paciente. Rev Clín Esp. Diciembre de 2011;211(11):581-6.
> 9
LOS MOTIVOS DE CONSULTA MÁS FRECUENTES EN ATENCIÓN PRIMARIA Y SU REFLEJO EN LAS PUBLICACIONES CIENTÍFICAS
Pregunta
¿Cuál es la patología más prevalente en las consultas de Atención Primaria? ¿Las publicaciones científicas se correlacionan con esas necesidades de formación?
Respuesta
La mitad de los motivos de consulta en AP se concentran en 30 patologías, siendo los más frecuentes la hipertensión, las inmunizaciones y las infecciones respiratorias. La literatura científica no siempre se relaciona con estas necesidades formativas.
Resumen del artículo
Cooke G, Valenti L, Glasziou P, Britt H. Common general practice presentations and publication frequency. Aust Fam Physician. 2013;42(1-2):65-8.
Objetivo. Investigar los motivos de consulta más frecuentes en AP y si se reflejan en las guías de práctica clínica (GPC) y otras publicaciones de AP.
Método. Estudio descriptivo de los 200 motivos de consulta más comunes en AP durante los años 2009 a 2010 con información de la base de datos australiana BEACH (registro continuo de la actividad de los médicos de AP), que proporciona datos de 100 pacientes consecutivos por médico y utiliza la codificación internacional de APCIAP-2. Para los 10 motivos de consulta más frecuentes, se busca la existencia de GPC australianas y se realiza una búsqueda de estudios publicados sobre ellos en la revista Australian Family Physician (AFP) entre 2005 y 2010.
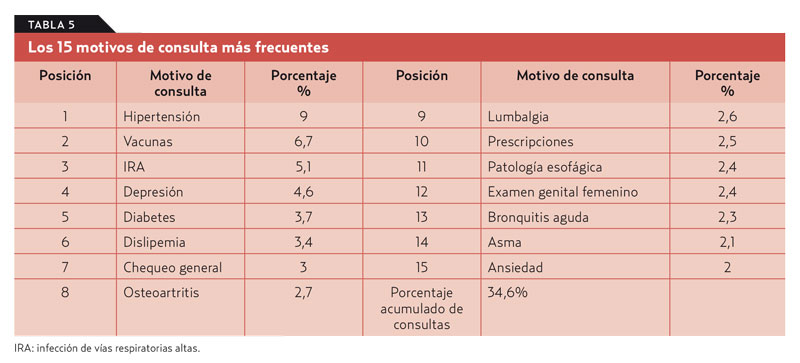
Resultados. Los 10 problemas más consultados son hipertensión, inmunizaciones, infección de vías respiratorias superiores, depresión, diabetes, dislipemia, chequeo general, osteoartritis, lumbalgia y solicitud de recetas. Los 30 principales problemas representaron el 48% de los motivos de consulta (tabla 5). Para cubrir el 75% de las patologías consultadas, los médicos necesitan conocer más de 100 problemas.
Desde 2005 hasta 2010, AFP publica 218 artículos de investigación, y la base australiana de GPC contiene 540 guías en diciembre de 2011. De ellos, tan solo el 1,8% de AFP y el 0,6% de GPC tratan sobre la hipertensión arterial, el principal motivo de consulta en AP. El motivo de consulta mayoritariamente tratado en AFP es la depresión, seguido de la diabetes. Sin embargo, las GPC tratan más frecuentemente sobre diabetes, y en segundo lugar, de las inmunizaciones en AP.
Conclusiones. Mientras que los médicos están obligados a tener un conocimiento práctico de numerosas afecciones, casi la mitad de los problemas gestionados se resumen en 30 patologías. La investigación publicada en AFP y en las guías clínicas australianas no se relaciona con los motivos de consulta más frecuentes en AP.
Comentario
Los médicos de familia son la puerta de entrada al sistema sanitario y tratan con muchos problemas de salud.
Un reciente estudio europeo realizado en Suecia aporta también los 30 motivos de consulta más frecuentes en AP, siendo los dos primeros las infecciones respiratorias y la hipertensión1. En este estudio, las enfermedades crónicas (como dislipemia o diabetes) aparecen en puestos posteriores (20.o y 24.o, respectivamente), y las inmunizaciones no aparecen en el estudio. Quizá se asemeja más a la organización de las consultas en España, en que el seguimiento de dichas patologías se realiza en las consultas de enfermería.
Entre otros valores, este estudio ayuda a planificar la formación e investigación, presentando los motivos de consulta más frecuentes y las publicaciones sobre ellos.
Bibliografía
1. Wändell P, Carlsson AC, Wettermark B, Lord G, Cars T, Ljunggren G. Most common diseases diagnosed in primary care in Stockholm, Sweden, in 2011. Fam Pract. 2013;30(5):506-13.
> 10
CUIDADOS PALIATIVOS EN EL DOMICILIO: BENEFICIOS PARA EL PACIENTE Y EL CUIDADOR
Pregunta
¿Un buen servicio de cuidados paliativos en el domicilio (CPD) puede aumentar la probabilidad de fallecer en casa?
Respuesta
Los CPD aumentan las probabilidades de que los pacientes fallezcan en el domicilio y reducen la carga de los síntomas, en particular para los enfermos de cáncer, sin repercutir en el sufrimiento del cuidador.
Resumen del artículo
Gomes B, Calanzani N, Curiale V, McCrone P, Higginson I. Efectividad y relación entre costo y efectividad de los servicios de cuidados paliativos domiciliarios para los adultos con enfermedades en estadios avanzados y sus cuidadores. Cochrane Database of Systematic Reviews 2013. Issue 6. Art. No.: CD007760.
Objetivo. Cuantificar el efecto de los servicios de CPD en la probabilidad de fallecer en el domicilio, para pacientes adultos con enfermedad en estadios avanzados. Estudiar la efectividad de los CPD en el control de síntomas, calidad de vida, sufrimiento del cuidador y satisfacción con la atención. Comparar el uso de los recursos y los costes asociados con estos servicios.
Método. Revisión sistemática en 12 bases de datos electrónicas hasta noviembre de 2011. Se incluyen ensayos clínicos controlados aleatorizados (ECA), ensayos clínicos controlados, estudios controlados antes-después (EAD), y series temporales interrumpidas, que evalúen el impacto de los CPD en pacientes con enfermedad terminal y en sus familiares.
Resultados. Se identifican 23 estudios (16 ECA, 6 de alta calidad) que incluyen a 37.561 participantes y 4.042 familiares cuidadores, la mayoría con cáncer, pero también con insuficiencia cardíaca congestiva (ICC), enfermedad pulmonar obstructiva crónica (EPOC), VIH/sida y esclerosis múltiple (EM), entre otras enfermedades. El metaanálisis demuestra mayores probabilidades de fallecer en el domicilio con un número de pacientes que hay que tratar (NNT = 5, índice de confianza (IC) 95% (3 a 14).
La síntesis narrativa muestra pruebas de efectos beneficiosos pequeños, pero estadísticamente significativos, de los servicios de CPD en comparación con la atención habitual al reducir la carga de los síntomas para los pacientes, sin aumentar el sufrimiento de los cuidadores. Las pruebas sobre la relación coste-efectividad no son concluyentes.
Conclusiones. Los resultados aportan pruebas claras y fiables de que los cuidados paliativos domiciliarios aumentan la probabilidad de que los pacientes fallezcan en el domicilio y reducen la carga de los síntomas, en particular para los pacientes con cáncer, sin repercutir en el sufrimiento del cuidador. Se necesitan más estudios de coste-efectividad, especialmente para los pacientes con enfermedades no malignas.
Comentario
El lugar donde ocurre la muerte es un buen indicador de la calidad de la atención en la etapa final de la vida. Existe en nuestra sociedad una contradicción manifiesta entre las preferencias de los pacientes, que prefieren pasar los últimos días de su vida en su casa, y los hechos, que demuestran el progresivo incremento de los fallecimientos en los hospitales1.
Se trata de un estudio que respalda la necesidad de poner los medios para conseguir que el enfermo pueda vivir con dignidad el proceso de su muerte.
Bibliografía
1. Ruiz-Ramos M, García-León FJ, Méndez-Martínez C. Lugar de la muerte en Andalucía: influencia de la edad, sexo y causa de defunción. Rev Clín Esp. 2011;211(3):127-32.



