Introducción
Truthiness1es un estilo particular de toma de decisiones que se basa en corazonadas, en lugar de en pruebas, el conocimiento o hechos. Se trata de un concepto que se popularizó hace unos años y no tiene una traducción clara al español. La idea se capta bien, como también la necesidad de promover que nuestros heurísticos incorporen las mejores evidencias, además de intuiciones basadas en la experiencia.
La siguiente recopilación de artículos se apoya en muchas corazonadas que los han identificado como relevantes, las de los revisores y las de muchas personas que los han identificado en las redes sociales. Pero también hemos tratado de detectar aquellos que, bien por su metodología, bien por su interés, pueden ayudar a construir un conocimiento de calidad del que estamos tan ávidos los profesionales de Atención Primaria (AP) para transferir el conocimiento a la práctica con la prioridad de mejorar los resultados en salud de nuestros pacientes.
Bibliografía
1. Minhas R, Wierzbicki AS. Truthiness and quality improvement. Int J Clin Pract. 2009;63:839–40. doi:10.1111/j.1742-1241.2009. 02073.x.
< 1
PROVISIÓN ALTERNATIVA DE SERVICIOS SANITARIOS: NO MEJORAN LA CALIDAD DE LA ATENCIÓN PRIMARIA, INCLUSO LA PUEDEN EMPEORAR
Pregunta
¿Los proveedores sanitarios alternativos mejoran la calidad de los servicios sanitarios de Atención Primaria, en comparación con los tradicionales?
Respuesta
No, incluso la empeoran.
Resumen del artículo
Greaves F, Laverty AA, Pape U, Ratneswaren A, Majeed A, Millett C. Performance of new alternative providers of primary care services in England: an observational study. J R Soc Med. 2015;108(5):171-83.
Objetivo. Comparar la calidad de los servicios sanitarios de AP de proveedores sanitarios alternativos con los tradicionales en el servicio nacional de salud inglés (NHS, National Health Service).
Método. Estudio de cohortes abierto a todos los médicos generales ingleses en activo desde 2008 hasta 2013. Se compara la calidad de la práctica médica según el tipo de contrato (público o privado) analizando seis dimen-
siones: efectividad clínica, seguridad, experiencia del paciente, accesibilidad, eficiencia y equidad. Y se miden diecisiete indicadores de calidad.
Resultados. El 4,1% (347 de 8.300) de los servicios sanitarios mantienen contratos con entidades alternativas (privadas o voluntarias) al menos durante 1 año en el período en estudio. Estos tienden a ser servicios más pequeños, con más médicos por cada 1.000 habitantes, que atienden a población más joven y más desfavorecida, y de mayor diversidad racial. Sus indicadores de calidad, ajustados según la práctica clínica y las características de la población, obtienen peores resultados en 15 de los 17 indicadores evaluados (p ,0,01), con respecto a servicios con contratos públicos tradicionales. Los servicios alternativos tan solo mejoran en el número de pacientes satisfechos con el horario de apertura y en el número de pacientes con prescripción de estatinas de bajo coste.
En un segundo análisis de regresión, ajustado por efectos fijos de cada práctica clínica, no se observan mejores resultados en aquellos casos que cambian de un servicio tradicional a uno alternativo en 15 de 17 indicadores estudiados (tan solo mejoran en cribado cervical, tasa de amigdalectomías y admisión de pacientes con cuidados especiales).
Conclusiones. La introducción de nuevos proveedores alternativos para prestar servicios de AP en Inglaterra no ha mejorado la calidad y puede haber empeorado la atención sanitaria. Los gestores deben asegurarse de que los nuevos proveedores clínicos alcanzan los estándares adecuados, al menos como los de los proveedores tradicionales.
Comentario
Este es el primer estudio realizado en Reino Unido, con el objeto de comparar el rendimiento de los servicios sanitarios procedentes de proveedores no públicos respecto a los tradicionales. Aunque solo el 4% de los proveedores son privados, y por tanto las conclusiones deben tomarse con precaución, los datos son claros: no son mejores que los públicos, incluso empeoran la atención. Tradicionalmente se ha considerado que los servicios sanitarios privados son de mayor calidad y eficiencia que los servicios públicos, aunque la evidencia científica que sustenta esta idea es escasa o de calidad metodológica muy mejorable. Se presupone que potenciar la competitividad mejora la eficacia1. Un estudio útil para informar las políticas sanitarias en un país como España, donde no existen evaluaciones con suficiente rigor metodológico para sustentar métodos alternativos de provisión.
Bibliografía
1. Minué Lorenzo S, Martin Martin JJ. Gestión privada, ¿más eficiente? AMF. 2013;9(1):15-23.
<2
EXPLORACIÓN FÍSICA BASADA EN LA EVIDENCIA: DOCE PASOS PARA LA DOCENCIA
Pregunta
¿Se puede enseñar la exploración física basándonos en la evidencia?
Respuesta
Sí, estas doce herramientas nos pueden ayudar.
Resumen del artículo
Mookherjee S, Hunt S, Chou CL. Twelve tips for teaching evidence-based physical examination. Med Teach. 2015;37(6):543-50.
Objetivo. Proporcionar una guía para la enseñanza de la exploración física basada en la evidencia (EFBE), centrándose en la precisión diagnóstica.
Método. El informe se basa principalmente en la experiencia de los autores y se apoya en la bibliografía disponible.
Resultados. Presentan doce consejos prácticos para la docencia clínica: los seis primeros incluyen medidas preparatorias clave para el docente (conceptos de estadística básica en la medicina basada en el evidencia [MBE]); los seis últimos orientan específicamente hacia la enseñanza del entorno clínico.
- Practicar los conceptos básicos de cálculo de precisión diagnóstica: los autores animan a utilizar las tablas 2 x 2 para trabajar los conceptos de sensibilidad, especificidad, valores predictivos y razón de verosimilitud (likelihood ratio, LR).
- Practicar el cálculo de la probabilidad preprueba de la enfermedad.
- Practicar métodos de estimación de probabilidad posprueba (nomograma de Fagan).
- Saber dónde encontrar los datos de EFBE de las principales enfermedades (probabilidades preprueba y LR), y resumirlos en «cuadernos de bolsillo».
- Preparar una respuesta para la pregunta común: ¿se pueden combinar los LR de diferentes hallazgos? Sabiendo que, si la causa anatómica o fisiológica de los signos detectados es diferente, deben considerarse de forma independiente.
-
Preparar una respuesta para la pregunta común: ¿por qué debemos examinar a los pacientes si es tan poco útil? Tener en cuenta:
- Para muchas enfermedades, la exploración física (EF) proporciona el diagnóstico, y no son aplicables la sensibilidad, la especificidad ni los LR (p. ej., enfermedad de Parkinson).
- La EF debe ser seriada para algunas patologías: los signos clínicos son evanescentes o aparecen a lo largo del tiempo.
- La EF puede detectar alteraciones clínicamente relevantes, aunque no sugieran el diagnóstico.
- Los LR de muchos signos de EF son comparables a pruebas tecnológicas bien establecidas (p. ej., antígeno prostático específico [PSA] y cáncer de próstata).
- Enseñar los fundamentos de EFBE (puntos 1-3) y preparar a los alumnos para la docencia junto al paciente.
- En la cabecera del paciente: explicar al paciente el propósito de la visita y comentar con los alumnos los hallazgos de EFBE.
- Animar al estudiante a comprometerse con sus hallazgos de signos de EF, alentando descripciones objetivas en lugar de diagnósticos.
- Practicar la toma de decisiones basada en la probabilidad posprueba, para desarrollar confianza en los hallazgos de EF.
- Facilitar la práctica repetida para ayudar al estudiante a ser competente en EFBE.
- Reconocer la incertidumbre y realizar el seguimiento de las dudas no resueltas.
Conclusiones. Mediante la práctica de estos doce consejos, los médicos pueden desarrollar la confianza necesaria para enseñar EFBE en pacientes tanto ambulatorios como hospitalizados.
Comentario
Artículo interesante para los tutores de grado y posgrado, que sistematiza la aplicación de metodología MBE en la exploración física y en el proceso diagnóstico.
<3
PREVALENCIA DE TRASTORNOS SOMATOMORFOS Y SÍNTOMAS INEXPLICABLES EN ATENCIÓN PRIMARIA
Pregunta
¿Son frecuentes los trastornos somatomorfos y los síntomas sin explicación médica en Atención Primaria (AP)?
Respuesta
Sí. El 26% de la población estudiada presenta algún tipo de trastorno somatomorfo y el 40% tiene algún síntoma médicamente inexplicable.
Resumen del artículo
Haller H, Cramer H, Lauche R, Dobos G. Somatoform disorders and medically unexplained symptoms in primary care—a systematic review and meta-analysis of prevalence. Dtsch Arztebl Int. 2015;112:279-87.
Objetivo. Estimar la prevalencia de los trastornos somatomorfos y de los síntomas sin explicación médica en AP.
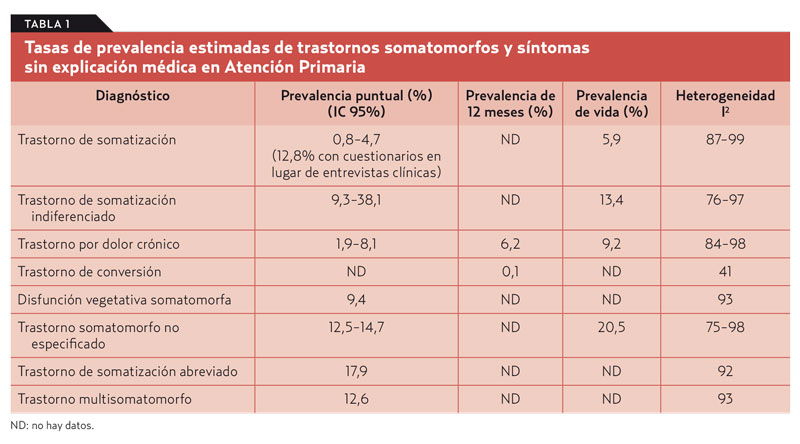
Método. Revisión sistemática y metanálisis de estudios originales publicados en inglés o alemán, hasta julio de 2014. Se incluyen estudios que investigan subcategorías de trastornos somatomorfos de acuerdo con la CIE-10, el DSM-III-R, o nuevas versiones del DSM. Se excluyen la hipocondría y trastornos dismórficos del cuerpo por su diferente psicopatología. Además, incluyen estudios que recogen datos sobre síntomas sin explicación médica mediante el uso de instrumentos estandarizados. Se analiza la calidad metodológica y la heterogeneidad (I2) de los estudios seleccionados.
Resultados. De un total de 992 publicaciones identificadas, se seleccionan para el análisis 32 estudios de 24 países, con un total de 70.085 pacientes (rango de edad, 15-95 años). Todos se realizaron entre 1990 y 2012 (tabla 1). Para todos los pacientes que tenían al menos un trastorno somatomorfo, la prevalencia puntual estimada fue del 26,2% (I2 = 98%), la prevalencia de 12 meses fue del 18,9% (I2 = 91%), y la prevalencia de vida fue del 41% (I2 = 95%). Las prevalencias estimadas puntual y de 12 meses en pacientes con síntomas sin explicación médica (sin los criterios para un diagnóstico somatomorfo de acuerdo con DSM/CIE) fueron del 40,2% (I2 = 98%) y del 49% (I2 = 98%), respectivamente.
Conclusiones. La heterogeneidad estadística de los estudios incluidos es muy alta. Los trastornos somatomorfos y los síntomas sin explicación médica son más comunes de lo que se supone en general. Las prevalencias encontradas destacan la importancia de estas condiciones en AP.
Comentario
Los pacientes que presentan síntomas físicos que no pueden ser explicados claramente por una enfermedad orgánica son muy comunes en AP y representan un amplio espectro de situaciones, desde cuadros leves y autolimitados a trastornos graves e incapacitantes. Según un estudio realizado en España, un 29% de los pacientes de AP pueden ser diagnosticados de trastornos somatomorfos1 (similar al 26% que refleja la revisión de este artículo). Este estudio ayuda a dimensionar la magnitud de un subgrupo de problemas de salud en donde el papel del médico de familia frente a la complejidad es clave (en el diagnóstico, en la búsqueda del mejor tratamiento y, en muchos casos, en la prevención cuaternaria).
Bibliografía
1. Roca M, Gili M, Garcia-Garcia M, Salva J, Vives M, Garcia Campayo J, Comas A. Prevalence and comorbidity of common mental disorders in primary care. J Affect Disord. 2009;119:52–8.
<4
LOS PACIENTES SOBRESTIMAN EL EFECTO BENEFICIOSO DE TRATAMIENTOS Y PRUEBAS DIAGNÓSTICAS, SUBESTIMANDO sus RIESGOS
Pregunta
¿Son realistas las expectativas de los pacientes frente a los riesgos/beneficios de las pruebas diagnósticas o tratamientos propuestos por sus médicos?
Respuesta
No siempre. Se tiende a sobrestimar el beneficio y a infravalorar los riesgos.
Resumen del artículo
Hoffmann TC, Del Mar C. Patients’ expectations of the benefits and harms of treatments, screening, and tests: a systematic review. JAMA Intern Med. 2015;175(2): 274-86.
Objetivo. Cuantificar las expectativas de los pacientes sobre el beneficio y el riesgo de una prueba diagnóstica, de cribado o de un tratamiento.
Método. Revisión sistemática de estudios primarios cuantitativos, hasta junio de 2013. Se incluyen estudios que cuantifican las expectativas de los pacientes sobre beneficios y riesgos de tratamientos (p. ej., infliximab para la enfermedad inflamatoria intestinal, terapia hormonal, osteoporosis, cáncer de mama, cirugía bariátrica, catarata), pruebas diagnósticas (radiografías) o de cribado (amniocentesis, cáncer de mama, próstata, cérvix o colon, etc.). Dos investigadores independientes evalúan la calidad metodológica de los artículos y extraen las estimaciones de los participantes y de los autores.
Resultados. De los 15.343 registros seleccionados, se eligen 36 artículos de 35 estudios, de los cuales 14 son de cribado, 15 de tratamiento, 3 de pruebas y 3 de tratamiento y cribado. El diseño de estudio más frecuente es por encuesta (telefónica, cara a cara o por correo). Se evalúan expectativas solo de beneficio en 22 artículos (63%), en 10 artículos se miden expectativas de beneficio y riesgo (29%), y en 3 solo de riesgo (8%). Para ello, analizan 81 variables de resultado, acordes con los objetivos del estudio: 54 de ellas evalúan expectativas de beneficio y 27 miden expectativas de riesgo.
En los estudios que evalúan beneficio, de 34 variables con datos de sobrestimación, más del 50% sobrestima el beneficio en 22 variables (65%). Tan solo en dos variables se estima el beneficio correctamente por la mayoría de los participantes: la mejora de la visión tras cirugía de catarata y el test de cribado cervical. La infraestimación del beneficio se observa en una sola variable: la mejoría del dolor tras cirugía lumbar. De entre 15 variables que miden datos de subestimación, la mayoría de los participantes subestima el daño en 10 (67%). Se estima el daño correctamente en dos resultados: proporción de pacientes que sigue necesitando gafas tras cirugía de catarata, y el riesgo de aborto tras amniocentesis. La sobrestimación del daño se observa cuando se interroga por el aumento de riesgo de cáncer de mama tras terapia hormonal en mujeres sanas.
Conclusiones de los autores. La mayoría de los participantes sobrestiman el beneficio de una intervención y subestiman el daño. Los médicos deben informar de forma precisa y equilibrada sobre los beneficios y los daños de intervención con los pacientes, proporcionando la oportunidad de desarrollar expectativas realistas y decisiones informadas.
Comentario
Tenemos, a menudo, la percepción o incluso la certeza, de que nuestros pacientes quieren más intervenciones de las que les proponemos, haciendo uso de nuestro «buen hacer» según las prácticas de uso racional de pruebas y tratamientos. Este estudio nos orienta hacia algunas causas: los pacientes sobrestiman en muchos casos los beneficios de las intervenciones y minimizan los riesgos. Nos encontramos de nuevo frente a una clara necesidad de aportar una mejor información y capacidad para su interpretación como ayuda a la toma compartida de decisiones. El médico también tiene un papel clave en esta transferencia del conocimiento.
<5
LOS 20 ARTÍCULOS DE 2014 CON MAYOR TRASCENDENCIA CLÍNICA EN ATENCIÓN PRIMARIA
Resumen del artículo
Ebell MH, Grad R. Top 20 Research Studies of 2014 for Primary Care Physicians. Am Fam Physician. 2015;92: 77-83.
Objetivo. Resumir los mejores estudios originales de investigación en AP de 2014.
Método. Búsqueda bibliográfica en más de 110 revistas en lengua inglesa por parte de un grupo de investigadores con experiencia en AP y en medicina basada en la evidencia (MBE). Los artículos seleccionados en 2014 se evalúan mediante una herramienta validada llamada «Método de Evaluación de la Información».
Resultados. Se seleccionan 20 artículos originales, que se clasifican en categorías clínicas: enfermedades respiratorias (1-3), trastornos musculosqueléticos (4-6), cambios en el estilo de vida (7-9), diabetes mellitus (10-12), enfermedad cardiovascular (13-17), cribado del cáncer (18), miscelánea (19-20).
- En el tratamiento de las IRA, la prescripción de ibuprofeno se asocia con un ligero aumento en el número de pacientes que buscan una segunda visita.
- La prescripción diferida en niños y adultos con infección respiratoria disminuye el uso de antibióticos, sin afectar a la satisfacción del paciente.
- El 50% de los niños con otalgia están libres de síntomas en 3 días; el 90% en 7-8 días; el 72% tendrá fiebre durante al menos 2 días. La tos, en el 50% de los niños se resuelve en 10 días, pero para el resto durará 2 semanas.
- En la fascitis plantar los ejercicios de elevación de talones mejoran el dolor y la función más rápido que los estiramientos.
- La inyección de corticoides no es más eficaz que la fisioterapia en la inflamación no traumática del hombro.
- Los opiáceos en el tratamiento de la lumbalgia crónica son moderadamente más efectivos que placebo a corto plazo.
- Para perder peso, una dieta pobre en hidratos de carbono es más eficaz que una dieta pobre en grasas.
- Para conseguir dejar de fumar a largo plazo, es más eficaz la vareniclina asociada a nicotina.
- Dejar de fumar mejora la ansiedad, la depresión, el estrés y la calidad de vida.
- El control intensivo de la glucemia o la presión arterial no mejora los resultados a largo plazo en pacientes con diabetes tipo 2.
- En pacientes diabéticos, los inhibidores de la enzima conversora de angiotensina (IECA) reducen eventos cardiovasculares y la mortalidad por cualquier causa, los antagonistas de los receptores de la angiotensina II (ARA II) no.
- Los pacientes con diabetes tipo 2 cuyo tratamiento se inicia con un hipoglucemiante oral distinto de metformina son más propensos a requerir un segundo fármaco oral.
- El tratamiento antihipertensivo en pacientes de alto riesgo cardiovascular está asociado a mayores beneficios en prevención cardiovascular
- Los nuevos anticoagulantes no son más eficaces que la warfarina en la prevención de accidentes cerebrovasculares isquémicos en pacientes con fibrilación auricular y causan más hemorragias gastrointestinales.
- El uso concomitante de ácido acetilsalicílico y anticoagulante aumenta el riesgo de sangrado en pacientes con fibrilación auricular.
- En pacientes tratados con anticoagulantes para la tromboembolia venosa aguda, el uso de antinflamatorios no esteroideos (AINE) concomitante o de ácido acetilsalicílico se asocia con un mayor riesgo de hemorragia.
- Además del tratamiento con estatinas, el tratamiento dirigido a aumentar los niveles de colesterol de lipoproteínas de alta densidad (HDL) no disminuye los eventos cardiovasculares ni las muertes por cualquier causa.
- El test inmunoquímico de sangre oculta en heces (I-SOH) es suficientemente sensible y específico como para utilizarse en la detección precoz del cáncer colorrectal.
- La mayoría de los pacientes en tratamiento con menos de 125 mg de levotiroxina al día puede esperar 2 años antes de un nuevo control de hormona tiroestimulante (TSH) si esta es normal.
- Se confirma la práctica del tratamiento empírico en mujeres sanas con infección urinaria sin depender del cultivo.
Comentario
La selección de 20 artículos de la revista americana de médicos de familia responde a preguntas clínicas que se plantean habitualmente en las consultas de AP, con la mejor evidencia disponible, mediante estudios primarios, metanálisis o revisiones sistemáticas. Algunos recuerdan lo que hay que hacer y otros lo que no. En España, la Sociedad Española de Medicina de Familia y Comunitaria (semFYC) propone las recomendaciones «No hacer». Se trata de un proyecto que pretende facilitar el encuentro entre profesionales y pacientes para tomar decisiones compartidas acerca de los cuidados más apropiados, con las mejores evidencias y teniendo en cuenta su situación concreta individual. Cuenta ya con dos ediciones, 20142 y 20153. También es una lectura muy recomendable para responder a preguntas clínicas evitando prácticas que no cuentan con evidencias suficientes.
Bibliografía
1. ADVANCE Collaborative Group, Patel A, MacMahon S, Chalmers J, Neal B, Billot L, Woodward M, et al. Intensive blood glucose control and vascular outcomes in patients with type 2 diabetes. N Engl J Med. 2008;358(24):2560-72.
2. Sociedad Española de Medicina de Familia y Comunitaria. Recomendaciones NO HACER. [Internet.] Barcelona: semFYC ediciones; 2014. Disponible en: https://www.semfyc.es/es/biblioteca/virtual/detalle/Doc33.RecomendacionesNoHacer/
3. Tranche Iparraguirre S, Marzo Castillejo M. No Hacer. Aten Primaria. 2015;47(4):191-2.
<6
EL PACIENTE QUE TIENDE A NO ACUDIR A LAS CITAS TIENE MAYOR RIESGO CLÍNICO Y PEOR USO DE LOS RECURSOS SANITARIOS
Pregunta
¿La tendencia a no acudir a las citas médicas tiene implicaciones clínicas y de uso de recursos sanitarios?
Respuesta
Sí. Es un fuerte predictor independiente de peor control de enfermedades crónicas, realización incompleta de pruebas de cribado del cáncer, y de mayor utilización de servicios de urgencias y hospitalizaciones.
Resumen del artículo
Hwang AS, Atlas SJ, Cronin P, Ashburner JM, Shah SJ, He W, et al. Appointment «no-shows» are an independent predictor of subsequent quality of care and resource utilization outcomes. J Gen Intern Med. 2015 Oct;30 (10):1426-33.
Objetivo. Estudiar la posible relación entre la alta propensión a no acudir a las citas médicas y peores resultados clínicos, así como mayores tasas de consultas agudas.
Método. Estudio observacional retrospectivo de pacientes ambulatorios de Atención Primaria (AP) y especializada, que acuden al Hospital de Massachusetts. Para cada paciente se calcula un «factor de tendencia a no acudir» a la cita médica (NSPF, no show propensity factor) mediante una fórmula que representa la adherencia a las citas. Se divide a los pacientes en tres grupos de riesgo NSPF y se evalúa la asociación entre NSPF y las siguientes variables: 1) tasa de prevalencia de estudios de cribado incompletos; 2) medidas de control subóptimo en pacientes con enfermedades; 3) hospitalizaciones o visitas a urgencias hospitalarias en los 3 años siguientes.
Resultados. En comparación con los pacientes en el grupo de bajo NSPF (n = 105.699), los pacientes en el grupo de alto NSPF (n = 14.081) fueron significativamente más propensos a tener incompletas las actividades de cribado del cáncer (Modds ratio [OR] = 2,41 [2,19-0,66] para colorrectal, OR = 1,85 [1,65-0,08] para cervical, OR = 2,93 [2,62 a 3,28] para mama); peor control de las enfermedades crónicas (OR = 2,64 [2,22-3,14] para hemoglobina glucosilada HbA1c], OR = 1,39 [1,15-1,67] para LDL), y mayores tasas de hospitalización ([riesgo relativo RR] = 1,37 [1,31-1,44]), y de visitas al servicio de urgencias (RR = 1,39 [1,35-1,43]).
Los pacientes del grupo de alto NSPF eran, de media, más jóvenes (44 frente a 51 años), de raza no blanca (43,7 vs 16%), de menor estatus socioeconómico y con mayor incidencia de depresión (25,2 frente a 10,5%) y consumo de alcohol, en comparación con los de bajo NSPF.
Conclusiones. El NSPF es un predictor independiente de peores resultados clínicos en AP y de utilización de la atención aguda. El NSPF puede desempeñar un papel importante para ayudar a los sistemas de salud a identificar a los pacientes de alto riesgo.
Comentario
Es infrecuente asignar valor pronóstico y como predictor futuro de uso de recursos sociosanitarios al hecho de que algunos pacientes falten recurrentemente a las citas médicas. Este interesante artículo alerta: son pacientes de riesgo de tener peores resultados clínicos, y de mayor uso de las urgencias hospitalarias. Además, en general son pacientes de mayor riesgo psicosocial. Quizá los modelos predictivos de uso de los sistemas sanitarios deben basarse no solo en comorbilidades, sino también en las características socioeconómicas, culturales y de comportamiento de los pacientes.
<7
FÁRMACOS QUE MODIFICAN EL PESO DE LOS PACIENTES
Pregunta
¿Es frecuente que los fármacos produzcan cambios en el peso de los pacientes?
Respuesta
Sí. Muchos medicamentos se asocian a cambios de peso de diferente magnitud.
Resumen del artículo
Domecq JP, Prutsky G, Leppin A, Sonbol MB, Altayar O, Undavalli C, et al. Clinical review: Drugs commonly associated with weight change: a systematic review and meta-analysis. J Clin Endocrinol Metab. 2015;100(2):363-70.
Objetivo. Resumir la evidencia sobre medicamentos frecuentemente prescritos y su relación con la pérdida o el aumento de peso.
Método. Revisión sistemática y metanálisis de revisiones sistemáticas de ensayos clínicos aleatorizados que comparan una selección de medicamentos con placebo y miden cambios en el peso de los pacientes.
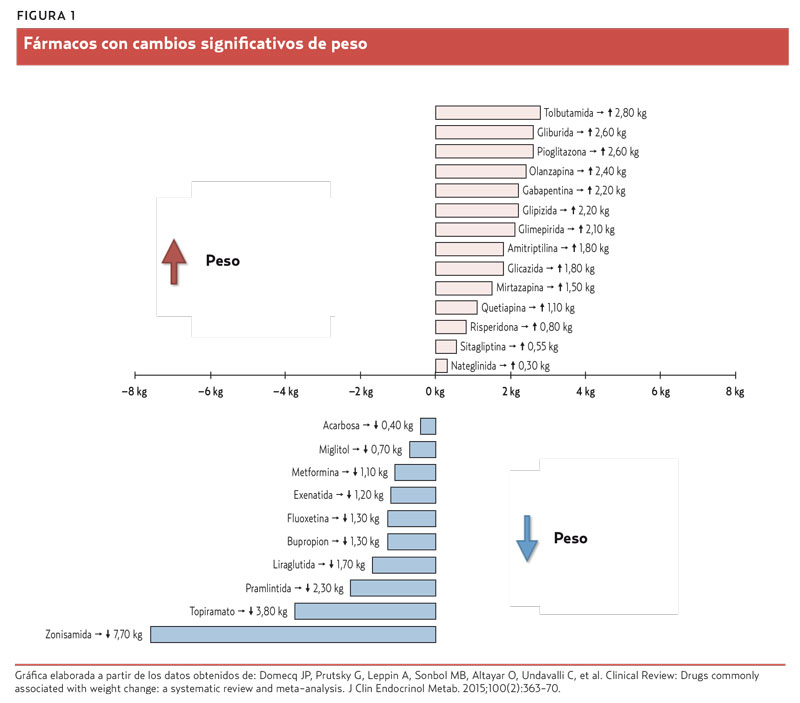
Se ha definido un cambio de peso clínicamente importante como la variación ≥ 2 kg o ≥ 5% del peso basal.
Resultados. Se incluyen 99 revisiones sistemáticas, de las que se seleccionan 257 ensayos clínicos para el análisis de los datos. El 63% de ellos incluye solo pacientes obesos. El 46% de los pacientes son hombres, la media de edad varía de 22 a 88 años, y se evalúa el efecto sobre el peso de 54 medicamentos distintos, por grupos terapéuticos (figura 1).
Conclusiones. Muchos medicamentos se asocian a cambios de peso de diferente magnitud. Estos datos pueden guiar la elección del fármaco cuando existen varias opciones y pueden servir para instaurar medidas preventivas de pérdida de peso cuando se prescriban fármacos obesogénicos.
Comentario
Este artículo hace reflexionar sobre las modificaciones en el peso de muchos medicamentos manejados habitualmente. El aumento de peso puede empeorar el control en aquella patología que precisamente se quiere controlar, por ejemplo, la diabetes. Tampoco debe olvidarse el impacto del peso en la morbilidad y mortalidad cardiovascular1, y en la mortalidad global2.
Bibliografía
1. Danielsen KK, Svendsen M, Maehlum S, Sundgot-Borgen J. Changes in body composition, cardiovascular disease risk factors, and eating behavior after an intensive lifestyle intervention with high volume of physical activity in severely obese subjects: a prospective clinical controlled trial. J Obes. 2013;2013:325-464.
2. Flegal KM, Graubard BI, Williamson DF, Gail MH. Cause-specific excess deaths associated with underweight, overweight, and obesity. JAMA. 2007;298:2028-37.
<8
CÓMO EVITAR REINGRESOS HOSPITALARIOS EN PACIENTES CRÓNICOS
Pregunta
¿Las intervenciones de cuidados al alta son eficaces para reducir las tasas de reingreso en pacientes crónicos adultos?
Respuesta
Sí, los cuidados en la transición del paciente reducen tasas de reingreso a medio y largo plazo. Para disminuir reingresos a corto plazo se precisan intervenciones más intensivas.
Resumen del artículo
Verhaegh KJ, MacNeil-Vroomen JL, Eslami S, Geerlings SE, de Rooij SE, Buurman BM. Transitional care interventions prevent hospital readmissions for adults with chronic illnesses. Health Affairs. 2014;33(9):1531-9.
Objetivo. Estudiar si las intervenciones dirigidas a los cuidados del paciente adulto en la transición entre el alta hospitalaria y de 1 mes a 1 año tras el alta son eficaces para reducir las tasas de reingreso hospitalario en pacientes crónicos.
Método. Revisión sistemática de ensayos clínicos aleatorizados (ECA) publicados entre 1980 y 2013. Se miden las tasas de reingreso hospitalario por todas las causas en pacientes con enfermedades crónicas, a corto (30 días o menos), medio (31-180 días) y largo plazo (181-365 días), en comparación con la atención habitual. Se excluye a los pacientes con enfermedad mental.
Resultados. Seleccionan 26 ECA, con un total de 7.932 pacientes. Las intervenciones que se realizan son: evaluación integral del paciente al ingreso (en 14 ECA), educación en autocuidados durante el ingreso (21 ECA), atención al cuidador (14 ECA), coordinación de la atención por una enfermera (18 ECA) y comunicación entre AP y atención hospitalaria en la primera semana tras el alta (7 ECA). De media, se realizan tres visitas domiciliarias y dos llamadas telefónicas programadas. Se observa una reducción del riesgo absoluto del 5% en los reingresos a medio plazo (adds ra.o: 0,77; intervalo de confianza [IC] del 95%: 0,62-0,96) y del 13% en los reingresos a largo plazo (OR: 0,58; IC del 95%: 0,46-0,75). No se observa reducción de los reingresos a corto plazo (OR: 0,76; IC del 95%: 0,52-1,10). El número necesario a tratar (NNT) fue de 33, 28 y 33 en los tres marcos de tiempo, respectivamente.
En el análisis por subgrupos, intervenciones de alta intensidad se asocian con una reducción de reingresos a corto plazo (OR: 0,59; IC del 95%: 0,38-0,92), medio plazo (OR: 0,69; IC del 95%: 0,51-0,92) y largo plazo (OR 0,57; IC del 95%: 0,92-0,35), con un NNT de 20, 14 y 8, respectivamente.
Conclusiones. Las intervenciones en los cuidados de transición del paciente hospitalizado son eficaces para reducir los reingresos en el medio y largo plazo. Para reducir los reingresos a corto plazo, los cuidados de transición deberían consistir en intervenciones de alta intensidad que incluyen coordinación de la atención de una enfermera, comunicación entre el proveedor de AP y el hospital, y una visita domiciliaria en los 3 días después del alta.
Comentario
Los reingresos hospitalarios son un indicador relevante de calidad asistencial, así como un reflejo, en muchas ocasiones, de la relación entre niveles asistenciales. Unos son evitables, otros no. Esta revisión concluye que intervenciones dirigidas a mejorar la atención de los pacientes al alta hospitalaria pueden reducir estos reingresos a corto, medio o largo plazo.
<9
CRONICIDAD: HOSPITALIZACIÓN EVITABLE MEJORANDO LA ATENCIÓN PRIMARIA CON CIENCIA Y A CONCIENCIA
Pregunta
¿Hay características organizativas de la Atención Primaria (AP) que hayan demostrado disminuir los ingresos hospitalarios de los pacientes crónicos?
Respuesta
Sí, sobre todo la oferta de médicos y la longitudinalidad.
Resumen del artículo
Van Loenen T, Van den Berg MJ, Westert GP, Faber MJ. Organizational aspects of primary care related to avoidable hospitalization: a systematic review. Fam Pract. 2014;31:502-16.
Objetivo. Investigar qué características de la organización de la AP influyen en la reducción de ingresos hospitalarios de pacientes crónicos.
Método. Revisión sistemática de estudios primarios publicados en lengua inglesa entre 1997 y 2013. Se seleccionan aquellos estudios que identifican la hospitalización evitable por condiciones sensibles en sus resultados (ingresos hospitalarios por condiciones que son potencialmente evitables por el buen funcionamiento de la AP, [ACSC]): diabetes tipo 1 y 2, enfermedad pulmonar obstructiva crónica (EPOC), asma y cardiopatías. Se incluyen solo estudios realizados en países de ingresos altos para una mejor comparación y generalización de resultados. Se excluyen ingresos en urgencias, ingresos de residencias de ancianos y por reacciones adversas a medicamentos.
Resultados. Se incluyen 49 estudios, de los cuales 30 se realizan en Estados Unidos. Se encuentran 22 factores organizacionales que se clasifican en cuatro grupos:
- Características del sistema sanitario (nueve artículos): penetración de la Organización para el Mantenimiento de la Salud (HMO), pagos financieros adicionales, medical homeness (modelo de organización de la AP en Estados Unidos para brindar atención accesible, integral y coordinada en la comunidad a los pacientes). Cuatro estudios informan de una tasa menor de hospitalización por dichos factores. Tres de ellos encuentran tasas significativamente más bajas de hospitalización evitable cuanto más medical homeness se incorpora en el sistema de salud. Un estudio italiano que investiga la relación entre los pagos financieros adicionales para médicos de AP y hospitalización evitable no encuentra una asociación estadísticamente significativa. La penetración de la HMO tiene resultados variables.
- Accesibilidad de los cuidados: se estudia en 18 artículos, e incluye: número de médicos, tiempo de espera y número de visitas de AP. Nueve estudios confirman una asociación negativa entre el número de médicos de AP por tasa de población y número de hospitalizaciones. Se encuentran resultados variables para la asociación entre tiempo de espera para una cita, número de visitas en AP y hospitalizaciones. Por último, en Estados Unidos, no tener un médico regular de AP aumenta el riesgo de hospitalización evitable para ACSC en adultos y niños
- Características estructurales y de organización: se investiga en 10 artículos e incluye cargas de trabajo del médico de AP, disponibilidad de la enfermera de AP y de las enfermeras gestoras de casos, trabajadores comunitarios y existencia de servicios de condiciones específicas. La mayor carga de trabajo del médico de AP se relaciona con una mayor tasa de hospitalizaciones. La disponibilidad de enfermera se asocia con tasas de hospitalización más reducidas para los pacientes con asma y EPOC, mientras que se encuentran resultados opuestos con la diabetes. Sin embargo, cuando la enfermera gestora del caso se combina con un trabajador de salud de la comunidad dentro de un programa de atención médica, el riesgo de ingreso disminuye significativamente en los pacientes con diabetes.
- Organización del proceso de atención: incluye continuidad de la atención, programas de control de enfermedades, y clínicas de prevención. Hay evidencia convincente, basada en nueve estudios observacionales, de que los niveles más altos de provisión de continuidad asistencial disminuyen el riesgo de hospitalización evitable por enfermedades ACSC y crónicas. Los estudios sobre los programas de control de enfermedades producen resultados inconsistentes.
Conclusiones. La evidencia disponible sugiere que una AP fuerte en términos de adecuada oferta de médicos de familia y longitudinalidad de atención reduce las hospitalizaciones por enfermedades crónicas. Falta evidencia sobre los efectos positivos de muchos otros aspectos organizativos de la AP, como los programas específicos de control de enfermedades.
Comentario
De nuevo una publicación que pone en entredicho los programas de gestión de enfermedades, analizando variables duras, como los ingresos evitables de los pacientes crónicos. A la vez, refuerza el papel nuclear de la longitudinalidad de la atención en la provisión de servicios sanitarios desde AP. Una organización inteligente debería identificar y promover el core de competencias demostradas que añaden valor estratégico a sus servicios, a la vez que equilibrar el coste de oportunidad que supone dedicar recursos a otras actividades, más estéticas, pero menos basadas en las evidencias. No solo se trata de asignar un número de médicos suficientes, sino de incentivar que el vínculo con la población atendida se mantenga en el tiempo con una relación terapéutica de calidad; da resultados.
<10
LAS TAREAS QUE REALIZA EL MÉDICO DE FAMILIA DURANTE LA CONSULTA SIGUEN UN PATRÓN IMPREDECIBLE
Pregunta
¿Existe algún patrón que pueda predecir el flujo de tareas en la consulta del médico de familia?
Respuesta
No, los flujos de trabajo en la consulta del médico de familia no son estandarizables.
Resumen del artículo
Holman GT, Beasley JW, Karsh BT, Piedra JA, Smith PD, Wetterneck TB. The myth of standardized workflow in primary care. J Am Med Inform Assoc. 2015 Sept 2.
Objetivo. Describir los flujos de trabajo que ocurren durante las visitas de los pacientes en Atención Primera (AP).
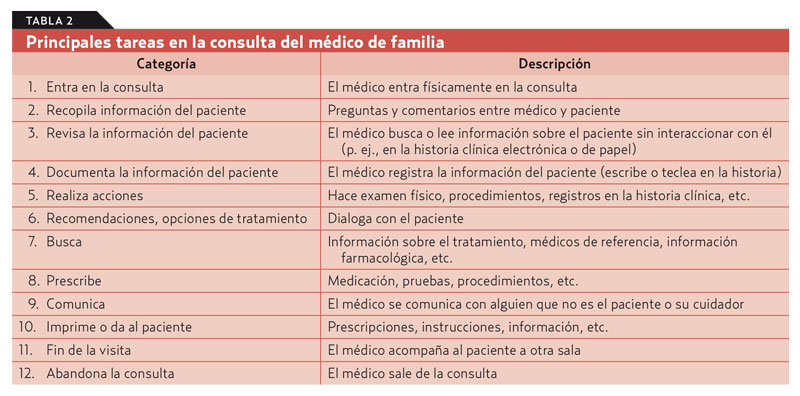
Método. Estudio secundario de los datos recogidos en dos estudios observacionales sobre el trabajo de 10 médicos de familia en 10 centros de AP Estados Unidos. Se selecciona un centro con múltiples médicos de familia, y se eligen dos visitas de pacientes al azar. Se excluyen las visitas pediátricas y obstétricas. Observadores entrenados registran el trabajo del médico, y resumen en 12 las tareas principales del médico de familia (tabla 2). Se evalúan la secuencia y la prevalencia de las tareas realizadas por el médico de familia, al principio, a mitad y al final de dos visitas médicas, una con historia clínica informatizada y la otra no informatizada.
Resultados. El flujo de trabajo del médico de AP durante las visitas de los pacientes varía de manera significativa, incluso para un mismo médico y paciente; no puede definirse un patrón único o común. La prevalencia de las tareas específicas varía significativamente según avanza la visita. En toda la visita, la tarea 1 «Recopila información del paciente» es la más común (48%), seguida de la 6 «Recomendaciones, opciones de tratamiento» (15%). Las tareas dedicadas a la recolección, revisión o documentación de la información (tareas 2, 3, 4) comprenden el 77% del primer tercio de la visita del paciente, el 64% del tercio medio y el 38% del último tercio, y, por tanto, se llevan a cabo habitualmente en todas las etapas de la visita. La imprevisibilidad de la secuencia de tareas es independiente del acceso a una historia clínica electrónica o de papel.
Conclusiones. La consulta del médico de familia fluye de tal forma que, en esencia, se compara con un «baile» entre el médico y el paciente, cada uno tomando el liderazgo en momentos diferentes, y resulta así en un flujo de trabajo impredecible. El desarrollo de herramientas tales como los registros electrónicos de salud debe basarse en la realidad de las visitas de AP para que puedan apoyar con éxito el trabajo mental y físico del médico de familia, y conseguir una AP eficaz, segura y eficiente.
Comentario
No solo se trata de saber qué ayuda, sino también de saber qué interfiere negativamente en lo que el médico hace en la consulta. Así, por ejemplo, cuando se propone que los profesionales sanitarios participen en el diseño de los sistemas de historia clínica que van a utilizar, se debe pensar que aportan una identificación muy valiosa de necesidades funcionales que, de no ser utilizada, puede afectar negativamente al proceso asistencial. Y como se ve en este artículo, lo que pasa dentro de la consulta es poco predecible y sistematizable; el médico tiene mucho que contar sobre ello.



