Puntos clave
- La anticoagulación oral con dicumarínicos antivitamina K (AVK) ha supuesto, desde hace muchos años, un gran avance en la prevención de tromboembolismos en la fibrilación auricular no valvular (FANV).
- En los últimos años, el número de pacientes con FANV que se han beneficiado del tratamiento con AVK ha aumentado espectacularmente con una clara mejoría de la morbimortalidad por embolismos.
- Los AVK son fármacos bien tolerados, con una relación costo-eficacia estupenda, con una experiencia de uso difícil de igualar, con un coste muy bajo y un porcentaje de control, en la vida real, razonable en muchos estudios (control excelente en los que realizan autocontrol). Los AVK poseen un antídoto (vitamina K) universalmente disponible, muy fácil de utilizar y muy barato.
- Los anticoagulantes orales directos (ACOD): dabigatrán, rivaroxabán, apixabán y edoxabán han supuesto una novedad importante en la prevención de las complicaciones tromboembólicas de los pacientes con FANV.
- En general, los ACOD han demostrado a priori, en los ensayos clínicos aleatorizados (ECA) pivotales, su eficacia para el fin que pretenden, evitar el tromboembolismo en los pacientes con FANV y, además, con un número de efectos adversos (sobre todo sangrados) similar o en algunos casos algo mejor que con los AVK.
- Con el tiempo, los estudios pivotales sobre los que se han basado las autorizaciones de las agencias públicas sanitarias (Food and Drug Administration [FDA] y European Medicines Agency [EMA]), se han visto ensombrecidos por una serie de importantes irregularidades tanto en el diseño, como en el tratamiento de los resultados.
- Todavía son necesarios más estudios o potentes metanálisis que comparen que está sucediendo, respecto a la prevención de tromboembolismos, en poblaciones que siguen con AVK en las condiciones de «vida real» y qué ocurre en pacientes con ACOD en estas condiciones habituales.
- El empleo de dosis fijas de los ACOD, que en principio puede parecer una ventaja, se puede convertir en un inconveniente, ya que, en este grupo de pacientes, con función renal deteriorada, de edad avanzada y con comorbilidad importante, la administración de dosis fijas puede provocar el riesgo de administrar dosis subterapéuticas o excesivas sin que se puedan detectar fácilmente como con los AVK.
- Se presenta como un gran avance que los ACOD no precisan controles. En realidad, lo que ocurre es que no hay un parámetro sencillo y normalizado que diga si el paciente está controlado; se da por supuesto pensando que la cumplimentación es la de los ECA en los cuales los participantes están muy supervisados. Los controles del cociente internacional normalizado (INR) es una forma de supervisión que puede mejorar la cumplimentación.
- Se han publicado estudios de cumplimentación de los ACOD comparados con AVK y los resultados son muy dispares, observándose una cumplimentación claramente mejorable con los dos grupos, pero tenemos que tener en cuenta que la mala adherencia es detectable más precozmente con los AVK precisamente porque se hacen controles periódicos y frecuentes. La falta de cumplimentación con los ACOD puede ser detectable solo cuando aparece una complicación tromboembólica.
- En general, los AVK tienen un ligero mayor riesgo de hemorragia intracraneal, pero probablemente menor de hemorragias gastrointestinales. Respecto a la complicación de hemorragias en general, algunos ACOD tienen un riesgo similar a los AVK de sangrados mayores y otros parecen tener un riesgo algo menor.
- En cuanto al estudio de eficiencia, los resultados de prevención de tromboembolismos respecto al coste no fueron positivos para los ACOD, ya que el coste superaba claramente los posibles exiguos beneficios.
- En condiciones de «vida real» se puede afirmar que los ACOD no superan a los AVK en cuanto al objetivo principal, que es evitar el tromboembolismo asociado a la FANV (tienen una eficacia similar).
- Se considera razonable la prudencia del reciente posicionamiento terapéutico de la Agencia Española de Medicamentos y Productos Sanitarios (AEMPS), de fecha 21 de noviembre de 2016. En este informe (UT_ACOD/VS/21112016), la AEMPS establece nuevos criterios y recomendaciones generales para el uso de los ACOD en la prevención del ictus y la embolia sistémica en pacientes con FANV. Este informe sigue manteniendo, como norma general, comenzar el tratamiento anticoagulante oral, cuando esté indicado, con AVK y detalla en qué situaciones estaría recomendada la utilización de ACOD.
Los nuevos anticoagulantes orales o anticoagulantes orales directos (ACOD): dabigatrán, rivaroxabán, apixabán y edoxabán (el primero inhibidor directo de la trombina y los otros inhibidores directos del factor X activado) han supuesto una novedad importante en la prevención de las complicaciones tromboembólicas de los pacientes con fibrilación auricular no valvular (FANV).
La anticoagulación oral con dicumarínicos antivitamina K (AVK) ha supuesto, desde hace muchos años, un gran avance en la prevención de tromboembolismos en la FANV y, además, en los últimos años se han desarrollado herramientas que han dado lugar a una mejora en su eficacia y seguridad: algoritmos para cuantificar el riesgo de embolismos y sangrados, la extensión a Atención Primaria (AP) del control de estos tratamientos, la participación de los propios pacientes en el autocontrol, la toma de muestras en sangre capilar. Todo ello ha hecho que en los últimos años el número de pacientes con FANV que se han beneficiado de este tratamiento haya aumentado de forma espectacular con una clara mejoría de la morbimortalidad por embolismos.
Ante esta historia de indudable avance, ¿cuál sería el papel de los ACOD? Hay diversas sombras en los AVK, que inclinarían al paso a estos nuevos fármacos, como pueden ser: el estigma de que los AVK son fármacos «tan peligrosos» que precisan controles más o menos frecuentes para evitar sus efectos adversos; el «gran peligro» de graves sangrados; su gran número de interacciones farmacológicas y alimentarias que hacen que el paciente «ya no pueda utilizar» un gran número de fármacos y deba acomodar la ingesta de diversos alimentos. La realidad es que es un fármaco bien tolerado, con una relación costo-eficacia estupenda, una experiencia de uso difícil de igualar, un coste muy bajo y un porcentaje de control, en la vida real, razonable en muchos estudios (control excelente en los que realizan autocontrol). Posee un antídoto (vitamina K) universalmente disponible, muy fácil de utilizar y muy barato. Actualmente se están descubriendo antídotos para los ACOD, pero de momento son mucho más caros, de uso más complejo, y de difícil disponibilidad1. Los ACOD también presentan un número relevante de interacciones farmacológicas de importancia y hay que tener precaución en relación con la edad y la función renal de los pacientes2.
¿Qué aportan los ACOD? En general, han demostrado a priori, en los ensayos clínicos aleatorizados (ECA) pivotales (RE-LY3, ROCKET_AF4, ARISTOTLE5, ENGAGE AF-TIMI6),su eficacia para el fin que pretenden, evitar el tromboembolismo en los pacientes con FANV y, además, con un número de efectos adversos (sobre todo sangrados) similar o en algunos casos algo mejor que con los AVK. Por lo tanto, respecto a las dos variables principales (evitar embolismos con pocos sangrados) parece que los ACOD cumplen estas premisas en los ECA; ahora bien, la vida real no se suele parecer mucho a la controlada de los ECA. En los últimos años se han comercializado fármacos que prometían mucho y que pocos años después de la comercialización ha habido que retirarlos o restringir su uso.
Desde la visión de AP, cabe hacer algunas reflexiones ante la extensión del uso de estos nuevos fármacos y el abandono de los AVK. Con el tiempo, los estudios pivotales sobre los que se han basado las autorizaciones de las agencias públicas sanitarias (FDA y EMA), se han visto ensombrecidos por una serie importante de irregularidades tanto en el diseño, como en el tratamiento de los resultados7-10. Cabría mencionar algunos aspectos críticos sobre los que habría que pensar antes de un cambio masivo a los ACOD.
Eficacia
La eficacia de los ACOD, en principio, parece evidente en los ECA pivotales, pero no se sabe realmente qué está ocurriendo en la fase poscomercialización. Todavía se necesitan más estudios o potentes metanálisis que comparen qué está sucediendo, respecto a la prevención de tromboembolismos, en poblaciones que siguen con AVK en las condiciones de «vida real» y qué ocurre en pacientes con ACOD en estas condiciones habituales.
En una amplísima base de datos poblacional en Dinamarca, se ha observado que no hay diferencias en cuanto eficacia (incidencia de tromboembolismos) y seguridad (hemorragias) entre los pacientes que inician de novo tratamiento con warfarina o dabigatrán; pero en los pacientes tratados previamente con warfarina que cambiaron a dabigatrán sí se observó un incremento de la incidencia de tromboembolismos y hemorragias11,12.
En un estudio poblacional en Noruega, se comparó la incidencia de sangrados mayores y no mayores, pero relevantes clínicamente, entre usuarios de AVK y de diversos ACOD (dabigatrán, rivaroxabán y apixabán) y se llegaron a las siguientes conclusiones: apixabán y dabigatrán se asociaron a un menor sangrado, en general, respecto a AVK; pero dabigatrán y rivaroxabán presentaron más sangrados gastrointestinales que AVK13.
En otro estudio con población general en condiciones de «vida real» en Estados Unidos, se compararon pacientes que iniciaron de novo tratamientos con AVK, dabigatrán, rivaroxabán o apixabán buscando sangrados que requirieron hospitalización. Se comprobó que tanto rivaroxabán y AVK se asociaron con un sangrado mayor que dabigatrán o apixabán14.
En el siguiente estudio poscomercialización y en condiciones de «vida real» realizado en Estados Unidos se valoró la eficacia y seguridad del uso de los ACOD (dabigatrán, rivaroxabán y apixabán) frente a AVK. Se observó que apixabán se asoció tanto con un menor riesgo de tromboembolismos como de sangrados mayores respecto a AVK; dabigatrán se correlacionó con un riesgo similar de ictus isquémicos que AVK, pero menor riesgo de sangrados mayores; rivaroxabán presentó un riesgo similar de ictus isquémicos y de sangrados mayores que AVK15.
En Dinamarca se desarrolló el siguiente estudio poblacional que midió la eficacia y la seguridad entre usuarios de novo de AVK comparándolos con usuarios de novo de ACOD(dabigatrán, rivaroxabán y apixabán). En total se estudiaron 61.678 pacientes. Todos los ACOD fueron seguros y efectivos como alternativas a AVK. No hubo diferencias respecto a ictus isquémicos entre ACOD y AVK. Dabigatrán y apixabán (no rivaroxabán) tuvieron menor riesgo de muerte o de sangrado mayor que los AVK16.
Recientemente se ha publicado la experiencia de seguimiento del servicio de hematología del Hospital de Sant Pau, de Barcelona, y de 223 pacientes en tratamiento con dabigatrán o rivaroxabán se observó una incidencia de complicaciones hemorrágicas graves de 2,1 por cada 100 pacientes/año con dabigatrán y de 11,2 por cada 100 pacientes/año con rivaroxabán. En cuanto a las complicaciones tromboembólicas, se observó una incidencia de 4,1 eventos por cada 100 pacientes/año con dabigatrán y 2,8 por cada100 pacientes/año con rivaroxabán17. Estos datos indican, «en la vida real», un número de tromboembolismos y de sangrados muy superiores a los de los estudios pivotales y en consonancia con otros estudios de uso de ACOD poscomercialización que han utilizado bases de datos poblacionales11,18. En la mitad de las complicaciones hemorrágicas y tromboembólicas se detectaron problemas como dosis inadecuadas, mala cumplimentación, seguimiento inadecuado del paciente y retirada de los ACOD antes de un procedimiento invasivo con demasiados días de antelación.
El empleo de dosis fijas de ACOD, que en principio puede parecer una ventaja, se puede convertir en un inconveniente, ya que en este grupo de pacientes con función renal deteriorada, de edad avanzada y comorbilidad importante, la administración de dosis fijas puede provocar el riesgo de administrar dosis subterapéuticas o excesivas sin que se puedan detectar fácilmente, como ocurre con los AVK19. Además, el problema de las dosis fijas se une a que la omisión de una dosis puede tener mucha trascendencia en los niveles de estos fármacos con semivida corta respecto a la acción más larga de los AVK.
Respecto al estudio pivotal de rivaroxabán (ROCKET-AF 2), hay serias dudas sobre que este ACOD haya demostrado claramente la no inferioridad sobre la warfarina debido a serios problemas con los controles del cociente internacional normalizado (INR) con warfarina y a otros problemas metodológicos20. Además, el riesgo de hemorragia con el uso de rivaroxabán respecto a warfarina en el estudio pivotal probablemente sea mayor que lo publicado por los investigadores21,22.
Hay constancia de falsificación de datos en algunos centros que participaron en el estudio pivotal del apixabán (ARISTOTLE5) y que si se hubiesen retirado no serían tan evidentes los datos de superioridad de este ACOD respecto a la warfarina, pero lamentablemente no se excluyeron estos datos23. En cuanto al estudio pivotal del edoxabán (ENGAGE AF-TIMI6), los revisores de la Food and Drug Administration (FDA) concluyeron que, por problemas de diseño de dosis de warfarina y de edoxabán, no se podía admitir el uso de este ACOD en pacientes con función renal normal, pero a pesar de esta recomendación se aprobó su uso sin restricción alguna24.
En los ECA pivotales para los ACOD, la proporción de pacientes perdidos para el seguimiento, según los investigadores, osciló entre el 0,005% para el edoxabán y el 0,4% para el apixabán, pero para la revisión elaborada por la FDA estos porcentajes fueron del 9% para dabigatrán, del 22% para rivaroxabán, del 15% para apixabán y del 10% para edoxabán. Esta discrepancia es muy importante porque a este grupo de pacientes sin datos se les asignan unos valores ficticios que se parecen a los resultados de pacientes de sus mismas características, pero esto puede ser un elemento totalmente distorsionador de los resultados finales si el número de pacientes perdidos es significativo25.
Cumplimentación
Se presenta como un gran avance que los ACOD no precisan controles y se evitan los engorrosos análisis del INR. En realidad, lo que ocurre es que no hay un parámetro sencillo y normalizado que nos diga si el paciente está controlado; lo damos por supuesto pensando que la cumplimentación es la de los ECA en los cuales los participantes están muy supervisados18. Los controles del INR son una forma de supervisión que puede mejorar la cumplimentación. La semivida de los ACOD es claramente menor que la de los AVK y esto hace que la falta de una sola dosis causará más fácilmente una situación de hipocoagulación subóptima con los primeros que con los segundos, sobre todo en los que se utilizan en una sola dosis diaria como el rivaroxabán26.
Se han publicado estudios de cumplimentación de los ACOD comparados con AVK y los resultados son muy dispares; se ha observado una cumplimentación claramente mejorable con los dos grupos, en algunos estudios es muy importante la falta de adherencia27-29; pero hay que tener en cuenta que la mala adherencia es detectable de forma más precoz con los AVK, precisamente porque se hacen controles periódicos y frecuentes30. En cambio, la falta de cumplimentación con los ACOD puede ser detectable solo cuando aparece una complicación tromboembólica. En el estudio FANTASIIA, de la Sociedad Española de Cardiología (SEC), en los resultados preliminares, el 54% de los usuarios de AVK no estaban bien anticoagulados, pero hay diversos estudios realizados en condiciones reales en AP en España en que el grado de control con AVK es superior al 60%31,32.
Ante la preocupación real de qué pasa con el problema de la adherencia a los ACOD, se están desarrollando estudios de la «vida real», fuera de los ECA, con protocolos reglados para mejorar la cumplimentación. Sirva de ejemplo el AEGEAN trial (Assessment of an Education and Guidance Programme for Eliquis Adherence in Non-Valvular Atrial Fibrillation), en el que, después de un programa de educación a usuarios con apixabán, a los 6 meses se detectó una cumplimentación del 88% y una persistencia del 91%. Estos datos hacen mención, de forma indirecta, a la cumplimentación, pero la real se mediría por el grado de control y la prevención real de tromboembolismos que en muchos estudios en la «vida real» es similar entre los ACOD y los AVK. También en España, en la Comunidad Valenciana, se ha puesto en marcha un ambicioso estudio para definir el grado de adherencia a AVK y a los ACOD33.
Efectos adversos
Cuando se pasa del uso supervisado en unos miles de participantes de los ECA a uno extensivo poscomercialización, aparecen efectos adversos que parecían infrecuentes o desconocidos, y los conocidos pueden hacerse más graves y frecuentes. En 2011 se publicaron 542 muertes en Estados Unidos imputables al dabigatrán y en cambio solo 72 muertes atribuibles a la warfarina, y eso teniendo en cuenta que eran mucho más numerosos los pacientes con AVK34. Se sigue valorando que con el uso de dabigatrán, y probablemente con un efecto de clase, puede haber un ligero, pero significativo, aumento del número de infartos de miocardio respecto a los pacientes tratados con dicumarínicos19,35. Se ha observado un aumento del número de hemorragias del 40% (sobre todo digestivas) con dabigatrán36-39. En otro estudio que comparaba warfarina con dabigatrán y rivaroxabán se observaron un número similar de complicaciones hemorrágicas con todos los grupos, excepto en pacientesmayores de 75 años y con comorbilidades importantes que tenían más hemorragias con los ACOD40.En otro metanálisis que incluyo warfarina, dabigatrán, rivaroxabán y apixabán en el contexto de uso poscomercialización, se comprobó que el primero presentó más efectos adversos de tipo hemorrágico, pero los ACOD presentaron mayor incidencia de fenómenos tromboembólicos41. En un reciente estudio de seguimiento de más de 27.000 pacientes tratados con rivaroxabán, se observaron un número importante de hemorragias (2,86% y año), aunque la mayoría de origen digestivo y,sobre todo, en pacientes mayores de 75 años y con comorbilidades significativas; y aunque en general no fueron graves, hasta un 46,7% requirieron una transfusión42. En un reciente metanálisis de Ying et al.43 que abarcó 106.626 pacientes con dabigatrán y 10.713 con rivaroxabán, en condiciones de «vida real» se observó un discreto aumento del riesgo de sangrado digestivo con dabigatrán respecto a AVK y un riesgo similar con rivaroxabán comparado con AVK.
Además de los previsibles efectos secundarios relacionados con sangrados, se empiezan a notificar otros problemas que o no fueron detectados o lo fueron mínimamente en los ECA, como la hepatotoxicidad con el rivaroxabán44,45. También se han detectado casos de insuficiencia renal aguda en una cuantía similar a la de los AVK, con lo que esto puede significar para la seguridad de las dosis que se administran46.
Eficiencia
Son necesarios estudios que valoren en la «vida real», desde el punto de vista económico, qué representan estas dos opciones citadas, teniendo en cuenta el coste de los fármacos (claramente a favor de los AVK), el coste de los controles (a favor de los ACOD) y el beneficio socioeconómico de la morbimortalidad evitada con ambas opciones.
La Agencia de Evaluación de Tecnologías Sanitarias de Andalucía hizo un exhaustivo estudio de eficacia, seguridad y eficiencia que comparaba los AVK y los ACOD (dabigatrán, rivaroxabán y apixabán) revisando numerosos ECA, pero que no reflejaban la utilización en la vida real poscomercialización. En general, se demostró la eficacia de los ACOD, pero en muchos subgrupos de pacientes esta no fue mejor que con los AVK. Respecto a los efectos adversos, los ACOD presentaron más hemorragias menores y sobre todo digestivas, y fueron retirados con más frecuencia debido a los efectos adversos. En cuanto al estudio de eficiencia, los resultados de prevención de tromboembolismos respecto al coste no fueron positivos para los ACOD, ya que el coste superaba claramente los posibles exiguos beneficios47.
Conclusiones
 Los ACOD son una interesante opción terapéutica, pero probablemente todavía es pronto para plantear un uso masivo, máxime porque se dispone de una buena opción previa (AVK) en la que la musculatura sanitaria está muy bien organizada para su utilización y, en general, la población la ha aceptado bien.
Los ACOD son una interesante opción terapéutica, pero probablemente todavía es pronto para plantear un uso masivo, máxime porque se dispone de una buena opción previa (AVK) en la que la musculatura sanitaria está muy bien organizada para su utilización y, en general, la población la ha aceptado bien.
En condiciones de «vida real» se puede afirmar que los ACOD no superan a los AVK en cuanto al objetivo principal, que es evitar el tromboembolismo asociado a la FANV (tienen una eficacia similar). Respecto a la complicación hemorrágica, algunos ACOD tienen un riesgo similar de sangrados mayores y otros parecen tener un riesgo algo menor. El problema de la cumplimentación probablemente sea similar en ambos. La «ventaja» de no tener que hacer controles con los ACOD probablemente pueda ser una desventaja, porque, debido a la frecuente mala cumplimentación, comorbilidades como la insuficiencia renal y la semivida corta de los fármacos, la falta de una dosis tiene mucha trascendencia con los ACOD. En la práctica diaria todavía no se sabe, con seguridad, qué está pasando con los pacientes con FANV y anticoagulados con ACOD. Puede ser que se sepa que las cosas no van bien solo si hay complicaciones como tromboembolismos o hemorragias. Pacientes y médicos se sentirían más seguros si de alguna forma se pudiera controlar de forma fácil que estos fármacos se están administrando adecuadamente (por ejemplo, midiendo niveles plasmáticos o con un dato de laboratorio adecuado para este propósito).
Se recomienda que en la historia clínica de los pacientes en tratamiento con AVK haya un registro automático del tiempo en que está en rango terapéutico el INR durante los últimos meses para poder tomar decisiones de más calado para mejorar la cumplimentación y el control.
En el momento actual de conocimiento de las ventajas e incertidumbres en la utilización de los ACOD frente a los AVK parece prudente y razonable el reciente posicionamiento terapéutico de la Agencia Española de Medicamentos y Productos Sanitarios (AEMPS), del 21 de noviembre de 2016. En este informe (UT_ACOD/VS/21112016), la AEMPS establece nuevos criterios y recomendaciones generales para el uso de los ACOD en la prevención del ictus y la embolia sistémica en pacientes con FANV48.
Este informe sigue manteniendo, como norma general, comenzar el tratamiento anticoagulante oral, cuando esté indicado, con AVK y detalla en qué situaciones estaría recomendada la utilización de ACOD (tabla 1).
Recientemente, la Sociedad Española de Cardiología (SEC) y otras cinco sociedades científicas han dado a conocer un posicionamiento común en defensa de un uso más extensivo de los ACOD en detrimento del uso de los AVK49. Este informe sitúa los ACOD como referente en su comparación con los AVK teniendo en cuenta fundamentalmente los ECA pivotales, los cuales pueden tener algunos problemas en su interpretación como se ha señalado anteriormente, sin hacer mención a problemas que pueden plantear en la vida real, como mala cumplimentación, semivida corta, interacciones, función renal, edad avanzada, etc.
Uso de los anticoagulantes orales directos en Atención Primaria
Faltan más comparaciones entre ellos, pero no parece que haya muchas diferencias de eficacia ni de seguridad, aunque rivaroxabán presentaría mayor número de hemorragias en condiciones de poscomercialización50 y edoxabán aún tiene poca experiencia de uso en condiciones de «vida real» fuera de los ECA. Rivaroxabán y edoxabán se administran una vez al día, dabigatrán y apixabán se administran dos veces al día. De dabigatrán y apixabán hay que reducir la dosis en pacientes mayores de 80 años y de edoxabán hay que reducir la dosis en personas con peso igual o inferior a 60 kg. En pacientes con insuficiencia renal, el dabigatrán está contraindicado en aquellos con un filtrado glomerular (FG) inferior a 30 ml/minuto; rivaroxabán se puede administrar a pacientes con insuficiencia renal crónica (IRC) moderada y grave (FG 15-49 ml/minuto), ajustando la dosis a 15 mg una vez al día; también se puede considerar el uso de apixabán en pacientes con FG 15-29 ml/minuto, ajustando la dosis a 2,5 mg dos veces al día; con edoxabán en la insuficiencia renal grave o moderada (FG 15-49 ml/minuto) hay que ajustar la dosis a 30 mg una vez al día. Todos estos fármacos están contraindicados en situaciones de insuficiencia renal terminal (FG < 15 ml/minuto) y de insuficiencia hepática grave. En todos ellos es importante monitorizar la función renal con cierta frecuencia (al menos una o dos veces al año).
Si se desea cambiar el tratamiento con AVK a ACOD, se suspenden los AVK y se monitoriza el INR a las 24 horas con acenocumarol y a las 48 horas con warfarina, y cuando el INR es inferior a 3,0 se inicia el tratamiento con los ACOD.
Si el cambio que se quiere realizar es de ACOD a AVK, se tendrá en cuenta lo siguiente:
-
Cambio de dabigatrán a AVK. Comprobar previamente que el INR es normal. El momento del inicio del AVK dependerá de la función renal del paciente:
- Si FGC ≥ 50 ml/minuto, iniciar el acenocumarol 2 días antes de la suspensión de dabigatrán. En el caso de warfarina, iniciarlo 3 días antes.
- Si FGC 31-50 ml/minuto, iniciar el acenocumarol 1 día antes y la warfarina 2 días antes de la suspensión del dabigatrán.
-
Cambio de rivaroxabán a AVK. Comprobar previamente que el INR es < 2,0. Administrar el rivaroxabán y el AVK a la vez hasta que el valor del INR sea ≥ 2,0 y entonces suspender el ACOD. Desde las 48 horas de iniciar el tratamiento con AVK hay que determinar diariamente el INR.
- Durante los primeros 2 días del período de cambio: usar la posología inicial estándar del AVK.
- Después: usar la posología del AVK guiada por los valores del INR.
- Todavía no hay recomendaciones claras para el cambio de apixabán o edoxabán a tratamiento con AVK.
 En los pacientes tratados con ACOD, si hay que prescribir un antinflamatorio no esteroideo (AINE), se debe tener en cuenta las recomendaciones para dabigatrán y rivaroxabán: reducir la dosis de dabigatrán a 110 mg/12 horas y la de rivaroxabán a 15 mg/día mientras se está utilizando el AINE. Con apixabán y edoxabán no está claro si es preciso reducir las dosis, pero por precaución parece prudente hacerlo. De todas formas, el uso de ACOD contraindica la utilización prolongada de AINE.
En los pacientes tratados con ACOD, si hay que prescribir un antinflamatorio no esteroideo (AINE), se debe tener en cuenta las recomendaciones para dabigatrán y rivaroxabán: reducir la dosis de dabigatrán a 110 mg/12 horas y la de rivaroxabán a 15 mg/día mientras se está utilizando el AINE. Con apixabán y edoxabán no está claro si es preciso reducir las dosis, pero por precaución parece prudente hacerlo. De todas formas, el uso de ACOD contraindica la utilización prolongada de AINE.
Rivaroxabán y edoxabán están contraindicados durante el embarazo y la lactancia. Dabigatrán y apixabán están desaconsejados en el embarazo y la lactancia por falta de experiencia.
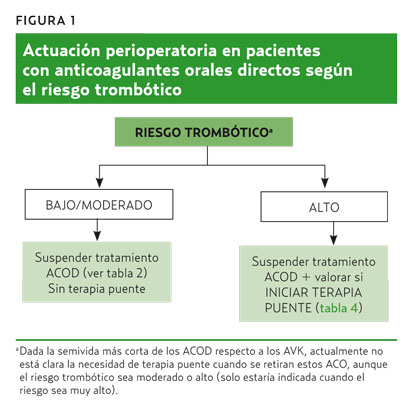
Conducta con los pacientes con tratamiento anticoagulante oral con ACOD y que van a ser sometidos a cirugía u otros procedimientos invasivos
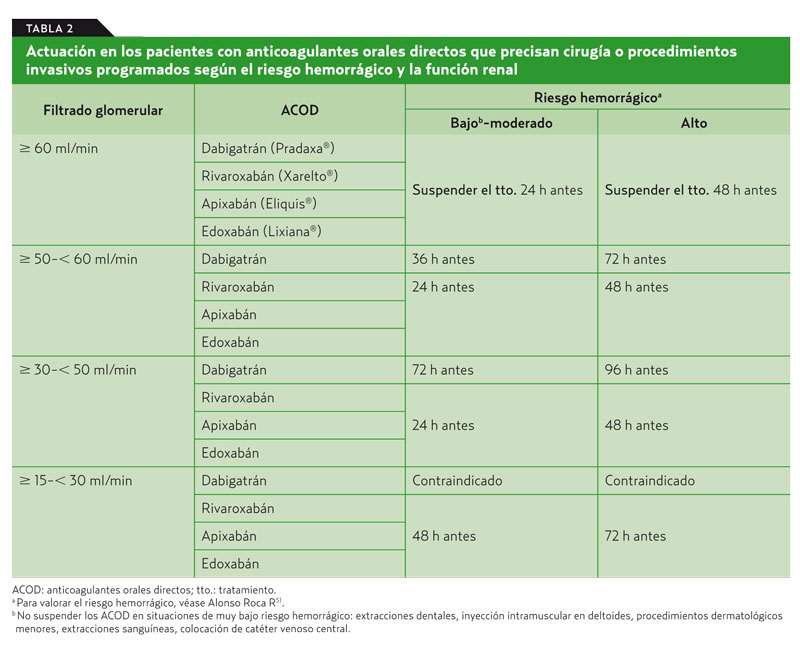
Ante una cirugía u otros procedimientos invasivos cuyo riesgo hemorrágico sea significativo, hay que suspender previamente los ACOD (tabla 2).
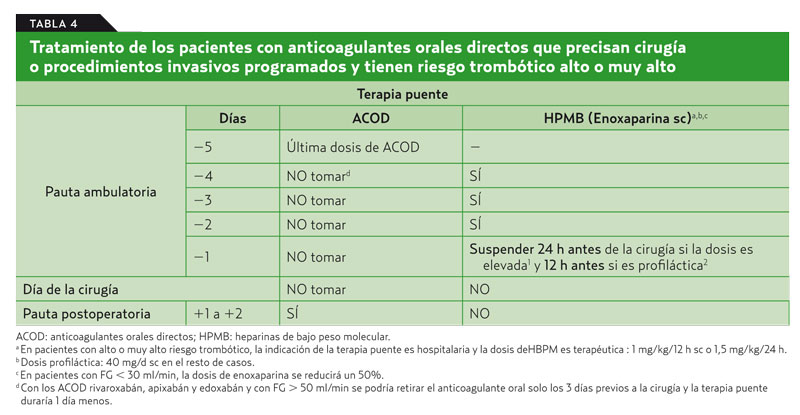
Una vez decidida, si es necesaria, la suspensión del ACOD, debe valorarse el riesgo trombótico del paciente (tabla 3) para decidir si hay que utilizar terapia puente con un anticoagulante parenteral mientras dura la suspensión (figura 1).
¿Qué dice la Guía Terapéutica (GT) de la Sociedad Española de Medicina de Familia y Comunitaria (semFYC) respecto a la anticoagulación en pacientes con FANV?52 La GT básicamente sigue el posicionamiento mencionado de la AEMPS48 y se prefiere iniciar la anticoagulación oral con AVK, excepto en las circunstancias mencionadas anteriormente. En caso de usar ACOD, en la actualización de la GT de diciembre de 2015 se debatió la elección entre dabigatrán o rivaroxabán, que son los que, en ese momento, tenían más experiencia de uso, y se decidió recomendar el último porque se utilizaba en una sola dosis diaria y se podía usar en insuficiencia renal grave modificando la dosis. Desde entonces ha aumentado la experiencia con apixabán y se ha comercializado edoxabán y en los estudios postcomercialización se comienzan a apreciar, en los ACOD, diferencias en el número y la importancia de las complicaciones hemorrágicas y en la eficacia en la prevención del tromboembolismo en condiciones de vida real13-16,53. En este mes de marzo se ha modificado en la GT el problema de salud de la prevención de embolismo en la fibrilación auricular y se ha decidido no recomendar ningún ACOD por encima de otro pero en las observaciones se plantean diferencias entre ellos que pueden ayudar a individualizar la elección52.

Lecturas recomendadas
Criterios y recomendaciones generales para el uso de los anticoagulantes orales directos (ACOD) en la prevención del ictus y la embolia sistémica en pacientes con fibrilación auricular no valvular. [Internet.] Informe de posicionamiento terapéutico ut_acod/v5/2111 2016. Disponible en: https://www.aemps.gob.es/medicamentosUsoHumano/informesPublicos/docs/criterios-anticoagulantes-orales.pdf
Reciente informe de la AEMPS que dice, de forma prudente y clara, en qué situaciones de FANV se debe hacer prevención de los tromboembolismos con AVK o con ACOD.
Espinás J, Vilaseca J, ed. Guía terapéutica en Atención Primaria. Problemas cardiológicos, vasculares y hematológicos. Fibrilación auricular: prevención de embolismos. [Internet.] URL (consultada en enero de 2017). Disponible en: http://www.guiaterapeutica.net/
Tratamiento actualizado del riesgo tromboembólico en la FANV con indicaciones para la utilización de AVK y ACOD en AP.
Bibliografía
- Pollack Ch, Reilly P, Eikelboom J, Glund S, Verhamme P, Bernstein RA, et al. Idarucizumab for Dabigatran Reversal (RE-VERSE AD). N Engl J Med. 2015;373:511-20.
- Heidbuchel H, Verhamme P, Alings M, Antz M, Diener HC, Hacke W, et al. Updated European Heart Rhythm Association Practical Guide on the use of non-vitamin K antagonist anticoagulants in patients with non-valvular atrial fibrillation. Europace. 2015 Oct;17(10):1467-507.
- Connolly SJ, Ezekowitz MD, Yusuf S, Eikelboom J, Oldgren J, Parekh A, et al. Dabigatran versus warfarin in patients with atrial fibrillation. N Engl J Med. 2009;361:1139-51.
- Patel MR, Mahaffey KW, Garg J, Pan G, Singer DE, Hacke W, et al. Rivaroxaban versus warfarin in nonvalvular atrial fibrillation. N Engl J Med. 2011;365:883-91.
- Granger CB, Alexander JH, McMurray JJ, Lopes RD, Hylek EM, Hanna M, et al. Apixaban versus warfarin in patients with atrial fibrillation. N Engl J Med. 2011;365:981-92.
- Giugliano RP, Ruff CT, Braunwald E, Murphy SA, Wiviott SD, Halperin JL, et al. Edoxaban versus Warfarin in Patients with Atrial Fibrillation. N Engl J Med. 2013;369:2093-104.
- Erviti J. Incertidumbre sobre los nuevos anticoagulantes orales en fibrilación auricular. Irregularidades y lagunas en su autorización. Boletín de información farmacoterapéutica de Navarra. 2016;24(1):1-12.
- Dabigatran: potentially harmful. Med Check - Tip. 2015;1(2):17-23.
- Cohen D. Concerns over data in key dabigatran trial. BMJ. 2014;349:g4747.
- Tsang MP, Tejani A, Kuo IF. Are the results of the RE-LY trial reliable? CJHP 2010;63(2):155-6.
- Sørensen R, Gislason G, Torp-Pedersen C, Olesen JB, Fosbøl EL, Hvidtfeldt MW, et al. Dabigatran use in Danish atrial fibrillation patients in 2011: a nationwide study. BMJ Open. 2013;3. Pii: e002758.
- Larsen TB, Rasmussen LH, Skjøth F, Due KM, Callre´us T, Rosenzweig M, et al. Efficacy and safety of dabigatran etexilate and warfarin in real-world patients with atrial fibrillation: A prospective nationwide cohort study. J Am Coll Cardiol. 2013;61:2264-73.
- Halvorsen S, Ghanima W, Fride Tvete I, Hoxmark C, Falck P, Solli O, at al, A nationwide registry study to compare bleeding rates in patients with atrial fibrillation being prescribed oral anticoagulants. Eur Heart J Cardiovasc Pharmacother. 2017 Jan;3(1):28-36.
- Lip GY, Pan X, Kamble S, Kawabata H, Mardekian J, Masseria C, et al. Major bleeding risk among non-valvular atrial fibrillation patients initiated on apixaban, dabigatran, rivaroxaban or warfarin: a “real-world” observational study in the United States. Int J Clin Pract. 2016 Sep;70(9):752-63.
- Yao X, Abraham NS, Sangaralingham LR, Bellolio MF, McBane RD, Shah ND, et al. Effectiveness and Safety of Dabigatran, Rivaroxaban, and Apixaban Versus Warfarin in Nonvalvular Atrial Fibrillation. J Am Heart Assoc. 2016 Jun 13;5(6). pii: e003725
- Larsen TB, Skjøth F, Nielsen PB, Kjældgaard JN, Lip GY. Comparative effectiveness and safety of non-vitamin K antagonist oral anticoagulants and warfarin in patients with atrial fibrillation: propensity weighted nationwide cohort study. BMJ. 2016 Jun 16;353: i3189.
- Millón JA, Vilalta N, Arranz JM, Souto JC. Importancia del empleo adecuado de los anticoagulantes orales directos. Med Clin (Barc). 2016;146(1):40-2.
- Laliberte F, Cloutier M, Nelson WW, Coleman CI, Pilon D, Olson WH, et al. Realworld comparative effectiveness and safety of rivaroxaban and warfarin in nonvalvular atrial fibrillation patients. Curr Med Res Opin. 2014;30:1317-25.
- Charlton B., Redberg R. The trouble with dabigatran. BMJ. 2014;349:g4681.
- Christopoulos C. Questions about the reliability of ROCKET- A anticoagulation data. British Medical Journal (BMJ). 2016;352:i1039.
- FDA Draft Briefing Document for the Cardiovascular and Renal Drugs Advisory Committee (CRDAC). The ROCKET AF Trial. September 8th, 2011 (last access 31/12/2015).
- FDA Clinical Review: Nhi Beasley, Preston Dunnmon and Martin Rose. Application type: Standard, NDA 22-439 Xarelto (rivaroxaban). Center for drug evaluation and research, 5 November 2011 (last accessed 31/12/2015).
- Seife Ch. Research Misconduct Identified by the US Food and Drug Administration. Out of Sight, Out of Mind, Out of the Peer-Reviewed Literature. JAMA Intern Med. 2015;175(4):567-77.
- Lawrence J, Hung J. FDA Cardiovascular and Renal Drugs Advisory Committee. Edoxaban NDA 206316. Statistical Considerations, ENGAGE AF Trial.
- Marciniak TA, Cherepanov V, Golukhova E, Kim MH, Serebruany V. Drug Discontinuation and Follow-up Rates in Oral Antithrombotic Trials. JAMA Intern Med. 2016;176(2):257-9.
- Vrijens B, Heidbuchel H. Non-vitamin K antagonist oral anticoagulants: considerations on once- vs. twice-daily regimens and their potential impact on medication adherence. Europace. 2015;17:514-52.
- Meijia Zhou, Hsien-Yen Chang, Jodi B. Segal, G. Caleb Alexander, Sonal Singh. Adherence to a Novel Oral Anticoagulant Among Patients with Atrial Fibrillation. J Manag Care Spec Pharm. 2015;21(11):1054-62.
- Anguita Sánchez M, Bertomeu Martínez V, Cequier Fillat A. Calidad de la anticoagulación con antagonistas de la vitamina K en España: prevalencia de mal control y factores asociados. Rev Esp Cardiol. 2015;68:761-8.
- Cinza-Sanjurjo S, Rey-Aldana D, Gestal-Pereira E, Calvo-Gómez C. Evaluación del grado de anticoagulación de pacientes con fibrilación auricular en el ámbito de atención primaria de Galicia. Estudio ANFAGAL. Rev Esp Cardiol. 2015;68:753-60.
- Beyer-Westendorf J, Ehlken B, Evers T. Real-world persistence and adherence to oral anticoagulation for stroke risk reduction in patients with atrial fibrillation. Europace. 2016 Jan 31. pii: euv421. [Epub ahead of print]
- Alonso R, Figueroa CA, Mainar de Paz V, Arribas MP, Sánchez L, Rodríguez R, et al. Grado de control del tratamiento anticoagulante oral en los centros de Atención Primaria de la Comunidad de Madrid: estudio CHRONOS-TAO. Med Clin (Barc). [Internet.] 2015;145:192-197. Disponible en: http://dx.doi.org/10.1016/j.medcli.2014.09.023
- Barrios V, Escobar C, Prieto L, Osorio G, Polo J, Lobos JM, et al. Control de la anticoagulación en pacientes con fibrilación auricular no valvular asistidos en atención primaria en España. Estudio PAULA. Rev Esp Cardiol. 2015;68:769-76.
- Sanfélix-Gimeno G, Rodríguez-Bernal CL, Hurtado I, Baixáuli-Pérez C, Librero J, Peiró S. Adherence to oral anticoagulants in patients with atrial fibrillation —a population-based retrospective cohort study linking health information systems in the Valencia region, Spain: a study protocol. BMJ Open. 2015;5:e007613. doi:10.1136/ bmjopen-2015-007613
- Moore TJ, Cohen MR, Furberg CD. Anticoagulants the leading reported drug risk in 2012. QuarterWatch. 2012 Quarter 4.
- Artang R, Rome E, Nielsen JD, Vidaillet HJ. Meta-analysis of randomized controlled trials on risk of myocardial infarction from the use of oral direct thrombin inhibitors. Am J Cardiol. 2013;112(12): 1973-9.
- Sipahi I, Celik S, Tozun N. A comparison of results of the US Food and Drug Administration’s Mini-Sentinel program with randomized clinical trials: the case of gastrointestinal tract bleeding with dabigatran. JAMA Intern Med. 2014;174:150-1.
- Graham DJ, Reichman ME, Wernecke M, Zhang R, Southworth MR, Levenson M, et al. Cardiovascular, Bleeding, and Mortality Risks in Elderly Medicare Patients Treated with Dabigatran or Warfarin for Non-Valvular Atrial Fibrillation. Circulation. 2015 Jan 13;131(2):157-64.
- Hernandez I, Baik SH, Piñera A, Zhang Y. Risk of Bleeding With Dabigatran in Atrial Fibrillation. JAMA Intern Med. 2015;175(1):18-24.
- Pfeilschifter W, Luger S, Brunkhorst R, Lindhoff-Last E, Foerch C. The gap between trial data and clinical practice -- an analysis of case reports on bleeding complications occurring under dabigatran and rivaroxaban anticoagulation. Cerebrovasc Dis. 2013;36(2):115-9.
- Abraham NS, Singh S, Caleb G, Heien H, Haas KR, Crown W, et al. Comparative risk of gastrointestinal bleeding with dabigatran, rivaroxaban, and warfarin: population based cohort study. BMJ. 2015;350:h1857.
- Hoffman KB, Demakas A, Erdman CB, Dimbil Mo. Post-approval adverse events of new and old Anticoagulants. BMJ. 2014;348:g1859.
- Tamayo S, Peacock F, Patel W, Manesh. Characterizing Major Bleeding in Patients With Nonvalvular Atrial Fibrillation: A Pharmacovigilance Study of 27 467 Patients Taking Rivaroxaban. Clin Cardiol. 2015;38(2):63-8.
- He Y, Wong I, Li, X, Anand S, Leung WK, Siu CW, Chan EW. The association between non-vitamin K antagonist oral anticoagulants and gastrointestinal bleeding: a meta-analysis of observational studies. Br J Clin Pharmacol. 2016. doi: 10.1111/bcp.12911
- Russmann S, Niedrig DF, Budmiger M, Schmidt C, Stieger B, Hürlimann S, et al. Rivaroxaban postmarketing risk of liver injury. Hepatol. 2014 Aug;61(2):293-300.
- Raschi E, Poluzzi E, Koci A, Salvo F, Pariente A, Biselli M, et al. Liver injury with novel oral anticoagulants: assessing post-marketing reports in the US Food and Drug Administration adverse event reporting system. Br J Clin Pharmacol. 2015;80(2):285-93.
- Caldeira D, Gonçalves N, Pinto FJ, Costa J, Ferreira J. Risk of renal failure with the non-vitamin K antagonist oral anticoagulants: systematic review and meta-analysis. Pharmacoepidemiol Drug Saf. 2015;24(7):757-64.
- Abdel-Kader Martín L, Vega Coca MD, Márquez Peláez S, Navarro Caballero JA, Rodríguez López R, Romero Tabares A. Nuevos anticoagulantes orales para la prevención del ictus y la embolia sistémica en fibrilación auricular no valvular. Sevilla: Agencia de Evaluación de Tecnologías Sanitarias de Andalucía 2012. La Biblioteca Cochrane Plus. 2016 Número 6 ISSN 1745-9990.
- Criterios y recomendaciones generales para el uso de los anticoagulantes orales directos (ACOD) en la prevención del ictus y la embolia sistémica en pacientes con fibrilación auricular no valvular. [In-ternet.] Informe de posicionamiento terapéutico UT_ACOD/V5/21112016. Disponible en: https://www.aemps.gob.es/medicamentosUsoHumano/informesPublicos/docs/criterios-anticoagulantes-orales.pdf
- Anguita M, Casariego E, Avendaño C, Fernández O, Vicente V, Casado I. Reflexiones sobre la transparencia en los procesos de evaluación de medicamentos a propósito del caso de los anticoagulantes de acción directa. Iniciativa conjunta de las sociedades españolas de Cardiología (SEC), Farmacología clínica (SEFC), Neurología (SEN), Trombosis y hemostasia (SETH) y Medicina Interna (SEMI). Boletín de información farmacoterapéutica de Navarra (BIT) 2016;24(1).
- Graham DJ, Reichman ME, Wernecke M, Hsueh YH, Izem R, Southworth MR, et al. Stroke, Bleeding, and Mortality Risks in Elderly Medicare Beneficiaries Treated With Dabigatran or Rivaroxaban for Nonvalvular Atrial Fibrillation. JAMA Intern Med. 2016 Nov 1;176(11):1662-71.
- Alonso Roca R. Terapia puente en anticoagulación oral. AMF. 2016;12(3):147-51.
- Espinás J, Vilaseca J, ed. Guía terapéutica en Atención Primaria. Problemas cardiológicos, vasculares y hematológicos. Fibrilación auricular: prevención de embolismos. [Internet.] URL (visitada en enero de 2017). Disponible en: http://www.guiaterapeutica.net/
- Potpara T, Lip G. Postapproval Observational Studies of Non-Vitamin K Antagonist Oral Anticoagulants in Atrial Fibrillation. JAMA Published online February 16, 2017.doi:101001/jama.2017.1152




Jose Carlos 04-05-17
Ya está arreglado y se ve la tabla 2
Jose Carlos 01-05-17
Hola: tienes razón en cuanto a las tablas. Falta la tabla 2 en la versión on line pero en PDF está correcto y se ve dicha tabla. Gracias
Carlos 01-05-17
Gracias Jose Carlos por la revisión. Es muy interesante y util. El tema ACOD vs. AVK es un nuevo ejemplo de diferentes sensibilidades que, curiosamente o no tanto, se repite entre especializada y AP. El ejemplo más ilustrativo y más reciente es la confrontacion publica y publicada entre Juan Erviti (BIT Navarra) y los redactores de las recomendaciones de la Sociedad española de Cardiología y otras cinco sociedades (referencia blibligráfica 7). De lectura muy recomendable e ilustrativa http://bit.ly/2pyV9KJ Lo que sí hay es una continua presencia de ACOD en las revistas de mayor impacto. Creo que hay un error en la numeracion de las tablas. Un saludo