INTRODUCCIÓN
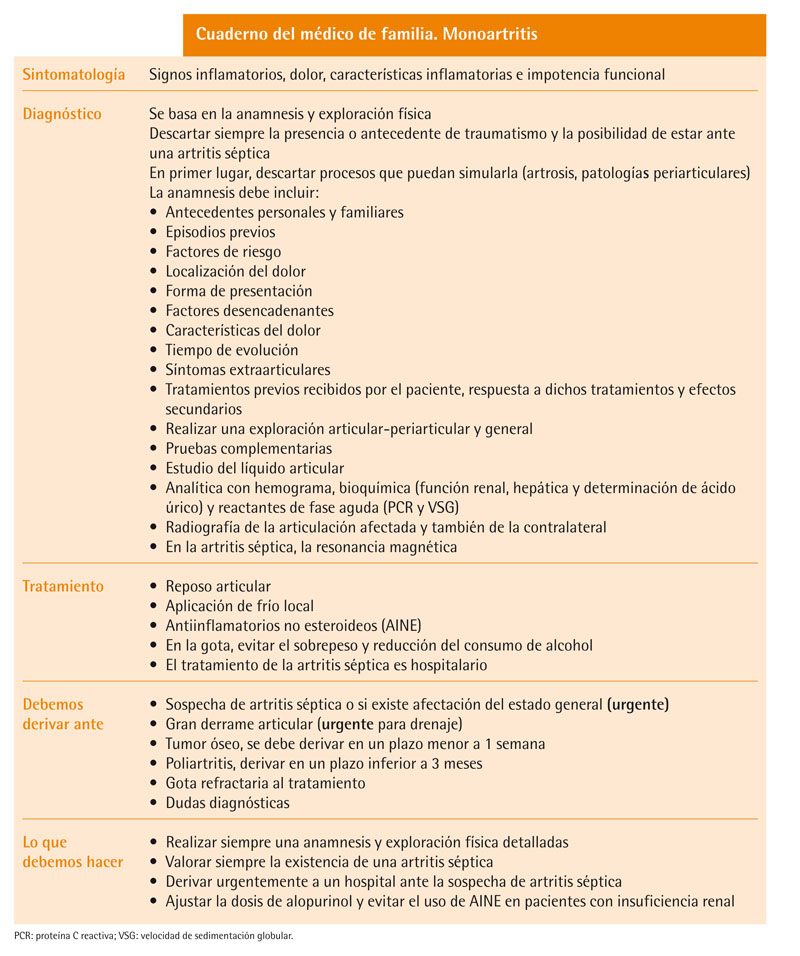
Las enfermedades reumatológicas son uno de los motivos de consulta más frecuentes en atención primaria (AP), con una prevalencia del 10-40% de la población adulta1,2. Entre las enfermedades reumatológicas se encuentran las artritis.
«Artritis» es un término utilizado para definir más de 100 entidades diferentes que deriva del griego arthros, que significa «articulación» y del sufijo «itis», que significa «inflamación», por lo que la artritis se define como la presencia de signos inflamatorios a nivel articular (presencia de calor, dolor, tumefacción, rubor e impotencia funcional).
Cuando la inflamación afecta a una sola articulación hablamos de monoartritis. Según el tiempo de evolución, consideramos aguda aquella cuya duración sea inferior a 2-6 semanas y crónica si persiste más de 6 semanas.
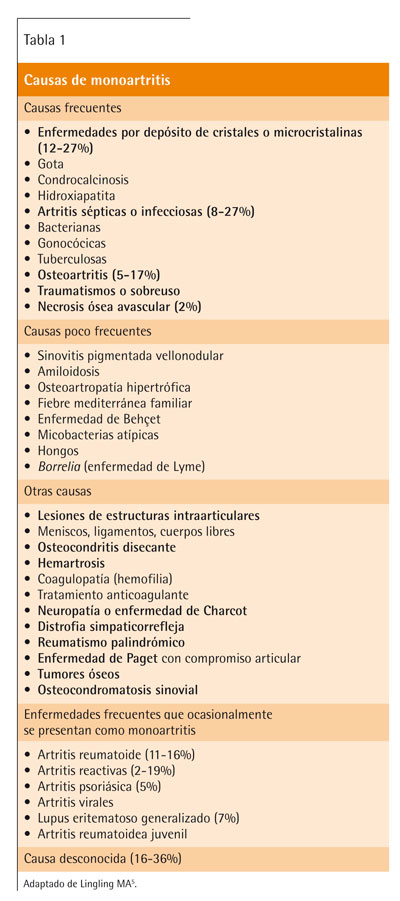
Las causas más frecuentes de monoartritis son las artritis por microcristales y la artritis séptica, seguidas de las de origen traumático, artritis reumatoide u osteoartritis según las diferentes series3-5 (tabla 1). Por su gravedad, la artritis séptica requiere de un diagnóstico y tratamiento precoces, ya que el retraso al iniciar el tratamiento o una inadecuada actuación conducen a un daño articular irreversible con una tasa de letalidad del 11%6.
ENFOQUE ETIOLÓGICO INICIAL
La mayoría de los desórdenes articulares pueden presentarse como monoartritis, lo que supone un desafío para el clínico, ya que un diagnóstico correcto es crucial para aplicar el tratamiento adecuado. La monoartritis también puede ser la manifestación inicial de una poliartritis7.
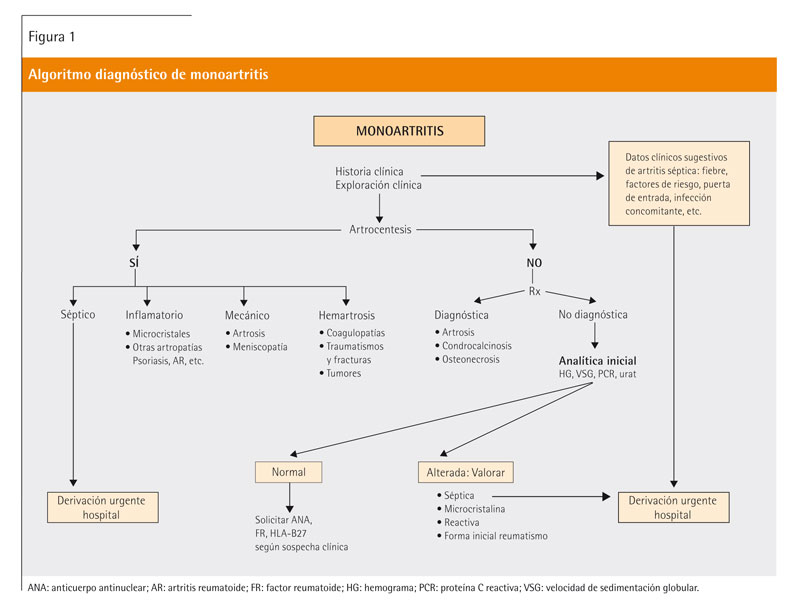
Para realizar un enfoque etiológico inicial, nos basaremos en una anamnesis y una exploración exhaustivas, una adecuada elección de las pruebas complementarias y la correcta interpretación de los resultados. Las pruebas complementarias son un apoyo a la sospecha diagnóstica.
En primer lugar, debe descartarse si se trata de una verdadera monoartritis o de procesos que puedan simularla, como los brotes inflamatorios de la artrosis, patologías periarticulares como la tendinosa, la ligamentosa, la meniscal, la bursitis, la infecciosa (celulitis), óseas como la osteomielitis o la periostitis y los atrapamientos nerviosos. Si sólo existe dolor y no inflamación, debemos descartar el dolor referido.
Anamnesis
En la mayoría de las ocasiones, una detallada anamnesis y una exhaustiva exploración física son suficientes para una orientación diagnóstica inicial.
Una vez descartadas las otras causas descritas anteriormente y comprobado que se trata de patología articular, debemos valorar las características del dolor y la forma de presentación. Es importante descartar siempre la presencia o antecedente de traumatismo y la posibilidad de una artritis séptica.
La anamnesis debe incluir:
- Antecedentes personales y familiares: se ha de preguntar por la presencia de episodios previos similares y sus características, factores de riesgo (inmunosupresión, adicto a drogas por vía parenteral [ADVP], prótesis articulares, contactos sexuales de riesgo, etc.), enfermedades que pueden asociarse a la aparición de monoartritis (hiperuricemia, psoriasis, colitis ulcerosa o enfermedad de Crohn, etc.), síntomas asociados (fiebre, lesiones cutáneas, etc.) y por antecedentes familiares de enfermedades reumáticas (espondiloartropatías inflamatorias, gota, etc.).
- En relación al episodio actual, debemos incluir:
- Localización del dolor por el paciente ya que puede orientar hacia ciertas etiologías (el dolor en la primera articulación metatarsofalángica [MTF] es sugestivo de gota) teniendo en cuenta que a veces el dolor puede ser referido.
- Inicio del dolor: si se trata de un dolor agudo (orienta más hacia artritis microcristalinas y séptica) o progresivo.
- Factores desencadenantes como traumatismos previos, infecciones, excesos dietéticos o de alcohol, etc.
- Características del dolor: resulta muy importante diferenciar si se trata de un dolor de características mecánicas o inflamatorias. El dolor mecánico suele empeorar con el movimiento y calma o cede con el reposo (artrosis), en cambio, el dolor inflamatorio no suele calmar e incluso puede empeorar en reposo. En el dolor inflamatorio es frecuente la rigidez matutina mayor de 30 minutos (artropatía inflamatoria).
- Tiempo de evolución: para diferenciar entre monoartritis aguda o crónica.
- Tipo de evolución: primer episodio, en brotes, reagudizaciones, etc.
- Síntomas extraarticulares: siempre se debe descartar la presencia de fiebre, síndrome constitucional y manifestaciones sistémicas.
- Tratamientos previos recibidos por el paciente, respuesta a éstos y efectos secundarios.
Exploración física
Siempre asociada a una buena anamnesis. Se debe realizar sistemáticamente mediante la inspección, palpación, exploración general y de la movilidad.
- Inspección: buscar signos inflamatorios, alteraciones en el alineamiento o deformidades articulares. En el caso de articulaciones profundas, muchas veces sólo se encuentra dolor e impotencia funcional.
- Palpación: en busca de derrame articular, sinovitis, etc.
- Exploración de la movilidad articular: limitación a la movilidad activa, movilidad pasiva (su afectación es característica de las enfermedades articulares) y movilización contrarresistencia (útil para el diagnóstico de ciertas patologías tendinosas como, por ejemplo, la epicondilitis).
En la exploración general del paciente es importante determinar siempre la presencia de fiebre, sobre todo presente en las artritis sépticas y, ocasionalmente, en las microcristalinas y la poliartritis. Debemos incluir la exploración de adenopatías, orofaringe, parótida, ocular, tiroides, cardiopulmonar y abdominal. Otras manifestaciones que se deben tener en cuenta se recogen en la tabla 2.

Pruebas complementarias
Nunca hay que generalizar, sino pedirlas partiendo de los datos de la anamnesis y la exploración física. Hay que tener en cuenta que un 30% de la población sana presenta hiperuricemia, factor reumatoide o anticuerpos antinucleares7,8 positivos.
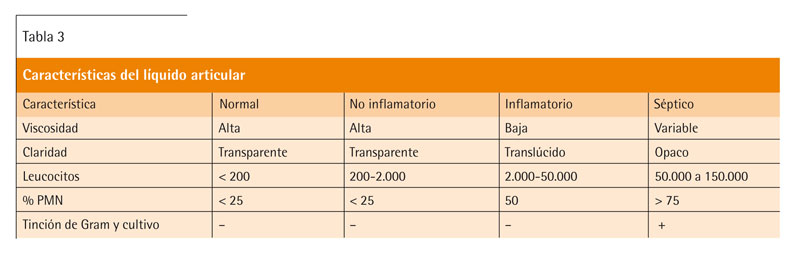
La primera prueba que hay que realizar, siempre que sea posible y que tiene su máxima utilidad en el diagnóstico diferencial de las monoartritis agudas, es el estudio del líquido articular. Las características del líquido se recogen en la tabla 3.
1. Analítica general
Inicialmente, hay que solicitar: hemograma (HG), bioquímica (función renal, hepática y determinación de ácido úrico) y reactantes de fase aguda (proteína C reactiva [PCR] y velocidad de sedimentación globular [VSG]).
La presencia de leucocitosis importante orientará a artritis séptica (aunque su ausencia no la descarta). También en la gota puede haber una ligera leucocitosis.
La hiperuricemia por sí sola no es diagnóstica de gota. Todos los pacientes con gota tienen en algún momento niveles elevados en sangre de ácido úrico, pero pueden estar normales en el ataque agudo por lo que no deberíamos basar el diagnóstico sólo en este parámetro.
La PCR tiene mayor correlación con la inflamación que la VSG y, por ello, es mejor parámetro para el control y seguimiento del proceso.
En algunos casos será necesario pedir pruebas más específicas para llegar al diagnóstico (factor reumatoide, anticuerpos antinucleares [ANA], HLA-B27) si se sospecha del debut de una poliartritis, que ocasionalmente se puede presentar como una monoartritis.
2. Radiología
Se trata de una técnica de fácil acceso en AP. Tiene el inconveniente de que proporciona poca información en las fases iniciales, excepto en algún caso como la condrocalcinosis (son características las calcificaciones a nivel meniscal, ligamento triangular del carpo y sínfisis púbica). Debe realizarse como exploración básica (grado de recomendación C)6.
Hay que hacer una radiografía de la articulación afectada y también de la contralateral, para descartar variantes de la normalidad.
En las fases iniciales, permite ver tumefacción de partes blandas, aunque en ocasiones puede observarse afectación del hueso subcondral, calcificaciones, osteonecrosis, etc. En fases avanzadas, en la gota pueden verse las típicas erosiones en sacabocados.
La ecografía puede ser útil para confirmar el diagnóstico diferencial con la patología de partes blandas periarticulares.
En la artritis séptica, la resonancia magnética es la prueba de imagen más adecuada para detectar osteomielitis, que puede requerir tratamiento quirúrgico (grado de recomendación B)6.
Los algoritmos diagnósticos están representados en la figura 1.
PATOLOGÍAS MÁS FRECUENTES
Artritis por microcristales
 Es la causa más frecuente de monoartritis aguda, y su diagnóstico es más probable cuando existen antecedentes de episodios recurrentes de monoartritis autolimitada. Incluye gota, condrocalcinosis y depósitos de hidroxiapatita.
Es la causa más frecuente de monoartritis aguda, y su diagnóstico es más probable cuando existen antecedentes de episodios recurrentes de monoartritis autolimitada. Incluye gota, condrocalcinosis y depósitos de hidroxiapatita.
La gota, que presenta una prevalencia del 1%9, ha sufrido en las últimas décadas un incremento de la incidencia y de la prevalencia10,11, sobre todo en la población mayor de 65 años, asociadas a una mayor complejidad en su abordaje debido a una alta prevalencia de las condiciones relacionadas con la hiperuricemia (insuficiencia renal crónica, hipertensión arterial, síndrome metabólico y fallo cardíaco) y el alto uso de diuréticos y ácido acetilsalicílico en dosis bajas12-14. En el estudio NHANES III, se observó que la prevalencia de síndrome metabólico en pacientes con gota era cerca del 60%, mientras que en los que no tenían gota era del 25%11,15.
Los estilos de vida tienen importancia en la incidencia de la gota, siendo mayor en obesos y con alto consumo de alcohol16-18.
La gota se produce por depósito de cristales de urato monosódico (UMS) a nivel articular. Suele afectar a hombres de mediana edad en forma de monoartritis, sobre todo de extremidades inferiores. En el 50% de los casos la artritis gotosa se inicia en la primera articulación metatarsofalángica (ataque de podagra)19, pero también puede afectar a otras articulaciones (rodilla, tobillo, metatarso, muñeca, codo y dedos).
El ataque de gota suele aparecer por la noche en forma de dolor de inicio súbito, degran intensidad en las primeras horas, con importantes signos flogóticos y eritema, edema y calor local. Evoluciona de forma recurrente, de manera queel 62% sufrirá un nuevo episodio de artritis gotosa en el primer año y un 16% en el segundo año19,20.
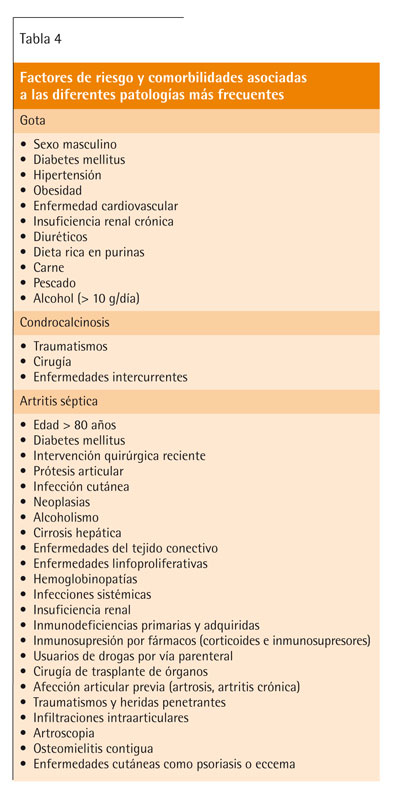
Entre los factores asociados destacan el ser hombre, los excesos dietéticos (obesidad) o de alcohol, lostraumatismos locales, lacirugía y eltratamiento con diuréticos12,21 (tabla 4). Se recomienda valorar tratamientos alternativos para la hipertensión en pacientes con diuréticos y gota (grado de recomendación C)22.
Las dosis bajas de ácido acetilsalicílico (75-150 mg/día) no tienen efectos significativos en los niveles de ácido úrico en plasma, aunque los incrementa ligeramente en pacientes de edad avanzada, por lo que pueden emplearse si es necesario como protección cardiovascular, pero en dosis analgésicas deben evitarse ya que interfieren en la excreción de ácido úrico (grado de recomendación B)11,22.
Otros fármacos como losartán, amlodipino, fenofibratos, atorvastatina, estrógenos y leflunamida disminuyen los niveles de ácido úrico en plasma12.
El diagnóstico de certeza es la demostración de la presencia en el líquido sinovial de cristales de UMS que tienen birrefringencia negativa al microscopio de luz polarizada; se identifican en al menos el 95% de los casos23.
Si bien los niveles de ácido úrico constituyen un dato que se debe valorar ante un cuadro sugestivo de gota, la hiperuricemia no es sinónimo de ésta. La gota se asocia a hiperuricemia en el 95-98% de los casos congota aguda y en el 100% de los casos congota tofácea crónica no tratada; sin embargo, los niveles de ácido úrico durante el episodio pueden ser normales por el depósito del UMS a nivel articular5,24.
Los pacientes hiperuricémicos desarrollarán gota en, aproximadamente, un 18-20% de los casos. El nivel basal de ácido úrico es el factor más importante para el desarrollo de gota, sin embargo, cuando la concentración de ácido úrico es inferior a 8 mg/dl el consumo excesivo de alcohol, particularmente si se produce de forma ocasional, es el factor más importante para desarrollar un ataque de gota25.
Existen criterios diagnósticos clínicos para la gota10, pero no deberíanusarse ante un primer episodio9 (tabla 5).
La condrocalcinosis o seudogota se produce por depósito de cristales de pirofosfato cálcico dihidratado (PPCD), y pue-de ser difícil de distinguir clínicamente de la gota5,20. Tiene una fuerte asociación con la edad, siendo rara en menores de 50 años. Es más frecuente en mujeres y afecta principalmente a los hombros, caderas, codos, rodillas y muñecas, y puede acompañarse de fiebre. Es autolimitada.
Puede desencadenarse por traumatismos, cirugía y enfermedades intercurrentes. El hallazgo radiológico característico es la calcificación de los cartílagos fibrosos y hialinos. El diagnóstico definitivo se establece al demostrar la existencia de cristales con birrefringencia positiva o nula en el líquido sinovial. En jóvenes, es necesario descartar hemocromatosis, hiperparatiroidismo, hipomagnesemia o hipofosfatasemia20.
La hidroxiapatita (HA) o fosfato cálcico básico se deposita fundamentalmenteen estructuras periarticulares, en el 70% de los casosen forma de periartritis calcificada aguda de hombro; otras localizaciones son el trocánter mayor, el epicóndilo y las manos.
deposita fundamentalmenteen estructuras periarticulares, en el 70% de los casosen forma de periartritis calcificada aguda de hombro; otras localizaciones son el trocánter mayor, el epicóndilo y las manos.
Artritis séptica
Es la primera patología que se debe descartar por la gravedad que implica, pudiendo ser el signo inicial de una enfermedad sistémica.
Suele existir dolor intenso, la articulación está tumefacta y caliente, y se acompaña de una importante disminución de la movilidad que, en ocasiones, hace que el paciente se resista a la exploración. Las grandes articulaciones (rodilla y cadera) son las más afectadas, siempre y cuando no haya antecedente de traumatismo o de enfermedad periférica23,26.
En el 80% de los casos son secundarias a una diseminación hematógena, aunque la infección puede producirse por un mecanismo de continuidad o por inoculación. La fiebre no aparece en un 20% de los pacientes23,26.
Se consideran factores de riesgo la población diabética, las personas inmunodeprimidas o inmunodeficientes, los traumatismos previos, la existencia de una prótesis articular, el tratamiento con corticoides, el antecedente de episodios previos de artritis inflamatorias, el consumo de drogas, la insuficiencia renal y la edad avanzada (v. tabla 4)5.
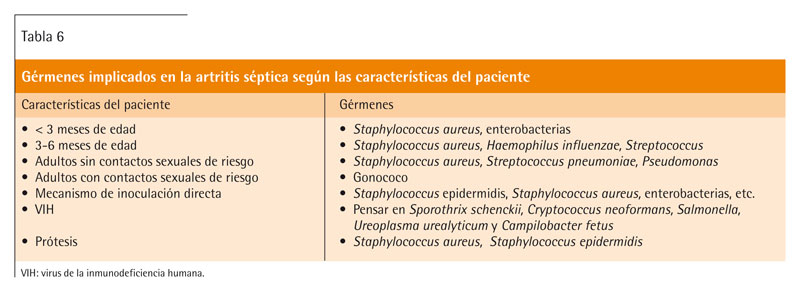
Los agentes infecciosos implicados con mayor frecuencia en la forma aguda son las bacterias piógenas (Staphylococcus aureus, Streptococcus pneumoniae oHaemophilus influenzae) y en la forma crónica, la tuberculosis y la brucelosis (tabla 6)23,25. La presencia de microorganismos gramnegativos (Pseudomonas) es menos frecuente y suelen observarse en localizaciones no habituales. Los Streptococcus son la segunda causa y pueden presentar artritis sépticas como complicación de otitis media, meningitis y neumonías.
La artritis séptica por gonococo se puede presentar como monoartritis o poliartritis; son características las lesiones en la piel.
No debe olvidarse la afectación en la infancia, con mayor frecuencia entre los 2 y 6 años, es más frecuente en hombres y afecta fundamentalmente a los miembros inferiores, especialmente la rodilla en los niños y adolescentes, y la cadera en los lactantes.
Ante una posible artritis séptica debemos tener en cuenta6:
- Las artritis de inicio agudo con calor, tumefacción y dolor e impotencia funcional deben ser consideradas como artritis séptica hasta que se demuestre lo contrario, aun en ausencia de fiebre; si la sospecha clínica es alta, se debe tratar como artritis séptica (grado de recomendación B).
- Se debe investigar el líquido sinovial mediante artrocentesis antes de administrar antibióticos. El cultivo del líquido sinovial es positivo en un 60-80% de los casos23 por lo que ni la ausencia de organismos en la tinción de Gram ni un posterior cultivo negativo del líquido sinovial excluyen el diagnóstico de artritis séptica (grado de recomendación B). La warfarina no es una contraindicación para la extracción del líquido sinovial (grado de recomendación C).
- Debemos realizar siempre el estudio del líquido articular y descartar cristales con el microscopio de luz polarizada, hemocultivos, analítica general con hemograma, reactantes de fase aguda (útiles para monitorizar la respuesta al tratamiento), electrolitos, función hepática y renal para detectar daño en otros órganos y porque la función renal puede influir en la elección del antibiótico (grado de recomendación B). Los urinocultivos pueden resultar útiles para descartar posibles focos sépticos.
- Los niveles séricos de ácido úrico no son de valor diagnóstico en la gota aguda o sepsis, ya que ambas pueden coexistir (grado de recomendación B).
Artritis secundaria a traumatismo
Se incluyen las artritis producidas por fracturas, lesiones ligamentosas y meniscales, artrosis y necrosis avascular. Característicamente, causan derrame articular agudo con líquido articular no inflamatorio o hemartros. Puede aparecer edema, eritema y equimosis local.
Otras monoartritis
A continuación se relacionan otras patologías frecuentes que ocasionalmente pueden presentarse como monoartritis.
Osteoartritis. Es la inflamación aguda que se presenta en pacientes con artrosis. La localización más frecuente es la de rodilla. Suele presentarse como signos leves de inflamación articular, y como factor predisponente destaca la sobrecarga articular.
Artritis reumatoide. En un pequeño porcentaje de casos, se presenta como una monoartritis aguda de curso insidioso. Una anamnesis cuidadosa suele descubrir astenia y artralgias o artritis previas que han pasado desapercibidas. Suele evolucionar a la forma clásica de poliartritis crónica, simétrica y erosiva.
Reumatismo palindrómico. Se trata de episodios de monoartritis aguda de inicio súbito, con intenso dolor y eritema; que se autolimitan en horas o pocos días. En los períodos intercrisis el paciente está asintomático. En un 30-40% de los casos evolucionarán a artritis reumatoide.
Artritis reactiva. Es la que aparece después de una infección del tracto genitourinario (Chlamydia trachomatis) o gastrointestinal (Shigella, Salmonella, Campylobacter, Yersinia), tras un período de latencia inferior a 30 días. El microorganismo no suele aislarse en la articulación. Para el diagnóstico se realizan serologías, coprocultivo y estudio de muestras uretrales. Suele afectar a hombres en forma de monoartritis u oligoartritis asimétrica de extremidades inferiores, y puede acompañarse de fiebre, sacroilitis, dedos en salchicha, entesitis. Entre las manifestaciones extraarticulares aparece conjuntivitis, diarrea, úlceras orales y genitales, uretritis o queratodermia blenorrágica.
TRATAMIENTO
Tratamiento general
Se deben aconsejar medidas generales básicas como el reposo articular: manteniendo inmovilizada la articulación en posición funcional durante las fases iniciales, sobre todo si hay signos inflamatorios y dolor. A medida que mejore la sintomatología, se irá disminuyendo el reposo y se iniciará progresivamente el ejercicio para evitar la rigidez articular, la atrofia muscular y la osteoporosis. La movilización debe ser, primero, pasiva y después, activa (grado de recomendación C).
La aplicación de frío local es útil en las fases agudas (grado de recomendación A)9,27.
El tratamiento farmacológico se realiza por vía oral con antiinflamatorios no esteroideos (AINE) a dosis plenas para luego ir reduciéndolas. Todos los AINE son eficaces27, por lo que se debe valorar su perfil de seguridad, teniendo en cuenta sus efectos secundarios gastrointestinales y cardiovasculares.
Nos centraremos principalmente en el tratamiento y seguimiento de las artritis microcristalinas y de las sépticas por ser las más importantes debido, la primera, a su frecuencia y la segunda, a su gravedad.
Tratamiento de la gota
El objetivo en la gota es, en primer lugar, el tratamiento del episodio agudo y, posteriormente, la prevención de nuevos ataques.
Los pacientes con hiperuricemia asintomática no necesitan tratamiento, excepto en situaciones muy concretas.
En la gota influyen los estilos de vida, por lo que es muy importante incidir en ellos.
Se recomienda evitar el sobrepeso, restringir el consumo de carnes rojas y vísceras, aumentar la ingesta hídrica superior a 2 litros diarios, sobre todo en pacientes con urolitiasis, reducir consumo de alcohol a menos de 21 unidades/semana en hombres y 14 unidades/semana en mujeres (grado de recomendación B)12,13,22. Se puede aconsejar evitar dietas hiperproteicas y/o bajas en hidratos de carbono (grado de recomendación C).
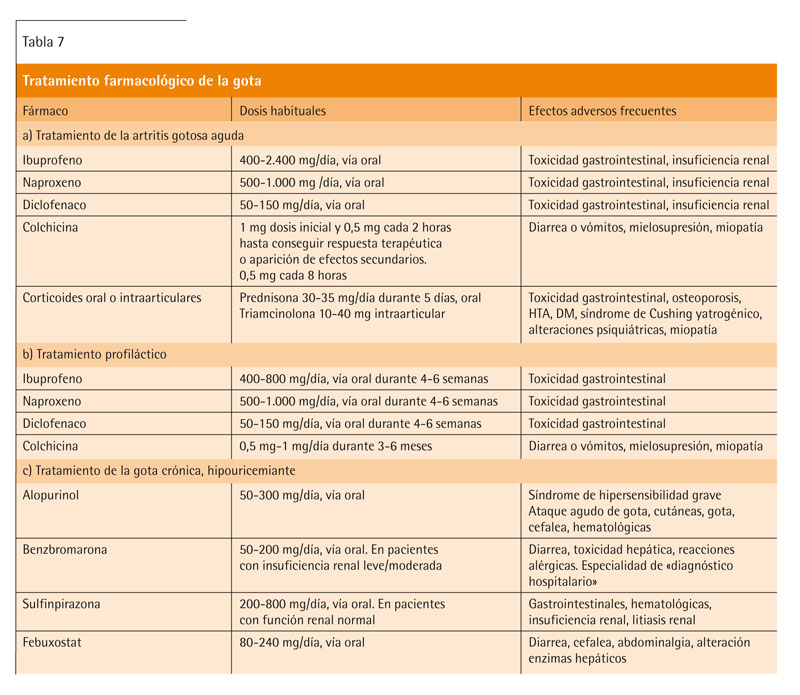
El tratamiento de la gota aguda se realiza con AINE en dosis máximas, de inicio inmediato, durante 1-2 semanas; en ausencia de contraindicaciones son los fármacos de elección. En pacientes con alto riesgo de úlcera péptica, perforación, etc., se aconseja asociar gastroprotección o valorar el uso de inhibidores de la ciclooxigenasa (Coxib) (grado de recomendación A)22. La colchicina es una alternativa efectiva pero el efecto es más tardío y a dosis elevadas presenta toxicidad (grado de recomendación A)9.
Los corticoides orales presentan una eficacia similar a los AINE y son útiles en pacientes con insuficiencia renal crónica o en los cuales esté contraindicado el uso de AINE o colchicina. Presentan una baja incidencia de efectos adversos, utilizados en pautas cortas de 5 o 6 días (grado de recomendación A)9,12,22.
Para evitar recurrencias, utilizamos el tratamiento profiláctico, persistiendo en las medidas educacionales9. En la tabla 7 se establecen algunas consideraciones.
No todos los pacientes con gota deben recibir tratamiento profiláctico porque en muchas ocasiones los riesgos de dicho tratamiento superan los beneficios. Las indicaciones son la existencia de más de dos ataques de gota por año y la presencia de tofos o cambios radiológicos (grado de recomendación B)9,28.
La profilaxis se comienza una vez realizado el tratamiento de la fase aguda y superada dicha fase. Se puede realizar con colchicina en dosis de 0,5 mg/día durante los primeros 3-6 meses del tratamiento con fármacos hipouricemiantes, asociado a éstos (grado de recomendación A) o con AINE, en una única dosis nocturna durante 6 semanas (grado de recomendación C)9,12,29,30.
Se debe ajustar la dosis de colchicina según la función renal, y evitar los AINE en caso de insuficiencia renal crónica12,13.
El tratamiento hipouricemiante se puede realizar con uricosúricos (sulfinpirazona) o inhibidores de la xantinooxidasa (alopurinol). El más comúnmente utilizado es el alopurinol. Los fármacos hipouricemiantes no deben iniciarse durante el ataque agudo de gota, pero si el paciente ya los tomaba no se deben retirar, ni modificar la dosis (grado de recomendación B)22.Se recomienda prescribirlos 1 o 2 semanas después de resuelta la inflamación (grado de recomendación C)22.
Los uricosúricos sólo están indicados con excreción renal de ácido úrico elevada y función renal normal. No deben utilizarse en pacientes con antecedentes de cálculos renales.
El alopurinol se suele iniciar en dosis de 50-100 mg/día, incrementando 50-100 mg/día cada 1-4 semanas hasta reducir los niveles de ácido úrico en sangre por debajo de 6 mg/dl o 300-360 µmol/l y ajustando si es necesario según la función renal (grado de recomendación B)12,13,22.Se pueden prescribir dosis de hasta 900 mg/día para conseguir el objetivo, pero en dosis elevadas hasta un 50% de los pacientes presentarán intolerancia y algunos desarrollarán el síndrome de hipersensibilidad.
En caso de pacientes con insuficiencia renal debemos utilizar inicialmente una dosis baja y si el paciente ya tomaba el fármaco, se debe ajustar la dosis de alopurinol sin sobrepasar la dosis de 300 mg/día30.
Si se realiza tratamiento concomitante de alopurinol y azotioprina o 6-mercaptopurina, se debe reducir la dosis de estos fármacos al menos un 50%.
Recientemente se ha aprobado en Europa y Estados Unidos el uso de un nuevo fármaco, el febuxostat31, 32, un inhibidor de la xantinooxidasa, como segunda elección en pacientes con hipersensibilidad o intolerancia a alopurinol, cuando éste haya fracasado, en la insuficiencia renal grave, en pacientes con incapacidad para hidratarse o que presentan sobreproducción de ácido úrico13.
Tratamiento de la artritis séptica
El tratamiento de la artritis séptica es hospitalario, mediante drenaje de la articulación, antibioticoterapia sistémica, inmovilización y rehabilitación.
El tratamiento antibiótico será inicialmente empírico, y en la elección del antibiótico hay que considerar que el microorganismo más frecuente es el Staphylococcus aureus. La elección del antibiótico dependerá de la edad del paciente, de los factores de riesgo asociados y del resultado de la tinción de Gram.
No hay estudios que determinen la duración óptima del tratamiento intravenoso o de la antibioticoterapia oral. Convencionalmente, se administra por vía intravenosa durante un máximo de 2 semanas o hasta que aparezcan signos de mejora, y posteriormente por vía oral durante 4 semanas23.
Los síntomas, signos y respuestas de fase aguda son todos útiles en la orientación de la decisión de suspender los antibióticos (grado de recomendación C)6.
SEGUIMIENTO
En muchas ocasiones, el seguimiento se hará conjuntamente entre AP y reumatología y traumatología.
En los pacientes con gota, el objetivo del tratamiento hipouricemiante es conseguir niveles de ácido úrico en plasma < 6 mg/dl (grado de recomendación C); a partir de este nivel los cristales de UMS cristalizan9,13.
Se aconseja al menos una revisión anual, con analítica que incluya los niveles de ácido úrico y la función renal. También es necesario controlar los factores de riesgo cardiovascular, el cumplimiento de las medidas higiénico-dietéticas y el uso correcto de la medicación. El incumplimiento terapéutico en el primer año de tratamiento se ha cifrado en el 50%33. Algunos autores recomiendan incluir la valoración de los niveles de ácido úrico en los exámenes habituales de salud que se realizan para el manejo de enfermedades como la diabetes, el síndrome metabólico, la insuficiencia renal crónica, etc.15
En los pacientes con gota que toman un inhibidor de la xantina oxidasa deben monitorizarse los niveles séricos de ácido úrico al menos una vez durante los primeros 6 meses de tratamiento.
En aquellos con tratamiento profiláctico a largo plazo con colchicina e insuficiencia renal grave se les debe realizar un recuento sanguíneo completo y de la creatina quinasa al menos una vez cada 6 meses.
En la artritis séptica es importante el seguimiento posterior para evaluar las posibles secuelas, que dependen del momento del diagnóstico y del drenaje de la articulación. Hay que tratar de conservar la anatomía de la articulación y su función y evitar los acortamientos y la inestabilidad articulares que pueden producirse.
DERIVACIÓN
El paciente debe ser derivado de forma urgente ante la sospecha de artritis séptica o si existe afectación del estado general, fiebre, alteraciones importantes del hemograma o de otros órganos, y en presencia de líquido sinovial hemático o de un gran derrame articular (precisará artrocentesis y estudio del líquido sinovial).
Ante la sospecha de un tumor óseo, es necesaria una valoración por traumatología en un tiempo inferior a una semana6.
En el caso de las poliartritis (artritis reumatoide o espondiloartropatías), se recomienda derivar de forma programada para completar el estudio con una demora inferior a las 6 semanas34. Se derivará al reumatólogo para completar o confirmar el diagnóstico y para tratamiento específico (diagnóstico incierto, manejo dificultoso, síntomas incontrolables, deformidad o incapacidad importante y aparición de complicaciones).
Los pacientes con gota tofácea crónica, refractarios al tratamiento o que precisen tratamientos alternativos, deben ser remitidos a reumatología.
RESUMEN
Lamonoartritis se define como la presencia de signos inflamatorios (presencia de calor, dolor, tumefacción, rubor e impotencia funcional a nivel articular) en una sola articulación. Las causas más frecuentes de monoartritis son las artritis por microcristales y la artritis séptica. Por su gravedad, la artritis séptica requiere diagnóstico y tratamiento precoces.
El diagnóstico se basará en una anamnesis y exploración exhaustivas, una adecuada elección de las pruebas complementarias y una correcta interpretación de los resultados, lo que permitirá detectar si se trata de una verdadera monoartritis o de procesos articulares que puedan simular una monoartritis.
El tratamiento general se basa en medidas generales como el reposo articular en la fase aguda y el uso de AINE en dosis plenas durante períodos cortos. El tratamiento siempre se debe individualizar según la etiopatogenia de la monoartritis.
LECTURAS RECOMENDADAS
Lingling MA, Cranney A, Jayna M. Acute monoarthritis: What is the cause of my patient’s painful swollen joint? CMAJ. 2009;180(1):59-65.
Revisión reciente sobre las principales causas de monoartritis.
Baker JF, Schumacher HR. Update on gout and hyperuricemia. J Clin Pract. 2010;64(3):371-7.
Revisión reciente, sencilla y de fácil lectura, sobre el diagnóstico y manejo de la gota.
Saag KG, Choi H. Epidemiology, risk factors, and lifestyle modifications for gout. Arthritis Res Ther. 2006;8(Suppl 1):S2.
Lectura interesante desde la atención primaria que incide en los factores de riesgo de gota, y en cómo afectan a ésta los estilos de vida y la efectividad de las intervenciones para modificar dichos estilos.
BIBLIOGRAFÍA
- Battle-Gualda E, Jovani V, Ivorra J, Pascual E. Las enfermedades reumáticas del aparato locomotor en España. Magnitud y recursos humanos especializados. Rev Esp Reumatol. 1998;25:91-105.
- Paulino J, Pinedo A, Wong C, Crespo D. Estudio general de la frecuencia de las enfermedades reumáticas en una población determinada con fines epidemiológicos. Rev Esp Reumatol. 1982;9:1-8.
- Towheed TE, Hochberg MC. Acute monoarthritis: a practical approach to assessment and treatment. Am Fam Physician. 1996 Nov 15;54(7):2239-43.
- Siva C, Velazquez C, Mody A, Brasington R. Diagnosing acute monoarthritis in adults: a practical approach for the family physician. Am Fam Physician. 2003;68(1):83-90.
- Lingling MA, Cranney A, Jayna M. Acute monoarthritis: What is the cause of my patient’s painful swollen joint? CMAJ. 2009;180(1):59-65.
- Coakley G, Mathews C, Field M, Jones A, Kingsley G, Walker D, et al. BSR & BHPR, BOA, RCGP and BSAC guidelines for management of the hot swollen joint in adults. Society for Rheumatology Standards, Guidelines and Audit Working Group. Rheumatology. 2006;45:1039-41.
- Gelado MJ, León A, Montesinos E, Pie M, Rodríguez M. Abordaje del paciente con poliartritis en atención primaria. Postgrad Med. (ed. española). 2003;9(4):83-95.
- Fonollosa V, Labrador M, Vilardel M. Anticuerpos antinucleares en la práctica clínica. FMC. 2002;9:711-8.
- Underwood M. Diagnosis and management of gout. BMJ. 2006;332: 1315-19.
- Wallace SL, Robinson H, Masi AT, Decker JL, McCarty DJ, Yu TF. Preliminary criteria for the classification of the acute arthritis of primary gout. Arthritis Rheum.1977;20:895-900.
- Weaver AL. Epidemiology of gout. Cleve Clin J Med. 2008;75(suppl 5): S9-S12.
- Terkeltaug R, Zelman D, Scavulli F, Perez-Ruiz F, Lioté F. Gout Study Group: Update on hyperuricemia and gout. Joint Boin Spine. 2009;76: 444-6.
- Terkeltaub R. Gout. Novel therapies for treatment of gout and hiperuricemia. Review. Arthritis Res Ther. 2009;11:236.
- Saag KG, Choi H. Epidemiology, risk factors, and lifestyle modifications for gout. Arthritis Res Ther.2006;8(Suppl 1):S2.
- Choi HK, Ford ES, Li C, et al. Prevalence of the metabolic syndrome in patients with Gout: the Third National Health and Nutrition Examination Survey. Arthritis Rheum. 2007;57:109-15.
- Choi HK, Atkinson K, Karlson EW, et al. Obesity, weight change, hypertension, diuretic use, and risk of gout in men: the health professionals follow up study. Arch Intern Med. 2005;165:742-8.
- Choi HK, Atkinson K, Karlson EW, et al. Alcohol intake and risk of incident gout in men: a prospective study. Lancet. 2004;363:1277-81.
- Choi HK, Atkinson K, Karlson EW, et al. Purine-rich foods, dairy and protein intake, and the risk of gout in men. N Engl J Med. 2004;350:1093-103.
- Schlesinger N. Management of acute and chronic gouty arthritis: present-state-of-the-art. Drugs. 2004;64:2399-416.
- Alonso Ruiz A, Álvaro-García Álvaro JM, Andreu Sánchez JL et al. Manual S.E.R. de las enfermedades reumáticas. 3.ª ed. Madrid: Editorial Médica Panamericana; 2000.
- Rott KT, Agudelo CA. Gout. JAMA. 2003;289:2857-60.
- Jordan KM, Cameron JS, Snaith M, Zhang W, Doherty M, Nuki G, on behalf of the British Society for Rheumatology and British Health Professionals in Rheumatology Standards, Guidelines and audit Group (SGAWG). Rheumatology. 2007;46(8):1372-74.
- Trejo RC. Diagnóstico diferencial de monoartritis. Reumatología. 2005; 21(4):222-5.
- Zhang W, Doherty M, Pascual-Gomez E, et al. EULAR evidence based recommendations for gout. Part I: Diagnosis. Report of a task force of the EULAR Standing Committee For International Clinical Studies Including Therapeutics (ESCISIT). Ann Rhreum Dis. 2006;65:1301-11.
- Lin KC, Lin HY, Chou P. The interaction between uric acid level and other risk factors on the development of gout among asymptomatic hyperuricemic men in a prospective study. J Rheumatol. 2000 Jun;27(6):1501-5.
- Goldenberg D. Septic arthritis. Lancet. 1998;351:197-202.
- Sutaria S, Katbamna R, Underwood M. Effectiveness of interventions for the treatment of acute and prevention of recurrent gout: a systematic review. Rheumatology Oxford). 2006 Nov;45(11):1422-31.
- Mikuls TR, MacLean CH, Olivieri J, Patino F, Allison JJ, Farrar JT, et al. Quality of care indicators for gout management. Arthritis Rheum.2004; 50:937-43.
- Borstad GC, Bryant LR, Abel MP, Scroggie DA, Harris MD, Alloway JA. Colchicine for prophylaxis of acute flares when initiating allopurinol for chronic gouty arthritis. J Rheumatol. 2004;31:2429-32.
- Zhang W, Doherty M, Bardin T, et al. EULAR evidence based recommendations for gout. Part II: Management. Report of a task force of the EULAR Standing Committee For International Clinical Studies Including Therapeutics (ESCISIT). Ann Rhreum Dis. 2006;65:1312-24.
- Schumacher HR, Becker MA, Wortmann RL, et al. Effects of febuxostat versus allopurinol and placebo in reducing serum urate in subjects with hyperuricemia and gout: a 28-week, phase III, randomized, double-blind, parallel-group trial. Arthritis Rheum. 2008;59:1540-8.
- Wortmann RL. Recent advances in the management of gout and hyperuricemia. Curr Opin Rheumatol. 2005;17:319-24.
- Riedel AA, Nelson M, Joseph-Ridge N, Wallace K, MacDonald P, Becker M. Compliance with allopurinol therapy among managed care enrollees with gout: a retrospective analysis of administrative claims. J Rheumatol. 2004;31:1575-81.
- Pie M, Gelado MJ. A propósito de un caso de artritis reumatoide. AMF. 2007;3(3):158-65.
CUADERNO DEL MÉDICO DE FAMILIA