Puntos clave
- La frecuencia de onicomicosis aumenta con la edad.
- Los dermatofitos destruyen lentamente la queratina de la uña y provocan la destrucción ungueal.
- El diagnóstico clínico no es suficiente y se recomienda realizar siempre un cultivo.
- Las muestras deben tomarse antes de empezar el tratamiento antifúngico o tras varias semanas desde su suspensión.
- El cultivo es la técnica diagnóstica de elección; se puede reducir la tasa de falsos negativos con una correcta toma de la muestra.
- La confirmación de laboratorio del diagnóstico clínico debe obtenerse antes de iniciar el tratamiento.
- La infección por dermatofitos está casi siempre precedida por el pie de atleta.
- T. rubrum es el patógeno dermatofito más frecuente de las uñas.
- Diversas especies de Candida pueden causar infección ungueal.
- Un ejemplo habitual de mala práctica es establecer el diagnóstico de onicomicosis exclusivamente en función del aspecto clínico.
- Es recomendable realizar pruebas de función hepática antes del tratamiento sistémico.
- El tratamiento sistémico será preciso en los casos de afectación de la matriz ungueal, > 50% de la lámina ungueal y cuando falla el tratamiento tópico.
- La terapia combinada consigue tasas de curación mayores y acorta el tratamiento.
- La curación micológica se consigue antes que la clínica.
- El tratamiento exige paciencia tanto por parte del médico como del paciente, ya que suele ser prolongado y con frecuentes recaídas.
Introducción
Aproximadamente, el equivalente a un día al año de las consultas programadas en Atención Primaria (unas 35-40 visitas) se dedican por completo a un problema ungueal, y unas 30 visitas/año tienen como causa la onicomicosis (infecciones de la lámina ungueal por elementos micóticos).
La onicomicosis es una infección crónica relativamente común y una causa frecuente de deformidad ungueal que no suele producir síntomas a no ser que esté en fases avanzadas.
La consulta por alteraciones cosméticas de las uñas, deformaciones, modificaciones del color o cualquier otra alteración, tiene una importancia mecánica y estética para el paciente. La mayoría de las veces, acude con la esperanza de recibir una solución rápida para su problema ungueal, sin querer recurrir a más análisis. Sin embargo, esto no siempre es posible y en ocasiones se requieren ciertas técnicas para su diagnóstico.
Epidemiología
Según las áreas geográficas, la onicomicosis representa el 15-40% de la patología ungueal. Se estima que afecta al 10% de la población general. Su prevalencia aumenta con la edad, ya que a medida que una persona es más longeva el crecimiento de las uñas es más lento y favorece la infección, lo que justifica una mayor incidencia; en cambio, en la infancia el crecimiento de la lámina ungueal es más rápido, el tamaño de las uñas es menor y se producen menos traumatismos a nivel local. Se estima un 0,44% en la infancia y sobre un 20% entre la cuarta y la sexta décadas de la vida1.
Etiopatogenia2
Dermatofitos
Son los patógenos más frecuentes: 75% en las uñas de los pies, 20% en las uñas de las manos.
Agentes causales: Trichophyton rubrum (85% de los casos), Trychophyton mentagrophytes (12%), Epidermophyton floccosum (3%).
Pueden invadir tejidos queratinizados (piel, pelo, uñas), y su forma de transmisión suele ser exógena, a partir de piel adyacente infectada (pie de atleta), favorecida por condiciones ambientales (calor y humedad), uso de calzado estrecho que produce traumatismos ungueales repetidos e impide la evaporación del sudor, presencia de enfermedad vascular periférica y depresión de inmunidad celular.
Levaduras
Predomina en mujeres adultas. Afecta con mayor frecuencia a las manos (60%).
Agentes causales: Candida albicans (70%) (figuras 1 y 2), Candida tropicalis, Candida parapsilosis (figura 3).
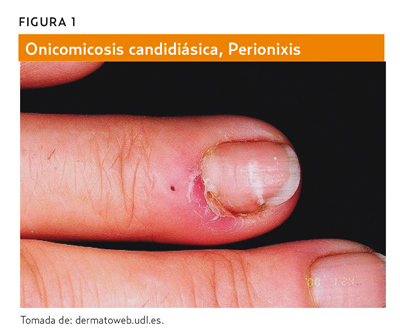
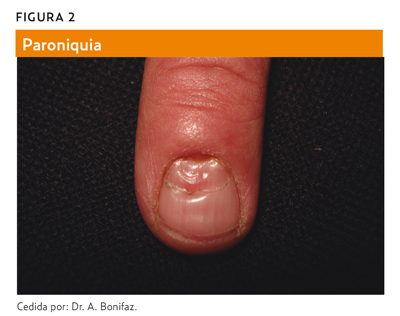
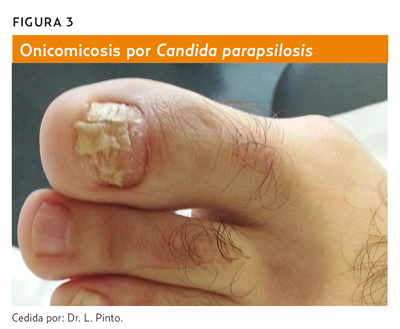
Las infecciones más habituales son las candidiasis ungueales (proximal y distal), favorecidas por: traumatismos mecánicos o químicos en el borde ungueal, maceración, hipersudoración, oclusión, contacto habitual con agua, distrofias ungueales previas, enfermedades endocrinas, malnutrición, alteraciones circulatorias periféricas o estados de inmunodeficiencia.
No dermatofitos: oportunistas
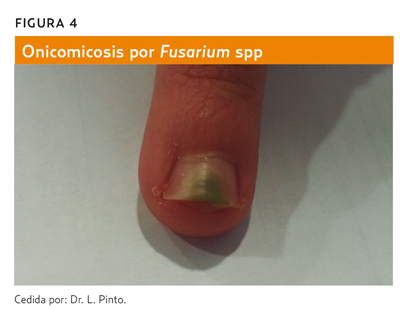 Grupo heterogéneo de contaminantes saprófitos oportunistas. Representan el 5-15% de las onicomicosis (en aumento), predomina en pacientes mayores de 60 años. Afecta sobre todo al primer dedo del pie. No tienen acción queratolítica, invaden sobre todo uñas con lesiones previas.
Grupo heterogéneo de contaminantes saprófitos oportunistas. Representan el 5-15% de las onicomicosis (en aumento), predomina en pacientes mayores de 60 años. Afecta sobre todo al primer dedo del pie. No tienen acción queratolítica, invaden sobre todo uñas con lesiones previas.
Agentes causales: Scopulariopsis brevicaulis, Aspergillus niger, Scytalidium dimidiatum, Scytalidium Hyalinum, Fusarium spp (figura 4).
Favorecida por: distrofias ungueales tipo onicogrifosis, dedos superpuestos, enfermedad vascular periférica.
Factores de riesgo
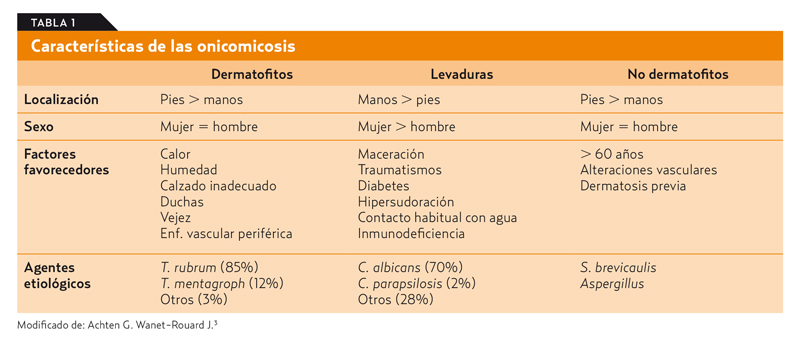
En la tabla 13 se detallan los factores favorecedores de cada tipo de patógeno. Se debe tener en cuenta especialmente4:
- Son factores favorecedores: el calor, la humedad, el calzado inadecuado, la diabetes, la mala circulación periférica y la infección por el virus de la inmunodeficiencia humana (VIH), así como otras formas de inmunosupresión.
- El contacto mantenido con el agua deteriora la lámina ungueal y la cutícula, lo que favorece la aparición de infecciones.
- Las labores domésticas son especialmente agresivas para las uñas. Es importante eliminar la suciedad que se acumula bajo el borde libre de las uñas.
- El recorte exagerado de la cutícula en una manicura agresiva favorece la apertura del espacio entre la lámina ungueal y el repliegue ungueal y ello aumenta la posibilidad de contraer infecciones.
- No es conveniente el uso de prótesis ungueales ornamentales.
- No lesionar o eliminar la cutícula, ya que es su protector natural.
Anamnesis
Se debe realizar una completa historia clínica, poniendo especial atención al tiempo y las circunstancias de aparición, la duración de los síntomas, la morfología de las uñas, los factores predisponentes, etc.5
Clínica
La onicomicosis es una patología infecciosa crónica de lenta evolución producida por hongos. La ausencia de dolor en la mayor parte de los casos y la lenta evolución, así como la consideración generalizada de ser un problema estético, serán las causas fundamentales para el retraso del consejo médico.
Normalmente, los signos clínicos comienzan con la afección parcial de la uña (cambios en la morfología que confieren un aspecto leñoso, variaciones de color hacia tonos amarillentos o parduzcos, aumento de grosor, mayor fragilidad, etc.), pero con el tiempo la infección se va extendiendo hasta provocar la destrucción total de la uña o distrofia ungueal, debido a la afección de la matriz.
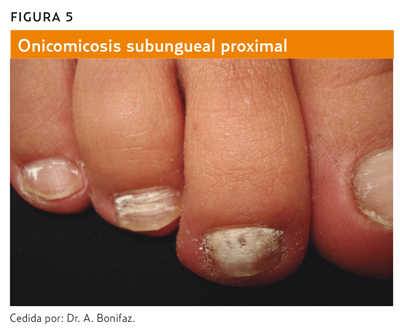
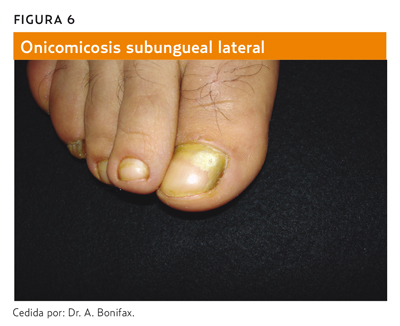
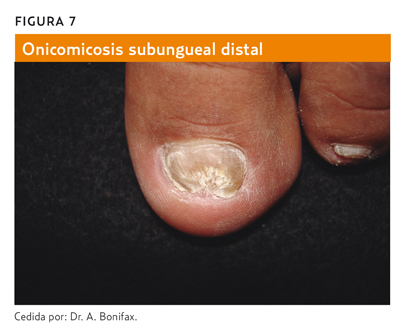
Las formas clínicas de las onicomicosis dependen de la zona afectada y no del agente orgánico que las produce, distinguiéndose cinco tipos y algunas formas especiales5:
- Onicomicosis proximal subungueal (figura 5): sobre todo en las uñas de los pies, con origen en el pliegue ungueal proximal, y posteriormente extensión a la superficie de la uña o por debajo de la lámina.
- Onicomicosis distal y lateral (figuras 6 y 7): es la más común. Afecta con más frecuencia a los pies. El hongo invade el lecho de la uña y penetra en los márgenes distales o laterales.
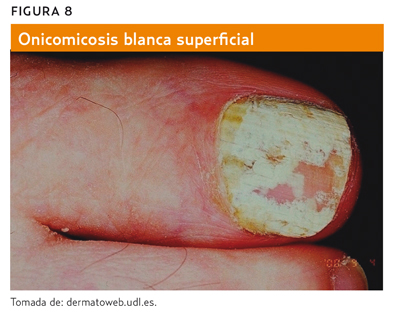
- Onicomicosis blanca superficial (figura 8): comienza en la superficie de la uña y se extiende a las capas más profundas. Presenta lesiones blancas en la superficie de la uña.
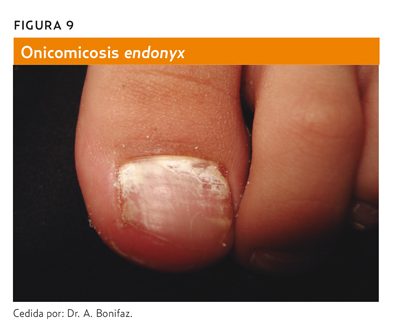
- Onicomicosis endonyx (figura 9): en vez de invadir el lecho a través del margen de la placa, penetra inmediatamente a través de la queratina de la lámina.
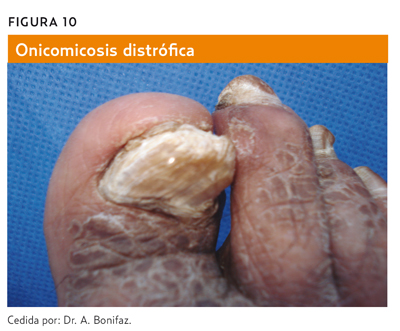
- Onicomicosis distrófica total (figura 10): cualquiera de las anteriores puede progresar a una uña completamente destruida.
 Exploración física
Exploración física
Deben explorarse cuidadosamente las uñas y los pies en busca de otros signos de micosis cutánea a la que suelen estar asociadas frecuentemente. Lo habitual es que la infección se inicie en la parte inferior de la uña, en su borde distal o en los laterales, y avance hacia la región proximal. Suele originarse con un engrosamiento de la uña, hiperqueratosis subungueal, despegamiento, surcos, astillamiento, fragmentación, cambios de coloración (amarillenta, verde, marrón, negra o blanca) y a veces desprendimiento de la lámina ungueal (tabla 2). También se han de buscar otras posibles alteraciones, como piqueteado, descamación, presencia de olor, etc.
Diagnóstico
Aunque el diagnóstico se puede establecer con un alto grado de sospecha por la semiología clínica para cada cuadro topográfico, no suele ser suficiente y se recomienda realizar un cultivo siempre que sea posible.
Técnicas complementarias
En pacientes con hallazgos patológicos en la exploración física hay que realizar pruebas diagnósticas de laboratorio para evaluar el tratamiento.
La toma de la muestra varía según las características de la lesión y la forma clínica. La muestra debe tomarse dela zona más cercana a la piel sana, ya que es el lugar donde se encuentran más viables los hongos. Se pueden utilizar escalpelos, pinzas, tijeras o pequeñas curetas para la obtención del material subungueal (tablas 3 y 4).


El material obtenido se deposita en un bote estéril sin que se tenga que añadir ninguna otra sustancia y se mantiene a temperatura ambiente. Los hongos permanecen viables en las muestras del raspado ungueal durante varios meses.
Es muy importante que las muestras sean suficientes para ser valorables. Se envían al laboratorio donde se realiza un examen microscópico en fresco con una solución de hidróxido potásico (KOH) al 5-40% y un cultivo en un medio selectivo para hongos. Los medios de cultivo se incuban durante 3 semanas y si durante este período no se observa crecimiento fúngico el dictamen se da como negativo (tabla 5).

Al producirse una tasa de errores considerable, se podría llegar a complementar la exploración con exámenes histológicos e inmunohistológicos para confirmar los resultados cuando la sospecha clínica es muy alta y los resultados son negativos.
El porcentaje de falsos negativos suele ser muy alto debido a que:
- Es difícil de realizar la toma de muestra.
- No es raro encontrar el examen en fresco con KOH negativo y el cultivo positivo o viceversa (se considera que ocurre hasta en un 19% en los pies y un 11% en las manos).
- Al valorar los resultados existen importantes problemas para definir si un cultivo es realmente positivo o es un contaminante, sobre todo en el caso de los mohos que son habituales oportunistas.
- La confirmación de laboratorio del diagnóstico clínico debe obtenerse antes de iniciar el tratamiento.
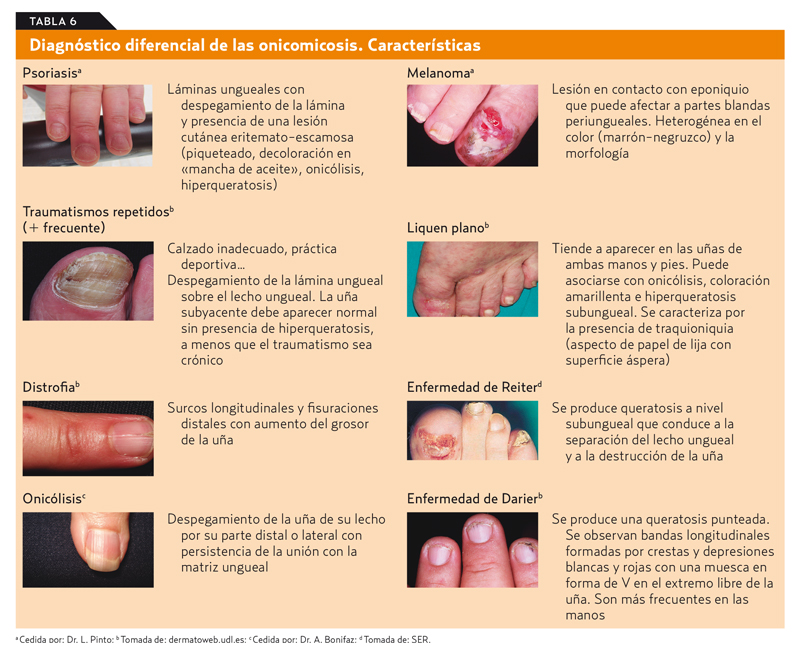
Diagnóstico diferencial6
La problemática fundamental en el diagnóstico diferencial la constituyen las distintas variedades de distrofias ungueales como las que se describen en la tabla 6.
Pronóstico
La onicomicosis, en muchos casos, se acompaña de pie de atleta y ambos constituyen el reservorio del hongo y la puerta de entrada para el desarrollo de celulitis de repetición en las extremidades inferiores, sobre todo en pacientes diabéticos. En este grupo de pacientes, además, al generar soluciones de continuidad en la piel, pueden ser el comienzo de la formación de pie diabético.
La onicomicosis subungueal proximal y la blanca superficial son marcadores de inmunodeficiencia. Las onicomicosis por mohos no dermatofitos, que son hongos saprófitos, pueden ser de gran importancia en pacientes inmunodeprimidos, ya que son el origen de micosis diseminadas de muy difícil tratamiento4.
Comorbilidades7
- Onicomicosis y diabetes: distintos autores coinciden en que la onicomicosis no tiene mayor prevalencia en pacientes diabéticos, salvo las causadas por Candida ungueal. Sin embargo, sí parece repercutir de forma más grave, ya que el engrosamiento ungueal podría dar lugar a necrosis del lecho ungueal o a heridas en la piel adyacente de los dedos, que, inadvertidos por la neuropatía periférica, facilitarían la sobreinfección bacteriana.
- Onicomicosis y sida: la inmunodepresión es un factor de riesgo para la colonización por hongos que facilita la afección fundamentalmente proximal, extensa y refractaria al tratamiento a medida que los CD4 disminuyen.
- Onicomicosis y niños: la onicomicosis es una patología cuya incidencia aumenta con la edad, por lo que es mucho menos frecuente en los niños que en los adultos. Las razones de esta baja prevalencia no son claras, proponiéndose la diferencia anatómica de las uñas, la ausencia de factores predisponentes o la mayor velocidad de crecimiento de la uña como las más probables.
- Onicomicosis en los atletas: aspectos específicos del atletismo conducen a una mayor prevalencia de la onicomicosis en atletas, tales como traumatismos de repetición, infección previa por tinea pedis, y aumento de la sudoración y de la exposición a dermatofitos infecciosos. En un estudio realizado en Islandia se observó un aumento tres veces superior en la aparición de onicomicosis en nadadores (23%) en comparación con la población general.
- Genética: algunos estudios recientes sugieren una base genética para la susceptibilidad a la onicomicosis. Varios estudios han comunicado la existencia de un patrón de herencia autosómica dominante asociada con Trichophyton rubrum, destacando el aumento del riesgo de contraer la infección en sujetos en los que al menos uno de los padres tenía onicomicosis.
Tratamiento8,9
 El tratamiento está justificado por la falta de curación y la morbilidad acompañante. El de la onicomicosis ofrece varias dificultades que vienen determinadas por los siguientes factores:
El tratamiento está justificado por la falta de curación y la morbilidad acompañante. El de la onicomicosis ofrece varias dificultades que vienen determinadas por los siguientes factores:
- Diversidad etiológica.
- Grado de invasión de la lámina ungueal.
- Selección del fármaco adecuado.
El objetivo ha de fijarse en la máxima reducción posible de la duración del tratamiento, pero manteniendo una alta tasa de curación y la posibilidad de elección entre tratamiento tópico o sistémico en función de las condiciones del paciente (efectos secundarios, interacciones, toxicidad, etc.). Es fundamental el cumplimiento del tratamiento. También debe considerarse la valoración económica de todas las posibilidades terapéuticas (tabla 7).10
La pauta de tratamiento y la forma de administración dependerán de la dinámica del fármaco seleccionado en cuanto a la facilidad y rapidez en alcanzar niveles terapéuticos eficaces y de su carácter fungistático o fungicida. En el caso del tratamiento tópico, también deben considerarse las características del vehículo. Desgraciadamente, no se dispone de pruebas rutinarias comparables a los antibiogramas para los distintos agentes micóticos.
Los grupos de antimicóticos a considerar en el tratamiento de la onicomicosis se describen en la tabla 8.
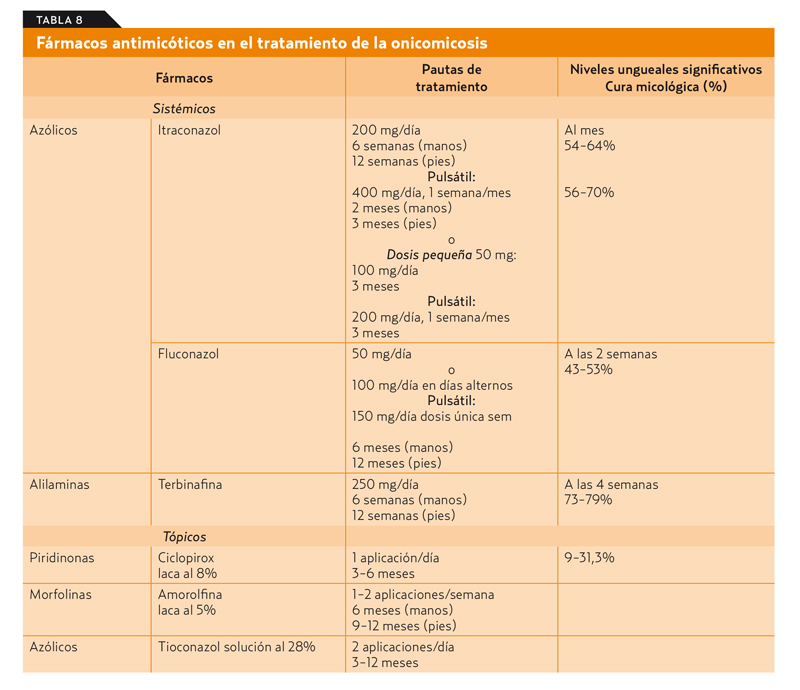
Antifúngicos sistémicos
Es recomendable la realización de pruebas de función hepática antes del tratamiento sistémico.
Los antifúngicos azólicos tienen alta afinidad por la queratina.
Aunque no es de primera elección por su baja tasa de curación y porque precisa de tratamientos más largos, el fluconazol es un fungistático que estaría indicado para el tratamiento de las onicomicosis por dermatofitos y cándidas. Se elimina preferentemente por vía renal (90%). Se ha de tener precaución en enfermos renales, hepatopatías y enfermedades cardíacas. Interacciona con anticoagulantes, sulfonilureas, hidroclorotiazida y fenitoína, entre otros. Categoría de la Food and Drug Administration (FDA): C en embarazo y lactancia.
El itraconazol es uno de los fármacos que reúne las características idóneas para el tratamiento de las onicomicosis ya que presenta una buena actividad antifúngica y cubre el espectro completo de posibles agentes etiológicos, aunque no parece ser muy efectivo frente a Hendersonula toruloidea. De elección frente a cándidas y mohos. Puede utilizarse en terapia continua o pulsátil. Está contraindicado en la insuficiencia cardíaca congestiva (ICC) y no recomendado en la hepatopatía grave. Contraindicado su uso asociado, entre otros, a simvastatina, lovastatina, cisaprida, midazolam, tacrolimus y algunos hipoglucemiantes. Categoría de la FDA: C en embarazo y lactancia.
La terbinafina destaca por ser un fármaco fungicida eficaz frente a dermatofitos y tiene una similitud con el itraconazol en cuanto a la persistencia en la lámina ungueal. Apenas ha desarrollado resistencias. Aunque los efectos secundarios suelen ser leves, se desaconseja en enfermedades hepáticas o renales graves. Se ha de tener precaución en tratamientos concomitantes con antidepresivos tricíclicos, betabloqueadores e inhibidores de la recaptación selectiva de serotonina (IRSS). La asociación con tratamiento tópico mejora notablemente las tasas de respuesta. Categoría de la FDA: B en embarazo y lactancia.
Antifúngicos tópicos
Las opciones de tratamiento tópico de las onicomicosis son actualmente reducidas y los resultados son eficaces en muy pocos casos y dependerán del grado de afectación de la lámina ungueal estando indicado su uso cuando la lámina está afectada en hasta el 50% y el lecho ungueal preservado, pero aun así pierde mucha efectividad cuando se tienen que tratar más de dos uñas. Se estima que las tasas de curación de la onicomicosis y la recuperación estética con terapias tópicas son inferiores al 10%.
La amorolfina es un antifúngico de amplio espectro con actividad frente a dermatofitos, cándidas y hongos filamentosos. El fabricante contraindica su uso en lactantes, embarazadas y niños.
Ciclopirox es un fungistático de amplio espectro que tiene buena penetración en estructuras queratinizadas. Eficaz frente a dermatofitos, Cándida albicans y algunos hongos filamentosos. El fabricante contraindica su uso en lactantes, embarazadas y menores de 10 años.
El tioconazol actúa como fungistático o fungicida, según su concentración sea baja o elevada, y posee un diferente espectro sobre distintas variedades de hongos.
Los tratamientos con mejores resultados se producen con las terapias combinadas de pautas orales y lacas tópicas.
La avulsión quirúrgica de la lámina ungueal se puede considerar un tratamiento por sí mismo y estaría indicada en aquellos casos en los que no se consiga la resolución de la afección mediante el tratamiento combinado o cuando la onicomicosis coexista con otras afecciones ungueales.
Evolución
La evolución suele ser favorable tras el tratamiento combinado. La valoración clínica final del tratamiento oral debe hacerse a los 6 meses después de acabar el mismo, debido al lento crecimiento de las uñas y siempre que el cultivo y el examen microscópico directo sean negativos.
El tratamiento no siempre es curativo y puede haber recaídas. Muchos pacientes acaban decepcionados y rendidos tras haber recibido tratamientos largos y tediosos.
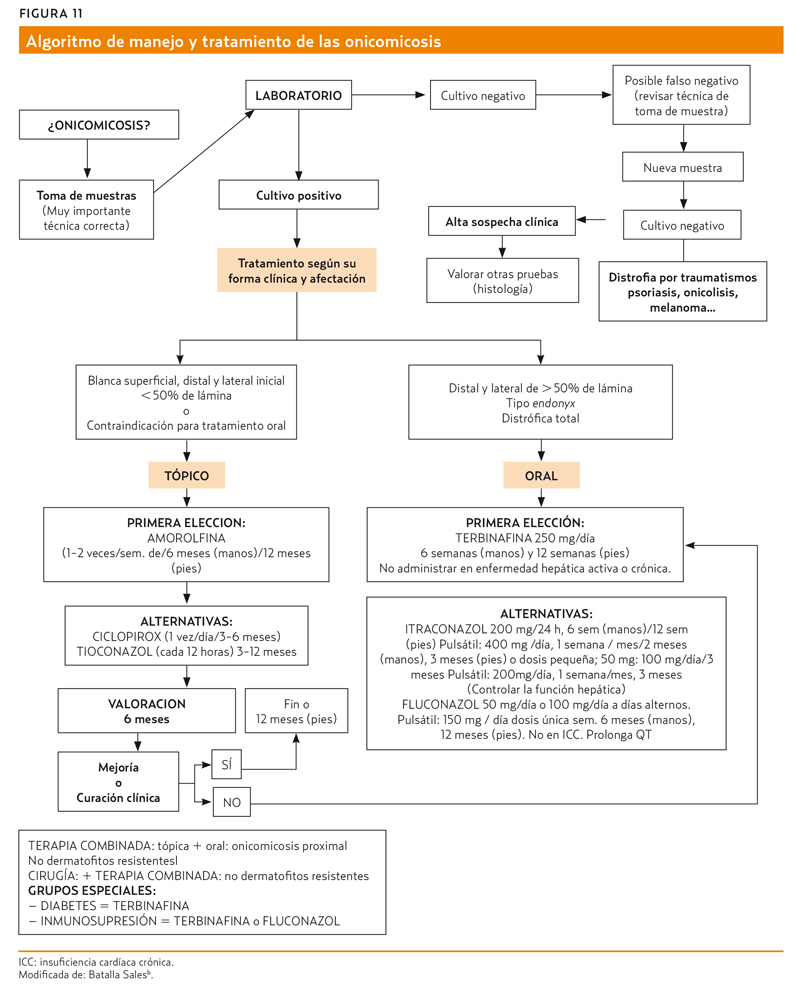
Como resumen y para un seguimiento práctico, se propone el algoritmo y tratamiento de las onicomicosis (figura 11).5
Agradecimientos a:
Grupo de Trabajo de Cirugía Menor y Piel de la SemFYC por su colaboración
Catlab Viladecavalls por su colaboración en temas de laboratorio.
Profesor Alexandro Bonifaz (Head of Mycology Department, Dermatology Service. Hospital General de México Doctor Eduardo Liceaga), por la cesión desinteresada de algunas de las fotos
Dermatoweb.net, por la cesión de algunas de las fotos.
Bibliografía
- Elewski BE. Onychomycosis. Fitzpatrick Journal of clinical Dermatology. Nov/Dec. 1994. pp 48-54.
- Monedero Mira MJ, Batalla Sales M, García Domingo C, Persiva Saura B, Rabanaque Mallen G, Tárrega Porcar Ll. Tratamiento empírico de las infecciones del adulto. FMC. 2016;23(Supl. 2):9-71.
- Achten G, Wanet-Rouard J, Wiame L, Van Hoof F. Les onychomycoses à moisissures. Dermatologica. 1979; 159(Suppl. 1):128-40.
- Larruskain Garmendia J, Idígoras Viedma P, Mendiola Arza J. Onicomicosis: diagnóstico y tratamiento. Inf Ter Sist Nac Salud. 2008;32:83-92.
- Batalla Sales M, Madurell Fernandez J, Rodriguez Panedas N, Rovira España, M.; Servent Batlle, C.; Vera Espallardo, F. Manual de Enfermedades Infecciosas en Atención Primaria. Infecciones Cutáneas. 4.a ed. Barcelona: semFyC Ediciones, 2017. ppl. 229-54.
- Guerra Tapia A, González-Guerra E. Diagnóstico diferencial en onicomicosis I. Monografía. Madrid: Editorial You & Us, 2004.
- Zaballos Diego AM, Garrido Calvo PJ, Pinós Laborda, I, Gil Romea. Onicomicosis. Med Integr. 2000;35:362-71.
- Fernández-Chico N, García-Hernández D, Luelgo-Aguilar J. Estrategias terapéuticas en las onicomicosis. Piel. 2008;23(5):268-72.
- Meseguer-Yebra C, Bordel M, Cardeñoso M. Tratamiento de las onicomicosis. FMC. 2013;20(9):537-46.
- Lecha M, Effendy I, Feuilhade de Chauvin M, Di Chiacchio N, Baran R; Taskforce on onychomycosis education. Treatment options-development of consensus guidelines. J Eur Acad Dermatol Venereol. 2005;19(Suppl 1):25-33.
- Ameen M, Lear JT, Madan V, Mohd Mustapa MF, Richardson M. British Association of Dermatologists’ guidelines for the management of onychomycosis 2014. Br J Dermatol. 2014;171:937-58.
- Del Pozo Losada J, Rodríguez López-Sangil A. Onicomicosis. [Internet.] Revisión 2017. Disponible en: https://www.fisterra.com/guias-clinicas/onicomicosis/



