Puedes ver un resumen gráfico de este artículo en Más que 1.000 palabras: Trastornos de la conducta alimentaria y de la ingestión de alimentos
Introducción
Los trastornos de la conducta o comportamiento alimentario (TCA) constituyen un importante problema de salud por su gravedad y necesidad de un tratamiento especializado y multidisciplinar. Se caracterizan por una alteración persistente en la alimentación o en el comportamiento alimentario, con deterioro significativo de la salud física o del funcionamiento psicosocial de la persona que los padece. La décima revisión del Código Internacional de Enfermedades (CIE-10)1 incluye en los TCA dos síndromes importantes y claramente delimitados, anorexia nerviosa y bulimia nerviosa, y también la anorexia nerviosa atípica, la bulimia nerviosa atípica, la hiperfagia en otras alteraciones psicológicas, los vómitos en otras alteraciones psicológicas, otros trastornos de la conducta alimentaria y el trastorno de la conducta alimentaria sin especificación.
Sin embargo, el capítulo de los TCA y de la ingesta de alimentos de la quinta versión del Diagnostic and Statistical Manual of Mental Disorders (DSM-V)2 ha aumentado e integra las siguientes entidades: anorexia nerviosa, bulimia nerviosa, trastorno por atracones, pica, trastorno por rumiación, trastorno de evitación/restricción de la ingesta de alimentos y otros trastornos de la conducta alimentaria o de la ingesta de alimentos. Los principales TCA son la anorexia nerviosa (AN), la bulimia nerviosa (BN) y el trastorno por atracones (TA), y a ellos nos referiremos fundamentalmente en esta revisión.
Epidemiología
Los TCA representan la tercera causa de enfermedad crónica en adolescentes3. Afectan fundamentalmente al sexo femenino (relación hombre/mujer de 1/9), de manera que alrededor de un 4% de las mujeres jóvenes sufre algún tipo de TCA. Son más frecuentes en personas de clase social media y alta, y el grupo de edad más afectado se sitúa entre los 12 y los 25 años, aunque el grupo de mayor riesgo es el de 13-18 años. La prevalencia de la AN y la BN en España está por debajo del 1%, y sobre el 3% el resto de los TCA4,5.
 Etiopatogenia
Etiopatogenia
Los TCA son entidades complejas y de causa desconocida, aunque se sabe que en su aparición intervienen factores genéticos, biológicos (anomalías en la neurotransmisión cerebral, disfunciones en el eje hipotálamo-hipofisario y gonadal), psicológicos (que actúan como desencadenantes en las personas más vulnerables), familiares (familias conflictivas, desorganizadas, poco cohesionadas, con cambios en los hábitos de alimentación) y socioculturales6,7. Estos últimos, los factores socioculturales, son los más importantes, con una publicidad que sobrevalora los cuerpos delgados y promociona la delgadez como modelo estético corporal y un valor de éxito social.
Los TCA conllevan graves repercusiones para la salud de quienes los sufren. Desde el punto de vista orgánico, todas las alteraciones derivadas de la malnutrición: alteraciones hormonales, amenorrea, osteoporosis, fracturas, anemia, deshidratación, alteraciones electrolíticas (hipocaliemia, hipomagnesemia), renales (disminución del filtrado glomerular, cálculos renales), problemas cardiovasculares (atrofia miocárdica, prolapso mitral, bradicardia, cambios electrocardiográficos...), gastrointestinales (gastroparesia, estreñimiento, dilatación gástrica...), neurológicos (deterioro cognitivo, neuropatía periférica...), dermatológicos (xerosis cutánea, lanugo, alopecia...), musculares y deficiencias vitamínicas, entre otros. Y desde un punto de vista psicológico, se asocian con depresión, ansiedad, obsesividad, aislamiento social y problemas familiares...)4.
En la tabla 1 se muestra la población considerada de riesgo para los TCA8.
Criterios diagnósticos
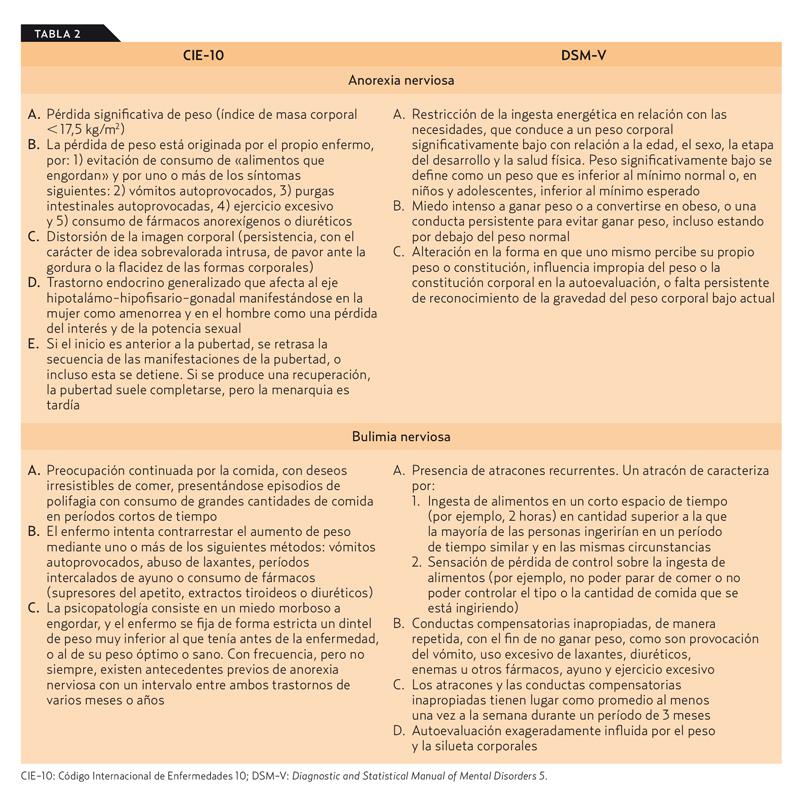
La AN es un trastorno caracterizado por el rechazo a mantener un peso corporal mínimo normal, miedo a ganar peso y una alteración de la percepción en la forma o tamaño del cuerpo. Aparece con mayor frecuencia en chicas adolescentes y mujeres jóvenes, aunque también pueden verse afectados hombres adolescentes y jóvenes, así como niños prepúberes o mujeres maduras hasta la menopausia. La media de edad de aparición está en los 18 años, un 40-50% se recuperan y un 5-10% fallecen por esta enfermedad3.
La BN se caracteriza por episodios repetidos de ingesta excesiva de alimentos y por una preocupación exagerada por el control del peso corporal, lo que lleva al enfermo a adoptar medidas compensatorias extremas. La distribución por edades y sexo es similar a la AN, aunque su edad de presentación es ligeramente más tardía3,9.
Los criterios diagnósticos del CIE-101 y del DSM-V2 para la AN y la BN se muestran en la tabla 2.
El TA se define por la presencia de episodios de sobreingesta como la BN, pero sin conductas compensatorias relacionadas. Es más prevalente que la AN y la BN, y se asocia con numerosos trastornos psiquiátricos y no psiquiátricos. La edad de comienzo se sitúa sobre los 23 años y también es más común en mujeres9,10.
La pica es un TCA poco investigado, de etiopatogenia y prevalencia desconocidas, aunque mayores en la población con discapacidad intelectual o trastornos mentales2,11. Se define por la ingestión permanente, al menos durante un mes, de sustancias no nutritivas y no alimentarias (tierra, tiza, yeso, papel, jabón...), inapropiada al grado de desarrollo del individuo y que no forma parte de una práctica culturalmente aceptada o socialmente normativa. Su diagnóstico requiere una edad mínima de 2 años, a fin de excluir el hábito normal de los niños de llevarse objetos a la boca.
El trastorno por rumiación también es más frecuente en personas con discapacidad intelectual. Su prevalencia y etiopatogenia se desconocen2,11. Se caracteriza por una regurgitación repetida de alimentos durante un período mínimo de un mes, que no puede ser atribuida a un trastorno gastrointestinal asociado ni a otra afección médica, como por ejemplo la presencia de reflujo gastroesofágico o estenosis pilórica. Los pacientes con AN y BN también pueden presentar regurgitación y posteriormente escupir los alimentos como mecanismo para perder las calorías ingeridas. Pero el trastorno por rumiación difiere en su evolución clínica de la AN y la BN, y tampoco hay temor a engordar, ni la autovaloración depende del peso corporal.
El trastorno evitativo/restrictivo de la ingesta de alimentos, de prevalencia desconocida, se observa especialmente en niños y su principal característica diagnóstica es la evitación o restricción en la ingesta de alimentos12.
Los criterios diagnósticos de estos TCA se presentan en la tabla 3.

Diagnóstico
El diagnóstico es eminentemente clínico y requiere el cumplimiento de los criterios CIE-101 y/o DSM-V2 ya descritos. Pero estos trastornos no suelen ser reconocidos como enfermedades por el paciente, y para su diagnóstico se precisan una entrevista clínica, una exploración física y pruebas complementarias, y también diferentes cuestionarios y pruebas psicométricas para poder valorar la salud mental del paciente.
 Entrevista clínica
Entrevista clínica
Una primera cuestión que cabe señalar es la falta de conciencia de enfermedad y la tendencia a la negación del trastorno en estos pacientes4,8. También conviene tener presente que, inicialmente, suelen ser los familiares quienes observan las conductas alimentarias anómalas y quienes deciden consultar con el médico, presionando al paciente para que modifique su conducta, lo que empeora el ambiente familiar y condiciona la entrevista clínica. Otra importante cuestión es tratar de entrevistar al paciente solo, intentando crear un clima de confianza y de respeto para evitar actitudes defensivas. Y solo si se obtiene su consentimiento, se realizará una entrevista conjunta con sus familiares.
La tercera consideración es tratar de aprovechar cualquier consulta como una oportunidad, a veces única, para detectar hábitos de riesgo o la existencia de un posible TCA ya establecido, sobre todo en adolescentes4,8. En las niñas conviene interrogar sobre la edad de la menarquia, la fecha de la última regla y los ciclos menstruales.
La entrevista clínica puede aportar también información sobre la personalidad de los pacientes, que resultará muy útil para identificar un TCA. Por ejemplo, los pacientes con AN suelen ser personas con rasgos perfeccionistas, gran capacidad para el trabajo y el estudio, poco tiempo para el descanso, tendencia a aislarse del mundo que les rodea y pocas habilidades sociales. Sin embargo, en los pacientes con BN suele destacar el descontrol en casi todas las áreas, con conductas de riesgo (sexuales, consumo de tóxicos, robos...), disminución del rendimiento escolar, absentismo laboral, reducción de las horas de sueño y cambios bruscos de humor.
En la tabla 4 se muestran preguntas guía para la realización de la entrevista clínica.
Exploración física
Ha de incluir la obtención del índice de masa corporal y una inspección y exploración por aparatos. Los principales hallazgos que se pueden encontrar se muestran en la tabla 5 y los principales signos y síntomas de alarma en la tabla 6.


Exploraciones complementarias
Las peticiones básicas incluyen un hemograma, bioquímica general, proteínas totales, albúmina, hierro, hormonas tiroideas e iones, así como un electrocardiograma. Un resultado normal no excluye el diagnóstico, aunque los pacientes con AN o BN graves suelen presentar alteraciones analíticas (anemia, leucopenia, trombocitopenia, hipercolesterolemia, hiponatremia, hipokaliemia, alcalosis metabólica, hipocalcemia, etc.) y electrocardiográficas (bradicardia sinusal, disminución de la amplitud del QRS y prolongación del espacio QT).
Diagnóstico diferencial
El diagnóstico diferencial de los TCA implica descartar otras causas de desnutrición, tanto orgánicas (neoplasias, diabetes, hipertiroidismo, enfermedad inflamatoria intestinal, celiaquía) como psiquiátricas (depresión, ansiedad, psicosis y abuso de drogas).
Prevención secundaria
Es recomendable hacer una búsqueda activa de casos en la población de mayor riesgo (v. tabla 1) para poder establecer el diagnóstico y emprender una intervención precoz en las etapas tempranas del trastorno4,8,13. Como ayuda para la detección precoz se han desarrollado cuestionarios14, tanto para la sospecha de un TCA en general (el Eating Attitudes Test y el SCOFF)15-17 como para la sospecha clínica de BN (los test BULIT y BITE)18,19. La positividad en los cuestionarios indica la posible presencia de un TCA y el paciente debería posteriormente ser valorado mediante entrevista clínica semiestructurada, exploración física y pruebas complementarias, para confirmar o descartar el diagnóstico de un TCA.
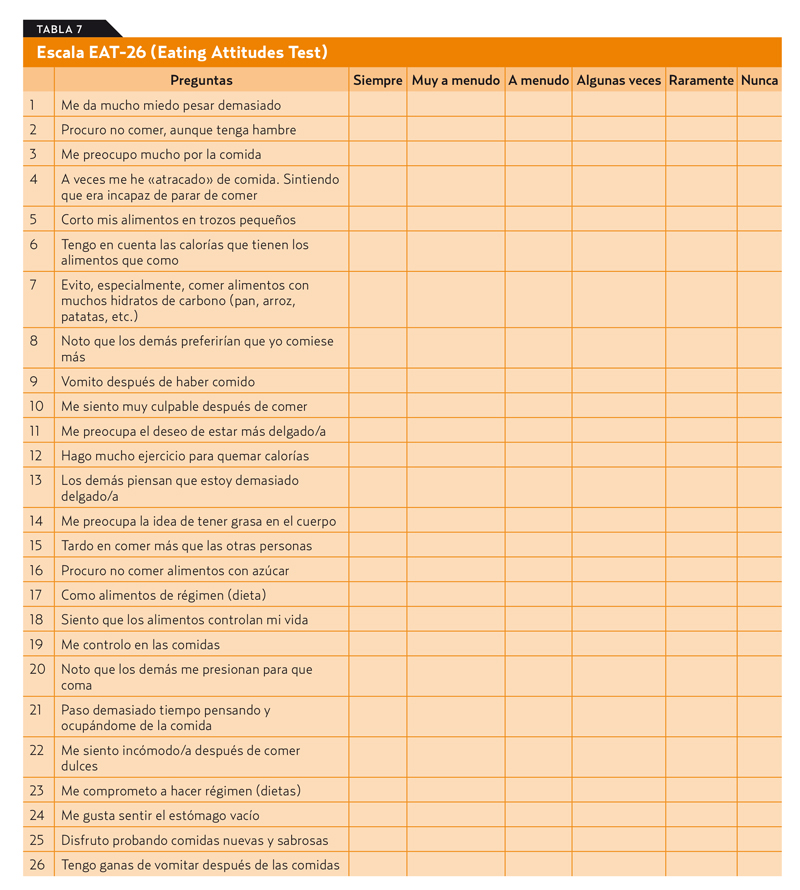
El Eating Attitudes Test (EAT), la escala de actitudes hacia la comida, valora sistemáticamente el comportamiento alimentario y se considera el patrón oro para identificar síntomas y conductas de riesgo de TCA. Su primera versión constaba de 40 preguntas (EAT-40). Posteriormente se simplificó a 26 preguntas (EAT-26)15, siendo esta versión más práctica y fácil de utilizar y con una mayor aceptación. Las preguntas se agrupan en tres dominios o subescalas: a) dieta, b) bulimia y c) la preocupación por comer y su control (tabla 7). Se evalúa cada pregunta con una escala tipo Likert y su rango de puntuación va de 0 a 78 puntos. Ha sido validado en población española20 y una puntuación > 20 puntos identifica a adolescentes o adultos en riesgo13,21. También existe una versión infantil (ChEAT).
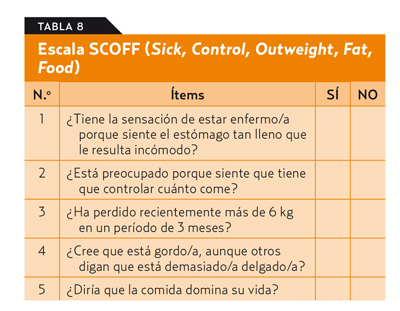 Otro cuestionario útil en la detección del TCA en Atención Primaria es el SCOFF (Sick, Control, Outweight, Fat, Food)17, que consta de cinco preguntas que valoran síntomas relacionados con la conducta alimentaria en los últimos 3 meses (tabla 8). Es sencillo y de fácil aplicación (oral o escrita) y cada respuesta afirmativa otorga un punto. Una puntuación ≥2 indica un probable TCA22.
Otro cuestionario útil en la detección del TCA en Atención Primaria es el SCOFF (Sick, Control, Outweight, Fat, Food)17, que consta de cinco preguntas que valoran síntomas relacionados con la conducta alimentaria en los últimos 3 meses (tabla 8). Es sencillo y de fácil aplicación (oral o escrita) y cada respuesta afirmativa otorga un punto. Una puntuación ≥2 indica un probable TCA22.
El BULIT (Bulimia Test) es un cuestionario que identifica sintomatología y factores de riesgo de bulimia18. Consta de 32 preguntas, cada una puntúa de 1 a 5 y la puntuación total oscila entre 32 y 160. Tiene, además, cuatro preguntas informativas sobre abuso de laxantes, diuréticos y, en mujeres, sobre el ciclo menstrual, que no cuentan para la puntuación final. Ha sido validada en español23. Con un punto de corte >88 presenta una sensibilidad de un 90% y una especificidad del 100%23.
El BITE (Bulimic Investigatory Test, Edinburgh) es otro test utilizado para detectar a individuos con posible BN24. Consta de 33 ítems con 30 preguntas para contestar sí o no y ha sido validado en español25. Una puntuación <10 indica ausencia de síntomas de BN; entre 10-20, posible presencia de BN, y > 20 indica presencia de síntomas relacionados con BN. Las otras tres preguntas permiten evaluar el índice de gravedad (tabla 9).

Tratamiento
El tratamiento de los TCA incluye abordajes psicofarmacológicos y psicoterapéuticos encaminados a restaurar un estado normal de nutrición, normalizar los hábitos alimentarios, resolver las alteraciones somáticas presentes y tratar la comorbilidad psiquiátrica, si la hubiere.
Anorexia nerviosa
El tratamiento de la AN conlleva rehabilitación nutricional y psicoterapia26, aunque los pacientes que no ganan peso, a pesar de estos tratamientos, son candidatos a tratamiento farmacológico27. Pero nunca debe ofrecerse la medicación como único tratamiento. Se han desarrollado diversos tipos de psicoterapia para tratar la AN, pero no hay evidencia de que un tipo de terapia sea superior a otro (grado de recomendación A). La elección de una u otra modalidad se basa en su disponibilidad, la edad y las preferencias del paciente y también en su coste. Las opciones incluyen terapia cognitivo conductual (TCC), psicoterapia psicodinámica, terapia familiar, entrevista motivacional y terapia de manejo con apoyo clínico especializado. La TCC pretende cambiar las disfunciones cognitivas (pensamientos y creencias acerca de la silueta y peso corporal) y trastornos de conducta (por ejemplo, la restricción excesiva de alimentos) que perpetúan la AN, prestando menos atención a los factores que originan el trastorno. Generalmente se recomiendan hasta 40 sesiones semanales grupales durante 40 semanas, con 2 sesiones semanales las primeras 2-3 semanas28. Sin embargo, no existe evidencia de que la TCC sea superior a otras terapias psicológicas29 (grado de recomendación A).
La psicoterapia psicodinámica aborda los significados conscientes e inconscientes de los síntomas del TCA, los efectos de los síntomas sobre las relaciones personales actuales y las relaciones del paciente con su terapeuta, sin ofertar consejos sobre conductas alimentarias a los pacientes.
La terapia de manejo con apoyo clínico especializado combina pautas de tratamiento clínico y de psicoterapia de apoyo para abordar los síntomas centrales de la AN (incluidos el bajo peso corporal, la alimentación restrictiva y los comportamientos compensatorios inapropiados), brindando educación y consejos sobre la enfermedad, la alimentación y el peso, alabando los progresos y explorando otros problemas identificados por los pacientes30.
La entrevista motivacional pretende estimular a los pacientes a recuperar peso al verbalizar sus razones para hacerlo, así como su ambivalencia y resistencias al cambio. Las sesiones exploran cómo la enfermedad afecta a la vida del paciente, los pros y los contras del trastorno, el valor y el significado de la AN en la vida del paciente y las discrepancias entre el estado deseado y el estado actual en que se encuentra el paciente.
La terapia familiar, en sus diversas modalidades, puede beneficiar a los adolescentes con AN, otorgando primero a los padres, con el apoyo de un terapeuta familiar, la responsabilidad en la toma de decisiones sobre una alimentación adecuada31. Posteriormente, el control sobre la alimentación se transfiere al paciente a medida que mejora. En otras modalidades de terapia familiar el terapeuta se reúne exclusivamente con los padres, mientras que una enfermera monitoriza la evolución del paciente30. También se han propuesto otras modalidades de terapia, como la terapia familiar sistémica, que interviene en el funcionamiento de los diferentes roles familiares.
El tratamiento farmacológico no es la opción terapéutica inicial en el abordaje de la AN (grado de recomendación B). Sin embargo, estaría indicado como terapia coadyuvante en los pacientes que no ganan peso a pesar del tratamiento nutricional y de la psicoterapia. Muchos pacientes con AN rechazan o muestran ambivalencia sobre el tratamiento farmacológico, particularmente con medicaciones que inducen ganancia de peso13,28,30. En los pacientes que aceptan tomar fármacos conviene ser especialmente cuidadosos y comenzar prescribiendo dosis pequeñas, debido a que los pacientes con bajo peso presentan un riesgo incrementado para los efectos adversos. Por ejemplo, la inanición conlleva bradicardia, hipotensión y alargamiento del QT, por lo que los antipsicóticos y antidepresivos (especialmente los tricíclicos) deberían utilizarse con mucha precaución. Y el bupropión debería evitarse por el riesgo de convulsiones. La olanzapina, en dosis progresivas de 2,5-10 mg/día, junto con la rehabilitación nutricional y la psicoterapia, puede ser la primera opción farmacológica prescrita (grado de recomendación C)30. El tratamiento farmacológico no mejora los rasgos psicopatológicos del paciente sobre su imagen corporal ni tampoco aporta beneficio en los pacientes que se han recuperado de un episodio de AN, para quienes el tratamiento de elección sigue siendo la psicoterapia y la rehabilitación nutricional.
Los trastornos depresivos o de ansiedad que pueden aparecer como comorbilidad en estos pacientes generalmente se resuelven con el tratamiento estándar (rehabilitación nutricional y psicoterapia) si son leves o moderados. En casos de mayor gravedad, si no responden, es razonable recurrir a los inhibidores selectivos de la recaptación de serotonina (ISRS) y, si no hay respuesta, puede ensayarse un tratamiento con un antipsicótico de segunda generación (grado de recomendación C)13,28,30.
Bulimia nerviosa
La farmacoterapia es eficaz en la BN y puede añadirse al tratamiento de primera línea, que consiste, al igual que en la AN, en rehabilitación nutricional y psicoterapia (grado de recomendación A)32.
La combinación del tratamiento farmacológico más la rehabilitación nutricional y la psicoterapia (fundamentalmente la TCC individual) es, por lo tanto, el tratamiento recomendado en la BN y en los trastornos depresivos y de ansiedad que pueden coexistir como comorbilidad añadida. También la farmacoterapia puede utilizarse como tratamiento aislado si la rehabilitación nutricional especializada y la psicoterapia no están disponibles. Como tratamiento aislado, la farmacoterapia parece menos eficaz que la psicoterapia, siendo la combinación de ambas más eficaz que cualquiera de las dos por separado32.
El tratamiento farmacológico de primera línea son los antidepresivos, concretamente los ISRS (grado de recomendación A). Los ISRS se prescriben en dosis más altas para la BN que para la depresión. En concreto, la fluoxetina (60 mg/día) es el fármaco inicial recomendado. Si no se tolera la fluoxetina, puede recomendarse otro ISRS diferente (citalopram, fluvoxamina o sertralina). El tratamiento de tercera línea incluye los antidepresivos tricíclicos (desipramina, imipramina o nortriptilina), topiramato, trazodona o un IMAO (inhibidor de la monoaminooxidasa) como fenelzina (grado de recomendación B). El bupropión está contraindicado en pacientes con BN, al igual que en la AN, por el riesgo de convulsiones32.
La rehabilitación nutricional, que incluye psicoeducación sobre la nutrición y los efectos de la malnutrición, intenta restaurar un patrón de comidas estructurado, con tres comidas principales y dos suplementos diarios.
Las recaídas ocurren con frecuencia. El mantenimiento del tratamiento farmacológico previene las recaídas, pero una discontinuación prematura es común, posiblemente por sus efectos adversos y pobre tolerabilidad. Si el paciente responde a la farmacoterapia, conviene mantener el tratamiento, por lo general 6-12 meses más allá de la respuesta (grado de recomendación B)32.
Trastorno por atracones
Las opciones de tratamiento incluyen, como en los otros TCA, la farmacoterapia, diferentes opciones de psicoterapia y la rehabilitación nutricional.
La psicoterapia, fundamentalmente la TCC individual (que aborda los pensamientos disfuncionales y los comportamientos problemáticos que mantienen el trastorno) es la primera opción de tratamiento (grado de recomendación B)33. La TCC es adecuada para la mayoría de los pacientes, tiene adaptaciones en formatos de autoayuda y no presenta contraindicaciones específicas. Y, generalmente, es más beneficiosa que la farmacoterapia10,34.
Otras modalidades de psicoterapia útiles son la psicoterapia interpersonal y la terapia dialéctica conductual (modalidad de TCC centrada en la enseñanza de habilidades psicosociales para manejar comportamientos problemáticos como los atracones) (grado de recomendación B). En la psicoterapia interpersonal, el terapeuta no focaliza su atención en la pérdida de peso, sino en identificar el área o las áreas problemáticas del paciente que están íntimamente relacionadas con su conducta y con los atracones. En ocasiones, la psicoterapia interpersonal se combina con la TCC en pacientes con psicopatología más compleja (por ejemplo, muy perfeccionistas, con baja autoestima o con dificultades en las relaciones interpersonales). La terapia dialéctica conductual puede ser particularmente útil en pacientes con TA y comorbilidades añadidas (pacientes con trastorno límite de personalidad y abuso de sustancias)10.
Otros tipos de psicoterapia, como la psicoterapia psicodinámica, pueden ser útiles en algunos pacientes, aunque esta ha sido menos estudiada. Finalmente, la terapia conductual de pérdida de peso es una modalidad de TCC que utiliza estrategias (restricción calórica, incremento de la actividad física) para disminuir el peso y reducir los atracones, sobre todo en pacientes con sobrepeso u obesidad y un TA añadido (grado de recomendación B)10.
La rehabilitación nutricional intenta conseguir una dieta variada y equilibrada, mantenida en el tiempo, orientando en la elaboración de menús saludables y restaurando un patrón de comidas estructurado, con tres comidas principales y dos suplementos diarios5. También contempla como objetivos el inicio progresivo de actividad física, la sustitución de conductas sedentarias y la introducción de cambios en las situaciones ambientales que favorecen el descontrol alimentario.
El tratamiento farmacológico es menos eficaz que la psicoterapia. Sin embargo, puede requerir menos tiempo y resulta menos costoso. Por lo tanto, puede ser razonable recomendar los fármacos como primera línea de tratamiento en pacientes que prefieren la medicación a la psicoterapia o que no tienen acceso a ella. Los ISRS (citalopram, escitalopram, fluoxetina, fluvoxamina y sertralina) serían los fármacos de primera opción. (grado de recomendación 2C)10. También fármacos antiepilépticos (topiramato, zonisamida), fármacos utilizados en el síndrome por déficit de atención e hiperactividad (metilfenidato, atomoxetina, lisdexamfetamina) o en el síndrome de apnea del sueño (armodafinilo) han demostrado cierta utilidad en algunos estudios, si bien se trata de estudios con una duración de 12 semanas o menos y, por tanto, se desconoce el efecto a largo plazo de estos fármacos5,10,35.
Recomendaciones generales para los profesionales de Atención Primaria
- Transmitir mensajes a la familia y al adolescente sobre pautas que indirectamente protejan de los TCA: alimentación saludable, realizar al menos alguna comida diaria con la familia, favorecer la comunicación y fomentar la autoestima, no facilitar que las conversaciones familiares giren compulsivamente sobre la alimentación y la imagen.
- Detección temprana orientada especialmente a la población con factores de riesgo y a los pacientes con síntomas o signos de alarma (v. tabla 6), para poder incidir en las etapas tempranas del trastorno y hacer una intervención precoz. Es recomendable hacer una búsqueda activa de casos en la población de mayor riesgo: preadolescentes y adolescentes del sexo femenino, bailarinas, gimnastas, modelos, atletas (cualquier práctica en la que el aspecto físico esté especialmente valorado), varones homosexuales, pacientes con diabetes, obesidad, con antecedentes familiares de TCA, con conflictos familiares o acontecimientos vitales estresantes en los últimos años.
- Entrevistar al paciente solo, en un clima de confianza y respeto, aprovechando cualquier oportunidad, utilizando preguntas guía como las recogidas en la tabla 4.
- Medición del peso y la talla en la población de riesgo para obtener el índice de masa corporal (IMC). Un IMC < 18 en un adolescente obliga a descartar la existencia de un cuadro de AN. Esto no suele ocurrir en la BN, ya que el IMC suele ser normal o indicativo de sobrepeso.
- Los objetivos primordiales del tratamiento son la normalización y regulación de la ingesta alimentaria y la corrección del estado de malnutrición. Los tratamientos alternativos a una dieta saludable (vitaminas, orexígenos) son ineficaces y peligrosos.
- El profesional debe demostrar al paciente su interés por ayudarle y no juzgar su conducta, pero debe transmitir que se trata de una situación potencialmente muy grave y que precisa tratamiento.
- Mantener una buena relación con la familia y el paciente, y una estrecha colaboración con la unidad de salud mental en el seguimiento. Entre otras cosas porque, por la propia naturaleza del trastorno, los conflictos entre el paciente, la familia y los equipos especializados son frecuentes. Por eso es recomendable mantener una buena relación, incluso cuando el paciente haya sido remitido a la unidad de salud mental, colaborando en el seguimiento y estando alerta para detectar de forma precoz las posibles recaídas. Ante la sospecha de recaída, el médico de familia o el pediatra deben remitir nuevamente al paciente a la unidad de salud mental.
- Además, es importante la atención a la familia. Por una parte, soportan un gran sufrimiento y necesitan el apoyo del médico de familia y, por otra, aportan una información fiable y pueden colaborar en el tratamiento y favorecer su continuidad.
Derivación a las unidades de salud mental
Cuando se detecte un TCA bien delimitado, se debe transmitir la necesidad de contactar con un especialista en salud mental y derivar a la unidad de salud mental del área.
Criterios de ingreso hospitalario
En general, será preciso realizar una derivación urgente a un centro hospitalario si se detectan criterios de gravedad: fallo en el tratamiento ambulatorio, peso extremadamente bajo, complicaciones orgánicas, necesidad de aislamiento por grandes disfunciones familiares o necesidad de medios asistenciales para garantizar el cumplimiento terapéutico. También será criterio de ingreso hospitalario la existencia de un riesgo suicida, intentos autolíticos o conductas autolesivas, así como la práctica de un ejercicio físico compulsivo incontrolable, el uso incontrolado de laxantes o diuréticos o la descompensación de un trastorno psiquiátrico comórbido.
En los pacientes con AN, habría que considerar el ingreso hospitalario cuando el IMC sea menor de 15 kg/m2 o el peso < 75% del peso ideal, la frecuencia cardíaca sea < 40 lat/min, exista hipotensión ortostática o una presión arterial < 90/60 mmHg, valores de glucemia < 60 mg/100 mL, potasio < 3 mEq/L, deshidratación o un desequilibrio electrolítico, fallo hepático, cardiovascular o renal.
En los pacientes con BN, los criterios de ingreso hospitalario incluyen los atracones o vómitos incontrolables o algunas de sus complicaciones (hematemesis o rotura gástrica), complicaciones agudas como la pancreatitis y los trastornos hidroelectrolíticos, metabólicos o cardíacos graves.
Resumen
Los TCA se caracterizan por una alteración persistente en la alimentación o en el comportamiento alimentario, con un deterioro importante en la salud física o en el funcionamiento psicosocial del paciente que los padece. Representan la tercera causa de enfermedad crónica en adolescentes y afectan fundamentalmente a mujeres. Son entidades complejas y de causa desconocida, relacionadas con factores genéticos, biológicos, psicológicos, familiares y socioculturales. Los profesionales de Atención Primaria deben intervenir en la detección temprana de estos trastornos, dirigida especialmente a población con factores de riesgo o síntomas de alarma, manteniendo también una buena relación con la familia y el paciente y una estrecha colaboración con la unidad de salud mental en el tratamiento y seguimiento de estos pacientes.
Bibliografía
- Guía de bolsillo de la clasificación CIE-10: clasificación de los trastornos mentales y del comportamiento. Madrid: Editorial Médica Panamericana; 2000.
- American Psychiatric Association. Diagnostic and Statistical Manual of Mental Disorders, Fifth Edition (DSM-5). Arlington: American Psychiatric Association; VA 2013.
- Hudson JI, Hiripi E, Pope HG Jr, Kessler RC. The prevalence and correlates of eating disorders in the National Comorbidity Survey Replication. Biol Psychiatry. 2007;61:348-58.
- Forman SF. Eating disorders: Overview of epidemiology, clinical features, and diagnosis. [Internet.] UpToDate. [consultado el 26/7/2018]. Disponible en: http://www.uptodate.com
- Fernández Rojo S, Grande Linares T, Banzo Arguis C, Félix-Alcántara MP. Trastornos de la conducta alimentaria. Medicine 2015;11:5144-152.
- Steinhausen HC, Jakobsen H, Helenius D, Munk-Jørgensen P, Strober M. A nation-wide study of the family aggregation and risk factors in anorexia nervosa over three generations. Int J Eat Disord. 2015;48:1-8.
- Duncan L, Yilmaz Z, Gaspar H, Walters R, Goldstein J, Anttila V, et al. Significant Locus and Metabolic Genetic Correlations Revealed in Genome-Wide Association Study of Anorexia Nervosa. Am J Psychiatry. 2017;174:850-8.
- Buitrago F, Ciurana R, Chocrón L, Fernández MC, García J, Montón C, et al. Prevención de los trastornos de la salud mental en atención primaria. Actualización PAPPS 2018. Aten Primaria. 2018;50(Supl 1):83-108.
- Kessler RC, Berglund PA, Chiu WT, Deitz AC, Hudson JI, Shahly V, et al. The prevalence and correlates of binge eating disorder in the World Health Organization World Mental Health Surveys. Biol Psychiatry. 2013;73:904-14.
- Sysko R, Devlin M. Binge eating disorder in adults: Overview of treatment. [Internet.] UpToDate. [consultado el 26/7/2018]. Disponible en: http://www.uptodate.com.
- Delaney CB, Eddy KT, Hartmann AS, Becker AE, Murray HB, Thomas JJ. Pica and rumiation behavior among individuals seeking treatment for eating disorders or obesity. Int J Eat Disord. 2015;48:238-48.
- Ornstein RM, Rosen DS, Mammel KA, Callahan ST, Forman S, Jay MS, et al. Distribution of eating disorders in children and adolescents using the proposed DSM-5 criteria for feeding and eating disorders. J Adolesc Health. 2013;53:303-5.
- Guía de Práctica Clínica sobre trastornos de la conducta alimentaria. Guías de Práctica Clínica en el SNC. Madrid: Ministerio de Sanidad y Consumo, 2009.
- Monterrosa-Castro A, Boneu-Yépez DJ, Muñoz-Méndez JT, Almanza-Obredor PE. Trastornos del comportamiento alimentario: escalas para valorar síntomas y conductas de riesgo. Rev Cienc Biomed. 2012;3:99-111.
- Garner DM, Olmsted MP, Bohr Y, Garfinkel PE. The eating attitudes test: psicometric features and clinical correlates. Psychol Med. 1982;12:871-8.
- Guimerà E, Torrubia R. Adaptación española del Eating Disorders Inventory (EDI) en una muestra de pacientes anoréxicas. An Psiquiatría. 1987;3:185-90.
- Morgan JF, Reid F, Lacey H. The SCOFF questionnaire: assessment of a new screening tool for eating disorders. BMJ. 1999;319:1467-8.
- Smith MC, Thelen MH. Development and validation of a test for bulimia. J Consult Clin Psychol. 1984;52:863-72.
- García-Campayo J, Saenz-Carrillo C, Ibáñez JA, Lou S, Solano V, Alda M. Validation of the Spanish version of the SCOFF questionnaire for the screening of eating disorders in primary care. J Psychosom Res. 2005;59:51-5.
- Castro J, Toro J, Salamero M. The Eating Attitudes Test: validation of the Spanish version. Eval Psicol. 1991;7:175-89.
- Mintz LB, O’Halloran MS. The Eating Attitudes Test: validation with DSM-IV eating disorder criteria. J Pers Assess. 2000;74:489-503.
- Rueda Jaimes GE, Díaz Martínez LA, Ortiz Barajas DP, Pinzón Plata C, Rodríguez Martínez J, Cadena Afanador LP. Validación del cuestionario SCOFF para el cribado de los trastornos del comportamiento alimentario en adolescentes escolarizadas. Aten Primaria. 2005;35:89-94.
- Vázquez A, Jiménez R, Vázquez-Morejón R. Características psicométricas de una adaptación española del Test de Bulimia (BULIT). Actas Esp Psiquiatr. 2007;35:309-14.
- Henderson M, Freeman A. Self-rating scale for bulimia. The BITE. Br J Psychiatry. 1987;150:18-24.
- Rivas T, Jiménez M, Betsabé R. Fiabilidad y validez del Test de Investigación Bulímica de Edimburgo (BITE) en una muestra de adolescentes españoles. Psicol Conduct. 2004;3:447-62.
- Attia E, Walsh BT. Behavioral management for anorexia nervosa. N Engl J Med. 2009;360:500-6.
- Walsh BT. Anorexia nervosa in adults: Pharmacotherapy. [Internet.]UpToDate. [consultado el 26/7/2018]. Disponible en: http://www.uptodate.com.
- NICE National Institute for Health and Care Excellence. Eating disorders: recognition and Treatment. NICE guideline. Published: 23 May 2017. Disponible en: https://www.nice.org.uk/guidance/ng69
- Hay P. A systematic review of evidence for psychological treatments in eating disorders: 2005-2012. Int J Eat Disord 2013;46:462-9.
- Forman SF. Eating disorders: Overview of prevention and treatment. UpToDate. [consultado el 26/7/2018]. Disponible en: http://www.uptodate.com.
- Couturier J, Kimber M, Szatmari P. Efficacy of family-based treatment for adolescents with eating disorders: a systematic review and meta-analysis. Int J Eat Disord. 2013;46:3-11.
- Crow SJ. Bulimia nervosa in adults: Pharmacotherapy. [Internet.] UpToDate. [consultado el 26/7/2018]. Disponible en: http://www.uptodate.com.
- Brownley KA, Berkman ND, Peat CM, Lohr KN, Cullen KE, Bann CM, et al. Binge-Eating Disorder in Adults: A Systematic Review and Meta-analysis. Ann Intern Med. 2016;165:409-20.
- Vocks S, Tuschen-Caffier B, Pietrowsky R, Rustenbach SJ, Kersting A, Herpertz S, et al. Meta-analysis of the effectiveness of psychological and pharmacological treatments for binge eating disorder. Int J Eat Disord. 2010;43:205-17.
- McElroy SL, Hudson JI, Mitchell JE, Wilfley D, Ferreira-Cornwell MC, Gao J, et al. Efficacy and safety of lisdexamfetamine for treatment of adults with moderate to severe binge-eating disorder: a randomized clinical trial. JAMA Psychiatry. 2015;72:235-46.



