Puntos clave
- La eutanasia requiere del médico una acción deliberada, directa, solicitada voluntariamente, ante una situación de enfermedad con sufrimiento insoportable.
- En el suicidio médicamente asistido, el médico proporciona, a petición del paciente, los medios intelectuales o materiales para que pueda quitarse la vida cuando desee.
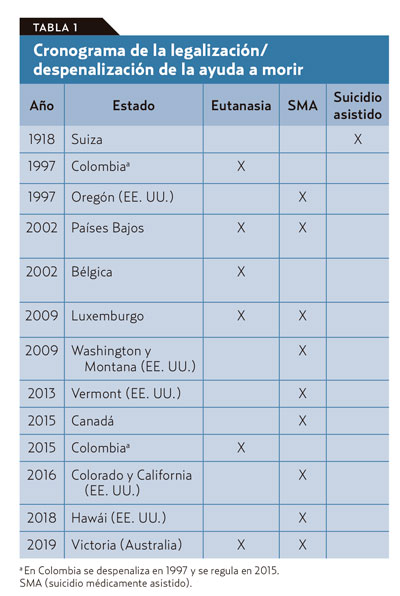
- Está autorizada en los Países Bajos, Bélgica, Luxemburgo, Suiza, Colombia y algunos estados de Estados Unidos, Canadá y Australia.
- En los Países Bajos se legalizó en 2002, sus formas de «terminación de la vida a petición» y «suicidio asistido» suponen un 4,5% del total de los decesos.
- Bélgica lo legalizó en 2002, no admite el suicidio asistido; por el contrario, Suiza solo permite esta forma, pues no considera la eutanasia como un acto médico.
- Todas las legislaciones promocionan el desarrollo de unos cuidados paliativos de calidad.
- Se admiten las instrucciones previas y la planificación anticipada de cuidados como formas de expresión anticipada de la voluntad de terminación asistida de la vida.
- Se respeta la objeción de conciencia de los profesionales.
- Antes de la eutanasia, otro médico independiente controla los requisitos; después de ella, debe comunicarse a una comisión que analiza el caso y da o no el visto bueno.
- El médico de familia debe garantizar el respeto a la voluntariedad (sin coacción), que reúne los requisitos legales y practicar la eutanasia con corrección técnica.
 Introducción
Introducción
En pleno debate parlamentario sobre la posibilidad de legalización de la eutanasia en España, en este trabajo se repasa la situación de esta práctica en el mundo. El propósito es definir los términos e informar sobre los requisitos, los procedimientos, los sistemas de control, la experiencia y el papel de los médicos, en concreto de los médicos de familia, en los estados en los que se ha legalizado o despenalizado la eutanasia (tabla 1). No se defiende opción alguna en relación con la eutanasia o el suicidio asistido, sino que se aporta información útil para una deliberación sobre estas prácticas.
Qué es y qué no es «eutanasia»
Etimológicamente, la palabra eutanasia significa «buena muerte»1, concepto que podría aplicarse a cualquier situación de fallecimiento en la que el curso natural de una enfermedad terminara con la vida sin sufrimiento. Hoy se circunscribe a la intervención sanitaria deliberada encaminada a poner fin a la vida de un paciente capaz, a petición expresa de este, cuando su situación clínica o bien es terminal, o bien ocasiona un sufrimiento inaceptable, tras haber agotado otras alternativas razonables.
Al ser un tema rodeado de un debate con posturas enfrentadas, es muy relevante definir con precisión el término y así asegurar que todos hablamos de lo mismo. Se adoptarán las definiciones propuestas por Miguel Melguizo, Pablo Simón y Beatriz Arriba2:
Eutanasia: actuación de un profesional sanitario que produce de forma deliberada la muerte de su paciente con una enfermedad irreversible, porque este se lo pide de forma expresa, reiterada, informada y capaz, por tener una vivencia de sufrimiento derivada de su enfermedad que experimenta como inaceptable, y que no se ha conseguido mitigar mediante otras intervenciones.
Suicidio médicamente asistido: actuación de un profesional sanitario mediante la que proporciona, a petición expresa y reiterada de su paciente capaz y con una enfermedad irreversible que le provoca un sufrimiento que experimenta como inaceptable y no se ha conseguido mitigar por otros medios, los medios intelectuales o materiales imprescindibles para que pueda terminar con su vida suicidándose de forma efectiva cuando lo desee.
Para que pueda ser calificado como «eutanasia», un caso debe reunir todas las siguientes características3:
- Activa. La mera omisión de un acto, salvo que se trate de un acto debido (obligatorio), no es eutanasia. La eutanasia requiere una determinada acción positiva. Debe desterrarse el término «eutanasia pasiva», que algunos confunden con la limitación o adecuación del esfuerzo terapéutico. Esta nada tiene que ver con la eutanasia, y consiste en «retirar, ajustar o no instaurar un tratamiento cuando la situación clínica y el pronóstico de vida limitada así lo aconsejen»4; supone una buena práctica médica y es exigible deontológica y legalmente.
- Voluntaria. De forma expresa, firme, reiterada y manifestada en condiciones de libertad, información y competencia suficiente. Se admiten formas diferidas de expresión de la voluntad, a través de la planificación anticipada de decisiones e instrucciones previas. También manifestaciones tácitas de la voluntad, mediante actos positivos que expresen indubitablemente una intención. Sin embargo, es discutible que esa voluntad la pueda manifestar un tercero en representación del paciente (por ejemplo, los padres en nombre del hijo) en ausencia de un elemento de expresión voluntaria del sujeto. No existe, por lo tanto, la «eutanasia involuntaria»: la producción de la muerte de alguien sin contar con su voluntad es una forma de homicidio.
- Directa. La acción realizada busca como finalidad principal acabar con la vida y el sufrimiento del paciente. Si la acción tiene otro objetivo, por ejemplo, el control de síntomas como el dolor (sedación paliativa), aunque acorte secundariamente la vida, no es eutanasia. Estas intervenciones con «doble efecto» forman parte de la buena práctica profesional y son exigibles en determinadas situaciones clínicas4. No existe, por lo tanto, la mal llamada «eutanasia indirecta».
- Indicada y realizada por uno o más médicos o, en su defecto, realizada por profesionales sanitarios cualificados, idealmente con relación asistencial con el paciente, pero reconociendo el derecho a la objeción de conciencia de los profesionales. La intervención de un lego para facilitar la muerte de un enfermo a su solicitud es cooperación al suicidio, no eutanasia.
- El ámbito de la eutanasia es la enfermedad: una situación de padecimiento físico o psíquico intolerable, que no puedan ser atenuado por actuaciones convencionales, o bien una patología incurable (terminal o no) y discapacitante. No existe eutanasia fuera del contexto de la enfermedad. La colaboración activa para terminar con la vida de una persona sana atendiendo a su voluntad se tipifica como cooperación o auxilio al suicidio.
El término «eutanasia» sin adjetivar se refiere exclusivamente a la acción directa, solicitada voluntariamente, practicada por un médico ante una situación de enfermedad.
El debate: argumentos a favor y en contra
Quienes se posicionan a favor del derecho a la eutanasia fundamentan su postura en algunos de estos principios:
- Dignidad inalienable de las personas en su toma de decisiones, tanto en la vida como en el proceso de morir.
- Autonomía. La capacidad de autogobernarse, hasta el punto de determinar el cómo y cuándo morir, es irrenunciable.
- Respeto a las decisiones íntimas y personalísimas, tanto para las personas que solicitan ayuda para morir como para las que no. La despenalización (con garantías suficientes) no obliga a nadie a solicitar ayuda para morir. Si se respeta la decisión personal de limitar o suspender tratamientos que ya no aportan confort ni calidad de vida, se debería respetar igualmente la decisión de adelantar la muerte esperada.
- Libertad y disponibilidad de la vida. La vida es un bien del que cada persona es titular y del que puede disponer cuando el sufrimiento supera las posibilidades de ser soportado, aun con los mejores cuidados paliativos (no son una opción excluyente).
- Libertad de conciencia. Cualquier estado aconfesional, respetando la objeción de conciencia individual de los profesionales, debe rechazar que se imponga desde una parte de la sociedad una determinada interpretación religiosa de la vida como sagrada, que impida la ayuda a morir.
- Existe el derecho a la protección de la vida; pero no una obligación de vivir a cualquier precio. La calidad de vida es más importante que la cantidad, el sufrimiento es prescindible e indeseable.
- No tiene necesariamente que ser considerado un acto médico. Se puede ofrecer ayuda a morir sin intervención médica directa.
- Confianza en el cuidado integral y el no abandono, ofreciendo la respuesta última al alivio del sufrimiento extremo si el paciente lo demanda. Hay médicos que se muestran partidarios de la ayuda a morir en casos concretos.
- La ayuda a morir pretende evitar tanto el encarnizamiento terapéutico como el prolongar la agonía de forma cruel e innecesaria.
- La ayuda a morir no excluye la mejor intervención paliativa disponible. Se puede entender como el último escalón de unos cuidados paliativos inclusivos y respetuosos. Se sabe que los mejores cuidados paliativos no resuelven todos los casos.
- Aunque las peticiones de ayuda a morir sean escasas, existen otras leyes que amparan los derechos de las minorías.
Quienes se oponen a la eutanasia destacan estos principios:
- La vida humana tiene un valor tal (como valor en sí mismo y como soporte de otros valores) que no se debe vulnerar (o eliminar) de forma activa. La legislación contempla tradicionalmente el derecho a la vida, no el derecho a la muerte.
- Confianza. La ayuda a morir involucra a sanitarios, que la sociedad vincula al cuidado de las personas, no a su eliminación. Ello deteriora la confianza de la sociedad en los profesionales.
- Motivos económicos. En un contexto de recursos limitados la ayuda a morir podría responder a intereses economicistas del sistema sanitario o de las familias.
- La ayuda a morir crearía una cultura tendente a frenar la implicación tanto científica como asistencial de algunos profesionales de la salud en la atención a enfermos sin posibilidad de tratamiento curativo que requieren muchos recursos.
- Algunas decisiones autónomas deben tener límites legales y morales, si es que pueden contribuir a un deterioro de la vida social.
- Las personas pueden decidir poner fin a su vida; pero no se puede exigir por ley que un tercero les ayude a ello.
- No es un acto médico. Ningún médico debería ayudar a morir a ningún paciente en ningún caso, pues es contrario a la deontología médica.
- Riesgo de «pendiente resbaladiza». Si las garantías no son suficientes, con una aceptación social cada vez mayor, podría terminar eliminándose a personas no productivas, o cuyo cuidado fuera costoso, generando una desprotección de los más vulnerables.
- La legislación de la ayuda a morir genera una cultura en la que las poblaciones vulnerables se sienten como una carga social, provocando una presión moral, social o efecto llamada para ese tipo de enfermos.
- La optimización de los cuidados paliativos reduciría al mínimo las peticiones de ayuda a morir, haciéndolas excepcionales.
 Situación en los Países Bajos
Situación en los Países Bajos
El modelo holandés es pionero en el reconocimiento de la eutanasia para sus ciudadanos. Nos extenderemos en este modelo por su mayor experiencia y su regulación actualizada. El proceso de legalización nació en 1973, cuando el Tribunal de Leeuwarden absolvió a la doctora Postma por un caso de eutanasia5, poniendo de manifiesto una práctica tolerada al margen de la ley. A partir de entonces se inició una reflexión colectiva, en la que participaron de forma activa los profesionales a través de la Real Asociaciónn Médica Holandesa, que en 1984 publicó los criterios médicos para la práctica de la eutanasia.
Este proceso propició la aprobación parlamentaria de la Ley de terminación de la vida a petición y de ayuda al suicidio (Procedimientos de Revisión), en vigor desde abril de 2002, revisada en 2007 y 2012. La norma se completa con un manual práctico elaborado por los Comités Regionales de Revisión de la Eutanasia, el último de 20186 (la versión del anterior código de 2015 está disponible en español7).
El sistema legal vigente es el de despenalización. Los artículos 293 y 294 del Código Penal castigan con penas de hasta 12 años a quien quite la vida a alguien atendiendo a su petición; sin embargo, no es punible cuando se dan determinados requisitos (tabla 2):
- Voluntario: el médico debe llegar al convencimiento de que no existen amenazas o coacción (factor externo) especialmente de los familiares encargados del cuidado del enfermo, y de que la voluntad está bien fundamentada. Los comités recomiendan al médico tener una entrevista a solas con el paciente cuando haya sospechas.
- Competencia: el paciente es capaz de comprender la información sobre su situación, pronóstico y alternativas. Si la competencia (factor interno) fuera dudosa (demencia avanzada), se tienen en cuenta las voluntades anticipadas o se consulta con otro especialista.
- Fundamentado: el paciente reflexionará seriamente, apoyado en la información facilitada por el médico sobre su pronóstico y alternativas, y resueltas sus dudas. La solicitud debe ser coherente y persistente, pero no se exige que sea reiterada.
- Mayor de 12 años. Por encima de los 18 años de edad, la decisión le corresponde en exclusiva al paciente. Desde los 16 años, los padres son consultados, pero no se requiere su consentimiento. Entre los 12 y los 16 años de edad, la solicitud procederá del paciente y sus padres, que consentirán.
- Expresa, pero no siempre escrita. Puede ser verbal o incluso con gestos inequívocos. En ningún caso puede ser autorizada por un tercero, un familiar o un representante. Sin embargo, sí que pueden advertir al médico del deseo del paciente para iniciar una conversación al respecto.
- Voluntad anticipada. Se admite la declaración de voluntad anticipada, verbal o escrita, equivalente a las «instrucciones previas» en España. A través de esta declaración, el paciente refleja su deseo de terminar con su vida en determinadas circunstancias cuando, llegadas estas, no sea capaz de expresarse por sí mismo.
- Ocasionado por un sufrimiento insoportable y sin posibilidades realistas de mejora. Los cuidados paliativos se ofrecen como posibilidad alternativa. El sufrimiento puede ser tanto físico como psicológico, por un solo problema o por la suma de varios, por agotamiento vital o por la dependencia. No es un requisito que sea una enfermedad terminal, no se refiere a determinada expectativa de vida. Si el paciente está en coma y no es consciente de su sufrimiento, se prohíbe expresamente la eutanasia, salvo instrucción previa. También se prohíbe la eutanasia por «vida completada» en ancianos sin una perspectiva ilusionante de vida, pero sin una enfermedad o sufrimiento relevantes.
- Sin alternativas razonables: no necesariamente de curación, sino de alivio del sufrimiento, conforme al criterio consensuado del médico y el paciente. Una alternativa invasiva, prolongada o de resultados inciertos no se considera razonable, tampoco la sedación paliativa se considera como «alternativa».
- Realizado por un médico: se recomienda que sea el que atiende al paciente, idealmente su médico de familia, pero no es un requisito. Si otro médico practica la eutanasia, dispondrá antes de datos suficientes sobre la situación clínica, e informará posteriormente de la frecuencia y contenido de las conversaciones que tuvo con el paciente.
- «Suicidio asistido» (SA) o «terminación de la vida a petición» (TVP). Ambas modalidades son válidas, según el fármaco sea autoadministrado (SA) o sea el médico quien lo administre (TVP). Nunca puede ser un tercero (familiar o amigo) quien lo haga. En ambos casos, el médico prescribe el tratamiento y supervisa el proceso de la agonía (el paciente puede pedir al médico que salga de la habitación, pero estará cerca por si debe intervenir).
- Diligente: el médico que practique la eutanasia deberá actuar técnicamente conforme a los criterios de la buena praxis médica en la terminación de la vida. Estos criterios están definidos y se refieren a los fármacos administrados, la dosis y la profundidad del coma inducido, y son establecidos por la Real Asociación Médica Holandesa y la Asociación Holandesa para el Progreso Farmacéutico.
- Consultado: el médico que va a practicar la eutanasia debe consultar con un médico independiente que debe ver al paciente y dar su opinión por escrito sobre el cumplimiento de los requisitos. Será independiente respecto del paciente (no puede tratarle, ni ser un familiar o un amigo médico) y respecto del médico consultante (no pueden trabajar en el mismo centro, ni ser familiares, ni tener dependencia jerárquica). Hay médicos con formación específica en materia de eutanasia, pero puede ser cualquier otro colega, incluso puede consultarse con varios. La opinión del médico independiente no es vinculante; si se realiza la eutanasia en contra de su criterio, se tendrá que justificar la decisión discrepante ante el comité.
- Controlado: no requiere una autorización judicial o administrativa previa, el control se realiza a posteriori. El control comienza informando inmediatamente al forense municipal, dado que no se trata de una muerte natural, que a su vez informa al Comité Regional de Supervisión. Si el Comité comprueba que se han satisfecho todos los requisitos, concluye la investigación. En caso contrario, puede pedir información adicional o incluso citar a los médicos para justificarse. Si persiste la duda, se informará a la Inspección Sanitaria y al Ministerio Fiscal para que investiguen al médico.
El papel del médico de familia es clave, ya que es quien trata al paciente de forma habitual, a menudo es quien recibe la petición, la evalúa y practica la eutanasia. También puede participar en calidad de médico independiente que analiza el caso a petición de un colega. Cuando el médico no quiera realizarla por motivos de conciencia, debe traspasar la solicitud junto con la historia clínica a otro colega que asuma la petición y reevalúe al paciente antes de practicar la eutanasia.
En 20168 se comunicaron 6.091 eutanasias, un 4% del total de fallecimientos en los Países Bajos. En 20179 se confirmó una tendencia al alza, con 6.585 casos (4,4% del total de fallecidos). Los comités estiman que existe una infranotificación.
Fueron un 51% hombres, un 77% mayores de 70 años, un 68% por cáncer, un 7% por enfermedades neurológicas degenerativas (párkinson, esclerosis múltiple, esclerosis lateral), un 5% por causas vasculares y un 3,5% por causas pulmonares8. El suicidio asistido fue minoritario (3,5%), el resto «terminación de la vida a petición». El médico de familia fue quien practicó un 85% de las eutanasias, un 80% a domicilio.
Los comités reconocen problemas con la admisión de solicitudes de menores (solo un caso en 2016, tres en 2017) y dificultades en la valoración de la capacidad en pacientes psiquiátricos (1% de las eutanasias practicadas), con demencia (2%), o con conciencia disminuida previamente a la solicitud. También tienen dificultades de valoración de los ancianos con varios síndromes geriátricos, pero sin ninguna patología médica relevante (4%), que podrían encuadrarse en los casos de «vida completada», sin cobertura legal para la eutanasia.
El control es posterior a la eutanasia. Un 80% no ofrecieron dudas de su legalidad (aceptación directa); el resto, unos 1.200, fue revisado por los comités por su complejidad o por falta de información7. En 77 casos (1,3%) fue necesaria una investigación adicional del comité, concluyendo que no se siguieron los requisitos legales en 10 casos (0,16%)8. En los últimos 5 años han sido juzgados cinco médicos por no cumplir los criterios legales establecidos.
Situación en Bélgica
El debate surgió en fechas similares al holandés, avanzó de forma más lenta, pero en 1994 habían fracasado en el Parlamento ocho proyectos de ley de despenalización5. En 1997, el Comité Belga de Ética recomienda legislar esta materia. La eutanasia era una práctica habitual no legislada, estimada en un 1,3% de los fallecimientos en la región de Flandes10. El largo debate culminó en mayo de 2002 con la aprobación simultánea de tres normas: Ley de Derechos de los Pacientes, Ley de Cuidados Paliativos y Ley de Eutanasia. Esta última exigía unos requisitos para su práctica:
- Voluntariedad: procedente de un paciente consciente y capaz de expresarse, sin presiones externas.
- Demanda actual o anticipada: las instrucciones previas son admitidas como expresión válida de la voluntad si fueron redactadas hace menos de 5 años.
- Por escrito: si el paciente no puede firmar, lo hará un adulto en su lugar delante del médico. No basta que sea verbal.
- Informada: sobre esperanza de vida, posibilidades terapéuticas si existen, incluyendo los cuidados paliativos.
- Reflexionada y reiterada: el médico realizará varias entrevistas con el paciente, que podrá discutir la decisión con sus allegados, incluso puede autorizar al médico para que hable directamente con ellos.
- Condicionada por un sufrimiento físico o mental constante, insoportable e inabordable por otras vías.
-
Mayor de edad o menor emancipado. En caso de menor no emancipado existen algunas restricciones:
- Requiere el consenso del menor y sus padres.
- No puede fundamentarse únicamente en el sufrimiento mental.
- Debe consultarse con un psiquiatra o psicólogo infantil sobre la competencia para decidir.
- No puede ser anticipada, ni basada únicamente en instrucciones previas.
- Valorada por todo el equipo que atiende al paciente, incluyendo enfermería.
- Consultada con un médico independiente del paciente y del médico tratante, que examinará al paciente, su historial, asegurándose de la gravedad, la constancia, y la imposibilidad de curación e insoportabilidad del sufrimiento.
- En el caso de pacientes no terminales (muerte no inminente), se consultará pasado un tiempo con un tercer médico, también independiente, psiquiatra o de la especialidad de la patología principal, que determinará la persistencia del sufrimiento insoportable y que la solicitud se mantiene. Debe trascurrir al menos 1 mes desde la petición escrita y la práctica eutanásica.
- Realizada por un médico a petición, no necesariamente el que le atiende de forma habitual. Al contrario que en los Países Bajos, no se permite el suicidio asistido (autoadministración de la droga letal).
- Registrando en la historia clínica cada paso. Se certifica como «muerte natural», surtiendo efectos civiles y de seguros de vida.
- Comunicada posteriormente antes de 4 días de practicada a la Comisión Federal de Control y Evaluación de la Eutanasia, para que confirme que se han cumplido todos los requisitos legales. En caso contrario, se dará parte a la fiscalía.
- Se reconoce el derecho a la objeción de conciencia del profesional. El médico comunicará sus razones al paciente o representante, lo reflejará en la historia clínica y se la cederá al colega que escojan.
En 201711 se comunicaron 2.309 eutanasias, un 2,1% del total de fallecimientos en Bélgica, cifras superiores a las de 2016 (2.029); la mayoría (78%) procedieron de Flandes, el resto en la zona francófona. Fueron un 51% hombres, un 65% mayores de 70 años, hubo un solo caso de un menor. Las enfermedades fueron: cáncer (61%), enfermedades neurológicas degenerativas (19%), vasculares (3,4%), pulmonares (3%), psiquiátricas (1,7%) y por pluripatología (19%). No eran situaciones terminales un 16% de los casos.
La voluntad se dedujo de instrucciones previas en una minoría de casos (1,4%). No hay datos de qué especialidad tenían los médicos tratantes; sin embargo, un 35,5% de los médicos independientes fueron médicos de familia. Un 45% falleció en su domicilio.
En la evaluación de los casos declarados, la Comisión aceptó directamente un 76,3% de los casos, para un 23,7% hubo que vulnerar el anonimato del comunicante para solicitarle información adicional por imprecisiones en el registro o interpretación errónea. Tras su análisis, solo un caso se consideró ilegal, porque faltaba la voluntad expresa del fallecido.
Situación en Suiza
El artículo 115 del Código Penal suizo12, desde 1918, solo considera delito el suicidio asistido si la motivación fue egoísta; sin embargo, el auxilio al suicidio por motivos altruistas es impune. Entre los requisitos no se exige la participación de un médico, ni que el paciente sea terminal.
La eutanasia practicada por un médico no está permitida en Suiza, al contrario que en Bélgica y los Países Bajos. La Academia Suiza de Ciencias Médicas señala que el suicidio asistido «no forma parte de la práctica médica». Algunos médicos en Suiza son contrarios a ayudar al suicidio, por lo que hay hospitales que no ofrecen esta posibilidad. Se reconoce la importancia de los cuidados paliativos, que todavía no están extendidos a toda la población.
Las tasas de suicidio asistido no se recogen oficialmente. Las asociaciones que ayudan al suicidio identifican alrededor de 1.800 peticiones anuales, reduciéndose la cifra de suicidios asistidos a unos 300 anuales, un 0,45% del total de las muertes en Suiza.
Situación en Luxemburgo
La eutanasia y el suicido médicamente asistido se legalizaron en el año 200913, para pacientes adultos, capaces de tomar decisiones autónomas, con enfermedades incurables y terminales que les causen sufrimiento físico o psicológico constante e insoportable y sin posibilidad de alivio14,15.
El paciente lo solicita a través del documento de instrucciones previas, denominado «Disposiciones para el final de la vida», registrado de forma obligatoria y evaluado por la Comisión Nacional de Control y Evaluación. Esta será informada en un plazo máximo de 8 días tras el fallecimiento. El médico debe consultar con otro experto independiente, con el equipo de salud del paciente y con un representante designado por el paciente.
El médico de confianza del paciente es el encargado de realizarla; de ellos, un 17% fueron médicos generalistas16.
Entre 2009 y 2016 hubo 51 casos de muerte asistida16: 50 peticiones de eutanasia y una de suicidio asistido, algunos en su propio domicilio. La mayoría eran mayores de 60 años, y como causa fue mayoritario el diagnóstico de cáncer.
Breve repaso a países no europeos17
- Estados Unidos. El suicidio médicamente asistido en mayores de 18 años con enfermedad terminal y pronóstico de vida inferior a 6 meses está despenalizado en siete estados de Estados Unidos18: Oregón (1997), Washington (2009), Montana (2009), Vermont (2013), Colorado (2016), California (2016) y Hawái (2018).
- En 2015, Canadá derogó la prohibición de la eutanasia y el suicidio asistido19, comenzando por Quebec (donde no se exige determinada esperanza de vida). En 2016, el Colegio de Médicos de Ontario publicó las «Directrices provisorias para la muerte asistida».
- Colombia es el único país de América Latina donde está permitida la eutanasia20, pero no el suicidio asistido. Se despenalizó en 1997 y se reguló en 2015.
- Australia. En la región de Victoria entrará en vigor el 19 de junio de 2019 para mayores de 18 años con una esperanza de vida entre 6-12 meses, en forma de eutanasia o suicidio médicamente asistido21.
Conclusiones
A fecha de hoy, una minoría de estados ha despenalizado la eutanasia. Se establecen procedimientos que buscan ser garantistas y transparentes (salvaguardando la intimidad): intentan asegurar la voluntariedad, la competencia en la decisión, la ausencia de alternativas al sufrimiento insoportable, la decisión compartida con otro médico y el control posterior a la práctica de la eutanasia.
La legislación sobre la eutanasia coincide con un esfuerzo por garantizar el acceso a los cuidados paliativos de calidad y con el respeto a la objeción de conciencia profesional. Donde la eutanasia está aprobada se ha convertido en práctica habitual, sin apenas conflictividad penal.
En los países en los que se ha despenalizado la eutanasia el papel del médico de familia consiste en asegurar el cumplimiento de los requisitos, discutir las opciones con el paciente, la familia y el equipo asistencial y, llegado el caso, proporcionar la muerte a petición del paciente.
El compromiso del médico de familia con el paciente alcanza también el final de su vida, como culminación de la longitudinalidad y atención integral características de la Atención Primaria. Debe estar atento para mitigar el sufrimiento, ofreciéndole siempre cuidados paliativos de calidad, y planificar con él decisiones sobre actuaciones y procedimientos. En los estados citados se incluye como opción legal que el médico de familia pueda tomar en consideración la práctica de la eutanasia.
Resumen
En el debate sobre la ayuda a morir es fundamental definir los términos «eutanasia» y suicidio médicamente asistido. Existe un amplio consenso en: la necesidad de que los cuidados paliativos sean accesibles y de calidad, la adecuación del esfuerzo terapéutico en cada caso, y el acceso a la sedación paliativa. Sin embargo, se mantienen opiniones éticamente bien fundamentadas en sentidos opuestos sobre la posibilidad de la eutanasia. Los casos más próximos son los Países Bajos, Bélgica, Luxemburgo y Suiza, con una historia breve, pero con amplio recorrido (1 de cada 25 fallecidos en los Países Bajos en 2016).
Entre los requisitos compartidos, están la valoración de la capacidad o competencia, la información previa, la voluntariedad libre de presiones externas o internas, la admisión de las instrucciones previas como expresión anticipada de la voluntad, la existencia de una enfermedad que genera sufrimiento insoportable sin otras alternativas razonables, la participación de dos médicos, uno de ellos independiente, y la creación de comisiones de control de la eutanasia a posteriori. No se admite en ningún caso el homicidio (aunque fuera por compasión). Se respeta la objeción de conciencia de los profesionales.
Entre las diferencias, destaca la exigencia o no de documento escrito, la edad a partir de la cual puede practicarse y su forma de realización, por un médico (eutanasia) o por el propio sujeto asesorado por un médico (suicidio médicamente asistido).
Lecturas recomendadas
Parreiras Reis de Castro M, Cafure Antunes G, Pacelli Marcon LM, Silva Andrade L, Rückl S, Ângelo Andrade VL. Eutanasia y suicidio asistido en países occidentales: una revisión sistemática. Rev Bioét. [Internet.] 2016;24(2):355-67. Disponible en: http://dx.doi.org/10.1590/1983-80422016242136
Revisión sistemática (19 publicaciones entre 2005 y 2015) de la situación de la ayuda a morir en el mundo, leyes y criterios de cada país. Sin entrar en posicionamientos a favor o en contra, aclara los términos y sugiere posibles escenarios en países en los que estas prácticas aún no están admitidas (Brasil y Reino Unido).
Comités Regionales de Revisión de la Eutanasia (RTE). Código de Prácticas. [Internet.] 2015. Disponible en: https://derechoamorir.org/wp-content/uploads/2018/09/2015-codigo-practicas-eutanasia-comites-regionales-pbajos.pdf
Conjunto de recomendaciones prácticas dirigidas a los profesionales holandeses que reciben peticiones de muerte asistida, con consejos para asegurar que se cumplen los requisitos legales para su realización en situaciones de conflicto.
Melguizo Jiménez M, Simón Lorda P, Arriba Marcos B. Eutanasia y suicidio asistido. AMF [Internet.] 2015;11(7):384-91. Disponible en: http://amf-semfyc.com/web/article_ver.php?id=1451
Para repasar conceptos y reflexionar sobre aspectos éticos y legales no abordados en este artículo.
Bibliografía
- Real Academia Española. Diccionario de la lengua española, [Internet.] 23.ª ed. Madrid: Espasa, 2014. Disponible en: http://dle.rae.es/?id=H7n2lXw
- Melguizo Jiménez M, Simón Lorda P, Arriba Marcos B. Eutanasia y suicidio asistido. AMF [Internet.] 2015;11(7):384-391. Disponible en: http://amf-semfyc.com/web/article_ver.php?id=1451
- Álvarez Montero S. Eutanasia, opciones al final de la vida y médicos de familia. Aten Primaria. [Internet.] 2009;41:405-10. Disponible en: http://www.elsevier.es/es-revista-atencion-primaria-27-sumario-vol-41-num-7-X0212656709X75077
- Ley 4/2017, de 9 de marzo, de Derechos y Garantías de las Personas en el Proceso de Morir. [Internet.] Disponible en: http://www.madrid.org/wleg_pub/secure/normativas/contenidoNormativa.jsf?opcion=VerHtml&nmnorma=9690&cdestado=P#no-back-button
- Simón Lorda P, Barrio Cantalejo IM. La eutanasia en Bélgica. Rev Esp Salud Pública. [Internet.] 2012;86 (1):5-19. Disponible en: http://www.mscbs.gob.es/biblioPublic/publicaciones/recursos_propios/resp/revista_cdrom/vol86/vol86_1/RS861C_5.pdf
- Comités Regionales de Revisión de la Eutanasia (RTE). Euthanasiecode 2018: Código de Práctica de la Eutanasia. [Internet.] Abril 2018. Disponible en: https://www.euthanasiecommissie.nl/de-toetsingscommissies/euthanasiecode
- Comités Regionales de Revisión de la Eutanasia (RTE). Código de Prácticas. [Internet.] 2015. Disponible en: https://derechoamorir.org/wp-content/uploads/2018/09/2015-codigo-practicas-eutanasia-comites-regionales-pbajos.pdf
- Comités Regionales de Revisión de la Eutanasia (RTE). Annual report. [Internet.] 2016. [Internet.] Disponible en: https://english.euthanasiecommissie.nl/binaries/euthanasiecommissie-en/documents/publications/annual-reports/2002/annual-reports/annual-reports/RTE_annual_report_2016.pdf
- Comités Regionales de Revisión de la Eutanasia (RTE). Jaarverslag. [Internet.] 2017. Disponible en: https://www.euthanasiecommissie.nl/de-toetsingscommissies/uitspraken/jaarverslagen/2017/mei/17/jaarverslag-2017
- Deliens L, Mortier F, Bilsen J, Cosyns M, Vander Stichele R, Vanoverloop J, et al. End-of-life decisions in medical practice in Flanders, Belgium: a nationwide survey. Lancet. [Internet.] 2000 Nov 25;356(9244):1806-11. Disponible en: https://www.thelancet.com/journals/lancet/article/PIIS0140-6736(00)03233-5/fulltext
- Commission fédérale de Contrôle et d’Évaluation de l’Euthanasie. Huitième rapport aux Chambres législatives années 2016-2017. [Internet.] Disponible en: https://organesdeconcertation.sante.belgique.be/sites/default/files/documents/8_rapport-euthanasie_2016-2017-fr.pdf
- Hurst SA, Mauron A. Assisted suicide and euthanasia in Switzerland: allowing a role for non-physicians. BMJ. 2003;326(7383):271-3.
- Castro MPR de, Antunes GC, Marcon LMP, Andrade LS, Rückl S, Andrade VLÂ. Eutanásia e suicídio assistido em países ocidentais: revisão sistemática. Rev Bioét. 2016;24(2):355-67.
- Dyer O, White C, García Rada A. Assisted dying: law and practice around the world. BMJ. 2015;351:h4481.
- Ministère-Direction de la Santé. Luxemburg. Fin de vie [Internet]. Disponible en: http://www.sante.public.lu/fr/droits/fin-vie/index.html
- Ministère-Direction de la Santé. Luxemburg. Suicide CN de C et d’Evaluation de la loi du 16 mars 2009 sur l’euthanasie et l’assistance au. Quatrième rapport de la loi du 16 mars 2009 sur l’euthanasie et l’assistance au suicide (années 2015 et 2016). [Internet.] Disponible en: http://www.sante.public.lu/fr/publications/r/rapport-loi-euthanasie-2015-2016/index.html
- Parreiras Reis de Castro M, Cafure Antunes G, Pacelli Marcon LM, Silva Andrade L, Rückl S, Ângelo Andrade VL. Eutanasia y suicidio asistido en países occidentales: una revisión sistemática. Rev. Bioét. [Internet.] 2016;24(2):355-67. Disponible en: http://dx.doi.org/10.1590/1983-80422016242136
- Death with Dignity National Center. [Internet.] Disponible en: https://www.deathwithdignity.org
- Parlamento de Canadá. An Act to amend the Criminal Code and to make related amendments to other Acts (medical assistance in dying). [Internet.] Disponible en: https://derechoamorir.org/wp-content/uploads/2018/07/Ley-Eutanasia-Canada.pdf Disponible en inglés y francés: https://laws-lois.justice.gc.ca/PDF/2016_3.pdf
- Ministerio de Salud y Protección Social de Colombia. Resolución 1216. 20 de abril de 2015. [Internet.] Disponible en: https://derechoamorir.org/wp-content/uploads/2018/09/2015-ley-eutanasia.pdf
- Asamblea Legislativa del Parlamento de Victoria (Australia). Voluntary Assisted Dying Bill 2017. [Internet.] Disponible en: http://www.legislation.vic.gov.au/Domino/Web_Notes/LDMS/PubStatbook.nsf/f932b66241ecf1b7ca256e92000e23be/B320E209775D253CCA2581ED00114C60/$FILE/17-061aa%20authorised.pdf



