Introducción
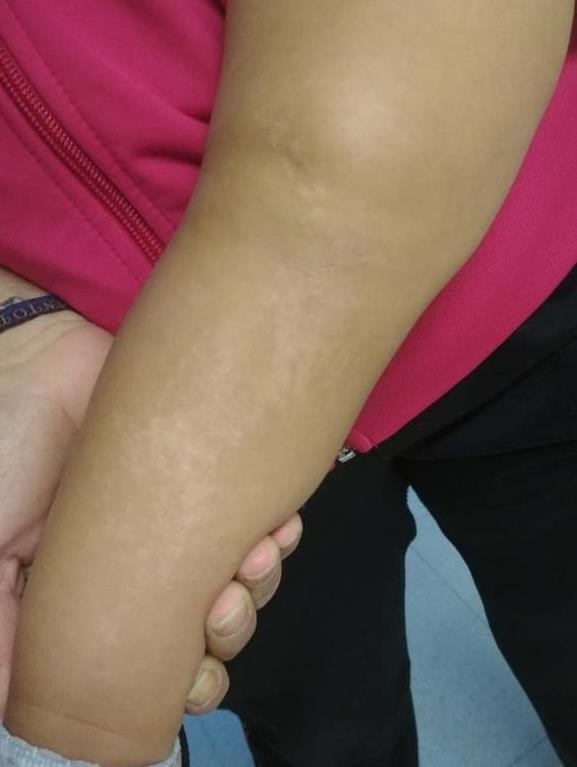
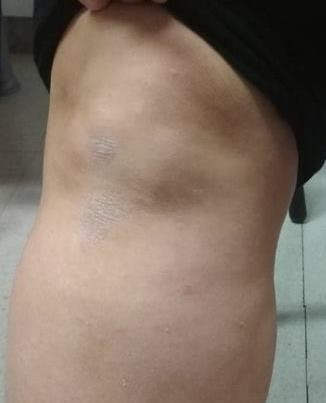
Niña de 2 años que, tras cambiarse de domicilio, acude por primera vez a la pediatra de su nuevo centro de salud para realizar el control del Programa de Salud Infantil. Durante la exploración física, destacan unas lesiones cutáneas hipocrómicas en la pierna derecha (figuras 1 y 2). Al indagar sobre dichas lesiones, su madre refiere que la paciente las presenta desde el nacimiento aunque previamente tenían un aspecto diferente («eran como ampollitas»). Comenta que fue valorada por sus pediatras anteriores, pero que han cambiado de domicilio varias veces por lo que ha sido atendida por pediatras diferentes sin haber un seguimiento. No sabe precisar la información que le han dado ni posee informes previos. Además, nos indica que ella, durante su infancia, presentó lesiones similares, actualmente en remisión, persistiendo solamente una lesión muy leve en la rodilla (figura 3). No presenta otra sintomatología concomitante.
|
Figuras 1 y 2: Lesiones cutáneas de la paciente en la pierna derecha. |
|
 |
 |
|
Figura 3: Lesión cutánea de la madre de la paciente en la rodilla. |
|
 |
|
1. Ante la anamnesis, ¿cuál sería la orientación diagnóstica?:
- Liquen plano
- Vitíligo
- Incontinencia pigmentaria
- Pitiriasis versicolor
2. Ante esta orientación diagnóstica, ¿cuál sería la actitud más adecuada con esta paciente?:
- No hay que hacer nada especial: seguimiento de la evolución de las lesiones en las revisiones previstas por el Programa de Salud Infantil.
- Derivar a Consultas Externas de genética para completar el estudio. Derivar también al dentista, al oftalmólogo y al neurólogo para descartar patología concomitante.
- Derivar a Dermatología para completar el estudio, a través de una biopsia cutánea.
- Tratamiento sintomático y revalorar a la paciente al cabo de una semana.
3. ¿Qué tratamiento sería el más adecuado?:
- Tratamiento tópico, sintomático, de las lesiones cutáneas y prednisona durante 10 días.
- Lavados de las lesiones y eritromicina 30 mg/kg/día por vía oral durante 7 días.
- Tratamiento antifúngico tópico.
- Tratamiento tópico de las lesiones cutáneas con una buena hidratación, más antibióticos tópicos solo si mostrara signos de sobreinfección. Tratamiento de las posibles malformaciones asociadas si las hubiera.
Desenlace
Con la sospecha clínica de incontinencia pigmentaria, se derivó a la paciente a consultas de Genética para confirmar el diagnóstico. Posteriormente, se solicitó la valoración por el neuropediatra, el oftalmólogo y el odontólogo para descartar malformaciones asociadas. Las exploraciones oftalmológica y odontológica fueron normales. Sin embargo, la paciente no acudió a la cita de neuropediatría, ni tampoco se ha podido hacer un seguimiento desde Pediatría de Atención Primaria de su desarrollo neurológico a más largo plazo, pues tampoco volvió a las revisiones, pudiendo solo afirmar que a la edad de 2 años el desarrollo psicomotor no mostraba alteraciones a destacables.
Resumen
La incontinencia pigmentaria, también conocida como síndrome de Bloch-Sulzberger, es una enfermedad multisistémica, congénita, rara, dominante y ligada al cromosoma X que se caracteriza por una displasia ectodérmica. Está causada por mutaciones familiares o esporádicas de novo en un gen modulador esencial del factor nuclear kappa B IKBKG y suele ser letal en varones1,3.
Las lesiones cutáneas están presentes en el 80 % de los casos y evolucionan de una forma muy característica3. Inicialmente, se presentan durante el período neonatal en forma de un exantema ampolloso que sigue las líneas de Blaschko (líneas invisibles en condiciones normales, se cree que son las huellas de la migración de las células embrionarias), sobre todo a nivel de las extremidades y la cara lateral del tronco. Posteriormente, durante los primeros 2 meses aparecen placas verrugosas que evolucionan con el tiempo a máculas hiperpigmentadas lineares y curvilíneas que suelen desaparecer a partir de la adolescencia, persistiendo algunas lesiones hipocrómicas y atróficas2,3. Además de la afectación cutánea, estos pacientes suelen presentar alopecia, distrofia ungueal, anomalías dentarias y en menor grado, aunque más graves, anomalías oftalmológicas (anormalidades vasculares de la retina, estrabismo, catarata y atrofia del nervio óptico) y neurológicas (convulsiones, retraso mental, hidrocefalia, accidentes vasculares encefálicos isquémicos y parálisis espástica)3.
La incontinencia pigmentaria es autolimitada y no hay un tratamiento específico. El diagnóstico se suele basar en la observación de las lesiones cutáneas características y en el estudio genético, pudiéndose recurrir al estudio histológico en determinadas situaciones2.
El tratamiento es multidisciplinar y generalmente sintomático, con tratamiento tópico de las lesiones cutáneas para evitar la sobreinfección de estas2,3.
Al tratarse de una patología congénita, se debe implicar a la familia y valorar el consejo genético y las revisiones periódicas2. Además, se recomienda una valoración exhaustiva por el dentista, el oftalmólogo y el neurólogo durante el período neonatal y el posterior seguimiento para descartar la patología concomitante ya comentada, sobre todo la afectación neurológica y oftalmológica, por su gravedad2,3.
Su pronóstico depende de la asociación de malformaciones a nivel de otros sistemas2.
Bibliografía
- Fusco F, Pescatore A, Steffann J, Royer, G, Bonnefont JP, Ursini MV. Clinical Utility Gene Card for: incontinentia pigmenti. Eur J Hum Genet. 2013 Jul;21(7). doi: 10.1038/ejhg.2012.227.
- González Herrero M, Jordano Pérez J, de Julián Polo B. Incontinentia pigmenti. Rev Pediatr Aten Primaria. 2005;7:407-411.
- Pereira MAC, Mesquita LAF, Budel AR, Cabral CSP, Feltrim AS. Incontinência pigmentar ligada ao X ou síndrome de Bloch-Sulzberger: relato de um caso. An Bras Dermatol. 2010;85(3):372-5.


