|
Caso clínico |
|
Mujer, de 54 años de edad, trabajadora del campo, que acude a la consulta por un eritema con aumento de la temperatura en la pierna derecha, de 2 días de evolución, con sensación distérmica y fiebre termometrada de 38,2 °C desde hace 12 horas. Antecedentes personales de sobrepeso, insuficiencia venosa tratada con safenectomía hace 20 años en la pierna derecha. Hace 12 años, fue diagnosticada de adenocarcinoma en la unión colorrectal, estadio IIIB, tratada con cirugía, radioterapia y quimioterapia quedando como secuela una colitis actínica. Comenzó hace unos 2 años con un aumento de volumen en la extremidad derecha, que se ha incrementado de forma progresiva. En un principio el edema cedía con el decúbito, pero desde hace unos 3 meses observa empeoramiento clínico, edema con fóvea que no cede con el decúbito y una diferencia de 3 cm. Diagnosticada de linfedema grado IIb.
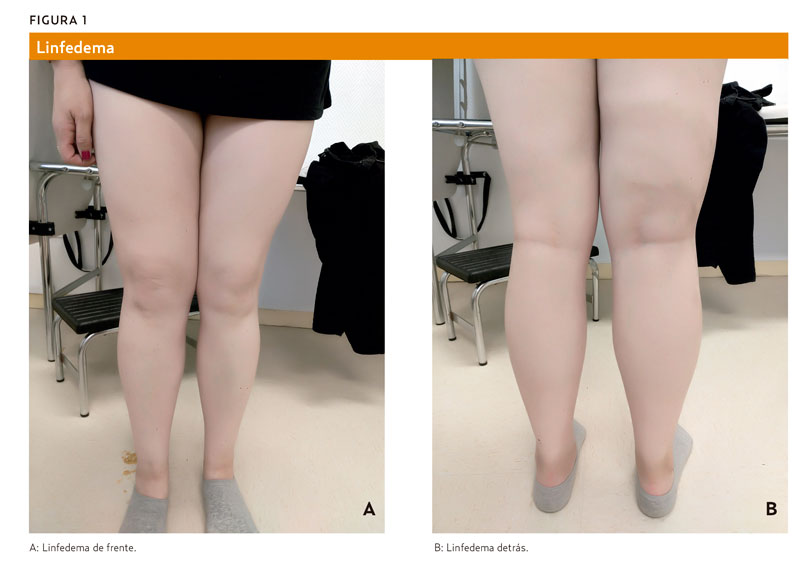
En la consulta presenta enrojecimiento cutáneo en la pierna derecha con sensación de tensión desde hace 2 días (figura 1), negando traumatismo en la zona. En la exploración se palpa un cordón en la zona del muslo hacia la ingle, con dolor a la palpación en la zona inguinal derecha. Signo de Homans negativo. Con el diagnóstico de linfangitis se inicia tratamiento antibiótico. Se cita a la paciente a los 7 días, y se observa mejoría clínica, sin complicaciones. Finaliza el tratamiento antibiótico y se insiste a la paciente en las medidas preventivas para su linfedema. |
Puntos clave
- El linfedema se define como un aumento anormal de líquido rico en proteínas en el espacio intersticial debido a una alteración de la capacidad de transporte del sistema linfático.
- Se manifiesta por un incremento del tamaño o hinchazón de una extremidad o región del cuerpo.
- En los países desarrollados la causa más frecuente de linfedema en los países desarrollados son las neoplasias o algunos de sus tratamientos.
- El tratamiento del linfedema se basa prácticamente de forma exclusiva en medidas preventivas y de rehabilitación.
- La modalidad terapéutica con la que se obtienen los mejores resultados son la terapia física completa y las prendas de compresión (el tratamiento más eficaz y deben mantenerse a largo plazo).
- El mejor resultado en la reducción del volumen está en relación inversa al grado y estadio evolutivo.
- Una vez estabilizado el linfedema, los pacientes no pueden esperar de las prendas de compresión más que una estabilización o una modesta mejora del edema.
El linfedema
El linfedema es una enfermedad crónica y progresiva causada por la acumulación de suero y proteínas en el espacio intersticial como consecuencia del mal funcionamiento del drenaje linfático, manifestándose por el incremento de tamaño o hinchazón de una extremidad o región del cuerpo.1 El aumento de la circunferencia de la extremidad afectada limita su movilidad y merma la calidad de vida del paciente que la sufre. Además, puede causar dolor e incrementa el riesgo de infecciones de la piel y partes blandas afectadas, entre otras complicaciones, como consecuencia de los cambios tróficos que se dan en la extremidad al progresar la enfermedad.
El sistema linfático
Es un sistema abierto que forma parte de la circulación periférica, constituyendo un segundo sistema de drenaje que trabaja junto con el sistema venoso para absorber sustancias procedentes del intersticio. Cumple dos funciones aparentemente distintas, pero inseparables2: mantener la homeostática extravascular y una inmunológica3 (transporte de antígenos desde los tejidos a los órganos linfoides para producir las reacciones inmunes).
El sistema linfático llega a casi todas las estructuras del organismo, excepto a la médula espinal, el cerebro, el cartílago, las uñas, el cristalino y la epidermis4.
La linfa es un líquido semejante a la sangre, sin hematíes, que transporta hasta la sangre moléculas no utilizadas por las células, sobre todo proteínas de alto peso molecular y algunos lípidos.
Etiología y etiopatogenia
El linfedema se produce por una insuficiencia mecánica u obstrucción del sistema linfático, que es incapaz de absorber y transportar la carga linfática normal. Hay un desequilibrio en la filtración entre el sistema venoso y el sistema de drenaje linfático (el aumento del flujo vascular no puede ser compensado por los capilares linfáticos y aparece la obstrucción que causa una inflamación visible). La etiología puede ser muy variada5 (tabla 1).
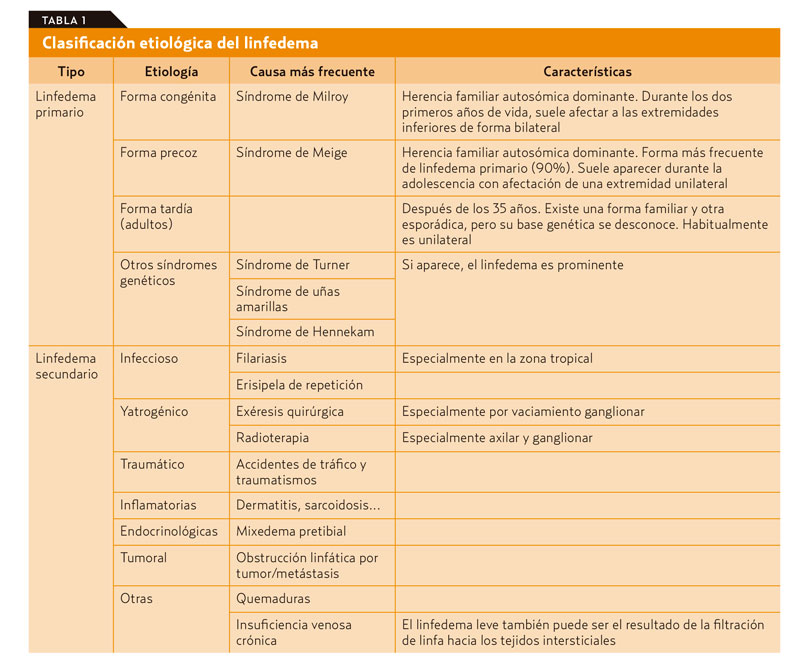
En los países tropicales y subtropicales, el linfedema secundario se debe principalmente a filariasis (90% de infección por Wuchereria bancrofti) mientras que en los países desarrollados se debe a una complicación de la disección de los ganglios linfáticos en el tratamiento de una neoplasia.
El riesgo de desarrollar un linfedema tras la cirugía del cáncer de mama6 está directamente relacionado con el tratamiento quirúrgico (en la disección axilar es del 29-49%, y en la biopsia del ganglio centinela, del 5-7%)7, aumentando cuando se asocia radioterapia a la cirugía (35% de los pacientes). Puede ocurrir como consecuencia del tratamiento de otros tipos de cáncer: melanoma (16%), ginecológico (20%), genitourinario (10%), cabeza y cuello (4%), sarcomas (30%)8.
Los pacientes con linfedema ven afectada su calidad de vida (aspectos sociales, emocionales o psicológicos, aspectos laborales y de condición física)9. Algunos estudios han observado que la pérdida de funcionalidad evaluada a través de escalas tiende a ser mayor en pacientes con linfedema en una extremidad inferior frente al linfedema en una extremidad superior10.
Su aparición puede ser desde los pocos días de la intervención hasta 30 años después del tratamiento. Un 80% aparece en un plazo de 3 años a partir de la cirugía; el resto presenta edema a una tasa anual del 1%11.
Diagnóstico
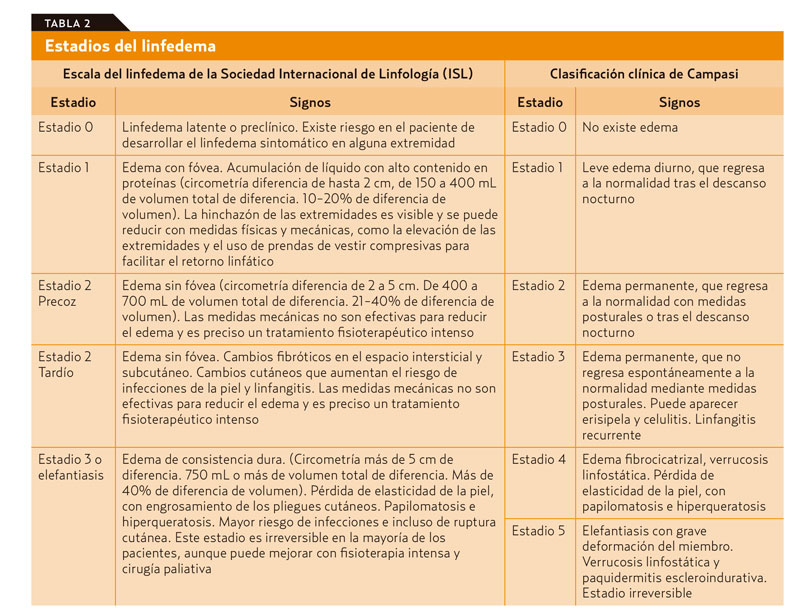
El diagnóstico del linfedema es clínico (anamnesis y exploración física), siendo el aumento de volumen de la extremidad afectada el aspecto fundamental, sin olvidar la sintomatología y otros signos de la piel y del tejido celular subcutáneo que pueden orientar a un diagnóstico precoz. Con la información recogida se definirán el estadio y el grado del linfedema, que determinará el pronóstico y la modalidad terapéutica12. Se utilizan dos clasificaciones del linfedema: la clasificación clínica de Campasi es de mayor utilidad en la clínica del día a día, siendo más utilizada a nivel académico la International Society of Lymphology (tabla 2).
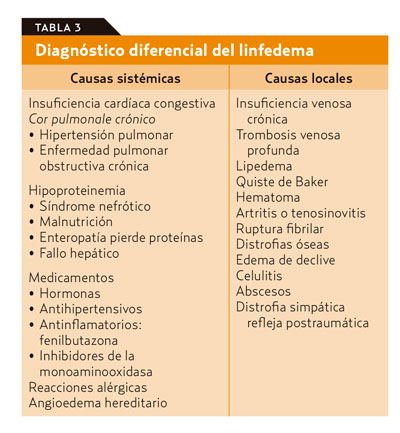
Es importante hacer el diagnóstico diferencial con otros edemas no linfáticos que originan un exceso de filtración capilar, en los que el líquido acumulado es pobre en proteínas (tabla 3).
La circometría13 es la medida del volumen que se debe convertir en un acto sistemático en la exploración de los pacientes, al ser un método sencillo, inocuo y perfectamente válido para establecer el diagnóstico de linfedema. Las medidas deben tomarse siempre en las dos extremidades porque cualquier cambio de tamaño o cualquier cambio en la extremidad no afectada puede producir errores de apreciación. El número de las medidas difiere según los autores. El examen de la extremidad se debe hacer tanto de forma global como por segmentos, porque si el edema se limita o afecta preferentemente a uno de ellos, la medición total da una idea equivocada de la gravedad de este. En cuanto a los criterios diagnósticos, lo más aceptado es la diferencia en la medida de 2 cm entre ambas extremidades para alguno de los niveles de medición o un volumen superior al 10% con respecto a la extremidad sana. La suma de los perímetros de ambas extremidades y su comparación es otro parámetro posiblemente válido, tanto para el diagnóstico como para la valoración del linfedema. En la tabla 2 se puede ver la clasificación de los grados del linfedema.
Existen otras técnicas para realizar la medición de la volumetría de las extremidades (pletismografía de agua, perimetría, impedancia), pero en la práctica clínica se utilizan poco y son de muy difícil acceso en Atención Primaria (AP).
En el linfedema la determinación del tamaño de la extremidad afectada ofrece dificultades si no existen medidas previas que permitan la comparación con la extremidad contralateral, ocasionando problemas diagnósticos y de valoración evolutiva, sobre todo en linfedemas bilaterales.
Los aspectos que se deben valorar en la exploración son los siguientes:
- Localización: el aumento de volumen en las extremidades es de forma global, incluye los dedos, lo que permite hacer el diagnóstico diferencial con el lipedema (esta manifestación es mínima).
- Volumen: el aumento de tamaño se aprecia a simple vista, salvo en fases latentes o iniciales. En la práctica diaria se usa la circometría.
- Consistencia: la fóvea a la presión digital típica de otros edemas no es un signo específico del linfedema. Solo se observará en fases iniciales cuando aún es blando y cede parcial y temporalmente con el reposo en decúbito o con la extremidad en alto14. Con el paso del tiempo adquiere la consistencia típica, dura sin dejar fóvea, y donde la elevación de la extremidad no mejora el volumen como consecuencia de la tendencia a la fibrosis de las proteínas plasmáticas acumuladas en el tejido.
- Aspecto: no suelen existir cambios en la coloración ni en la temperatura de la piel. En la fase final hay una fibrosis irreversible, la piel tiene un aspecto muy endurecido. Con el tiempo pueden aparecer lesiones hiperqueratósicas en la epidermis, mientras que en la dermis subyacente se aprecia piel de naranja o pequeñas pápulas (papilomatosis); en ocasiones, se forman ampollas de líquido (linfangiectasias) con posibilidad de drenaje (linforrea) ante mínimos traumatismos.
- Dolor: el linfedema no suele doler, el paciente sí puede percibir molestias, tensión, parestesias o sensación de pesadez que, en algunos casos, se describe como «dolor», si bien no suele ser intenso. El dolor asociado al linfedema es más una complicación, como el dolor neuropático (en la zona del hombro y comúnmente secundario a la cirugía, a la radioterapia de la neoplasia de mama o ambas)15.
- Signo de Kaposi-Stemmer (o de Stemmer): es casi patognomónico en el linfedema, y consiste en la imposibilidad de pinzar la piel del dorso del segundo dedo del pie, mientras que en el paciente sin linfedema se pellizca el pliegue con facilidad; en los linfedemas de la extremidad superior se aplica en la mano16. Un falso negativo de este signo no excluye linfedema, pero para algunos autores no existe la posibilidad de un falso positivo17.
- Alteración de la imagen corporal: las consecuencias estéticas son muy importantes, provocando en el paciente una percepción de sí mismo como enfermo, con repercusión en su bienestar psicológico.
- Repercusión en las actividades de la vida diaria: el linfedema produce limitación de la movilidad y de la realización de las actividades de la vida diaria (trabajo, labores domésticas, deportes y ocio) por el aumento del volumen que puede limitar los arcos articulares.
- Evolución: si no se corrige la causa ni se realiza el tratamiento adecuado, el linfedema empeora. El volumen tenderá a aumentar y la fibrosis se irá instaurando con el tiempo produciendo cambios visibles en el tejido, que pasará por fases de acantonamiento y en los casos más evolucionados puede derivar en degeneración neoplásica (linfangiosarcoma o enfermedad de Stewart-Treves).
Pruebas complementarias
El diagnóstico del linfedema es clínico, por lo que la petición de pruebas complementarias solo se realizará para resolver dudas diagnósticas y con el fin de discriminar la indicación quirúrgica, sobre todo en los linfedemas duros. La prueba complementaria más utilizada en AP es la ecografía, que informa del estado del tejido celular subcutáneo y puede descartar la participación del sistema venoso, siendo de utilidad para el diagnóstico diferencial.
En la revisión de la bibliografía, la radiografía con contraste (linfografía) es la técnica de referencia para ver los colectores y ganglios linfáticos, pero tratándose de una técnica invasiva está casi en desuso.
Tratamiento
El linfedema es una entidad crónica cuyo tratamiento es sintomático. En población de riesgo la prevención se fundamenta en la información y toma de conciencia de una serie de medidas de higiene, cuidados y ejercicios que han de iniciarse precozmente18.
Una vez establecido el linfedema, no existe un tratamiento curativo, por lo que los objetivos se centran en disminuir el volumen, reducir los síntomas y evitar la progresión y las complicaciones.
 Las medidas de prevención que se deben llevar a cabo comprenden:
Las medidas de prevención que se deben llevar a cabo comprenden:
- Medidas posturales en el postoperatorio inmediato: posición de drenaje (declive de 45 grados) de la extremidad correspondiente mientras se está encamado (grado de recomendación C).
-
Medidas de higiene personal y cuidados:
- Mantener un peso corporal normal (grado de recomendación A). La tasa global de linfedema en los pacientes obesos es casi el doble que la de los pacientes no obesos (49 versus 28%).
- En el resto de medidas (tabla 4)19 existe una limitada o pobre evidencia científica (grado de recomendación C).
- Cinesiterapia (ejercicios diarios): ejercicios activos, repetitivos y de baja resistencia e impacto que siempre se realizan con los vendajes de compresión o mangas colocados. Promueven la circulación de la linfa y reducen el edema (grado de recomendación A).
El tratamiento se inicia cuando existe sintomatología de pesadez, tirantez o hinchazón de la extremidad afectada, acompañada de una diferencia de más de 2 cm en alguno de los valores de la circometría con respecto al valor de referencia20.
Los objetivos del tratamiento son los siguientes:
- Reducción o mantenimiento del volumen del linfedema.
- Mantener o restablecer la función de la extremidad y su aspecto.
- Prevenir y tratar las complicaciones.
El tratamiento debe ser multidisciplinar y se debe contar siempre con el servicio de rehabilitación y medicina física o con las unidades de linfedema si existen.
Terapia física compleja (figura 2)
La terapia física descongestiva compleja (TDC), preconizada por Fóldi, ahora denominada terapia descongestiva del linfedema (TDL) o terapia física combinada (TFC), es la forma más común de tratamiento del linfedema. Se estructura en dos fases. La fase 1, entre 2 y 4 semanas, tiene como objetivo la reducción del edema mediante drenaje linfático manual y vendajes compresivos fundamentalmente. En este período se debe trabajar el cuidado de la piel y la minimización del riesgo de infecciones, indicando ejercicios que favorecen el drenaje linfático. En la fase 2 o de mantenimiento se incluyen ejercicios, uso de vendaje compresivo o mangas y drenaje linfático autoadministrado además del cuidado de la piel. Reduce el volumen de la extremidad de un 4 a un 66%; pero requiere tiempo, esfuerzo y recursos importantes. Muestra un nivel de evidencia moderadamente fuerte (grado de recomendación B)21.

El drenaje linfático manual (DLM) es una técnica manual, componente clave de la TDC, diseñada para reducir el edema mediante el estímulo del drenaje linfático (grado de recomendación C)22. Es más eficaz en las fases iniciales (cuando menos fibrosis se haya generado) y mejora la sensación de pesadez o parestesias de la extremidad en la práctica totalidad de los pacientes tratados. Un 43,27% de los linfedemas en estadio I e intensidad leve pasaron a un período de latencia. El mejor resultado en la reducción del volumen está en relación inversa con el grado y estadio evolutivo.
Los vendajes de baja elasticidad (uso de material no elástico) son útiles para evitar la reacumulación de linfa al reducir la ultrafiltración capilar y optimizar la eficacia de la bomba muscular intrínseca (grado de recomendación C).
La terapia de compresión se basa en la utilización de dispositivos para compresión donde se incrementa del flujo intersticial, así como la deformación de la matriz colágena del tejido celular subcutáneo, reduciendo el líquido intersticial mediante la prevención del reflujo de linfa al espacio intersticial. Favorece el efecto natural de bomba que ejercen los músculos sobre la circulación. Nunca se debe utilizar en la fase aguda (compresión neumática intermitente, grado de recomendación B)23.
Las prendas de contención elástica deben realizarse a medida en tejido tricotado plano fabricado sin tensión en algodón, caucho y nailon. Su función no es mejorar, sino mantener el volumen. Se deben poner por el día y retirar por la noche, y renovar cada 4-6 meses, cuando hayan perdido su eficacia por deterioro o por un cambio en las necesidades del paciente. En función del estadio del edema, se indicará una prenda de distinta compresión (prendas de clase I: 20-30 mmHg para edemas leves; clase II: 30-40 mmHg para edemas moderados; clase III: 40-50 mmHg para edemas marcados; clase IV: > 50 mmHg para edemas graves).
En la práctica se recomiendan las prendas de clase II para casos moderados y de clase III para casos graves como recomendación general. Con este tratamiento los pacientes pueden esperar una estabilización y habitualmente una modesta mejoría. El tratamiento mediante prendas de compresión externa de forma aislada es superior al no tratamiento en el linfedema. Una vez estabilizado, los pacientes no pueden esperar de las prendas de compresión más que una estabilización o una modesta mejora del edema (grado de recomendación B).
Tratamiento psicológico. Es importante contemplarlo al estar el linfedema en el contexto de patologías con importantes repercusiones en el transcurso vital del paciente (grado de recomendación B en neoplasias).
Fármacos. No existe ningún fármaco efectivo y no se recomienda su uso. Los fármacos que se han utilizado en alguna ocasión son los siguientes:
- Diuréticos: desaconsejado su uso al favorecer la fibrosis y el aumento en la consistencia de la linfa (grado de recomendación C).
- Benzopironas: eran los fármacos más utilizados, en especial la cumarina, al estimular la proteólisis por los macrófagos. Eran tratamientos prolongados con riesgo de hepatotoxicidad. Las últimas revisiones señalan que no existen pruebas que apoyen su uso (grado de recomendación C).
- Medicamentos homeopáticos (Arvensis, Geniata lutea, Pinus silvestris...), pueden reducir el edema, pero no han demostrado eficacia.
Otras terapias físicas (láser, microondas, ultrasonido, TENS [estimulación nerviosa eléctrica transcutánea], hidroterapia). No tenemos prueba alguna de eficacia para ninguna de las terapias por la ausencia de ensayos clínicos que confirmen su eficacia y descarten el riesgo de efectos negativos24. El láser de baja frecuencia a baja intensidad, a pesar de no reducir el edema, sí mejora síntomas como el dolor o la pesadez, y la calidad de vida de los pacientes, medida con la escala fact-B +4 (escala específica de la función de la extremidad superior utilizada en pacientes intervenidas de neoplasia de mama) (grado de recomendación C)25.
Cirugía. La intervención quirúrgica se emplea muy raras veces (1‰ de los casos) y solo ante linfedemas muy graves que no responden a los tratamientos conservadores, como en el caso de las elefantiasis.
Están descritas técnicas excisionales o de reducción y fisiológicas o de drenaje. Se ha progresado en técnicas microquirúrgicas linfáticas que, combinadas con medidas conservadoras, podrían mejorar muchos de estos linfedemas (véase el texto recomendado de lectura).
Complicaciones del linfedema
Las complicaciones más frecuentes son las producidas por el propio edema. Después estarían las infecciones dermatológicas y las ocasionadas por el tratamiento de la causa etiológica.
Las infecciones dermatológicas más habituales son:
- Micosis.
- Dermatitis aguda relacionada con el linfedema: reacción inmune anormal ante bacterias no patógenas.
- Linfangitis aguda, episodio agudo de enrojecimiento cutáneo difuso que se extiende y progresa rápidamente con sensación de tensión y fiebre. Aparece un cordón eritemato-edematoso, doloroso a la palpación profunda, siguiendo el trayecto linfático hacia la correspondiente área de los ganglios linfáticos territoriales, que están aumentados de tamaño y dolorosos. Causada por estreptococos y a veces por Staphylococcus aureus.
- La erisipela es una infección bacteriana aguda de la dermis y la hipodermis producida principalmente por estreptococos. De presentación súbita, con fiebre (ausente en un 15% de los pacientes), unas horas antes de la aparición de los signos cutáneos, y generalmente es más alta en pacientes con celulitis y fascitis. El eritema se extiende gradualmente y se acompaña de edema y dolor. La placa está bien delimitada y se extiende unos 5-25 cm por día, sin involución central. Puede asociarse a linfadenopatía regional, así como a linfangitis. La rápida respuesta favorable a los antibióticos apoya el diagnóstico. En 24-72 horas desaparece la fiebre, y el dolor se reduce al igual que los signos cutáneos.
Las complicaciones ocasionadas por el tratamiento (cirugía, radioterapia, secuelas de la cirugía), sobre todo en la extremidad superior, son las siguientes:
- Plexopatía: secundaria a radioterapia.
- Capsulitis adhesiva y lesión de partes blandas: implica limitación de la movilidad articular del brazo, fundamentalmente en el hombro, en un 48% (34% limitación mínima, 13% limitación moderada y 1% limitación grave) de los casos que aparece, secundaria a cirugía con radioterapia del cáncer de mama.
- Dolor neuropático: aparece en un 20% de las pacientes intervenidas mediante la técnica del ganglio centinela, frente a un 72% en quienes se practica un vaciamiento axilar. Estudiado de forma aislada, se puede encontrar entre el 23 y el 55% de las pacientes con linfedema, y está en relación con lesiones neuromusculares como secuela a la cirugía de vaciamiento, postirradiación, plexopatías, etc.
En estadios de linfedema muy avanzados puede aparecer un linfangiosarcoma26, angiosarcoma casi siempre posmastectomía (síndrome de Stewart-Treves). Incidencia del 0,45%, entre los pacientes que sobreviven más de 5 años desde la intervención. Se caracteriza por la aparición de lesiones rojizas o violáceas con transformación nodular y endurecimiento, con tendencia a la hemorragia espontánea, que crecen y se multiplican con rapidez, produciendo metástasis pulmonares. La biopsia de las lesiones lleva al diagnóstico. Las posibilidades terapéuticas son muy agresivas y no han mejorado la supervivencia, proporcionando resultados pobres con una supervivencia inferior al 5% desde el momento del diagnóstico.
Lecturas recomendadas
Varela Lema L, Pérez Freixo H. Efectividad y seguridad de la microcirugía del linfedema de extremidades. Red Española de Agencias de Evaluación de Tecnologías Sanitarias y Prestaciones del SNS. Agencia Gallega para la Gestión del Conocimiento en Salud, Unidad de Asesoramiento Científico-técnico, avalia-t; 2017. Disponible en: https://www.aetsa.org/download/publicaciones/avalia-t201602CirugiaLinfedema_2.pdf
Documento realizado por el Ministerio de Sanidad, Servicios Sociales e Igualdad que hace una revisión del linfedema, con las evidencias disponibles hasta el año 2017 y posteriormente se centra en la microcirugía, indicando su efectividad y seguridad en el linfedema de extremidades.
Guía de práctica clínica «Orientación Diagnóstica y Terapéutica del Linfedema» (2.a edición). Puigdellivol Serafí C. y Alonso Álvarez B. Capítulo Español de Flebología y Linfología. Sociedad Española de Rehabilitación y Medicina Física; 2017
Documento realizado por la Sociedad Española de Angiología y Cirugía Cardiovascular (SEACV) y la Sociedad Española de Rehabilitación y Medicina Física (SERMEF) en 2017, donde se hace una revisión exhaustiva del linfedema. Aporta una visión global del linfedema en todos sus aspectos.
Bibliografía
- Belmonte R, Forner I, Santos JF. Rehabilitación del linfedema. En Manual SERMEF de Rehabilitación y Medicina Física. Madrid: Ed. Panamericana; 2006. pp. 795-796.
- Varela Donoso E, Lanzas Melendo G, Atín Arratíbel M, González López-Arza M. Generalidades de los linfedemas y de la circulación linfática: patogenia y fisiopatología. Rehabilitación (Madr). 2010;44(Supl.1):2-7.
- Liao S, Von der Weid PY. Lymphatic system: An active pathway for immune protection. Semin Cell Dev Biol. 2015;38:83-9.
- Swartz MA. The physiology of the lymphatic system. Adv Drug Deliv Rev. 2001 Aug 23;50(1-2):3–20.
- Rockson SG. Update on the biology and treatment of lymphedema. Curr Treat Options Cardiovasc Med. 2012 Apr;14(2):184-92.
- Patricolo GE, Armstrong K, Riutta J, Lanni T. Lymphedema care for the breast cancer patient: An integrative approach. Breast. 2015 Feb;24(1):82-5.
- DiSipio T, Rye S, Newman B, Hayes S. Incidence of unilateral arm lymphoedema after breast cancer: A systematic review and meta-analysis. Lancet Oncol. 2013;14:500-15.
- Cormier JN, Askew RL, Mungovan KS, Xing Y, Ross MI, Armer JM. Lymphedema beyond breast cancer: a systematic review and meta-analysis of cancer-related secondary lymphedema. Cancer. 2010;116:5138-49.
- Fu MR, Ridner SH, Hu SH, Stewart BR, Cormier JN, Armer JM. Psychosocial impact of lymphedema: a systematic review of literature from 2004 to 2011. Psychooncology. 2013 Jul;22(7):1466–84.
- Weiss J, Daniel T. Validation of the Lymphedema Life Impact Scale (LLIS): a condition-specific measurement tool for persons with lymphedema. Lymphology. 2015 Sep;48(3):128-38.
- Petrek JA, Senie RT, Peters M, Rosen PP. Lymphedema in a cohort of breast carcinoma survivors 20 years after diagnosis. Cancer 2001;92(6):1368-77.
- International Society of Lymphology. The diagnosis and treatment of peripheral lymphedema. 2009 Consensus document of the International Society of Lymphology. Lymphology. 2009;42:51-60.
- Cau N, Galli M, Cimolin V, Aranci M, Caraceni A, Balzarini A. Comparative study between circumferential method and laser scanner 3D method for the evaluation of arm volume in healthy subjects. J Vasc Surg: Venous Lymphat Disord. 2016 January;4(1):64-72.
- Campisi C, Boccardo F, Zilli A, Maccio A, Napoli F, Ferreira Azevedo W, et al. Lymphedema secondary to breast cancer treatment: Possibility of diagnostic and therapeutic prevention. Ann Ital Chir. 2002 Sep-Oct;73(5):493-8.
- Arias-Cuadrado A, Álvarez-Vázquez MJ, Martín-Mourelle R, Villarino-Díaz Jiménez C. Clínica, clasificación y estadiaje del linfedema. Rehabilitación (Madr). 2010;44 (Supl.1):29-34.
- Vignes S. Prise en charge des lymphaedémes des membres. Encycl. Méd. Chir. (Elsevier SAS-Paris, tous droits réservés), Techniques chirurgicales—Chirugie Vasculaire, 43 – 225, Kinésithérapie-Médecine physique-Réadaptation, 26-570-A-10, 2003, 10p.
- Lawenda BD, Mondry TE, Johnstone P. Lymphedema: A primer on the identification and management of a chronic condition in oncologic treatment. CA Cancer J Clin. 2009 Jan-Feb;59(1):8-24.
- Miquel T, Vázquez MJ. Rehabilitación del linfedema y de las vasculopatías periféricas. En: Rehabilitación Médica. JL Miranda Mayordomo. Madrid: Grupo Aula Médica; 2004. pp. 545-84
- González-Sánchez J, Sánchez-Mata F. Calidad de vida, escalas de valoración y medidas preventivas en el linfedema. Rehabilitación. 2010;44;44-8.
- Damstra RJ, Kaandorp CJ; Kwaliteitsinstituut voor de Gezondheidszorg CBO. Dutch Institute for Health Care Improvement (CBO) Guideline 'lymphedema' Ned Tijdschr Geneeskd. 2003 Apr 5;147(14):648-52.
- Jeffs E, Ream E, Talylor C, Bick D. Clinical effectiveness of decongestive treatments on excess arm volume and patient-centered outcomes in women with early breast cancer-related arm lymphedema: a systematic review. JBI Database System Rev Implement Rep. 2018 Feb;16(2):453-506.
- Ezzo J, Manheimer E, McNeely M, Howell D, Weiss R, Johansson K. Manual lymphatic drainage for lymphedema following breast cancer treatment. Cochrane Database Syst Rev. 2015 May 21;(5):CD003475. DOI: 10.1002/14651858.CD003475.pub2.
- Rogan S, Taeymans J, Lughinbuel H, Aebi M, Mahnig S, Gebruers N. Therapy modalities to reduce lymphoedema in female breast cancer patients: a systematic review and meta-analysis. Breast Cancer Res Treat. 2016 Aug;159(1):1-14. DOI 10.1007/s10549-016-3919-4.
- Flórez-García MT, Valverde-Carrillo MD. Eficacia del tratamiento conservador no farmacológico del linfedema postmastectomía. Rehabilitación (Madr). 2007;41(3):126-34.
- Belmonte R, Tejero M, Ferrer M, Muniesa JM, Duarte E, Cunillera O, et al. Efficacy of low-frequency low-intensity electrotherapy in the treatment of breast cancer-related lymphoedema: a cross-over randomized trial. Clin Rehabil. 2012 Jul;26(7):607-18.
- Maldonado-Fernández N, López-Espada C Sánchez-Rodríguez JM, Rodríguez-Morata A, Fernández-Quesada F, Martínez-Gámez J. Síndrome de Stewart-Treves: Linfangiosarcoma en linfedema crónico postmastectomía. Angiología. 2002;54(6):467-71.




María Concepción 24-03-20
Buenas tardes, siento disentir respecto al tratamiento del Linfedema, sobre todo en Cirugía, cada vez se hacen más intervenciones de Linfedema sobre todo en Cáncer de mama; de Colón no lo sé. Hablo por experiencia propia, a mí me intervinieron hace 6 años en el Hospital San Pau de Barcelona, a pesar de ser de otra Comunidad y cada vez hacen más intervenciones, también en Madrid. Tenía un Linfedema grado I-II tras linfadenectomía radical por Cáncer de mama. La intervención consistió en derivaciones veno-linfáticas con un resultado excelente. A día de hoy no tengo Linfedema. También se hacen transposiciones de ganglios linfáticos. Me parece importante que en AP se sepa porque los pacientes consultan por ello. GraciasMa Concepción Manrique