Con el aval del GdT de Ecografia de la Societat Catalana de Medicina Familiar i Comunitaria (CAMFiC)
Ilustraciones: David Conangla Ferrin
Introducción: el espectral mundo de la ecografía pulmonar
La ecografía consiste en la obtención de imágenes mediante el uso de ultrasonidos. Es, por tanto, una prueba inocua que no utiliza radiación y que no requiere de gran infraestructura, características que la convierten en una técnica reproducible y realizable a pie de cama. Gracias a los nuevos dispositivos portátiles y ultraportátiles, puede realizarse también en domicilios o residencias, en una emergencia en vía pública, o en urgencias prehospitalarias y hospitalarias. Permite ver imágenes dinámicas (a diferencia de la radiografía convencional o de la tomografía computarizada [TC]), en tiempo real, e identificar estructuras anatómicas mediante el modo de visualización bidimensional. Sin embargo, no siempre es así...
Los pulmones se consideraron, clásicamente, como un órgano no abordable por ecografía, dada la limitación de los ultrasonidos para atravesar el aire o los huesos. En la interfase entre dos tejidos blandos contiguos (por ejemplo, entre la capa celular subcutánea y la capa muscular), el porcentaje de reflexión de los ultrasonidos es de alrededor del 1 %, mientras que en la interfase entre tejido blando y aire (pared torácica y pulmón), hasta un 99 % de los ultrasonidos son reflejados al entrar en contacto con el aire.
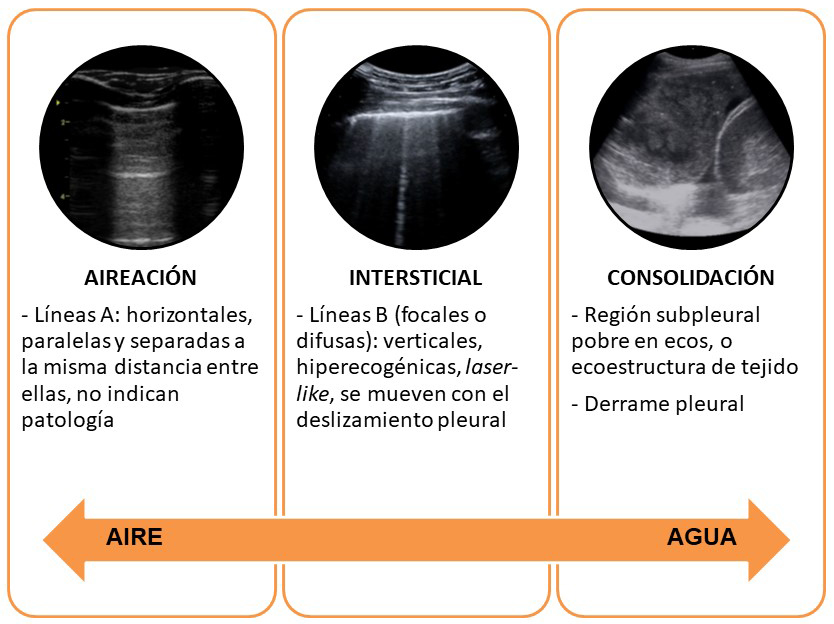
Un pulmón aireado no puede, por tanto, visualizarse por ecografía; la práctica totalidad del haz de ultrasonidos se refleja al entrar en contacto con el aire, generándose una imagen artefactual en forma de línea horizontal hiperecogénica, denominada línea pleural, a la altura de la pleura. Dicha imagen es un artefacto dinámico (tiene un movimiento llamado de deslizamiento o sliding pleural), debido al desplazamiento entre la pleura parietal y visceral, que deben estar en contacto para que dicho movimiento se produzca. El sliding pleural estará, por tanto, abolido en ausencia de contacto entre ambas capas pleurales (por ejemplo, en el neumotórax) o cuando estén adheridas entre ellas (por ejemplo, en la fibrosis o tras una pleurodesis). Cabe resaltar que la línea pleural es un artefacto, y no una imagen anatómica de la pleura, que no se visualiza por ecografía. No se puede, por tanto, tomar medidas de la pleura o hablar de engrosamiento pleural en la ecografía. En condiciones de aireación, el pulmón se comporta como un espejo ecográfico: los ultrasonidos se reflejan al entrar en contacto con el aire y se generan artefactos de reflexión en profundidad, las líneas A. Estas líneas A son horizontales, hiperecogénicas, paralelas, y se encuentran siempre a la misma distancia entre ellas; es la misma distancia que hay entre la línea pleural y la superficie de la sonda. No indican patología, pero sí que el pulmón está aireado en ese punto y que la sonda está colocada perpendicular a la pleura.
En el síndrome intersticial, la presencia de fluido o tejido inflamatorio en el espacio intersticial, la congestión de los septos y tabiques intersticiales, permite parcialmente el paso de los ultrasonidos antes de ser reflejados por el aire. Esto genera otro artefacto ecográfico: la línea B. Estas líneas B son verticales, hiperecogénicas, en forma de láser (o de cola de cometa), nacen de la línea pleural y llegan al final de la pantalla sin atenuarse, y se mueven sincrónicamente con el deslizamiento pleural.
En el síndrome alveolar, la ocupación de los alveolos pulmonares permite el paso de los ultrasonidos, que no encuentran aire que los refleje, por lo que se genera una imagen anatómica del pulmón. La presencia de fluido en el espacio alveolar le da al pulmón un patrón ecográfico pobre en ecos, o con ecoestructura de tejido. Se comporta entonces como un órgano sólido, de ecogenicidad similar a la del hígado, y en cuyo interior se puede visualizar, en ocasiones, el broncograma; o bien ocupado por aire (broncograma aéreo; ya sea estático o dinámico), o bien ocupado por líquido (broncograma fluido). Los vasos pueden visualizarse entonces mediante el uso de ecografía Doppler-color, y pueden tomarse medidas, dado que la imagen visualizada ya es realmente la imagen anatómica.
|
Figura 1. Patrones fundamentales de la ecografía pulmonar |
 |
En el derrame pleural, la presencia de líquido entre ambas capas pleurales permite el paso de los ultrasonidos, generando una imagen del mismo. Mediante algunos métodos se puede estimar ecográficamente el volumen de líquido en el derrame pleural, que se detecta a partir de cantidades muy discretas. Aunque las características ecográficas del derrame no permiten establecer la composición del mismo (y determinar si se trata de un trasudado o de un exudado, para lo que será necesaria la punción y obtención de una muestra para su análisis bioquímico), sí proporcionan información acerca de la densidad del mismo y de la presencia o no de tabiques o septos internos.
De todo esto se concluye que la ecografía actúa como un densitómetro pulmonar, permitiendo distinguir entre tres patrones fundamentales (patrón A de aireación, B de intersticial y C de consolidación) en función de la proporción entre aire y fluido (figura 1).
Las bases de la ecografía pulmonar, los patrones ecográficos y las áreas de exploración fueron publicados en un documento de Consenso Internacional de Expertos en ecografía pulmonar en 20121, que está siendo revisado para su actualización. Las aplicaciones de la ecografía pulmonar en el campo de la Medicina de Familia son múltiples2, y esta técnica ha demostrado ser de gran utilidad en las consultas de Atención Primaria (AP).
Técnica y áreas torácicas
En el estudio pulmonar se utilizará indistintamente una u otra sonda ecográfica en función de las características clínicas y de aquello que se pretenda estudiar: la sonda lineal ofrece mayor resolución superficial y permite realizar un estudio minucioso de la pared torácica y la línea pleural; la sonda convexa facilita la visualización de estructuras que alcancen mayor profundidad, como las condensaciones lobares o los grandes derrames. La sonda sectorial de ecocardiografía se adapta bien al espacio intercostal y las características de la imagen son bastante superponibles a las de la convexa.
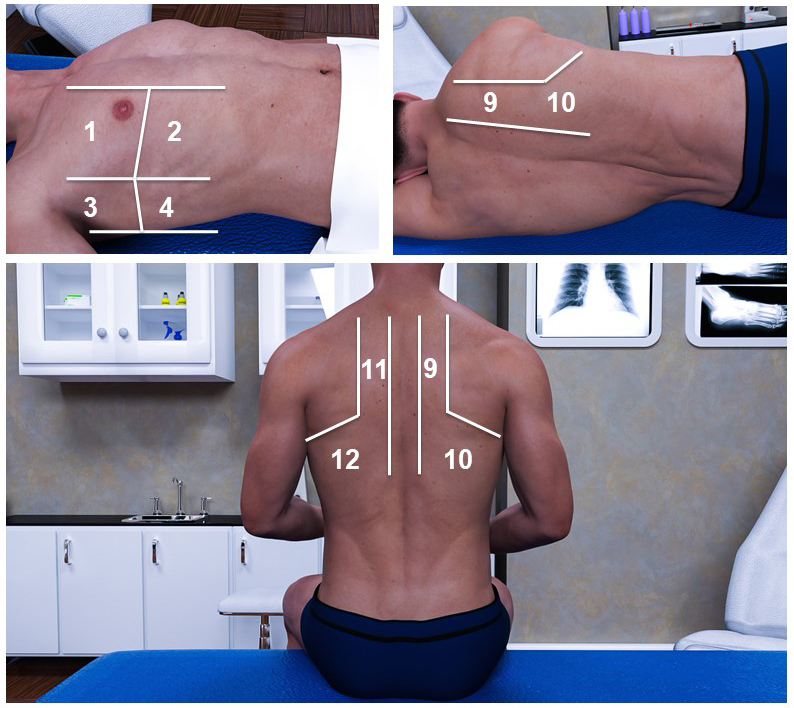
La sistemática de exploración incluye el abordaje de 12 áreas torácicas (6 en cada hemitórax): 8 anterolaterales y 4 posteriores. Con el paciente en decúbito supino, las áreas antero-laterales vienen delimitadas por tres líneas longitudinales: línea para-esternal, axilar anterior y axilar posterior. La línea mamaria delimita las áreas superiores e inferiores. Las áreas posteriores pueden ser abordadas con el paciente en decúbito lateral (pacientes inestables o con incapacidad para colaborar) o en sedestación. Delimitan las áreas posteriores la línea paravertebral y el margen de la escápula, y se distinguen también superiores e inferiores.
Las áreas torácicas se numeran de arriba abajo y de medial a lateral, empezando siempre por el hemitórax derecho (figura 2).
|
Figura 2. Áreas torácicas |
Figura 3. Corte longitudinal y corte intercostal |
|
 |
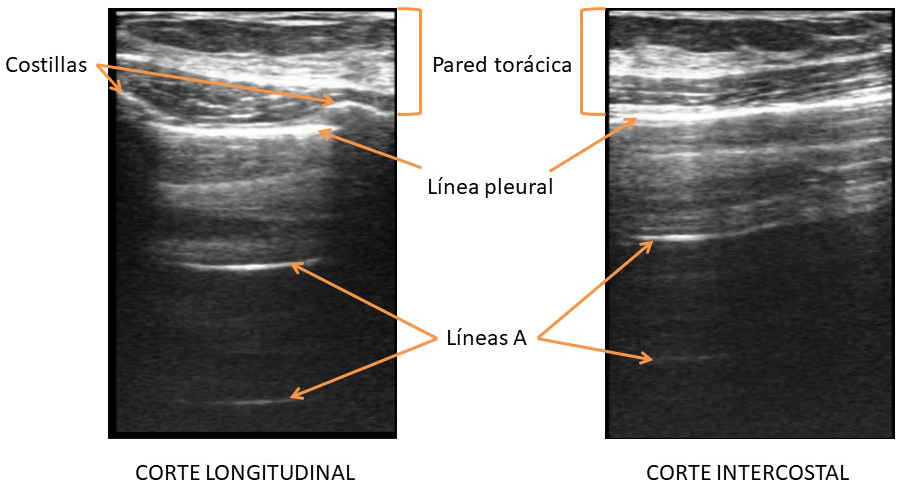 |
La exploración se inicia con la sonda colocada en el eje sagital, en sentido cráneo-caudal. Este corte longitudinal, muestra en la pantalla la línea pleural delimitada entre dos costillas sucesivas. Se realizan barridos cráneo-caudales con el corte longitudinal, intentando explorar toda la longitud del pulmón (desde el ápice hasta la base y el diafragma), siguiendo líneas sagitales sucesivas de medial a lateral. Una vez explorado en sentido cráneo-caudal, se gira la sonda (en sentido antihorario en el lado derecho, y horario en el izquierdo) posicionándola en un corte oblicuo (no llega a ser un transversal puro) para visualizar el espacio intercostal. En el corte intercostal la línea pleural se muestra en toda la extensión de la pantalla, sin que interfieran las costillas. Se realiza un barrido o rastreo de cada espacio intercostal, en sentido medio-lateral y empezando por los espacios intercostales superiores para ir descendiendo posteriormente hasta las bases (figura 3).
Una vez exploradas las áreas antero-laterales de ambos hemitórax, se abordan las áreas posteriores. Se inicia con un corte longitudinal a nivel paravertebral y se hace un barrido cráneo-caudal hasta rebasar la altura de la punta de la escápula. A ese nivel, se gira la sonda buscando el corte intercostal para explorar los espacios intercostales inferiores a la escápula.
Ecografía pulmonar en la enfermedad por SARS-COV-2
La ecografía pulmonar ha demostrado una gran sensibilidad en el diagnóstico de la neumonía3. Sin embargo, la afectación pulmonar por COVID-19 va más allá de la condensación neumónica, puesto que, en la mayoría de los casos, cursa con afectación intersticial de forma difusa. En las enfermedades intersticiales, los hallazgos patológicos en la ecografía pulmonar se relacionan bien con la TC4. Era de suponer que esta herramienta podía tener entonces un gran potencial en la COVID-19, en que la afectación del intersticio pulmonar puede ser muy marcada y determinar el pronóstico del paciente. El grupo de trabajo chino de ecografía en cuidados críticos, describió por primera vez en febrero de 2020 los hallazgos ecográficos a nivel pulmonar en la COVID-19 en una serie de 20 pacientes, publicada en la revista Intensive Care Medicine el pasado mes de marzo5. Los autores concluían que la gravedad de las lesiones ecográficas se relaciona con el estadio de la enfermedad y la gravedad del daño pulmonar.
Posteriormente, en Italia, una de las grandes cunas de la ecografía pulmonar, distintos grupos de trabajo han descrito los mismos hallazgos cuando la COVID-19 ha arrasado el país; hay varios estudios en vías de publicación liderados por los grupos italianos6.
La afectación pulmonar por COVID-19 muestra un amplio espectro de alteraciones ecográficas evolutivas en el tiempo. Según Giovanni Volpicelli, quien lideró el Consenso Internacional de Expertos en Ecografía Pulmonar, parece «una enfermedad diseñada especialmente para la ecografía pulmonar».
Se presenta en forma parcheada, con una distribución heterogénea en las distintas áreas torácicas, con espacios intercostales severamente afectados intercalados con otros aparentemente conservados. La afectación intersticial se traduce en irregularidades de la línea pleural, con disminución del sliding, presencia de líneas B (a veces coalescentes, que dibujan una imagen denominada de pulmón blanco) y consolidaciones subpleurales.
En la afectación alveolar neumónica se observan focos de consolidación.
En ocasiones, se asocia derrame pleural, que suele ser de escasa cantidad, anecogénico y bilateral, y más frecuente en niños, que son más propensos a la serositis. En general, las áreas torácicas posteriores son las más afectadas, aunque puede haber afectación exclusivamente anterior o lateral.
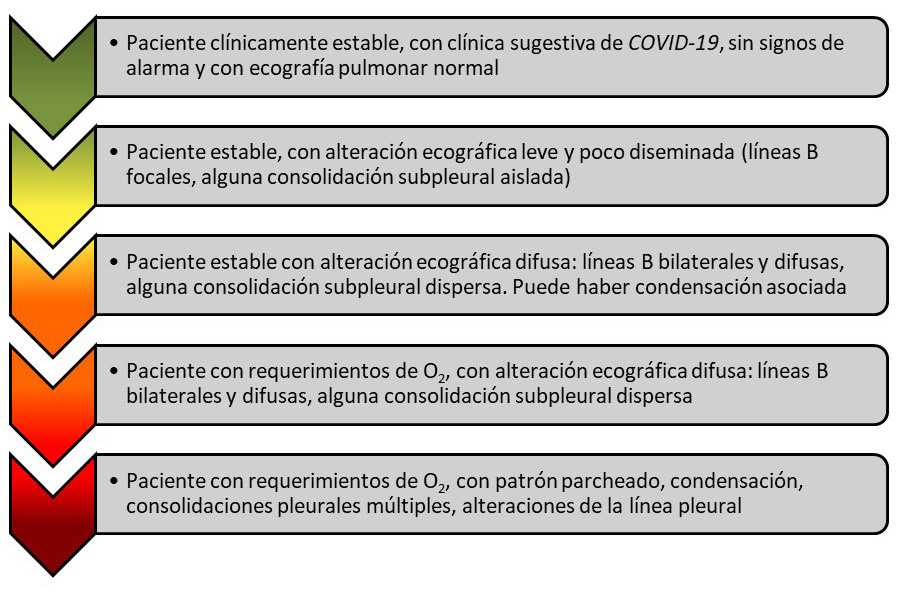
La ecografía permite estratificar la gravedad del daño pulmonar y, combinada con la clínica, puede contribuir a estimar el pronóstico del paciente y apoyar la toma de decisiones terapéuticas (figura 4).
|
Figura 4. Estratificación ecográfica del paciente con la enfermedad por SARS-COV-2 |
 |
El deterioro clínico de los pacientes con COVID-19 puede ser rápido, y la ecografía es dinámica y cambiante, por lo que es muy recomendable la monitorización ecográfica, especialmente en el ámbito de la AP. Tanto la ecografía en el diagnóstico, como la de monitorización en pacientes sintomáticos días después, contribuyen a clasificar al paciente en una escala de riesgo y gravedad (figura 5).
|
Figura 5. Estratificación clínico-ecográfica del paciente con COVID-19 |
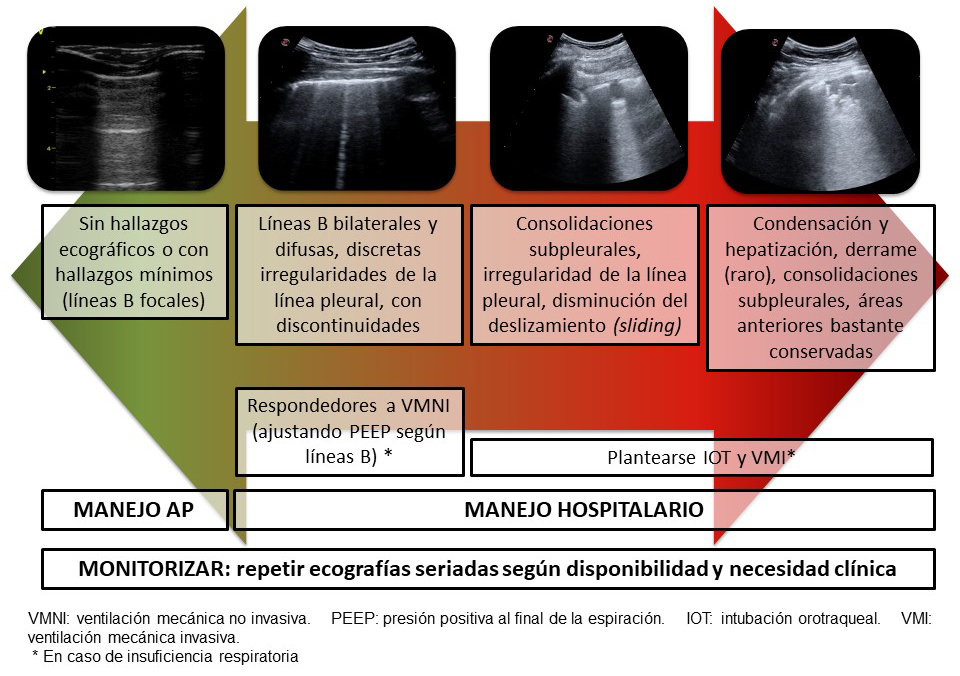 |
A día de hoy en España, alrededor del 80 % de los pacientes con COVID-19 son controlados desde AP, y es este nivel el responsable no solo del diagnóstico, sino también del seguimiento de los mismos. La ecografía se ha convertido en una herramienta fundamental en manos del médico de familia en esta pandemia.
Bibliografía
- Volpicelli G, Elbarbary M, Blaivas M, Lichtenstein DA, Mathis G, Kirkpatrick AW, et al.; International Liaison Committee on Lung Ultrasound (ILC-LUS) for International Consensus Conference on Lung Ultrasound (ICC-LUS).International evidence-based recommendations for point-of-care lung ultrasound. Intensive Care Med. 2012;38:577-91. Disponible en: http://dx.doi.org/10.1007/s00134-012-2513-4
- Díaz S, Conangla L, Sánchez IM, Pujol J, Tarrazo JA, Morales JM. Utilidad y fiabilidad de la ecografía clínica en Medicina Familiar: ecocardioscopia y ecografía pulmonar. Aten Primaria. 2019;51(3):172-183.
- Long L, Zhao HT, Zhang ZY, Wang GY, Zhao HL. Lung ultrasound for the diagnosis of pneumonia in adults: A meta-analysis. Medicine (Baltimore). 2017;96:e5713. Disponible en: http://dx.doi.org/10.1097/MD.0000000000005713
- Man MA, Dantes E, Domokos Hancu B, Bondor CI, Ruscovan A, Parau A, et al. Correlation between transthoracic lung ultrasound score and HRCT features in patients with interstitial lung diseases. J Clin Med. 2019;8(8). pii: E1199. doi: 10.3390/jcm8081199.
- Peng QY, Wang XT, Zhang LN, Chinese Critical Care Ultrasound Study Group (CCUSG). Finding of lung ultrasonography of novel coronavirus pneumonia during the 2019-2020 epidemic. Intensive Care Med 2020 Mar 12. doi: 10.1007/s00134-020-05996-6
- Vetrugno L, Bove T, Orso D, Barbariol F, Bassi F, Boero E, et al. Our Italian experience using lung ultrasound for identification, grading and serial follow-up of severity of lung involvement for management of patients with COVID-19. Echocardiography. 2020 Apr 1 (Accepted for publication). doi: 10.1111/echo.14664



Pere 23-07-21
articulo genial, sencillo y claro ....todavia de gran utilidad !!!
Leire 16-04-20
La figura 1 no se visualiza. no se si se podría intentar volver a subirla. Gracias por el artículo.