Situación clínica
Lucía, de 43 años, acude a la consulta porque presenta una mancha oscura en la espalda. Dice que ha crecido y cambiado de color en los últimos meses. Suele practicar deportes al aire libre y tomar el sol durante el verano.
Al preguntarle su médico, comprueba que Lucía no tiene otros factores de riesgo de melanoma. La inspección visual confirma que la mancha es de bordes irregulares y presenta varios tonos de color. Su médico dispone de un dermatoscopio que le permite valorar que la mancha es asimétrica y tiene una red de pigmento atípica.
¿Qué debo plantearme?
En el proceso de toma de decisiones del médico de familia (MF) es muy importante distinguir entre lesiones benignas y sospechosas de malignidad para decidir qué lesiones deben ser sometidas a biopsia o consultar al dermatólogo. La detección precoz y la escisión de la lesión es el tratamiento más efectivo para prevenir la enfermedad metastásica y aumentar la supervivencia por melanoma1. Estas razones avalan la gran importancia de un diagnóstico precoz, que depende del examen físico.
En el diagnóstico precoz del melanoma resulta básico seleccionar una estrategia de alta sensibilidad (S) que además no tenga una pobre especificidad (E)2. Para facilitar este proceso, sería de gran ayuda encontrar respuesta a algunas preguntas como las siguientes:
• ¿Cuál es la utilidad de los diferentes hallazgos exploratorios para diagnosticar un melanoma cutáneo?
• ¿Cómo ayudan las reglas de predicción clínica a tomar decisiones ante un posible melanoma?
• ¿Hay alguna técnica accesible al MF que pueda ayudar?
Aunque se desconoce la prevalencia de melanoma en Atención Primaria (AP), se estima que la probabilidad de malignidad en lesiones pigmentadas remitidas para biopsia está entre el 1,5 y el 3%3. La frecuencia de melanoma entre pacientes que refieren cambios significativos en sus lesiones pigmentadas es del 10%4.
La anamnesis y la exploración ayudan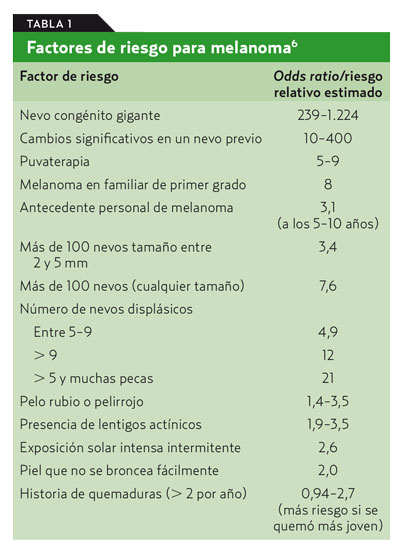
La anamnesis ylaexploración clínica desempeñan un importante papel para diagnosticar melanoma. En relación con la anamnesis, habrá que valorar si hay cambios en la evolución de las lesiones pigmentadas, tanto en el color como en la forma, el tamaño o los síntomas (criterio E de la regla ABCDE). La anamnesis es importante porque la mitad de los melanomas son inicialmente descubiertos por el paciente.
Un primer paso para aproximarse a la probabilidad de que un paciente tenga un melanoma será valorar sus factores de riesgo para este tumor (tabla 1)5.
Al explorar a los pacientes hay que tener en cuenta que se debe reconocer la mayor superficie de piel posible, ya que el melanoma puede aparecer en cualquier lugar, incluso en zonas protegidas del sol. La probabilidad de detectar un melanoma observando toda la piel es 6,4 veces mayor que cuando solo se inspecciona al paciente vestido.
Se pueden utilizar dos reglas de predicción (RP): ABCDE y la regla de los siete puntos de Glasgow (R7PG), que valoran si «las características clínicas se ajustan a patrones de regularidad» (las lesiones tienen un aspecto regular). La utilidad de estas RP para diferenciar melanoma de lesión benigna no está definitivamente establecida4, pero ante la presencia de cualquiera de las características de atipicidad deberá descartarse que se trate de un melanoma (grado de recomendación B).
La regla ABCDE se describe como:
A (asimetría): respecto a un eje medio.
B (bordes): irregulares.
C (color): variable (mezcla de varios colores o tonos en la misma lesión).
D (diámetro): > 6 mm.
E (evolución): cambios en el color, la forma, el tamaño o los síntomas. Para algunos autores significa «elevación» de la lesión sobre la superficie cutánea.
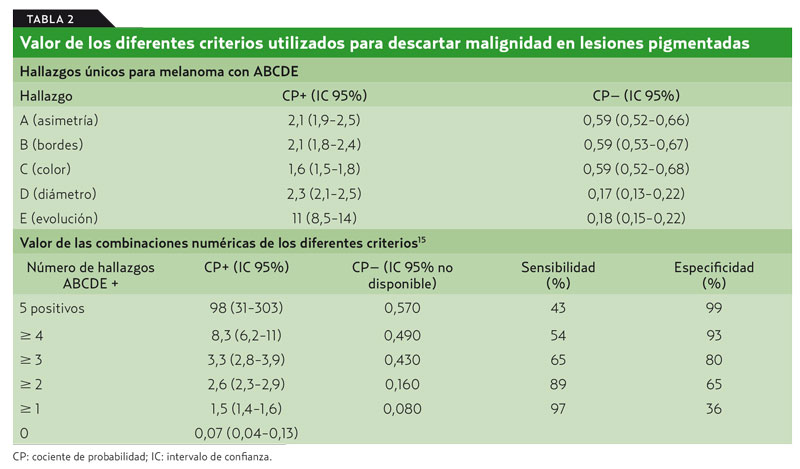
En el único estudio realizado en la práctica clínica del MF sobre pacientes, para comprobar la utilidad de estos cinco criterios al diferenciar nevo de melanoma, se confirmó que la E (evolución) era el de más valor diagnóstico para su uso aislado6. También deberá ser muy bien valorado el signo del «patito feo», que consiste en la presencia de una lesión con aspecto diferente a las demás (cociente de probabilidad ≥ 17). Este signo es muy útil incluso cuando lo emplean no dermatólogos7.
La R7PG fue inicialmente diseñada en Reino Unido para ser usada por MF, para ayudarles a diferenciar las lesiones benignas de los melanomas y decidir a qué pacientes derivar. Utiliza tres criterios mayores (cambios en el tamaño, la forma y el color) y cuatro menores (inflamación, sangrado, cambios sensoriales como picor o dolor, y tamaño > 7 mm). Se recomienda derivar cuando el paciente cumpla cualquier criterio mayor o tres menores8.
En un estudio realizado por dermatólogos se comparó la utilidad de ambas RP para diferenciar las lesiones benignas de los melanomas8. El estudio se realizó con 165 lesiones derivadas a una consulta dermatológica de lesiones pigmentadas. Se confirmó con la R7PG una S para el diagnóstico de melanoma del 100%. La E fue del 37% (intervalo de confianza [IC] 28-46%), el CP de 1,6 (IC 1,4-1,9) y el CP– de 0 (IC 0-0,2). Todos los melanomas (65) tenían al menos uno de los criterios mayores y fueron detectados correctamente. Los resultados con el ABCDE fueron algo inferiores en sensibilidad (92%, 82-96%), escapándose al diagnóstico con esta RP siete melanomas.
Teniendo en cuenta que para descartar malignidad la S de una prueba es lo más importante, tanto ABCDE como R7PG son adecuadas para este objetivo (grado de recomendación B).Ambas RP resultan, sin embargo, menos útiles para confirmar el diagnóstico por su baja especificidad. Para tomar decisiones adecuadas se requiere el apoyo de otras técnicas (como la dermatoscopia) que permiten evitar en elevado número de biopsias innecesarias.
Los datos en cuanto a utilidad de los diferentes signos en el contexto clínico de lesiones pigmentadas pueden comprobarse en la tabla 2.
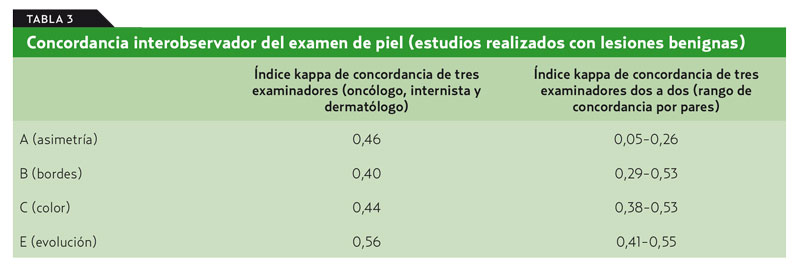
En relación con la fiabilidad del examen de piel se obtuvo una concordancia interobservador entre moderada y buena para B, C y E. El nivel de acuerdo intraobservador fue similar (tabla 3).
¿Qué aporta la dermatoscopia?
En una revisión sistemática (RS), la dermatoscopia demostró ser más sensible que la simple inspección para el diagnóstico de melanoma, incluso aplicada por MF, siempre que el profesional tuviera un entrenamiento adecuado9. Los MF pueden usar correctamente algoritmos dermatoscópicos tras un corto programa de entrenamiento de incluso un solo día con apoyo posterior de material de referencia. Los CP (–) de la dermatoscopia oscilaron, según estudios, entre 4,7 y 4,8, lo que puede mejorar la capacidad de detectar lesiones malignas respecto a la simple inspección hasta en un 98%. Los CP (–) variaron entre 0,37 y 0,20, con una mejoría de la capacidad para detectar correctamente lesiones benignas entre un 20 y un 57%.
Otra RS valoró la seguridad diagnóstica y la utilidad clínica de la dermatoscopia usada por MF para la detección de melanoma. Se confirmó que la dermatoscopia mejoraba la sensibilidad para detectar melanomas sin disminuir la especificidad y mejoraba la confianza del MF para detectar lesiones pigmentadas. Las lesiones que habían sido valoradas como benignas y malignas lo eran de hecho10. Vestergaard et al., en su RS, aconsejaron el uso del dermatoscopio, que demostró más seguridad diagnóstica que la simple inspección aislada (grado de recomendación A)11.
Un estudio realizado sobre práctica clínica de MF en España e Italia, diseñado para comprobar si era posible mejorar la criba de lesiones pigmentadas en piel mediante dermatoscopia, utilizó para la inspección visual el ABCD y para la dermatoscopia, la regla de los tres puntos, un simple algoritmo dermatoscópico diseñado para distinguir entre tumores benignos y malignos3. Esta regla resulta de gran utilidad para dermatoscopistas inexpertos por su alta sensibilidad, reproducibilidad y sencillez de aprendizaje12.
La regla de los tres puntos valora tres criterios:
• Asimetría: tanto de color como de estructura en uno o dos ejes perpendiculares.
• Red de pigmento atípica: con orificios irregulares y líneas gruesas.
• Estructuras blanco-azuladas: cualquier tipo de coloración azulada, blanquecina o ambas.
La reproducibilidad de esta regla es buena incluso cuando la usan médicos inexpertos tras un mínimo entrenamiento de 1 hora (índice kappa = 0,53). La presencia de al menos un criterio hace que una lesión sea sospechosa (melanomas tempranos). Cuando cumple dos o más criterios de los tres la probabilidad es alta, siendo recomendable que se extirpen las lesiones13.
En el estudio de Argenziano et al.3 se evaluó, durante 16 meses, a 2.552 pacientes que consultaron por lesiones pigmentadas a su MF. Con un diseño de estudio de intervención aleatorizado, se compararon las decisiones tomadas al comparar un brazo que añadió la dermatoscopia a la práctica clínica habitual y otro solo con esta práctica (simple inspección visual de la lesión). El entrenamiento dermatoscópico se realizó mediante un curso de 1 día de duración. Se catalogaron las lesiones como benignas o sugestivas de cáncer de piel. Los resultados fueron mejores para la sensibilidad (54,1 frente al 79,2% y valor predictivo (VP) negativo (95,8 frente al 98,1%) en el brazo de la dermatoscopia. No hubo diferencias de E (71,1 frente al 71,8%) y, por tanto, no aumentó el número de derivaciones innecesarias.
Se concluyó que se podía recomendar el uso de la dermatoscopia porque mejoraba la capacidad del MF en la criba de lesiones sugestivas de cáncer de piel sin aumentar el número de consultas innecesarias a dermatólogos (grado de recomendación A).
La dermatoscopia se puede considerar, por tanto, una herramienta útil y eficiente para el MF que desea detectar melanomas y disminuir las biopsias innecesarias. Puede ser especialmente útil al usarla de forma anual en pacientes de alto riesgo (grado de recomendación A).
¿Qué aportan otras estrategias a la toma de decisiones?
Se han desarrollado otras estrategias como RP basadas en la siascopia[a], para mejorar el diagnóstico de lesiones pigmentadas en AP2. Aunque en estudios iniciales parecían prometedoras y potencialmente muy útiles, los estudios en que se basaban tenían serias limitaciones metodológicas.
Un reciente estudio de adecuado diseño descartó la utilidad de esta RP14. Mediante un ensayo clínico aleatorizado, Walter et al. comprobaron que añadir la RP basada en la siascopia no mejoraba el resultado del seguimiento de una guía de buena práctica en lesiones pigmentadas. Esa guía incluía la realización de una historia clínica con valoración de factores de riesgo e inspección con aplicación reglada de la R7PG. La RP con siascopia no mejoró ni la adecuación de remisiones de melanomas ni el manejo adecuado de lesiones benignas por MF. Incluso la seguridad diagnóstica del grupo de buena práctica fue superior y este debería ser el paradigma del manejo de lesiones pigmentadas sospechosas en AP.
¡Alerta!
• Cuando se usen las RP, merecen atención especial la presencia del signo del «patito feo» o la presencia del criterio E (evolución) de la regla ABCDE.
• La presencia de una puntuación de 2 o 3 al utilizar la regla dermatoscópica de los 3 puntos hace aconsejable una derivación urgente.
Actuación práctica
• En la toma de decisiones sobre lesiones pigmentadas lo más importante es la elección de las que deben ser valoradas por el dermatólogo, biopsiadas, o ambas.
• Se chequeará al paciente mediante el ABCDE o la R7PG que tienen una buena sensibilidad para detectar cáncer.
• La presencia de cualquiera de los criterios hace recomendable descartar melanoma, pero los de más utilidad diagnóstica son el signo del patito feo y la sensación del paciente de cambios recientes en la lesión.
• En caso de que el MF disponga de dermatoscopio y adecuado entrenamiento en esta técnica, debería utilizarse de forma sistemática en el manejo de lesiones pigmentadas cutáneas.
• Cualquier nevo sospechoso debe ser sometido a biopsia en AP o derivado, pero cuando la sospecha de melanoma sea importante es urgente la interconsulta al dermatólogo.
La figura 1 muestra un algoritmo de aproximación al manejo de lesiones pigmentadas por parte del MF.
Volviendo al caso
En relación con las decisiones que tomar con Lucía, la probabilidad preprueba (prevalencia de melanoma) entre pacientes que refieren cambios significativos recientes en lesiones pigmentadas cutáneas es del 10%.
Si se hubiera utilizado la R7PG, la probabilidad posprueba hubiera sido del 15%.
Al comprobar que la lesión tenía tres criterios de atipia, la probabilidad hubiera pasado al 27%, pero al especificar que era ( ) el criterio E hubiera sido del 55%.
Por último, después de realizar una dermatoscopia, la paciente hubiera tenido una probabilidad del 34%.
En cualquier caso, la presencia de cualquiera de los criterios de atipia clínica habría aconsejado hacer una biopsia de la lesión o consultar con dermatología, aunque una puntuación de 2 al aplicar la regla dermatoscópica de los 3 puntos hubiera aconsejado que esta derivación fuera urgente.
Bibliografía
- Brochez L, Verhaeghe E, Bleyen L, Naeyaert JM. Diagnostic ability of general practitioners and dermatologists in discriminating pigmented skin lesions. J Acad Dermatol. 2001;44(6):979-86.
- Emery JD, Hunter J, Hall PN, Watson AJ, Moncrieff M, Walter FM. Accuracy of SIAscopy for pigmented skin lesions encountered in primary care: development and validation of a new diagnostic algorithm. BMC Dermatology. 2010;10:9. http://www.biomedcentral.com/1471-5945/19/9
- Argenziano G, Puig S, Zalaudek I, Sera F, Corona R, Alsina M, et al. Dermoscopy improves accuracy of primary care physicians to tria-ge lesions suggestive of skin cancer. J Clin Oncol. 2006;24(12):1877-82.
- Oliveria S, Chau D, Christos P, Charles C, Mushlin A, Halpern A. Diagnostic accuracy of patients in performing skin self-examination and the impact of the photography. Arch Dermatol. 2004;140:57-62.
- Curiel-Lewandrowski C. Risk factors for the development of melanoma. UpToDate 2010. (Consultado 17 oct 2012). Disponible en: http://www.uptodate.com/online/content/topic.do?topicKey=melanoc/5288&selectedTitle=5%7E150&source=search_result
- Thomas L, Tranchard P, Berard F, Secchi T, Colin C, Moulin G. Semiological value of the ABCDE criteria in the diagnosis of cutaneous pigmented tumours. Dermatology. 1998;197(1):11-7.
- Scope A, Dusza SW, Halpern AC, Rabinovitz H, Braun RP, Zalaudek I, et al. The “ugly duckling” sign: agreement between observers. Arch Dermatol. 2008;144(1):58-64.
- Healtsmith MF, Bourke JF, Osborne JE, Graham-Brown RA. An evaluation of the revised seven-point checklist for the early diagnosis of cutaneous melanoma. Br J Dermatol. 1994;130(1):48-50.
- Mayer J. Systematic review of the diagnostic accuracy of dermatoscopy in detecting malignant melanoma. Med J Aust. 1997;167(4):206-10.
- Herschorn A. Dermoscopy for melanoma detection in family practice. Can Fam Physician. 2012;58:740-5.
- Vestergaard ME, Macaskill P, Holt PE, Menzies SW. Dermatoscopy compared with naked eye examination for the diagnosis of primary melanoma: a meta-analysis of studies performed in a clinical setting. Br J Dermatol. 2008;159:669-76.
- Soyer HP, Argenziano G, Zalaudek I, Corona R, Sera F, Talamini R, et al. Three-point checklist of dermatoscopy. A new screening method for early detection of melanoma. Dermatology. 2004;208(1):27-31.
- Zalaudek I, Argenziano G, Soyer HP, Corona R, Sera F, Blum A, et al. Three-point checklist of dermatoscopy: an open internet study. Br J Dermatol. 2006;154(3):431-7.
- Walter FM, Morris HC, Humphrys E, Hall PN, Prevost AT, Burrows N, et al. Effect of adding a diagnostic aid to best practice to manage suspicious pigmented lesions in primary care: randomised controlled trial. BMJ. 2012;345: e4110 doi: 10.1136/bmj.e4410
- Usatine R. Skin cancer (melanoma). Essential Evidence. (Consultado 17 oct 2012). Disponible en: http://essentialevidenceplus.com/content/eee/767.
[a]Técnica no invasiva que, utilizando luz infrarroja, permite conocer en pocos segundos aspectos de la microarquitectura de la piel.




Amf 10-05-13
Respuesta del autor:Estimado Ernesto: Agradezco tu reflexión sobre los cálculos del CP ( ) del criterio E de la regla de predicción ABCDE. En primer lugar quiero decir que estoy totalmente de acuerdo con los cálculos que has realizado. Utilizando los datos de Sensibilidad de 0,84 y de Especificidad de 0,90, que aunque no aparezcan entre los datos del artículo de AMF son exactos para el estudio referenciado, el valor del CP ( ) es efectivamente de 8,4.(Thomas L, Tranchard P, Berard F, Secchi T, Colin C, Moulin G. Semiological value of the ABCDE criteria in the diagnosis of cutaneous pigmented tumours. Dermatology. 1998; 197(1): 11-7.) Resulta en mi opinión de interés general recordar que para los cálculos de los CP ( ) y (-) es suficiente con conocer los datos de S y E, lo que facilita conocer y utilizar estos importantes valores, muy útiles para el proceso de toma de decisiones diagnósticas. La diferencia en los resultados se debe a que para los cálculos hemos utilizado el valor de CP ( ) de 11 que es el que reflejamos en nuestro artículo en la tabla 2. Este dato está extraído de forma directa del capítulo de un libro (Simel DL, Grichnik JM, Update: Melanoma. 391-394. En Simel DL, Rennie D, Keitz A eds. The rational clinical examination. Evidence-based clinical diagnosis.American Medical Association. McGraw Hill; 2009)). Este libro publicado el año 2009 realizó una actualización de la excelente serie de artículos publicados en JAMA a finales de los años 90. Al basar la información que ofrece en una amplia revisión bibliográfica sobre diagnóstico nos pareció que podía ser útil como un dato mas actualizado para nuestro artículo. El límite en el número de referencias bibliográficas de las normas de publicación impidió que se incluyera en el artículo de AMF esta referencia. Como tú comentas el cambio de una probabilidad del 55% al 48% no supone un cambio muy relevante pero es un dato a valorar. Como reflexión personal quizás mas interesante que esto me parece el valor numérico del CP ( ). Dudo que la mayoría de compañeros apliquen el nomograma de Fagan en sus decisiones diagnósticas pero quizá si utilicen los valores de los CP. Como sabes en el proceso de toma de decisiones diagnósticas se considera (por consenso) que un CP ( ) entre 5 y 10 ayuda de forma moderada, mientras que se considera que cuando es > de 10 la ayuda que ofrece es importante. Esto si podría ser importante al utilizar los datos del artículo Una vez mas agradecer aportaciones como la tuya que nos ayudan a desarrollar un espíritu crítico y mejorar nuestros conocimientos sobre toma de decisiones diagnósticas basadas en evidencia Juan Francisco Menárguez Puche
Ernesto 13-04-13
Gracias, se trata de un análisis muy instructivo. Solo una cuestión para los autores; El CP de 11 que se atribuye al signo E (evolución) no coincide con el que se calcula partiendo de los valores presentados de Sensibilidad (0,84) y Especificidad (0,90) para el mismo signo (CP de 8,4). Sin embargo, el valor presentado para el CP- sà que coincide con el calculado con los mismos valores de Sensibilidad y Especificidad (CP- de 0,18).Aunque la aportación al diagnóstico del signo E sigue siendo buena, perderÃa algo de valor al quedar por debajo del umbral de CP de 10. En este caso concreto, partiendo de una probabilidad preprueba de 10%, el cambio de valor de CP implicarÃa un descenso de la probabilidad postprueba si el signo es positivo de 55% a 48%. Un saludo,Ernesto Barrera