Puntos clave
- El diferencial de inversión entre atención especializada (AES) y Atención Primaria de Salud (APS) ha ido creciendo con el paso del tiempo desde el inicio de la reforma en perjuicio de la segunda, especialmente tras la crisis de 2008.
- Desde 2004 el número de médicos y enfermeras ha aumentado casi el doble en AES respecto a APS. Ello muestra que el mayor gasto en AES no es solo debido a tecnología.
- La crisis institucional y sanitaria derivada de la COVID-19 dista mucho de estar resuelta. La previsión de nuevos brotes, que podrían prolongarse unos años más, obliga a buscar alternativas.
- Volver a la organización anterior a la COVID-19 se antoja poco efectivo. Conviene reflexionar sobre qué modelo de APS necesitamos.
- Al menos tres vectores de cambio parecen imprescindibles: financiación adecuada, rediseño del modelo y cambio de actitud.
- La inversión debería abarcar tres ámbitos: inversión en los recursos humanos, inversión en recursos tecnológicos y adecuación de las infraestructuras.
- Se precisa un cambio sustancial del modelo de atención clínica que permita mantener la accesibilidad sin mermar o aumentando incluso las potencialidades de la consulta médica. No se trata de cambiar la agenda, sino el estilo de práctica profesional.
- Para cumplir los atributos básicos de la APS es necesario ampliar el número y la composición de los equipos. Asimismo, resulta imprescindible recuperar el control sobre el propio trabajo y su gestión.
- Sería ingenuo pedir un cambio radical del statu quo actual. Pero sin un cambio de actitud por parte de los profesionales solo queda esperar la utilización de la APS para tareas subalternas.
- Decir no a gran parte de las decisiones impuestas desde consejerías y ministerio debería ser un deber ético si de verdad se quieren mantener los valores y atributos de la APS.
«No decimos NO suficientemente a objetivos inalcanzables, políticas sin evidencia alguna, trabajo sin financiación. Realizamos numerosas tareas porque pensamos que son necesarias para el bien común; sin embargo, no se considera que también nosotros somos parte de ese bien común. La vocación en medicina puede compensarnos con la enorme alegría y diversión que supone el ejercicio profesional. Pero también permite que esos profesionales sean explotados. No puede ser blanda, incapaz de decir no. Necesita ser también de armas tomar, capaz de rebelarse. Espero que 2017 nos traiga a todos una justa (y vocacional) ira.»
Margaret McCartney1
Cuando el pico pandémico comienza a reducirse tras meses de infecciones, muertes y sobrecarga del sistema sanitario, políticos y «expertos» de todo signo parecen descubrir la importancia de la Atención Primaria de Salud (APS) para el control de la pandemia. Se acompaña a menudo de una paradójica sorpresa respecto a la falta de apoyo que la propia APS ha recibido en estos últimos años, pero que sigue sin acompañarse de un compromiso real para su fortalecimiento. Se habla mucho de las oportunidades y lecciones de la pandemia. En nuestra opinión, las lecciones no serán aprendidas porque no afectan a quienes deberían recibirlas.
La Atención Primaria de Salud y sus recursos frente a la pandemia
Una lección sí debemos aprender: la APS es más necesaria que nunca2. Si alguien dudaba de la conveniencia de una APS fuerte y bien dotada, tras lo ocurrido, ha podido despejar todas sus dudas. Lamentablemente, muchos políticos seguirán prolongando los ya más de 10 años consecutivos de injustificado, inmerecido y vergonzante castigo presupuestario de la APS respecto de la atención especializada-hospitalaria (AES). Describamos esta situación con datosa.
• Inversión desde la reforma
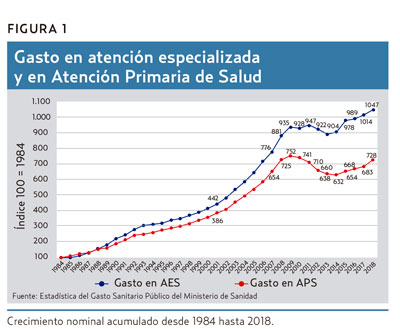
La inversión en ambos niveles creció de modo similar únicamente durante los primeros 4 años (figura 1). A partir de entonces creció más la inversión en AES y el diferencial se ha ampliado con el tiempo, especialmente a partir de 2008, cuando se inició una década de claro castigo presupuestario de la APS respecto de la AES. El diferencial se redujo 12 puntos en 2018 respecto de 2017. A este ritmo, necesitamos más de 17 años para situarnos en el diferencial de 2007, que ya era de 123 puntos; y más de 22 años para colocarnos en el primer año de este siglo, que fue de 55 puntos.
• Evolución del número de efectivos
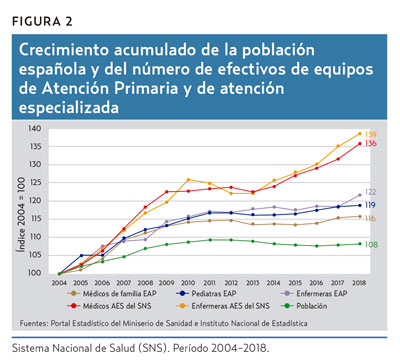
Respecto de 2004, en 2018 el número de médicos y enfermeras aumentó el doble en AES que en los equipos de Atención Primaria (EAP) (figura 2). A destacar, el notable y rápido incremento de profesionales de AES ocurrido entre 2013 y 2018, que casi iguala la pendiente de crecimiento observada entre 2004 y 2009. Sin embargo, durante los peores años de la crisis se redujo incluso el número de médicos de familia y pediatras de EAP. Este mayor incremento en la dotación de personal en AES evidencia que su mayor gasto no se debe únicamente a la tecnología como algunos cándidamente piensan.
• Evolución del número de consultas
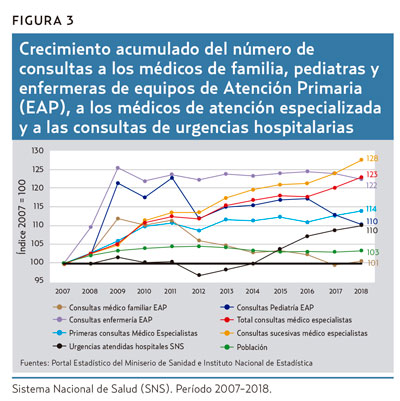
Las consultas a los pediatras y médicos de familia de los centros de salud, tras un claro incremento entre 2007 y 2009, se reducen progresivamente desde entonces y muestran, en 2018, respecto de 2007, un incremento acumulado del 1%, en el caso de los médicos de familia, y del 10%, en el de los pediatras (figura 3). Sin embargo, las consultas al personal de enfermería de los EAP, tras crecer entre 2007 y 2009, no decrecen y se mantienen estables hasta 2018, con un incremento acumulado del 22%. La progresiva extensión de la prescripción electrónica a todo el territorio nacional durante esos años podría explicar en gran parte estas diferencias al eliminar prácticamente las consultas para la simple repetición de recetas. Las consultas a los servicios de urgencias hospitalarios, estables entre 2007 y 2014, crecen claramente a partir de 2015 y muestran un incremento acumulado del 10% en 2018. El total de consultas médicas en AES crece a lo largo de todo el período, con un incremento acumulado del 23% en 2018, pero aumentan más las consultas sucesivas cuyo incremento dobla al de las primeras consultas (28 vs. 14%).
• Evolución del peso de cada partida funcional en el gasto sanitario
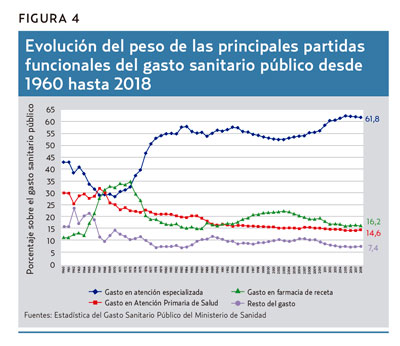
La figura 4 muestra la evolución del peso de cada partida funcional en el conjunto del gasto sanitario público entre 1960 y 2018. Lo más llamativo es que el peso de las distintas partidas presenta altibajos a lo largo del período, salvo el de la APS, que solo decrece, nunca crece 3 años o más consecutivos. Destaca también el descenso que se produce en el peso de la APS durante los primeros años de la reforma, especialmente acusado a partir de 1986 con la entrada en vigor de la Ley General de Sanidad. Desde entonces, el descenso continuado ha sido una constante implacable. Ni siquiera la reducción del peso presupuestario del gasto en farmacia de receta, iniciada en 2004, sirvió para que la APS aumentara el suyo. Al final, la AES ganó todo el peso presupuestario que perdieron durante la crisis el resto de las partidas y superó, por primera vez en 2012, el 60% del gasto, cota por encima de la cual se mantiene desde entonces.
• La APS que se enfrentó y se enfrentará a la pandemia
Esta es la APS que se ha enfrentado a la pandemia, y la que se enfrentará en el caso de que se produzca una segunda oleada el próximo invierno. En términos de gasto, la AES ya ha superado el nivel previo a la crisis de 2008, incluido el gasto de personal. Sin embargo, la APS está todavía por debajo de dicho nivel, incluso en gasto de personal. Y si hablamos de efectivos, está a años luz del incremento habido en la especializada desde 2004, principalmente a partir de 2013. Es más, entre 2013 y 2017 incluso se redujo el número de médicos de familia.
La escasa dotación de recursos y de personal en los centros de salud, con la consiguiente masificación de estos, de las consultas y de las salas de espera, y la pobre dotación de sistemas de protección individual (EPI) se han traducido en muertos entre los médicos. Desde el inicio del estado de alarma hasta el pasado 1 de junio, un 53% de los médicos en activo fallecidos por la COVID-19 en el Sistema Nacional de Salud (SNS) trabajaban en centros de salud3. Cuando los médicos de los centros de salud son menos de la mitad que los médicos de la AES, este resultado da cuenta clara de la insuficiente protección de los profesionales de la APS frente al contagio.
Como señaló Verónica Casado4, el principal valor de la APS es lo que evita. Y lo que evita no se ve. Ni los infartos que evita, ni los ictus, ni los accidentes, ni los suicidios, etc.; nada de eso se ve ni, por cierto, se investiga como debiera. La enfermedad y la muerte por la COVID-19 evitadas por una pronta identificación de los casos sospechosos, su aislamiento y seguimiento telefónico (de ellos y del resto de la familia) no se ven, ni se cuentan, ni salen en los telediarios, sencillamente, porque se han evitado, no han existido y, por tanto, no han llegado al hospital, lugar donde llega todo aquello que sí se ve. Ante la supuesta próxima oleada, nos volverá a pasar lo mismo. Nuestro trabajo es y seguirá siendo invisible5. Incluso nosotros, los profesionales de APS, ya somos invisibles. ¿Para qué financiar lo invisible? ¿Para qué dotar a los centros de salud de más recursos (EPI incluidos) si en ellos se hace un trabajo cuyo resultado nadie ve?
La urgente necesidad de cambio en la Atención Primaria de Salud
Slavoj Zizek escribe: «Lo imposible está sucediendo; nuestro mundo se ha detenido. Y lo imposible es lo que tenemos que hacer para evitar lo peor»6. Si llevamos la idea al ámbito de la APS, lo que parecía imposible días antes de comenzar la pandemia (por ejemplo, la posibilidad de cerrar un centro de salud en día laborable y realizar la mayor parte de las consultas virtuales) se ha convertido en algo inevitable ante esta crisis. La cuestión está en si la APS aprovechará la crisis para modificar un modelo que desde hacía tiempo daba muestras de agotamiento.
La crisis institucional y sanitaria derivada de la COVID-19 dista mucho de estar resuelta. La previsión de nuevos brotes, que podrían prolongarse unos años más7, obliga a buscar alternativas teniendo en cuenta este problema, que por su propia regularidad debería ya ser considerado como una característica más de cualquier sistema sanitario. La alternativa de volver a la forma de organización anterior a la epidemia causada por la COVID-19 se antoja muy poco efectiva, puesto que, además de que probablemente haya que volver a reordenar los servicios en función de nuevos brotes, seguirá siendo necesario (en el mejor de los escenarios) diferenciar la atención a pacientes sospechosos de tener el virus de la del resto.
Propuestas de diferentes sociedades científicas8 describen con claridad qué modelo de organización de la atención debería implantarse para dar respuesta a la pandemia de la COVID-19 a corto plazo. No es necesario reiterarlas, puesto que son suficientemente claras. Sin embargo, sí convendría reflexionar sobre qué modelo de APS necesitamos a medio plazo ante la presencia inevitable del virus. Al menos tres vectores de cambio parecen imprescindibles: financiación adecuada, rediseño del modelo y cambio de actitud.
Financiación adecuada
«Una prioridad política sin financiamiento no es una prioridad política»9.
Es urgente una recapitalización de la APS que, en un plazo de tiempo corto, permita no solo recuperar la financiación perdida, sino afrontar nuevos desafíos como los señalados más adelante.
Sin embargo, el escenario económico no va a ser favorable a un cambio de esta envergadura. Es más, pese a una opinión pública favorable a una mayor inversión en sanidad ante una pandemia en curso, las perspectivas de crisis económica, aumento del desempleo y compromisos internacionales en materia de deuda y déficit hacen muy complejo un apoyo financiero amplio para la APS.
Hay que ser inflexible con la idea de que la necesaria capitalización de la APS debe prevalecer sobre cualquier otra intervención en el sistema sanitario, e incluso debería estar por delante de otras intervenciones «estrella» (medicina personalizada, trasplantes, cirugía de alta precisión). Estamos en tiempos de precariedad y epidemia, en medio de una crisis económica como no se conocía desde el final de la Segunda Guerra Mundial. La genómica, la medicina de precisión y demás «avances» tendrán que esperar su momento ante unos recursos insuficientes para atender todas las demandas. La evidencia científica demuestra, además, que invertir en hospitales, lejos de disminuir la mortalidad, la aumenta, al contrario del efecto que supone invertir en APS10. En APS se requiere una inversión urgente en 2020, ante la previsión de próximos brotes en el invierno de 2021. La inversión debería abarcar tres ámbitos:
- En los recursos humanos necesarios para responder a las múltiples tareas que se deben asignar a la APS.
- En los recursos tecnológicos, diagnósticos y terapéuticos para realizar su función.
- En la adecuación de las infraestructuras (comunicación e instalaciones) a las que la pandemia obliga.
Rediseñar el modelo
La APS es, en cierta forma, víctima de su propia ambición. A diferencia de cualquier otro ámbito de conocimiento en salud, aspira a dar una respuesta efectiva y segura a un campo ilimitado de conocimiento clínico (cualquier problema de salud), con la intervención en el marco familiar y comunitario (dos entornos en profundo proceso de cambio y, por lo tanto, tan volátiles como complejos), participando además en la intervención sobre los determinantes de la salud. Pretender optar a ese triple objetivo con la misma estructura y funciones de equipos de hace 40 años es, sencillamente, imposible.
Además de ese importante desafío, la pandemia de la COVID-19 ha incrementado la presión a una APS exhausta y devaluada con nuevas exigencias y necesidades, que podrían sintetizarse en las siguientes11:
-
La atención a la propia pandemia en una triple faceta:
- Identificación precoz de casos sospechosos, su confirmación, tratamiento y seguimiento.
- Identificación de contactos, aislamiento y seguimiento de los mismos, y realización de pruebas diagnósticas en el caso de desarrollar síntomas.
- Asistencia a las complicaciones y secuelas derivadas de la enfermedad.
- Los efectos en materia de salud mental como consecuencia tanto de la enfermedad como de las medidas de confinamiento, especialmente en edades más extremas (niños y ancianos).
- Las necesidades urgentes de atención regular y cercana en residencias de ancianos y personas con discapacidad.
- Las consecuencias que inevitablemente tendrá la catástrofe económica como consecuencia de la pandemia, con una reducción de al menos un 10% del producto interno bruto (PIB) (cuando la anterior crisis de 2008 no alcanzó el 5%).
Para todas estas nuevas necesidades ya existen propuestas desde el entorno hospitalario y privado12, centradas en la constitución de equipos y unidades para cada problema concreto, con muchas más opciones de ganar la batalla de la opinión pública. Desde refuerzos de unidades psiquiátricas hasta nuevas unidades pos-COVID-19 o la medicalización de residencias manteniendo su carácter privado. Sin embargo, para todas ellas no hay mejor respuesta que la aportada por una APS centrada en sus valores nucleares. La respuesta desde la APS debería realizar adaptaciones sustanciales tanto sobre la demanda de servicios como sobre la oferta.
Intervenciones sobre la demanda
La evolución del número de consultas ordinarias en los centros de salud y de las consultas especializadas y visitas a urgencias de los hospitales públicos descrita previamente parece confirmar la capacidad de autogenerar demanda por parte del hospital que se combinaría con cierto deterioro de la accesibilidad a la APS. Mientras en esta no aumentan las consultas, sí lo hacen las visitas a urgencias, una tendencia habitualmente observada en países con una APS débil. Ante una insuficiente (o rígida) accesibilidad, la población opta por acudir directamente a la urgencia hospitalaria «donde me lo hacen todo en una única visita», máxime si no existe ningún tipo de restricción al uso de esta.
El deterioro de la accesibilidad de la APS es creciente en todo el mundo. En países mucho más ricos que España, con una APS fuerte, hasta casi la mitad de la población no podía acceder al médico de familia/general en el día que solicitaba la cita13. El caso de España es el resultado de un planteamiento demagógico respecto a los fundamentos del sistema sanitario. Un sistema basado en la solidaridad, como ya hace décadas demostró Tudor Hart14, no puede atender y dar respuesta a todas las demandas de los individuos que constituyen esa sociedad. En España, el clientelismo electoral de los partidos que han ido gobernando el país y sus diferentes comunidades autónomas sistemáticamente prometía la atención en el mismo día a cualquier demanda de salud, que no necesidad, de cualquier ciudadano. Sin entrar a valorar si era adecuada o no, si era demorable o no, un médico de familia en España debería atender a cualquier paciente de su cupo el día que el paciente lo solicite. Como resultado, jornadas de más de 35 pacientes al día y tiempos de atención por paciente de 5 a 7 minutos, inusual en ningún país europeo, excepto Alemania (donde el pago es por acto). La atención presencial sigue y seguirá siendo necesaria e imprescindible para resolver ciertos problemas, al igual que la atención domiciliaria que debería ser potenciada aún más en la era COVID-19. Pero se precisa una sustancial mutación del modelo de atención clínica que permita mantener la accesibilidad optimizando su potencialidad. No se trata de cambiar la agenda, sino el estilo de práctica profesional. Un modelo que no fije el número de visitas como objetivo, sino el número de necesidades resueltas y que prime la resolución de problemas y la minimización de visitas por proceso atendido5.
Nuevas oportunidades para nuevos encuentros médico-paciente
La atención médica ambulatoria tradicional siempre ha tenido lugar como una conversación oral en tiempo real en una consulta. En la APS de España se añade la particularidad de producirse, en una gran proporción de casos, a instancia del paciente y sin mediar una mínima información previa sobre el motivo de consulta. Esto ha sucedido así de forma invariable durante años, mientras que, en otros lugares, la innovación en la comunicación entre personas avanzaba de forma fulgurante. Echemos un vistazo a nuestra forma de relacionarnos con familiares, amigos, compañeros de (otros) trabajos; ha cambiado en muy poco tiempo. Los correos electrónicos y las llamadas telefónicas han sido sustituidos por la mensajería instantánea, redes sociales y herramientas de colaboración. Del ordenador aislado a un elemento conectado que comparte en la nube los documentos y se integra en plataformas corporativas como entorno de trabajo. Estas aplicaciones y, sobre todo, el cambio de costumbre que implica su uso, no se han trasladado a la consulta médica. La consulta sigue anclada en el formato tradicional, con algunos adornos tecnológicos que no aumentan su valor. Resulta patético comprobar cómo las pocas novedades implantadas, como el correo electrónico, se utilizan mal o se prohíbe su uso para intercambiar información con el paciente.
Por otro lado, la pandemia ha mostrado que se puede «pasar consulta» sin prácticamente ver a ningún paciente y que tecnologías tradicionales con un uso marginal previo como la consulta telefónica o más avanzadas como la videoconsulta pueden sustituir, incluso con ventaja, a la consulta presencial. A pesar de las creencias atávicas con respecto a estos tipos de consulta sin contacto, se pueden explorar maneras particulares de relación y continuidad asistencial en los diferentes tipos de encuentros médico-paciente15,16. Pero no se trata de exigir a los profesionales que olviden sus prejuicios y a los sistemas sanitarios públicos una versatilidad y una inversión que no tienen. Tampoco se trata de establecer o añadir nuevas herramientas de comunicación, sino de cambiar radicalmente la forma en la que «vemos a los pacientes».
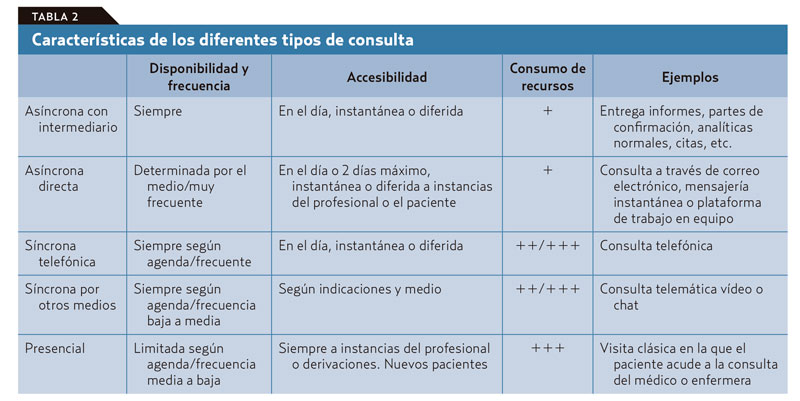
De las tareas diarias que realiza un médico de familia, no todas deber ser irremediablemente presenciales, ni todas se pueden o deben solucionar en una consulta telemática; tampoco todas las consultas requieren que el médico y el paciente estén conectados simultáneamente. El problema es que de antemano no podemos saber en qué clase va a caer la próxima visita de un paciente que accede libremente y sin ningún tipo de filtro a la agenda del médico. Si se piensa en los diferentes tipos de consulta que podemos ofrecer con este nuevo modelo (tablas 1 y 2): presencial o a distancia por diferentes medios, síncrona o asíncrona; vemos que la que más recursos consume es la síncrona presencial. Por lo tanto, esta deber ser reservada para los casos en que sea realmente necesaria sin llegar a «okupar» nuestra agenda. Las otras visitas sincrónicas están sujetas, con variaciones, a ineficiencias similares a las que vemos en la visita presencial en el consultorio, salvo que ahorran recursos al paciente y en ocasiones tiempo del médico. En cualquier caso, no sería demasiado problema si, como dice Jay Parkinson, hasta el 95% de la interacción médico-paciente puede ejecutarse de manera asíncrona17. Fomentar la consulta asíncrona es una de estas formas de cambio. Las ventajas de la comunicación asincrónica frente a la comunicación síncrona y directa en la consulta son evidentes (tabla 3).
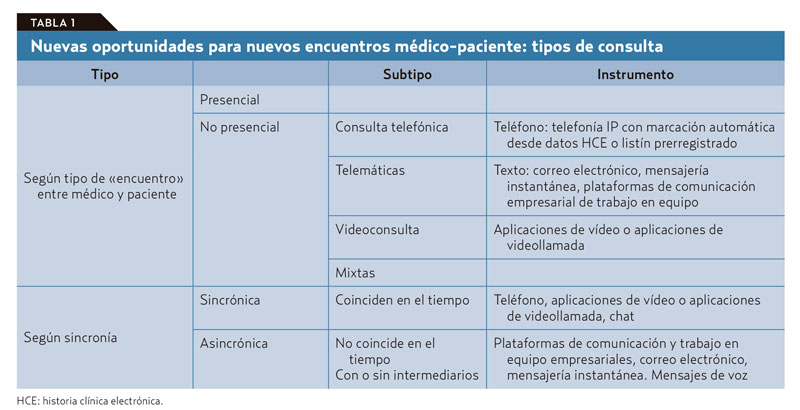

Intervenciones sobre la oferta
El diseño de esa oferta debe ser acorde con los atributos básicos de la APS definidos en su día por Starfield, puesto que la fortaleza de ellos es la que determina que un sistema basado en la APS sea más efectivo y eficiente18: además de ser accesible, debe prestar atención con las características ya conocidas de longitudinalidad, integralidad y coordinación, con un enfoque familiar y comunitario, y sensible a las especificidades culturales.
De los atributos de la APS, la longitudinalidad es el atributo sobre el que existe mayor grado de evidencia de su efectividad para mejorar la salud de la población19, tanto en la resolución correcta de problemas como en la protección frente al intervencionismo médico innecesario y dañino. Alternativas que segmentan la atención por tipo de problema (sospecha de COVID-19 por una parte, y otro tipo de problemas por otra) pueden suponer una amenaza a la longitudinalidad al no recibir atención por su profesional de referencia. Por ello debería limitarse la atención por un profesional diferente a situaciones muy excepcionales. La longitudinalidad precisa de un compromiso ante los pacientes por las dos partes: de las organizaciones que garanticen contratos indefinidos, pero también de los profesionales a permanecer en el mismo lugar de trabajo durante años (opción que se debería incentivar). Ni las administraciones públicas con su política continuada de precarización laboral, ni los profesionales con sus frecuentes comisiones de servicio y traslados han contribuido mucho al valor de la longitudinalidad, que, en cambio, siempre aparece en los discursos. Sin incentivación económica o de cualquier otro tipo que fomente la longitudinalidad, esta no pasará de simple palabrería que adorne proclamas huecas y rimbombantes.
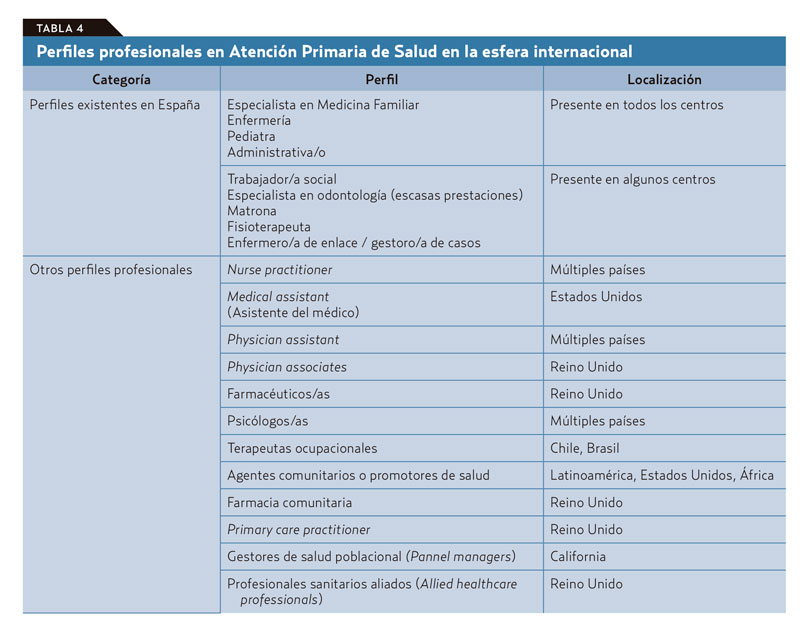
Mantener la atención a un cupo de 2.500 pacientes en Estados Unidos supone 21,5 horas de trabajo al día20, lo que demuestra la inviabilidad del modelo. Para cumplir los atributos básicos de la APS, es necesario ampliar el número y la composición de los equipos. En la tabla 4 se sintetizan los perfiles profesionales existentes en España en comparación con otros países de nuestro entorno. Incluso allí donde la APS se desarrolló en torno a la figura solitaria del médico general, han ido ampliando la composición de los equipos de acuerdo con el aumento y la aparición de nuevas necesidades.
Resulta necesario trabajar en dos ámbitos complementarios:
-
El equipo básico de atención a una lista de pacientes:
- Podría estar formado por tres especialistas: médico/a de familia, enfermero/a de familia y administrativo21. Bodenheimer denomina teamlet22 a los miniequipos formados por médico y asistente clínico. La reforma de la APS en España permitió el desarrollo profesional de la enfermería, que a partir de entonces pudo realizar las funciones para las que estaba capacitada, dejando de ser un simple ayudante del médico. Sin embargo, este cambio incrementó la carga de trabajo de forma desproporcionada ante la ingente burocracia que en cualquier país del mundo un médico de familia debe atender. Por ello muchos países han introducido nuevos perfiles que apoyan en esas tareas al médico.
- Debería valorarse la inclusión en dicho equipo de asistentes médicos (physician assistant) o la habilitación de enfermería prescriptora (nurse practitioners), que han demostrado mayor eficiencia que los médicos en el manejo de problemas de menor complejidad23,24. Atención especial merece la figura del agente comunitario, promotor de salud o técnico paramédico, primer contacto real en muchos países de Latinoamérica y sobre cuya efectividad en materia de resultados en salud existe evidencia reciente25.
-
El equipo de apoyo de APS:
- Formado por profesionales constituyentes del EAP, a tiempo completo o parcial, que podrían dar soporte a varios equipos básicos (v. tabla 4).
La diferenciación de funciones vendría determinada por la complejidad del problema, actuando el personal médico de familia ante los problemas clínicos de mayor complejidad.
Un cambio de actitud global
Parece que se piensa financiar lo visible. Más especialistas y más hospitales, mejor si están dedicados a epidemias, más UCI y neumólogos26. La estupidez nubla el entendimiento e impide apreciar que el objetivo es EVITAR, y en eso es experta la invisible APS. Pero para eso hay que dejarle hacer su trabajo con los medios pertinentes de seguridad y diagnóstico y, naturalmente, no cerrar centros de salud. La PCR (test de reacción en cadena de la polimerasa) debió estar en manos de los médicos de APS desde el minuto uno del confinamiento cuando se admitió la difusión comunitaria del virus, pero se decidió lo contrario.
La respuesta a la pandemia ha hecho patente la ausencia de orientaciones estratégicas por parte de políticos y gestores respecto de lo que nuestra APS tenía que hacer, algo que se arrastra desde hace décadas. Se dirigió esencialmente a reforzar los dispositivos hospitalarios y construir hospitales de campaña sin reparar hasta muy avanzada la crisis en el relevante papel que desempeñaba la APS en el control de esta. Hasta tal punto ha sido así que ni siquiera el número de casos sospechosos de COVID-19 diagnosticados por los médicos de APS figuran en la web de muchas consejerías de Salud o del propio Ministerio.
Esta situación ha generado en muchos lugares cierto grado de «vacío de poder» que ha sido bien utilizado por los propios EAP, que quizá hayan funcionado durante esta pandemia como «un equipo» más que nunca, con el objetivo claro de organizarse y dar respuesta a la misma. La sustitución de consultas presenciales por virtuales y la separación de circuitos de atención a pacientes respiratorios sospechosos del resto son ejemplos de ello. De la misma forma, la recuperación de la cita y su gestión, hurtándolas del control de los llamados call center o centros de atención telefónica ha devuelto una mínima autonomía en la gestión del trabajo diario que corre el riesgo de volver a perderse, algo que no debería ocurrir nunca.
Por tanto, resulta imprescindible recuperar el control sobre el propio trabajo y su gestión. A diferencia de buena parte de los países europeos, España mantiene un modelo de relación laboral asalariada, donde los profesionales son funcionarios (estatutarios) dependientes del servicio regional de salud correspondiente. Únicamente en Cataluña, las entidades de base asociativa mantienen una fórmula diferente de contratación, similar a la existente en otros países europeos. En los Países Bajos, Alemania, Francia, Dinamarca, Suecia, Noruega o Reino Unido, la provisión de servicios en APS se realiza a través de profesionales independientes que establecen contratos de larga duración con el financiador.
En un estudio Delphi de hace 20 años, más del 90% de los profesionales sanitarios encuestados se mostró muy favorable a la autogestión en APS entendida como una innovación organizativa, a modo de cooperativas de profesionales27. Pero la realidad demostró que se trataba de un espejismo: 20 años después ningún servicio de salud ha ensayado ninguna modalidad de relación que permita una autonomía organizativa real en APS.
Frente a la disyuntiva de elegir entre seguridad con sumisión y autonomía con responsabilidad, claramente se optó por la primera alternativa. A diferencia del entusiasmo no exento de cierta temeridad del inicio de la reforma en la década de 1980, donde se alcanzaron logros como la creación de la especialidad de Medicina Familiar y Comunitaria y de un modelo organizativo radicalmente diferente del que existía hasta entonces, en las últimas décadas se ha renunciado a modificar el modelo de forma sustancial. Probablemente por considerar que el proceso podría ser largo y quizá insatisfactorio, además de no existir suficiente acuerdo respecto de los modelos alternativos. A ello contribuyó el hecho de que quienes tenían capacidad para haber impulsado un cambio (aquellos con mayor experiencia y una situación laboral segura) optaron mayoritariamente por lo que Tudor Hart llamaba la «retirada liberal». Es decir, situarse en posiciones más cómodas, rehuir el conflicto y la defensa de los valores profesionales, y esperar con tranquilidad la llegada de la jubilación.
La consecuencia de ello es que los profesionales de APS se encuentran al albur de las decisiones de gestores y políticos que habitualmente desconocen o desprecian el papel de la APS en el sistema sanitario. Solo en España ha sido posible cerrar centros de salud o imponer todo tipo de nuevas tareas sin negociar o evaluar con los profesionales ni llevar presupuesto asociado para su realización.
El contrato social mediante el cual la sociedad otorga un alto grado de autonomía de decisión a los profesionales está claramente en cuestión cuando estos se convierten en simples trabajadores conminados a cumplir órdenes, desde la composición del centro hasta la contratación de sus miembros o la organización de su propio trabajo. En el año 2001, señalaba Albert Jovell que el concepto de profesión ha sido sustituido por el de ocupación o trabajo, indicando que «esta situación podría llevar asociada una pérdida de los valores de responsabilidad social y de servicio a los pacientes descritos en el contrato social entre la medicina y la sociedad. El concepto de ocupación, en un sentido estricto, podría suponer la transferencia de parte de estas responsabilidades a las organizaciones para las que se trabaja»28.
Dos décadas después esa transferencia de responsabilidad es completa y concuerda con ella que los centros de APS puedan ser cerrados, sus profesionales desplazados, sus agendas controladas y sus tareas incrementadas sin límite y sin recursos suplementarios, ya sea para realizar pruebas y seguimiento epidemiológico, rastrear contactos, controlar cuarentenas o atender residencias de personas dependientes sin refuerzo alguno.
La extrema preocupación por mantener el igualitarismo por parte de las organizaciones que dicen representar a los trabajadores, unida a la actitud contemporizadora de las organizaciones profesionales, colegios y sociedades científicas, acomodadas en un papel poco irritativo con el decisor político, dificultan cualquier proceso de revisión crítica de la situación. Sería ingenuo y descabellado un cambio radical del statu quo actual, dada la falta de interés y sobre todo del compromiso que conlleva una actitud crítica. Pero es evidente que, sin un cambio de actitud por parte de los profesionales de cada uno de los centros de APS ante las decisiones del respectivo poder gestor, solo queda esperar la utilización de la APS para tareas subalternas sin un norte claro o el mantenimiento de la situación actual de franco deterioro en el mejor de los casos.
Decir no a gran parte de las decisiones impuestas desde las consejerías y el Ministerio debería ser un deber ético si de verdad se quieren mantener los valores y atributos de la APS. No es difícil ni supone ningún tipo de insubordinación si lo que rige nuestras actuaciones es la mejor atención al paciente y no nuestros acomodados intereses de casta que nos alejan del profesionalismo.
Resumen
Se describe en este trabajo la evolución de los recursos de la APS en comparación con la AES hasta llegar a su situación actual de extrema debilidad frente a la pandemia. Se proponen intervenciones destinadas a revertir este proceso de debilitamiento. Desde el incremento sustancial de su financiación, el rediseño del modelo y la diversidad en la tipología del encuentro médico-paciente hasta la introducción de determinados perfiles profesionales e intervenciones sobre la oferta y la demanda. El desafío de la pandemia hará, más pronto que tarde, que los cambios hasta ahora imposibles en la APS sean inevitables; en caso contrario, su papel en el sistema será meramente residual. Se precisa para ello de un cambio global de actitud frente a la APS por parte de todos los actores involucrados, que respete los atributos nucleares de la misma, especialmente el de la longitudinalidad, y que otorgue mayor autonomía a sus profesionales.
Lecturas recomendadas
McCartney M. Vocation, vocation, vocation. BMJ. 2016;355:i6526. doi: 10.1136/bmj.i6526
El artículo de Margaret McCartney merece ser leído en su totalidad; es una reflexión sobre la vocación profesional, pero sobre todo una llamada de atención al servilismo y resignación cada vez más presentes entre las profesiones sanitarias. La gestión de la pandemia COVID-19 en España ha puesto de manifiesto múltiples ejemplos de decisión arbitraria e injustificable sin que hayan generado apenas contestación. Sin aprender a decir no, será difícil un futuro mejor.
Heath I. Love in the time of coronavirus. BMJ. 2020;369:m1801. doi: 10.1136/bmj.m1801
Un texto esencial para recordar los valores profesionales en un tiempo de tanta incertidumbre.
Bodenheimer T, Laing BY. After COVID-19: How To Rejuvenate Primary Care For The Future. Health Affairs Blog. [Internet.] 21 de mayo de 2020. Disponible en: https://www.healthaffairs.org/do/10.1377/ hblog20200515.372874/full/
En este postdel blog de la revista Health Affairs, los autores reflexionan sobre la oportunidad que puede suponer la pandemia de la COVID-19 para rejuvenecer la APS. Sus argumentos para potenciar las consultas a distancia sustentan buena parte de los argumentos de este texto; entre ellos, uno fundamental tiene que ver con la protección de la longitudinalidad: muchas empresas privadas, especialmente en Estados Unidos, están trabajando ya para introducirse en el campo de las visitas y consultas a distancia (vídeo, teléfono, chats), lo que fragmentará aún más la asistencia y erosionará la continuidad de la atención. Aunque el sistema español afortunadamente no es similar al estadounidense, muchos aspectos del texto sí son aplicables.
Bibliografía
- McCartney M. Vocation, vocation, vocation. BMJ. 2016;355:i6526. doi: 10.1136/bmj.i6526
- Organización Mundial de la Salud. Informe de la salud en el mundo. La atención primaria de salud, más necesaria que nunca. 2008 [Internet]. [Citado 1/6/2020]. Disponible en: https://www.who.int/whr/2008/summary/es/
- Simó J. Sanitarios en activo fallecidos por Covid19: cuando los números hablan por los muertos. Blog Salud, dinero y atención primaria [Internet]. [Citado 1-6-2020]. Disponible en: https://saludineroap.blogspot.com/2020/06/sanitarios-en-activo-fallecidos-por.html
- Casado V. (2020). La atención primaria, la gran olvidada de la sanidad pública [Cadena SER]. Madrid. Recuperado de: https://cadenaser.com/programa/2020/05/11/hoy_por_hoy/1589187247_114292.html Minuto 07:54.
- Ruiz A. La Atención Primaria ya es irrelevante, y su invisibilidad es su peor amenaza. ¿Quieres salir de ella? Sí, quiero [Internet]. YouTube. 2018 [citado 1/6/2020]. Disponible en: https://youtu.be/nCdKUVzNHHE
- Zizek S. Pandemia: La covid-19 estremece al mundo. Barcelona: Anagrama; 2020.
- Kissler SM, Tedijanto C, Goldstein E, Grad YH, Lipsitch M. Projecting the transmission dynamics of SARS-CoV-2 through the postpandemic period. Science. 2020;368(6493):860-8.
- Sociedad Española de Medicina de Familia y Comunitaria (semFYC). Fase de transición de la pandemia por SARS-CoV-2 en Atención Primaria. [Internet.] Barcelona: semFYC. 2020. Disponible en: https://www.semfyc.es/wp-content/uploads/2020/05/Desescalada-26-05-2020.pdf
- Torres R. Política sanitaria en el país de los argentinos: reflexiones para el día después. Buenos Aires: Ediciones Isalud; 2015.
- Levine DM, Landon BE, Linder JA. Quality and Experience of Outpatient Care in the United States for Adults With or Without Primary Care. JAMA Intern Med. 2019;179(3):363-72.
- Minué S, Jaramillo F, Oyarzo A. Evidencias y reflexiones sobre COVID-19. AMF 2020;16(6):335-48.
- Pérez Oliva M. Los hospitales crean unidades para atender secuelas de la enfermedad. El País [Internet]. 2020 [citado 27/5/2020]. Disponible en: https://elpais.com/sociedad/2020-05-26/los-hospitales-crean-unidades-para-atender-secuelas-de-la-enfermedad.html
- Van Loenen T, Van den Berg MJ, Heinemann S, Baker R, Faber MJ, Westert GP. Trends towards stronger primary care in three western European countries; 2006-2012. BMC Fam Pract. 2016;17:59.
- Tudor J. La economía política de la sanidad. Una perspectiva clínica. Madrid: Ediciones GPS; 2009.
- Bergman D, Bethell C, Gombojav N, Hassink S, Stange KC. Physical Distancing With Social Connectedness. Ann Fam Med. 2020;18(3):272-7.
- Parkinson J. Why the doctor-patient relationship should move primarily online [Internet]. Linkedin. 2018 [citado 2/6/2020]. Disponible en: https://www.linkedin.com/pulse/why-primarily-online-asynchronous-relationship-your-jay/
- Parkinson J. The advantages of asynchronous medicine: the doctor perspective [Internet]. Jay Parkinson MD, MPH Blog. 2018 [citado 25/5/2020]. Disponible en: https://blog.jayparkinsonmd.com/2018/09/18/the-advantages-of-asynchronous-medicine-the-doctor-perspective/
- Starfield B. Primary Care: Balancing Health Needs, Services and Technology. New York: Oxford University Press; 1998.
- Pereira Gray DJ, Sidaway-Lee K, White E, Thorne A, Evans PH. Continuity of care with doctors—a matter of life and death? A systematic review of continuity of care and mortality. BMJ Open. 2018;8:e021161. doi: 10.1136/bmjopen-2017-021161
- Yarnall KSH, Østbye T, Krause KM, Pollak KI, Gradison M, Michener JL. Family physicians as team leaders: «time» to share the care. Prev Chronic [Internet.] Dis. 2009;6(2):A59. Disponible en: http://www.cdc.gov/pcd/issues/2009/apr/08_0023.htm
- Mora J, Arribas L. El administrativo con el médico de familia. AMF. 2012;8(9):539-40.
- Bodenheimer T, Laing BY. The teamlet model of primary care. Ann Fam Med. 2007;5(5):457-61. doi:10.1370/afm.731
- Jackson GL, Smith VA, Edelman D, Woolson SL, Hendrix CC, Everett CM, et al. Intermediate diabetes outcomes in patients managed by physicians, nurse practitioners, or physician assistants. A cohort study. Ann Intern Med. 2018;169:825-35.
- Laurant M, Van der Biezen M, Wijers N, Watananirun K, Kontopantelis E, Van Vught AJ. Nurses as substitutes for doctors in primary care. Cochrane Database Syst Rev. 2018;7(7):CD001271.pub3.
- Kangovi S, Mitra N, Norton L, Harte R, Zhao X, Carter T, et al. Effect of Community Health Worker Support on Clinical Outcomes of Low-Income Patients Across Primary Care Facilities: A Randomized Clinical Trial. JAMA Intern Med. 2018;178(12):1635-43.
- Ortega E, Arroyo J. Coronavirus: la «reorientación» del SNS y más UCI marcarán la transición. Redacción Médica [Internet]. 2020 [citado 23/4/2020]. Disponible en: https://www.redaccionmedica.com/secciones/parlamentarios/coronavirus-reorientacion-del-sns-y-mas-uci-marcaran-desescalada-5903
- Artells JJ, Martínez JA. Estudio prospectivo Delphi sobre perfil, actitudes, valores y expectativas de los profesionales de Atención Primaria en el siglo XXI. En: Cuadernos de Gestión para el Profesional de Atención Primaria, 1999; 5 (supl. 1).
-
Jovell A. El futuro de la profesión médica. Análisis del cambio social y los roles de la profesión médica en el siglo XXI. Barcelona: Fundación Biblioteca Josep Laporte. 2001.




Rosa María 17-01-21
Excelente articulo que nos lleva a reflexionar sobre la deriva de La Atención primaria. De forma "fina" has explicado lo que somos para las administraciones "chico/as para todo". Lo mismo servimos para atender todo lo que aparezca , sin filtro, sin limite, últimamente tambíen excediendonos del horario. Adaptondonos a lo que venga, sin protección adecuada, sin tener voz y voto....Podría continuar y no acabar. Personalmente no podía mas y con 50 años he perpetrado mi pequeña revolución. Me he ido. Creo que era instinto de supervivencia, erá eso o continuar en la depresión de un futuro profesional sin esperanzas. Pero como me gusta mi trabajo y tengo la suerte de hablar alemán la casualidad me ha traido a Suiza. Espero que sea una experiencia con caducidad y pueda regresar a España en unos años. Como experiencia me llevaré otra forma de gestionar la salud comunitaria desde luego aquí en Suiza también con muchas sombras pero por lo menos con más respeto y mejor remuneración para el profesional. Un saludo desde Suiza
FERNANDO 19-12-20
Muy buen artículo, de obligatoria lectura para cualquier profesional sanitario que se cuestione la deriva de nuestro sistema de salud hacia un horizonte gris, en el que nuestro poder de decisión estará severamente debilitado por los caprichos del dirigente político de turno.
Amf 31-07-20
Respuesta del autor: </br>Estimado Miguel </br>Muchas gracias por tu comentario en el que sintetizas muy bien la realidad actual de la valoración de la Atención primaria desde las diferentes posiciones políticas. Como bien señalas no hay una reflexión suficientemente reposada y argumentada de ninguno de ellos respecto a lo que es y debe ser la AP más allá de declaraciones retóricas. El abandono viene además, de lejos puesto que no es un elemento determinante de la generación de opinión y de la inclinación electoral de los ciudadanos. Se ha dejado languidecer y agostar sin que nadie hiciera nada. Por ello, esperar intervenciones desde arriba, de los responsables de turno de cada comunidad es estéril, aunque haya políticos bien intencionados que se rebelen frente a ello. </br>Debería, como bien dices, partir de abajo, de los propios profesionales. Pero por desgracia el grado de cohesión y compromiso en luchar por reformar las cosas es muy escaso. Quizá deberíamos partir por reconocer que nos va en ello nuestra propia esencia como profesionales. Un saludo cordial y gracias de nuevo</br>Un saludo
Miquel 29-07-20
El último párrafo es clave: decir no sin que necesariamente suponga una insurrección. La mayoría de cargos directivos es también rehén de su perplejidad y de su falta de modelo teórico. Andan a caballo entre proclamas cuya entidad y trascedencia no comprenden bien (por ejemplo, a propósito de la longitudinalidad, como se dice en el artículo) e intereses no confesados, en la línea de trocear y privatizar el pastel sanitario. Los partidos políticos de centro-derecha proclaman abiertamente esta intención, aunque se acumulen las pruebas sobre su ineficiencia y sus perversiones; los de centro izquierda propiciaron en su día la reforma de la atención primaria y dicen defender una sanidad 100% pública, pero en su historial figuran importantes concesiones teóricas y prácticas a la privatización, pasada y presente; la izquierda clásica bastante tiene con sobrevivir a sus luchas intestinas y la más reciente carece de discurso bien estructurado sobre la atención primaria. En mi opinión, por tanto, nuestros líderes políticos y sus cargos intermedios no tienen la credibilidad o la capacidad necesarias para liderar de forma piramidal y en sentido "descendente" la transformación que nuestra atención primaria necesita. Por tanto, hemos de ser los profesionales de los EAP, apegados cada uno a su terreno concreto, los que emitamos muchos noes, pero seguidos de muchos síes a iniciativas bien fundamentadas y convergentes.MIQUEL MORERA LLORCA.C.S. ALGEMESÍ (VALÈNCIA)29/07/2020