Puntos clave
- La ayuda médica a morir (eutanasia y suicidio asistido) se considera una prestación incluida en la cartera de servicios del Sistema Nacional de Salud.
- El fallecimiento como consecuencia de la ayuda médica a morir tiene la consideración de muerte natural (no judicial).
- La ayuda médica a morir (eutanasia o suicidio médicamente asistido) es necesariamente directa, activa y con participación de profesionales sanitarios (médicos y enfermeras).
- El profesional sanitario podrá solicitar la objeción de conciencia anticipada, individual y sin necesidad de justificación alguna.
- Un paciente puede solicitar una ayuda a morir en condiciones de capacidad plena o en situación de incapacidad de hecho, si previamente lo había dejado registrado en un documento de voluntades anticipadas o equivalente.
- Se define contexto eutanásico en dos situaciones: padecimiento grave, crónico, incapacitante e incurable, o enfermedad grave incurable que provoca un sufrimiento insoportable sin posibilidad de alivio aceptable.
- El médico responsable, que podrá ser un médico de familia u otro médico implicado en la atención al paciente, evalúa la capacidad del paciente, valora el contexto eutanásico y establece un proceso deliberativo con el paciente.
- El médico consultor emite un informe vinculante supervisando el proceso de ayuda a morir y la documentación médico legal.
- La Comisión Autonómica de Garantía y Evaluación emitirá el dictamen final favorable o no al procedimiento.
- El médico responsable y su equipo asistencial prestarán la asistencia final de la ayuda médica a morir con disponibilidad total para paciente y familia.
En la vida profesional de todo médico de familia siempre ha sido necesario afrontar la complejidad de la atención al final de la vida; tanto en su dimensión clínica, con el manejo de síntomas y cuidados de soporte, como ética, con la toma de decisiones y la obligación de no abandono. De manera directa o indirecta, todos hemos sido testigos y protagonistas de escenarios de atención paliativa, rechazo de tratamiento, sedaciones paliativas o adecuación de tratamiento médico.
Tras la aprobación de la Ley Orgánica 41/2002 de Autonomía del Paciente1, la Medicina de Familia debió asumir, al igual que el conjunto de la profesión médica, un cambio de orientación en la relación médico-paciente. El papel de los pacientes, en aplicación de la doctrina del consentimiento informado, en la toma de decisiones pasó a ser nuclear y el ejercicio del principio de autonomía esencial en todas las actuaciones clínicas. Ello no eximió de protagonismo al médico de familia, al contrario, obligó al profesional a trasladar información veraz y comprensible, valorar su capacidad para decidir y asegurar su libertad de elección.
Con posterioridad y a partir de la mencionada Ley de Autonomía del Paciente, se produce una consolidación y desarrollo legal del ejercicio de la autonomía del paciente específicamente en la atención al final de la vida. En las dos primeras décadas del siglo xx, las comunidades autónomas en España definen, en primer lugar, sus modelos de instrucciones previas o voluntades anticipadas y, con posterioridad, diferentes leyes orientadas a facilitar estrategias para dignificar la atención al final de vida2-4.
Este recorrido histórico del ejercicio de la autonomía en el final de la vida se cierra con la aprobación de la Ley Orgánica de Regulación de la Eutanasia 3/2021 (LORE 3/2021)5. Sin embargo, una vez aprobada la norma, la aplicación práctica de la misma abre numerosos interrogantes éticos y clínicos no contemplados en legislaciones anteriores sobre voluntades anticipadas o muerte digna6,7. En esta revista se han publicado a lo largo de los años reflexiones acerca de las inquietudes e incertidumbres que plantea la aplicación de una ley de eutanasia8-10.
Cuando un profesional sanitario recibe una solicitud de eutanasia, su misión será de una dimensión y complejidad considerables. Sus tareas exigirán rigor clínico y altura moral. Entre otras podemos señalar: analizar la competencia de la persona en el momento de hacer la solicitud; evaluar si las circunstancias que concurren son las que se explicitaron en el caso de tener registradas voluntades anticipadas; asegurar que la decisión es tomada en libertad, está exenta de presiones externas interesadas y ha tenido acceso a recursos económicos y sociales adecuados; dar un tiempo razonable para revisar, aplazar o suspender la petición; aplicar el principio deontológico de «no abandono»; garantizar durante todo el proceso la atención adecuada, el cuidado y el confort11. Todo ello no hace más que justificar que los profesionales médicos y de enfermería que más pueden asegurar una atención longitudinal, integral, personalizada y coordinada con los recursos sociosanitarios son los de Atención Primaria.
El modelo adoptado para la regulación de la eutanasia y el suicidio asistido en España, al igual que en otros países de nuestro entorno, deja en manos de los médicos clínicos, con apoyo de enfermería, prácticamente todo el proceso. Desde la información inicial hasta la verificación del fallecimiento del paciente, el médico debe estar ahí. Y en la práctica, la Medicina de Familia, junto con la Enfermería de Familia, serán las que mayor protagonismo tengan en este escenario del final de la vida. A la espera de normas y procedimientos reguladores específicos, este artículo pretende facilitar la tarea del médico de familia que afronte una situación de muerte médicamente asistida. La orientación será explicativa sobre las responsabilidades del médico de familia cuando actúa en la categoría de «médico responsable» o «médico consultor» en aplicación del proceso de ayuda a morir que establece la LORE 2/2021.
Justificación y elementos jurídicos relevantes de la Ley Orgánica de Regulación de la Eutanasia para la medicina de familia
La LORE 3/2021 se asienta en la compatibilidad de principios esenciales de la Constitución española12. Por un lado, los derechos fundamentales a la vida y a la integridad física (art. 15) y, por otro, los derechos a la dignidad humana (art. 10), la libertad (art. 1.1) y la libertad ideológica y de conciencia (art. 16).
El objetivo general de la ley es regular el derecho de las personas a solicitar la ayuda necesaria para morir, en las condiciones exigidas, y los deberes del personal sanitario y de las administraciones concernidas para asegurar el correcto ejercicio de ese derecho.
La ley define eutanasia como «la actuación que produce la muerte de una persona de forma directa e intencionada mediante una relación de causa-efecto única e inmediata, a petición informada, expresa y reiterada en el tiempo por dicha persona, y que se lleva a cabo en un contexto de sufrimiento debido a una enfermedad o padecimiento incurable que la persona experimenta como inaceptable y que no ha podido ser mitigado por otros medios». Se advierte que la eutanasia es necesariamente directa, activa y con participación de profesionales sanitarios.
La prestación de ayuda a morir (eutanasia o suicidio médicamente asistido) pasa a estar incluida en la cartera de servicios del Sistema Nacional de Salud y será de financiación pública. Los servicios públicos de salud, y sus profesionales sanitarios, deberán aplicar las medidas para garantizar el derecho efectivo a la prestación de ayuda a morir según los supuestos, requisitos y procedimientos que establece la ley.
La muerte como consecuencia de la prestación de ayuda a morir tendrá la consideración legal de muerte natural a todos los efectos. Con independencia de la causa fundamental de la misma.
Condiciones de la muerte médicamente asistida a través de Ley Orgánica de Regulación de la Eutanasia
La aplicación de la muerte médicamente asistida exige tres condiciones imprescindibles. En primer lugar, la voluntad por parte del médico de familia (responsable), si no se declaró con antelación objetor de conciencia, para acompañar al paciente en el proceso. A continuación, la evaluación de la capacidad del paciente para proteger una decisión libre, informada y sostenida en el tiempo. Finalmente, la valoración de la situación clínica, psicológica y social del paciente dentro de lo que llamamos «contexto eutanásico».
Objeción de conciencia del personal sanitario
La LORE 3/2021 recoge la garantía de seguridad jurídica y el respeto a la libertad de conciencia del personal sanitario que colaborará en el acto de ayuda médica a morir.
Las condiciones para que un profesional se acoja a la objeción de conciencia serían:
- Haber manifestado individualmente de forma anticipada y por escrito la condición de objetor de conciencia. La objeción, por escrito, pasa a un registro de profesionales sanitarios objetores de conciencia dependiente del Servicio de Salud correspondiente. En ningún caso se acepta la objeción como grupo profesional, colectivo o equipo asistencial (Equipo de Atención Primaria, Unidad o Servicio).
- No tener que justificar los motivos ideológicos, religiosos o morales de la objeción de conciencia.
- Ocupar un puesto asistencial directamente implicado en la prestación de ayuda médica para morir. En el caso del médico de familia, aquel que pueda recibir la petición de información o la solicitud formal del paciente por estar incluido en el cupo de usuarios adscritos o por su responsabilidad asistencial (unidad de cuidados paliativos u otros servicios).
Garantías en la decisión subjetiva de solicitar eutanasia
El médico de familia (responsable) ha de establecer salvaguardas para que la decisión de un paciente de acogerse al proceso de ayuda médica a morir se produzca en condiciones de absoluta libertad, autonomía e información. Para ello se han de cumplir los siguientes requisitos:
- Capacidad: Corresponde la evaluación de la capacidad del paciente al propio médico de familia. Sin capacidad plena, no puede seguir adelante el proceso. En situaciones de incapacidad de hecho, la LORE 3/2021 contempla el proceso de ayuda a morir si el paciente tenía registrado undocumento legal de voluntades anticipadas que recoja la petición de ayuda médica a morir.
- Información: Prestada por el médico de familia (junto a la enfermera y el equipo sanitario) responsable y con constancia expresa en la historia clínica. La información debería ser prestada con antelación al inicio formal de la entrega de la primera solicitud de ayuda médica a morir. Sus contenidos recomendables se detallan en la tabla 1 y sería deseable que fueran planteados conjuntamente por el médico de familia y por enfermería en el ámbito de la Atención Primaria (consulta o domicilio).
- Libertad: El paciente debe comunicarse e interactuar con su entorno social o familiar, sin intromisiones, injerencias o conflictos de interés.
- Consistencia: Las decisiones del paciente han de ser reiteradas y constantes en el tiempo. En cualquier momento puede producirse el aplazamiento o desistimiento de la ayuda médica a morir.
- Autonomía: La información ofrecida por los profesionales sanitarios ha de ser suficiente para que el paciente forme y exprese su voluntad, otorgue su consentimiento y pueda decidir de forma individual y con madurez.
- Registro: Ha de existir constancia en la historia clínica del proceso de información.
La ley establece dos escenarios posibles ante el criterio de capacidad. El escenario del paciente CAPAZ, con el que se establecerá un proceso de deliberación y ejercicio posterior de su autonomía. Un segundo escenario de paciente INCAPAZ de hecho, con voluntades anticipadas registradas o documento equivalente, en el que hay constancia expresa de la voluntad de la prestación de ayuda a morir en determinadas circunstancias.
Contexto eutanásico
El médico de familia (responsable) ha de valorar si la situación clínica, psicológica y social del paciente corresponde a los criterios que describen la ley de eutanasia para el «contexto eutanásico». La ley establece también dos escenarios clínicos diferenciados. Por un lado, un padecimiento grave, crónico e imposibilitante; por otro, una enfermedad grave e incurable. Las definiciones, según la LORE 3/2021, de estos procesos se detallan en la tabla 2.

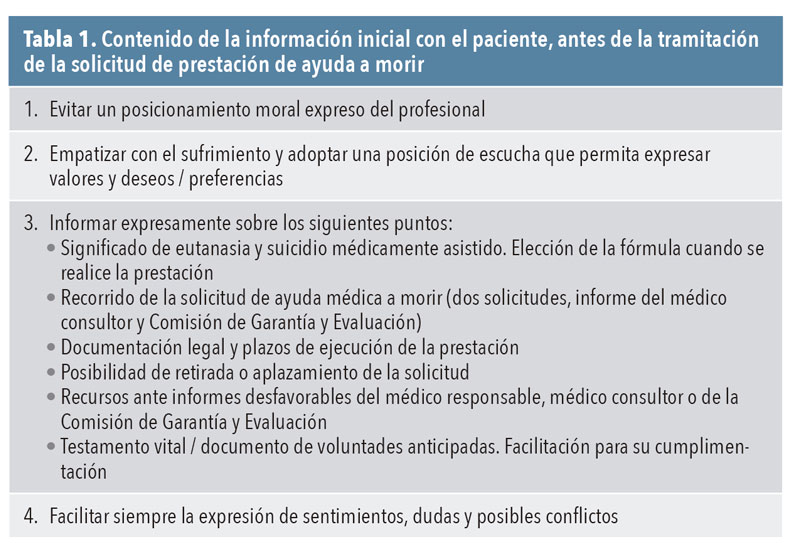
Itinerario para la gestión y prestación de la solicitud de muerte médicamente asistida en paciente capaz o competente (figura 1)
El médico de familia (responsable) ha de comprobar el cumplimiento de los requisitos iniciales:
- Mayor de 18 años.
- Nacionalidad española o período de residencia legal en España superior a 12 meses.
- Situación de capacidad, sin deterioro cognitivo o afectivo, y autonomía en los términos comentados como «criterios de decisión subjetiva».
- Disponer de información sobre su proceso clínico, las diferentes alternativas de tratamiento, el tipo de atención en cuidados paliativos y las prestaciones de atención a la dependencia.
- Sufrir una enfermedad incurable o padecimiento grave, crónico e incapacitante en los términos comentados como «contexto eutanásico».
- Registro en la historia clínica del proceso de información.
Una vez cumplidos los requisitos iniciales, el médico de familia (responsable) puede recepcionar la solicitud de prestación para ayuda a morir e iniciar el itinerario.
Primera solicitud
Se trata de un documento legal escrito, fechado y firmado por el paciente. Ha de ser recepcionado por un profesional sanitario de Medicina o Enfermería Familiar que lo rubricará. El documento de primera solicitud quedará incorporado a la historia clínica. La ley prevé alternativas al escrito firmado por el propio paciente que probablemente habrá que concretar tras desarrollarse su aplicación.
Antes del 2.º día: Se iniciará un proceso deliberativo paciente / médico o médica de familia sobre diagnóstico, posibilidades terapéuticas y asistencia paliativa. Será recomendable la presencia de una persona cuidadora y de familia (siempre que lo acepte el paciente). El marco ideal será elegido por el paciente, siendo deseable su propio domicilio.
El proceso deliberativo ideal presenta una coincidencia de método y contenidos con una intervención de planificación compartida de la atención (planificación anticipada de decisiones)13. Una propuesta de los contenidos del mismo se detalla en la tabla 3. Esta intervención deliberativa debe quedar registrada en la historia clínica.

En esta etapa inicial es recomendable que los profesionales médicos y los de enfermería familiar consulten con otros profesionales/equipos sanitarios (cuidados paliativos, Psiquiatra, trabajador social, Comité de Ética Asistencial) que hayan intervenido en la atención al paciente o sobre los que se desea una opinión fundamentada.
Antes del 5.º día: Se traslada información escrita al paciente sobre lo abordado en el proceso deliberativo.
En cualquier momento el paciente puede desistir o aplazar la solicitud.
La médica o médico de familia (responsable) puede denegar la solicitud de la prestación (antes del 10.º día de su recepción) al considerar que se incumplen los requisitos del proceso. Esta denegación debe realizarse por escrito, de forma motivada e informando de ello al paciente. En ningún caso, la denegación se justificará por imposición ética o moral. El paciente, ante esta denegación, puede plantear recurso a la Comisión de Garantía y Evaluación.
Segunda solicitud
(A partir del 15.º día de la primera solicitud):
Se trata también de un documento legal escrito, fechado y firmado por el paciente, así como recepcionado con rúbrica por un profesional sanitario (médica o enfermero de familia). El documento de segunda solicitud también quedará incorporado a la historia clínica.
Antes del 2.º día tras la segunda solicitud: Se ha de iniciar un nuevo proceso deliberativo entre paciente, enfermera y médico de familia (responsable) con los mismos contenidos (tabla 3) y facilitando la expresión de dudas o necesidades clínicas, psicológicas o de soporte social.
Antes del 6.º día tras la segunda solicitud: Se ha de solicitar al paciente la ratificación de la prestación de ayuda a morir. Si se ratifica la petición,la médica o el médico de familia debe tomar tres iniciativas:
- Comunicar la ratificación de la petición a la enfermera de familia del paciente, al equipo asistencial del que depende el profesional y a la familia o allegados del paciente.
- Entregar al paciente, para su firma, el documento de Consentimiento Informado de la solicitud de ayuda a morir.
- Iniciar el proceso de consulta a un médico consultor. Al médico consultor se le hará llegar toda la documentación entregada al paciente y todos los datos de filiación para que tenga acceso a la historia clínica del paciente. Asimismo, el médico consultor puede tener una entrevista con el paciente y su familia.
En cualquier momento, el paciente puede desistir o aplazar la solicitud.
Informe del médico consultor
Informe que debe estar finalizado antes del 10.º día de la segunda solicitud
El médico consultor debe ser obligadamente un facultativo con formación en el ámbito de las patologías que presenta el paciente (por ejemplo, oncólogos para pacientes con tumor avanzado, neurólogos para procesos neurodegenerativos, internistas para insuficiencia cardíaca avanzada o médicos de familia para crónicos complejos con fragilidad clínica) y ajeno al equipo asistencial del médico responsable.
Con la información facilitada por el médico de familia (responsable), el estudio de la historia clínica, las consultas al equipo asistencial, el examen/entrevista con el paciente y la verificación de los requisitos para recibir la prestación, el médico consultor emite un informe.
Este informe supone un dictamen (favorable o desfavorable) sobre el cumplimiento de los requisitos establecidos por la LORE 3/2021. Los contenidos de este informe deben incluir fundamentalmente la verificación del contexto eutanásico y una valoración integral de la situación clínica del paciente, al margen de valoraciones éticas o morales.
El informe del médico consultor debe ser entregado al médico responsable (antes de 10 días de la segunda solicitud) y ser incorporado a la historia clínica.
Las conclusiones del informe del médico consultor han de trasladarse al paciente (en las primeras 24 horas tras su entrega).
Si el informe es desfavorable, se considera denegada la solicitud y el paciente puede plantear recurso a la Comisión de Garantía y Evaluación.
Si el informe es favorable, el médico de familia (responsable) lo remite, junto a la documentación de solicitudes de la prestación, a la Comisión de Garantía y Evaluación antes de los 3 días tras la recepción del mismo.
En cualquier momento, el paciente puede desistir o aplazar la solicitud.
Informe de la Comisión de Garantía y Evaluación
Informe que debe estar finalizado antes de los 9 días tras la recepción de documentación:
Una vez recibida la documentación del médico de familia (responsable) y antes de 2 días, la Comisión designa a un grupo de verificación (1 médico 1 jurista) para la comprobación de los requisitos, plazos y condiciones exigidos para la prestación de la ayuda a morir.
El grupo de verificación deberá examinar la totalidad de la documentación de la solicitud y la historia clínica, y podrá entrevistarse con el paciente, el médico responsable y el equipo asistencial.
El grupo de verificación (antes de 7 días) emite un informe con un dictamen definitivo (favorable o desfavorable).
Si el informe es desfavorable, se considera denegada la solicitud y el paciente puede plantear recurso ante la jurisdicción contencioso administrativa.
Si el informe es favorable, el presidente de la Comisión de Garantía y Evaluación traslada la información al médico de familia (responsable) antes de 2 días.
Realización de la prestación de ayuda a morir
El médico de familia (responsable), una vez recibida la resolución favorable de la Comisión de Garantía y Evaluación, comunica de inmediato al paciente, familia, enfermera y equipo asistencial dicha notificación. Se mantendrá la atención al paciente y a la familia por parte de la enfermera y el médico de familia. Se verificará que se encuentra en situación de capacidad y se permitirá siempre un aplazamiento o desistimiento.
A partir de este momento, el médico de familia (responsable) acordará con el paciente:
- La ratificación de la prestación suscrita con anterioridad a través del consentimiento informado. En cualquier momento, el paciente puede desistir o aplazar la solicitud.
- El tipo de prestación de ayuda médica a morir. Como eutanasia o como suicidio médicamente asistido.
- El lugar donde se ha de realizar dicha prestación (domicilio, hospital).
- El día y hora de la prestación.
- El acompañamiento de familiares y allegados que el paciente desea para el momento de la prestación.
Una vez llegado al acuerdo en todos estos puntos, se aplicarán los protocolos clínicos correspondientes en cuanto a tipo de preparado y forma de aplicación.
El médico de familia (responsable) y la enfermera de familia, con el apoyo del equipo asistencial que se precise, asistirán al paciente hasta el momento de su muerte con la preparación de los fármacos, administración, observación de la evolución y verificación del fallecimiento. Lo harán presencialmente cuando así lo demande el paciente y siempre con una disponibilidad completa durante el proceso. Todo ello según los protocolos y guías de práctica clínica recomendados.
La médica o médico de familia (responsable) y la enfermera o enfermero de familia acreditarán el fallecimiento y darán apoyo emocional a familiares y allegados en el lugar donde se desarrolle la prestación de ayuda a morir.
Actuaciones posteriores al fallecimiento del paciente
Tras el fallecimiento, el médico de familia (responsable) procederá a comunicarlo a la Comisión de Garantía y Evaluación (antes de 5 días). Junto a esta información se deberán remitir dos documentos separados e identificados denominados «documento primero» y «documento segundo». El contenido de los mismos se detalla en la tabla 4.

Se establecerá un proceso de atención y acompañamiento al duelo con la familia del paciente fallecido, siendo aconsejable acordar entrevistas personalizadas con familiares, representantes o cuidadoras.
Asimismo, es recomendable un proceso de soporte emocional para el propio equipo asistencial que ha participado en el proceso de ayuda a morir. Verbalizar la experiencia y expresar los sentimientos por parte de los profesionales permitirá afrontar mejor los costes emocionales de esta prestación.
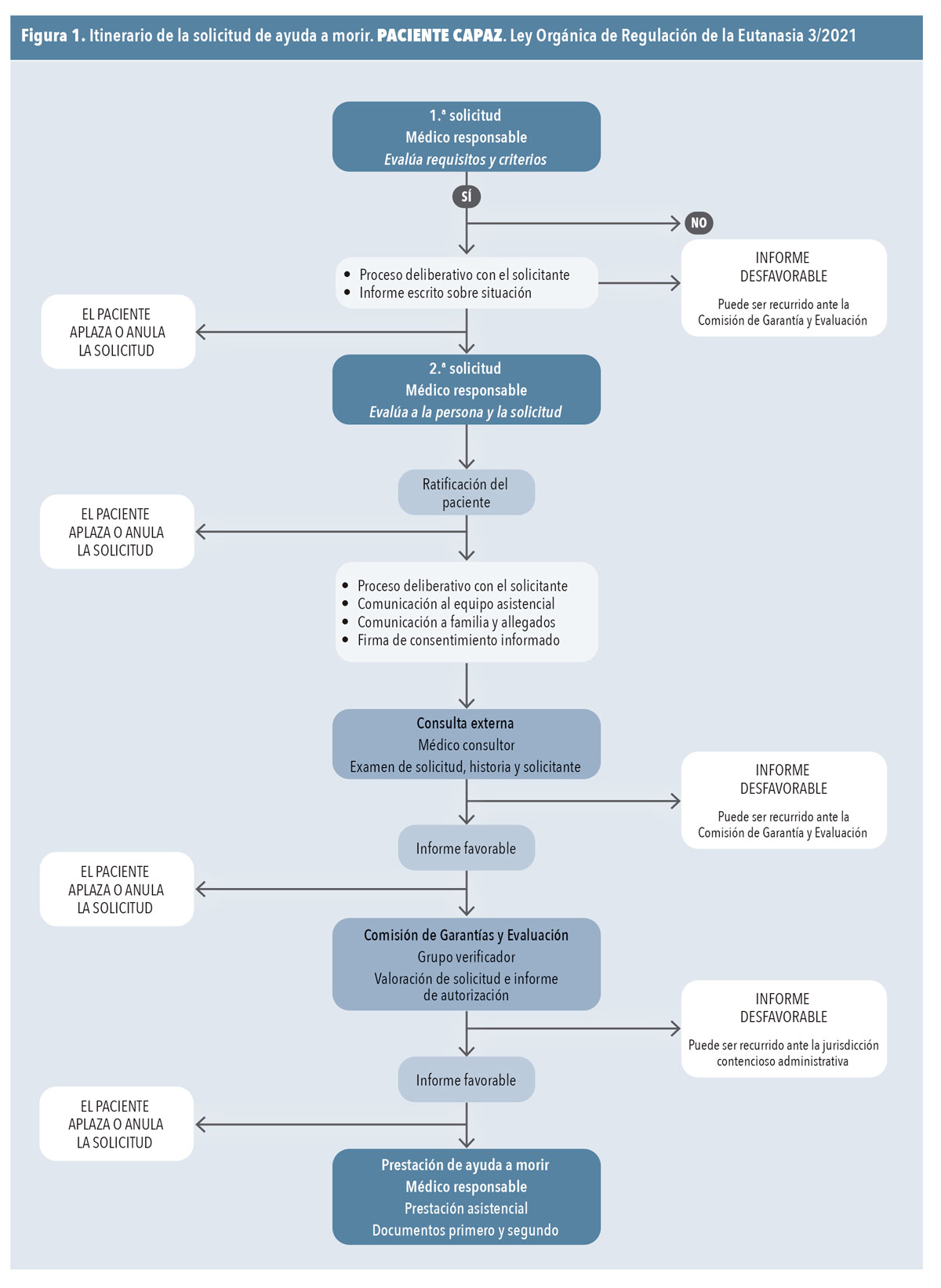
Itinerario para la gestión y prestación de la solicitud de muerte médicamente asistida en paciente incapaz o incompetente (figura 2)
El itinerario en un paciente incapaz, para prestación de solicitud de muerte médicamente asistida, es específico en requisitos personales y documentales. La condición esencial es la existencia registrada de un documento de voluntades anticipadas (instrucciones previas, testamento vital)a o documento equivalente.
Los requisitos para un paciente incapaz son:
- Mayor de 18 años.
- Nacionalidad española o período de residencia legal superior a 12 meses.
- Sufrir una enfermedad incurable o padecimiento grave, crónico e incapacitante en los términos comentados como «contexto eutanásico».
- Verificación de la situación de incapacidad de hecho del paciente. Como marco de referencia pude utilizarse el protocolo del Ministerio de Sanidad.14
- Registro legal de voluntades anticipadas o documento equivalente. El contenido de estas voluntades anticipadas debe incluir una referencia explícita a la petición de muerte médicamente asistida, a su cumplimentación en condiciones de capacidad plena por parte del paciente y a que se ha recibido toda la información sobre su proceso clínico, las diferentes alternativas de tratamiento y el pronóstico vital. En el caso de que las voluntades anticipadas nominen a un representante legal, este deberá ser el interlocutor con la médica o el médico de familia (responsable) durante todo el proceso. Si no hay referencia a representante legal, se debe buscar un familiar o allegado que ejerza la función de agente del paciente.
Solicitud
La solicitud de la prestación de ayuda a morir puede ser presentada al médico de familia (responsable) por cualquier persona, mayor de edad y capaz, vinculada con el paciente y adjuntando el documento de voluntades anticipadas. En el caso de que no exista ninguna persona que pueda presentar esta solicitud, el médico de familia (responsable) podrá acceder a dicho documento registrado y estará legitimado para poner en marcha personalmente el proceso.
El médico de familia (responsable) debe consultar con la enfermera de familia y el resto del equipo asistencial el procedimiento a seguir. Asimismo, se debe establecer un contacto continuado con el representante legal del paciente, si lo hubiere.
La recepción de la solicitud y la comunicación con el equipo asistencial y representante han de ser debidamente registradas en la historia clínica.
Informe del médico consultor
Informe que debe estar finalizado antes del 10.º día de la petición.
Con la información facilitada por el médico de familia (responsable), el estudio de la historia clínica, las consultas al equipo asistencial, la lectura del documento de voluntades anticipadas y la verificación de los requisitos para recibir la prestación, el médico consultor emite un informe.
El médico consultor puede examinar personalmente al paciente y entrevistarse con su representante legal.
Este informe supone un dictamen (favorable o desfavorable) sobre el cumplimiento de los requisitos establecidos por la LORE. Los contenidos de este informe deben incluir fundamentalmente la verificación del contexto eutanásico, la adecuación al escenario planteado en el documento de voluntades anticipadas y una valoración integral de la situación clínica del paciente.
El informe del médico consultor debe ser entregado al médico de familia (responsable) (antes de 10 días de la petición) y ser incorporado a la historia clínica.
Las conclusiones del informe del médico consultor han de trasladarse al representante legal del paciente (en las primeras 24 horas tras su entrega).
Si el informe es desfavorable, se considera denegada la solicitud y el representante o la familia del paciente puede plantear recurso a la Comisión de Garantía y Evaluación.
Si el informe es favorable, el médico de familia (responsable) lo remite, junto a la documentación de solicitudes de la prestación, a la Comisión de Garantía y Evaluación antes de los 3 días tras la recepción del mismo.
Informe de la Comisión de Garantía y Evaluación
Informe que debe estar finalizado antes de los 9 días de la recepción de documentación:
Una vez recibida la documentación (antes de 2 días), la Comisión designa a un grupo de verificación (1 médico 1 jurista) para la comprobación de los requisitos, plazos y condiciones exigidos para la prestación de la ayuda a morir.
El grupo de verificación deberá examinar la totalidad de la documentación de la solicitud, el documento de voluntades anticipadas y la historia clínica, y podrá entrevistarse con el representante del paciente, el médico responsable y el equipo asistencial.
El grupo de verificación (antes de 7 días) emite un informe con un dictamen definitivo (favorable o desfavorable).
Si el informe es desfavorable, se considera denegada la solicitud y el representante del paciente o la familia puede plantear recurso ante la jurisdicción contencioso administrativa.
Si el informe es favorable, el presidente de la Comisión de Garantía y Evaluación traslada la información al médico de familia (responsable) (antes de 2 días).
Realización de la prestación de ayuda a morir
El médico de familia (responsable), una vez recibida la resolución favorable de la Comisión de Garantía y Evaluación, comunica de inmediato al representante del paciente, familia, enfermera y equipo asistencial dicha notificación. Esta notificación ya es irrevocable.
A partir de este momento el médico de familia (responsable) acordará con el representante del paciente y su familia:
- El tipo de prestación de ayuda médica a morir, eutanasia o suicidio médicamente asistido según lo establecido en las voluntades anticipadas. Si no hubiera constancia, decidirán el representante legal y la familia del paciente.
- El lugar donde se ha de realizar dicha prestación (domicilio, hospital), si no hubiera constancia expresa en el documento de las voluntades anticipadas.
- El día y hora de la prestación.
- Las circunstancias de acompañamiento u otros deseos que se hubieran especificado en las voluntades anticipadas.
Una vez llegado al acuerdo en todos estos puntos, se aplicarán los protocolos clínicos correspondientes en cuanto a tipo de preparado y forma de aplicación.
El médico de familia (responsable) y la enfermera de familia, con el apoyo del equipo asistencial que se precise, asistirán al paciente hasta el momento de su muerte con la preparación de los fármacos, administración, observación de la evolución y verificación del fallecimiento. Lo harán presencialmente cuando así lo demande la familia o allegados del paciente y siempre con una disponibilidad completa durante el proceso. Todo ello según los protocolos y guías de práctica clínica recomendados.
El médico de familia (responsable) y la enfermera de familia acreditarán el fallecimiento y darán apoyo emocional a familiares y allegados en el lugar donde se desarrolle la prestación de ayuda a morir.
Actuaciones posteriores al fallecimiento del paciente
Se actuará de forma similar al escenario de un paciente capaz.
Lectura recomendada
Ley Orgánica de Regulación de la Eutanasia. https://www.mscbs.gob.es/eutanasia/home.htm
Página del Ministerio de Sanidad con información actualizada para ciudadanos y profesionales. Se actualizará con la documentación complementaria del Consejo Interterritorial que sea aprobada. Dispone de un enlace directo a webs de las Comunidades Autónomas, en los que se incluyen los procedimientos, documentos y circuitos de la prestación de ayuda médica a morir.
Bibliografía
- Ley 41/2002, de 14 de noviembre, Básica Reguladora de la Autonomía del Paciente y de Derechos y Obligaciones en Materia de Información y Documentación Clínica. BOE. [Internet.] n.º 274 2002. 15/11/2002. https://www.boe.es/buscar/act.php?id=BOE-A-2002-22188
- Ley 2/2010, de 8 de abril, de Derechos y Garantías de la Dignidad de la Persona en el Proceso de la Muerte. BOJA. [Internet.] n.º 88 2010. 7/5/2010. Andalucía. Disponible en: https://www.boe.es/buscar/pdf/2010/BOE-A-2010-8326-consolidado.pdf
- Ley Foral 8/2011, de 24 de marzo, de Derechos y Garantías de la Dignidad de la Persona en el Proceso de la Muerte. BON. [Internet.] n.º 65 2011. Navarra. Disponible en: http://www.lexnavarra.navarra.es/detalle.asp?r=12315
- Ley 10/2011, de 24 de marzo, de Derechos y Garantías de la Dignidad de la Persona en el Proceso de Morir y de la Muerte. BOE. [Internet.] n.º 115 2011. Aragón. Disponible en: https://www.boe.es/buscar/doc.php?id=BOE-A-2011-8403
- Ley Orgánica 3/2021, de 24 de marzo, de regulación de la eutanasia. BOE. [Internet.] n.º 72 2021. 25/3/2021. Disponible en: https://www.boe.es/diario_boe/txt.php?id=BOE-A-2021-4628
- Altisent R, Nabal M, Muñoz P, Ferrer S, Delgado-Marroquín MT, Alonso A. Eutanasia ¿es esta la ley que necesitamos? Aten Primaria. [Internet.] 2021;53 (5). DOI: 10.1016/j.aprim.2021.102057. Disponible en: https://www.elsevier.es/es-revista-atencion-primaria-27-articulo-eutanasia-es-esta-ley-que-S0212656721000913
- Novoa-Jurado A, Melguizo-Jiménez M. La medicina de familia ante la ley sobre la ayuda médica a morir: responsabilidad y garantías. Aten Primaria. [Internet.] 2021;53(5). DOI: 10.1016/j.aprim.2021.102058. Disponible en: https://www.elsevier.es/es-revista-atencion-primaria-27-articulo-la-medicina-familia-ante-ley-S0212656721000925
- Simón Lorda P. Medicina de Familia al final de la vida. Mapa y territorio de la atención al morir. AMF. [Internet.]2017;13(6):312-9. Disponible en: https://amf-semfyc.com/web/article_ver.php?id=2068
- León Vázquez F, Ogando Díaz B, Álvarez Montero S. Eutanasia. Situación legislativa en el mundo. AMF. [Internet.] 2019;15(3):133-0. Disponible en: https://amf-semfyc.com/web/article_ver.php?id=2398
- Melguizo Jiménez M, Simón Lorda P, Arriba Marcos B. Eutanasia y Suicidio Asistido. AMF. [Internet.] 2015;11(7):384-39.Disponible en: https://amf-semfyc.com/web/article_ver.php?id=1451
- Rubio Montañés M. Reflexiones en torno a la ley de eutanasia. AMF. [Internet.] 2021;17(4):181-182. Disponible en: https://amf-semfyc.com/web/article_ver.php?id=2921
- Constitución Española. BOE. [Internet.] n.º 312 1978. 9/12/1978. Disponible en: https://www.boe.es/buscar/act.php?id=BOE-A-1978-31229
- Ley Orgánica de Regulación de la Eutanasia. Propuesta de aplicación en la Comunidad de Madrid. [Internet.] Comisión de Deontología del Colegio Oficial de Enfermería de Madrid. 2021. Disponible en:https://www.codem.es/acciones-colegio/ley-organica-3-2021-regulacion-eutanasia-propuesta-aplicacion-en-comunidad-madrid
- Protocolo de actuación para la valoración de incapacidad de la situación de incapacidad de hecho. Consejo Interterritorial del Sistema Nacional de Salud. Ministerio de Sanidad. Gobierno de España. 2021. Disponible en: https://www.mscbs.gob.es/eutanasia/docs/Protocolo_de_valoracion_de_la_situacion_de_la_incapacidad_de_hecho.pdf
aUilizaremos el término voluntades anticipadas como equivalente a instrucciones previas, testamento vital o voluntades vitales anticipadas. Todos hacen referencia a un documento legal realizado por una persona capaz que, consciente y libremente, expresa las opciones e instrucciones que deben respetarse en la asistencia sanitaria que reciba en el caso de que concurran circunstancias clínicas en las cuales no pueda expresar personalmente su voluntad.




Mª Eugenia 13-08-21
Muchas gracias, muy bien desarrollado y explicado.
Miguel 03-08-21
Totalmente de acuerdo Esperanza. Desde el inicio del proceso, el/la médico/a responsable debe ir buscando a la persona que debe ejercer la responsabilidad de médico/a consultor/a; eso si, fuera de su equipo asistencial. Y también desde su inicio el/la médico/a responsable debe contar con el asesoramiento y apoyo del conjunto del equipo asistencial al que pertenece. En el caso de medicina de familia y Equipos de Atención Primaria, cuanto antes se debata con la enfermera y el resto de componentes mas seguridad y rigor ético obtendrá la prestación.
Esperanza 01-08-21
Gracias por la claridad en la exposición y por la concreción a la hora de detallar la secuencia de pasos que deben realizarse. Me queda la duda de si podría realizarse la consulta con el/la médico/a consultor/a desde el momento en que se realiza la primera solicitud (¿o debe esperarse a la segunda solicitud?). Creo que el proceso es muy complejo y solitario y sería de agradecer el apoyo/asesoramiento desde el principio por la persona que se designe como consultora (así como el asesoramiento y apoyo por parte del resto de profesionales del equipo de AP por lo que opino que sería deseable poder compartir cada uno de estos casos en sesiones de equipo)