Puntos clave
- Las consultas telefónicas (CT) han aumentado universalmente en Atención Primaria (AP) y son ahora mismo una forma de consulta mayoritaria para el médico de familia.
- Las CT han demostrado ser eficaces en el manejo agudo de algunos problemas de salud y en el seguimiento a largo plazo de pacientes crónicos.
- La entrevista por teléfono (ET) necesita una capacitación específica para el profesional y un apoyo organizacional para su desarrollo efectivo.
- La videollamada a un paciente añade muchos elementos comunicativos y signos clínicos que pueden aumentar la efectividad de la consulta a distancia, aunque la disponibilidad y seguridad están aún en desarrollo en la mayoría de centros de AP.
- Las consultas telemáticas no han demostrado reducir la carga total de trabajo, aunque sí pueden servir para redistribuir mejor esta carga entre los profesionales del equipo.
- Se requiere más investigación para determinar el impacto de las consultas no presenciales sobre los resultados en salud y la seguridad de los pacientes, la accesibilidad, el coste económico y la satisfacción del paciente.
- La relación histórica previa entre el médico y el paciente (longitudinalidad) influye en la calidad de la CT, en la eficacia del profesional y en la satisfacción del paciente.
- El entorno, la ergonomía, la infraestructura necesaria, la formación específica y la gestión de la agenda son también factores clave para el desarrollo efectivo de las ET.
- La gestión de la demanda telefónica compete a todos los miembros del equipo de Atención Primaria (EAP). Se necesitan algoritmos de decisión y capacitación específica para canalizar adecuadamente estas consultas hacia el tipo de visita y el profesional que mejor puedan resolver las demandas planteadas.
- Es necesario recabar información médica y psicosocial sobre la persona que consulta antes de llamarla: esto dotará a la entrevista de un contexto adecuado para facilitar la comunicación y la seguridad del paciente.
- En caso de hablar con una tercera persona, tener en cuenta todas las precauciones en cuanto a confidencialidad, discreción y prudencia.
- En la anamnesis debe empezarse con preguntas abiertas. Continuar con detalles más específicos hasta completar toda la información necesaria para poder emitir un diagnóstico y plan de acción con una certeza razonable.
- Al final de la entrevista es imprescindible establecer una red de seguridad por si la evolución del paciente no es favorable.
La consulta telefónica ha llegado para quedarse
En España un número cada vez mayor de personas puede acceder a su profesional del centro de salud por teléfono. Estas llamadas profesional-paciente se realizan mayoritariamente de una forma programada, con procesos de citación y huecos específicos en las agendas que favorecen la calidad de estas interacciones. La consulta telefónica (CT) en Atención Primaria (AP) mejora la accesibilidad y reduce las interrupciones de la consulta por llamadas no programadas. Se ha demostrado que esta vía de comunicación es capaz de resolver problemas de diversa clase y en distintos grupos de edad1.
Las principales ventajas e inconvenientes de la CT se resumen en las tablas 1 y 2.

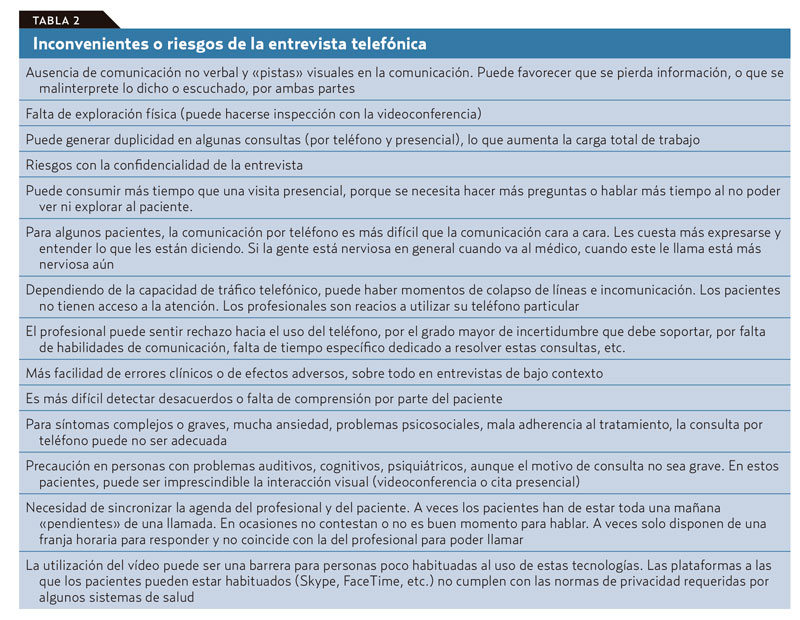
Históricamente, las CT han sido más breves y han incluido menos motivos de consulta que las presenciales2. Con mayor frecuencia han sido consultas de baja complejidad: administrativas (problemas con recetas, con citas, con impresos varios), ajuste o renovación de medicación, información de algún resultado, apoyo a cuidadores, consejos sanitarios, etc. La pandemia por SARS-Cov-2 ha acelerado vertiginosamente la implementación de las CT que históricamente eran de un 5-15% en las agendas diarias de un médico de familia, pasando en pocas semanas a invertirse ese porcentaje y reducirse las consultas presenciales al mínimo imprescindible. Actualmente, los profesionales de AP están haciendo CT de todo tipo, muchas de ellas muy complejas3 por el tipo de paciente, el motivo o motivos de consulta, o por ambas cosas. En este sentido, para profesionales y también para los pacientes, es un nuevo reto abordar este tipo de CT complejas.
Las consultas telefónicas respecto a las consultas presenciales
Las CT de AP han demostrado su rentabilidad clínica y económica4. También se ha estudiado su impacto sobre la utilización de servicios: aunque no parecen reducir la carga total de trabajo, sí podrían favorecer la redistribución de esta carga entre los miembros del equipo5. La promoción del acceso a una CT inicial (triaje) puede resultar en un aumento de la carga de trabajo a largo plazo debido a la demanda inducida por la oferta6. Las diferentes herramientas telemáticas no son la solución a la sobrecarga de trabajo cuando los recursos escasean: se ha utilizado en épocas de falta de personal con ese objetivo, consiguiendo tan solo posponer la carga de trabajo. Pero sí pueden ser una herramienta adecuada de gestión de la demanda en equipos suficientemente dimensionados y bien gestionados.
Existe aún poca evidencia sobre la eficacia de las CT como una alternativa a las consultas presenciales en general, aunque sí tenemos pruebas de su idoneidad en el manejo de infecciones del tracto urinario en mujeres; seguimiento de depresión; control de la diabetes, y asesoramiento para dejar de fumar, entre otros7. Podrían tener más rendimiento para el seguimiento a largo plazo que para el manejo inicial de los problemas de salud. Por este motivo, la CT no debe plantearse como una alternativa a la consulta cara a cara, sino como una herramienta de evaluación inicial, que a veces puede ser resolutiva en sí misma, y otras sirve para encuadrar la demanda y decidir actuaciones posteriores, incluyendo una cita presencial (filtro).
Perola CT también debería ser filtrada previamente, de forma que solo se cite en la agenda de cada profesional lo que le compete y pueda resolver. Una propuesta muy interesante8 sería que las personas piden cita con su centro de salud, y es un administrativo sanitario quien las llama. Tras averiguar en líneas generales qué es lo que necesita, puede:
- Resolver dudas y trámites administrativos.
- Citar al paciente con el profesional más indicado del propio centro de salud (de forma telefónica o presencial, según lo tenga protocolizado cada centro o consultando con cada profesional) y priorizando lo más urgente.
- Derivar al paciente hacia profesionales o dispositivos de otros centros sanitarios o sociales, orientándolo sobre cómo hacerlo.
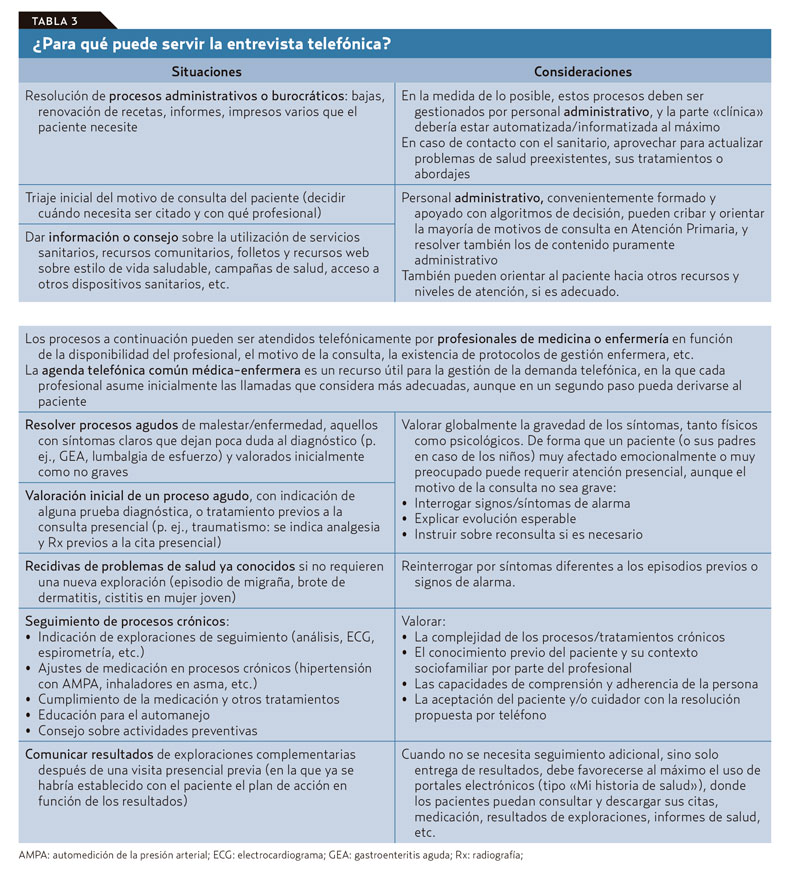
En general se acepta que las CT son efectivas en diversas situaciones que se resumen en la tabla 3.
Habilidades y formación para la entrevista telefónica
Está establecido que se requieren habilidades específicas de comunicación para el desarrollo efectivo de la entrevista telefónica (ET), y que son necesarios la formación y el apoyo para los profesionales que desempeñan esta función. No está claro cuál es el modelo de formación adecuado para lograr esta capacitación: una revisión Cochrane no halló ningún efecto de diferentes intervenciones formativas sobre las habilidades de CT de los médicos y su efecto sobre los resultados de los pacientes9. En nuestro entorno, la formación reglada y de calidad en aspectos comunicativos es infrecuente entre los profesionales sanitarios, y no existe entrenamiento específico en ET durante las etapas formativas profesionales. Actualmente, el desarrollo de la CT depende sobre todo del criterio y del estilo comunicacional propio de cada individuo, con la variabilidad y las consecuencias inherentes.
Se recomienda conocer y practicar técnicas específicas de CT y ser conscientes de los errores más comunes de esta forma de consulta, a fin de mejorar la efectividad de la interacción y la satisfacción del paciente y del profesional. Es necesario ampliar los planes de estudio y de formación en habilidades de formación para abarcar los nuevos dominios de la teleasistencia, desde el pregrado hasta la formación continuada de profesionales10. Los estudiantes y profesionales en formación deberían practicar la CT supervisados por un profesional formador y obtener feedback de sus entrevistas para mejorar la seguridad del paciente e identificar las necesidades de aprendizaje del alumno, si las hubiera.
Se requiere más investigación para determinar el impacto de las consultas no presenciales sobre los resultados en salud y la seguridad de los pacientes, la accesibilidad, el coste económico y la satisfacción del paciente11.
La longitudinalidad es la clave de la calidad y la eficacia de una consulta telefónica
La CT entre un profesional y un paciente que no se conocen previamente o no tienen una relación mutua adolece de una serie de carencias que la hacen más difícil y menos efectiva, tanto para el profesional como para el paciente12. Cuando estas dos personas tienen una relación previa, se conocen mutuamente desde hace tiempo, se «reconocen» en su forma de comunicar, en sus valores, en sus capacidades, en sus limitaciones, etc., la entrevista se asienta en un contexto que la hace mucho más fácil y productiva. Es lo que permite que se pueda cuidar y seguir por teléfono a pacientes complejos, con patologías agudas, a veces con varias condiciones preexistentes, etc.
Es decir, que el profesional en su cupo, cuando la situación lo exige, es capaz de atender correctamente a sus pacientes por teléfono, tolerando un alto grado de incertidumbre y complejidad, porque conoce a la persona, su contexto y sus prioridades. Reconoce incluso por la voz o la forma de hablar el grado de afectación del paciente. Pero no es solo que el médico conoce a sus pacientes, sino que ellos le conocen y confían en él o ella. Por eso la mayoría de los pacientes están aceptando, incluso agradeciendo, este cambio en la forma de atenderlos, de cuidarlos, aún con sus limitaciones evidentes.
Consejos previos para una entrevista telefónica
Si tiene una lista de llamadas con alguna información sobre el motivo de consulta, seleccione las que puedan ser urgentes o requerir atención presencial para realizarlas en primer lugar.
La ergonomía es importante: utilice, a ser posible, auriculares de diadema o de otro tipo que le permitan tener las manos libres sin que sea necesario sostener el teléfono entre el hombro y la cabeza.
Entorno:siempre que sea posible, asegúrese de tener un espacio privado y tranquilo. Evite las interrupciones tanto como le sea posible.
En la ET, dada la ausencia de comunicación visual, es más fácil que se produzcan malentendidos por ambas partes y errores clínicos por parte del profesional. Por eso es muy importante seguir una estructura adecuada y no saltarse ningún paso, a modo de check-list.
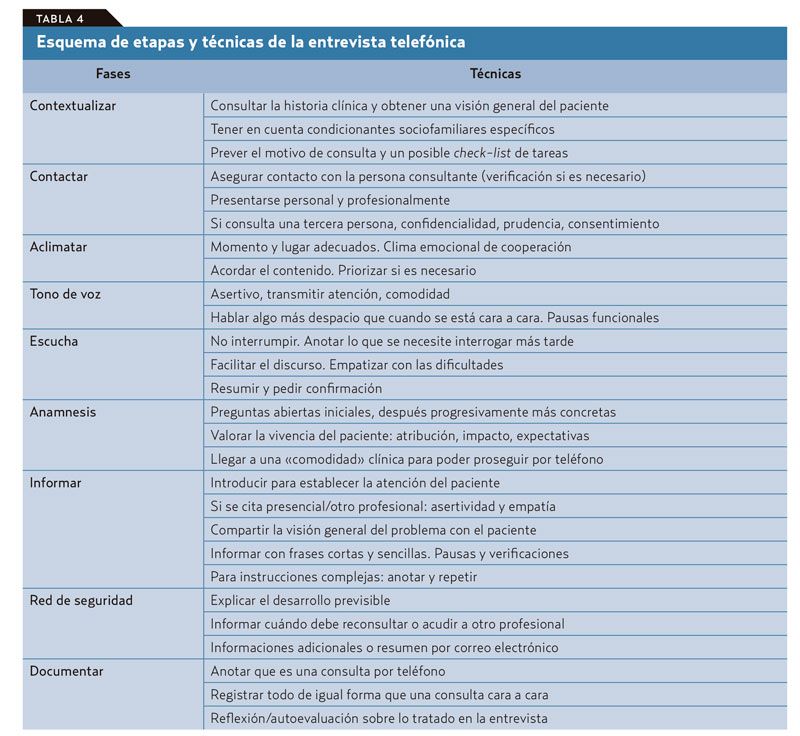
El estilo de comunicación telefónica puede variar de un individuo a otro porque todos tenemos un repertorio diferente de habilidades que utilizamos durante una interacción interpersonal; sin embargo, seguir el enfoque de consulta estructurada por pasos puede proporcionar mejores resultados. En la tabla 4 aparece un resumen de los pasos y las técnicas empleadas en la ET.
Pasos para una consulta telefónica de calidad
1. Gestión de la agenda de llamadas
Es necesario tener el paciente citado, con un hueco temporal suficiente, y con el motivo de consulta anotado, aunque sea de forma muy escueta (fiebre/renovar medicación/resultados de las radiografías/derivado desde urgencias/dolor de oídos hace 3 días/ parte de baja)
Es imprescindible poder consultar la historia clínica del paciente antes y durante la CT. El profesional no debe admitir que le pasen una llamada «imprevista», excepto que sea un paciente conocido, por un motivo concreto. No aceptar llamadas de pacientes durante la consulta con otros pacientes.
Una CT puede ser igual de importante que una consulta presencial, pero es más difícil(tiene varias limitaciones, que se describen en la tabla 2) por lo que se le debe dedicar el espacio, el tiempo y la concentración necesarios. Es un error dejar todas las CT para el final de la jornada, cuando el profesional está más cansado y tiene menos tiempo y capacidad. Es preferible repartirlas a lo largo de la jornada, alternadas con consultas presenciales.
2. Recabar información sobre el paciente y su contexto
Abrir y repasar la historiaclínica del paciente antes de llamar, ver someramente las condiciones crónicas y las medicaciones habituales de esa persona, y leer completamente el curso clínico de la última o últimas visitas. Valorar situaciones especiales (final de vida, evento vital estresante, alta reciente del hospital, paciente complejo con plan de cuidados específico). Esta «inmersión» de tan solo 30-40 segundos proporciona información de mucha calidad y una imagen general de la situación del paciente. Es especialmente útil si no es del propio cupo, o si no ha consultado recientemente con el profesional que va a llamarle.
El contexto de la personaes vital en cualquier acto de comunicación. Basarse solo en la información explícita para tomar decisiones (porque se carece de contexto o porque no se ha explorado suficientemente) favorece el error por parte del profesional y merma la seguridad del paciente.
Si se conoce el motivode la consulta, o cuando la iniciativa de llamar es del profesional, puede anotar brevemente la información que necesitará obtener del paciente y también la información que necesitará proporcionar. Este listado de actuación es muy útil cuando se prevé complejidad.
3. Establecer contacto telefónico
Si nadie responde al teléfono, nunca se debe dejar un mensaje en el contestador: puede ser un error en el número, puede ser el móvil de otra persona, puede que el mensaje sea oído por terceros. El número desde el que llama quedará grabado y ya le devolverá la llamada.
Cuando responden:el profesional puede presentarse, decir su nombre y centro de trabajo. Esto puede no ser necesario, porque la mayoría de los pacientes reconoce a su médica a las primeras palabras, pero otros no, depende del contexto en que recibe la llamada y de factores cognitivos del paciente.
Si no conoce al paciente o cuidador, o tiene dudas de con quién está hablando, puede ser convenienteconfirmar que se trata de esa persona: «¿Puede decirme su nombre y apellidos, fecha de nacimiento o dirección, para confirmar que la historia clínica es la suya?».
En caso de hablar con un cuidador o con los padres, en el caso de personas menores de edad, tener muy presentes los datos de confidencialidad, discreción, prudencia13. De alguna forma ha de obtener la aceptación tácita o explícita del paciente de que va a comentar su salud con su familiar o cuidador (si se trata de un paciente con capacidad de otorgar este consentimiento).
Cuando el que solicita la consulta sea una tercera persona, siempre puede escuchar lo que tenga que decirle, incluso sin el consentimiento del paciente. Igual que en una consulta presencial, puede y debe validarse su interés, agradecer su preocupación, aunque se le dirá asertivamente que no se le puede dar ninguna información sin el consentimiento del paciente. A veces responde al teléfono el propio paciente y a continuación nos pasa con otra persona de su entorno: esto es tácitamente una autorización para que discutamos su problema de salud con esta tercera persona. También es posible una «llamada a tres»: «¿Tiene a alguien con usted a quien le gustaría incluir en esta conversación? Si es así, ¿puede poner su teléfono en altavoz?». Espere a que la otra persona se una y vuelva a presentarse a sí mismo si es necesario.
4. Aclimatar al paciente y acordar el contenido de la entrevista
Pregúntele si le oye bien y si es un buen momento para hablar. Si las condiciones no son idóneas (ruido, lugar inadecuado, acompañantes no deseados), sugiérale usted mismo que puede volver a llamarle más tarde y acuerde una hora adecuada para ambos.
Puede ser útil pedirle que tenga a mano papel y lápiz, sus gafas, sus registros de constantes si los ha habido. Así va preparando al paciente para dar y recibir información relevante. Considere cualquier ajuste razonable que pueda ser necesario para una buena comunicación: problemas de audición/discapacidad de aprendizaje/deterioro cognitivo/bajo dominio de alguna lengua común con el profesional por si se necesitan servicios de interpretación.
En la ET, igual que en la entrevista cara a cara, el clima emocional es más importante que los mensajes que se intercambian. En una alianza terapéutica con el paciente, en un clima de cooperación, se maneja mejor el desacuerdo, la negación de peticiones, el malentendido, incluso el error que pueda cometer el profesional.
Introducir el motivo de la conversación, solicitando de alguna forma el acuerdo del paciente:
«Le llamo porque usted ha solicitado una consulta/quiero saber cómo le va el tratamiento/hace ya más de un año que no le he visto/tengo el resultado de las pruebas que le pedí... y me gustaría revisar su medicación/la enfermera iría a visitarlo a su casa/tendría que hacerse un análisis para ver cómo está su diabetes.... ¿Le parece bien?».
Si la persona dice en cualquier momento durante la conversación que no desea discutir alguno de estos temas, respete su elección. Asegúrele que puede reconsiderarlo en cualquier momento.
En caso de que los motivos de consulta sean excesivos para el tiempo disponible y se deba priorizar alguno(s) de ellos, explicarlo bien y recabar la preferencia de la persona, si es necesario:
- «De todo esto que me cuenta, hoy creo más importante hablar de su ahogo, y los otros temas los comentamos en una próxima visita».
- «Con el tiempo que tenemos hoy para hablar, ¿cuál de estos problemas le preocupa más/quiere que tratemos primero?»
5. Hablando con la persona que consulta
Tono de voz asertivo, dando confianza y seguridad. El tono de voz es todo lo que tiene un profesional en una CT. Transmitirle al paciente que está cómodo, y que su actitud es positiva hacia su llamada. Un profesional que suena incómodo, irritado, cansado, no deja al paciente tranquilo, aunque resuelva aparentemente su demanda.
Se debe hablar un poco más lento que en una consulta presencial, favoreciendo las pausas para permitir que el paciente asimile, interrumpa o pregunte (pausas funcionales).
Una pausa o silencio excesivamente largo puede ser interpretado como indecisión, desatención, etc. (pausa disfuncional). Si se necesita un momento para leer o buscar información, anotar, reflexionar, etc., conviene avisar a la persona explicando el motivo.
Evitar bromas o momentos de humor, aunque se tenga confianza. Por teléfono pueden convertirse en malentendidos.
6. Escuchar más y mejor
No interrumpir: los primeros 30 segundos son oro molido. Anotar si es necesario algo importante que dice el paciente y luego debe ser investigado, pero no cortar el discurso espontáneo, sino alentarlo con facilitadores: «ajá..., sí..., siga, siga..., cuénteme».
Facilitar y empatizar: si el paciente no está acostumbrado a consultar por teléfono, probablemente le costará encontrar las palabras, explicarse bien, estará incómodo, dará rodeos. Mantener la escucha y favorecer el discurso espontáneo, empatizando con la dificultad: «Me hago cargo de que está nervioso, no se preocupe... Siga, le estoy escuchando ... Bien, cuénteme más...».
Es útil tanto para el paciente como para el profesional resumir y pedir confirmación de lo hablado para contrastar con el paciente antes de continuar con la entrevista:
- «Entonces tienes tos seca desde hace 3 días pero en ningún momento has tenido fiebre ni ahogo, ¿es así?»
- «Si lo he entendido bien, me llamas porque estos días te notas peor del asma y además te gustaría dejar de fumar».
7. Anamnesis
En las etapas iniciales de la anamnesis, el objetivo es responder a dos cuestiones:
- ¿Soy yo la persona que ha de responder a la demanda del paciente o tengo que derivarlo a otro profesional?
- ¿Necesito verlo físicamente en la consulta o en el domicilio para poder decidir el plan de acción?
Para ello no dude en hacer tantas preguntas como necesite hasta descartar síntomas de alarma o signos que requieren inspección visual o exploración física.
Empezar como siempre con preguntas abiertas: «Explíqueme un poco más cómo es ese cansancio/cómo son las diarreas/ha notado algo más, aparte de la tos/¿Por qué ha pensado que quería dejar de fumar?».
Después pueden hacerse preguntas más concretas, que requieren una frase como respuesta: «¿Cómo ha evolucionado la tos? ¿Qué tal duerme?».
Hacia el final, si falta algún dato específico, se pueden formular preguntas cerradas, de las que se responden con un sí o un no: «¿Ha perdido peso? ¿Ha estado de viaje?»
Es un error hacer varias preguntas juntas: «¿Ha tenido tos, fiebre o ahogo?» (el paciente suele responder solo a la última) o hacer muchas preguntas seguidas muy rápidamente (las respuestas son progresivamente más pobres).
Además de preguntar por signos o síntomas, puede pedir a los pacientes o a sus cuidadores que se autoexploren: pueden medir su frecuencia cardíaca, peso, glucemia, presión arterial, u observar otros signos que les pidamos.
En situaciones complejas, cuando existen diferentes abordajes posibles de la demanda, es muy útil valorar la vivencia del problema por parte del paciente:
- Atribución: «Y esto que le pasa, ¿a qué cree que se debe?/¿Con qué lo relaciona?».
- Impacto: «¿Cómo le afecta en su vida diaria? ¿Está preocupado por este problema? ¿Cómo lo ven en su familia/trabajo/entorno?».
- Expectativas:«¿Qué cree que habría que hacer? ¿Cómo cree que yo puedo ayudarle con este problema?».
En estos momentos, debe estar en una situación clínicamente «cómoda» para establecer un diagnóstico y plan de actuación con un margen razonable de certidumbre.
Si no es así, y siente que necesita ver al paciente para una exploración física, a fin de obtener una anamnesis de mayor calidad, por intranquilidad del paciente o por cualquier otro motivo, debe proveer esa cita con usted u otro profesional.
8. Informar sobre el diagnóstico y el plan de acción: fragmentar y verificar
En este momento se necesita la máxima escucha y concentración del paciente, por eso es bueno introducirlo: «Ahora voy a explicarle lo que haremos y cómo lo vamos a hacer».
Comparta su visión con el paciente. Para el diagnóstico, evite jerga y tecnicismos; si son imprescindibles, explique el significado en palabras que cualquiera pueda entender: «Lo que tiene es una gastroenteritis, o sea un virus intestinal, y de momento es leve».
Si decide que no es necesaria una visita presencial, comparta con el paciente su planificación de futuro: «En estos momentos usted tiene X y lo podemos tratar en casa con Y. Si no se resuelve, haríamos Z». Esto generalmente tranquiliza al paciente y le predispone a aceptar nuestro criterio.
En caso de decidir que es necesaria una visita en el centro o en el domicilio, se debe comunicar de forma firme y asertiva, sobre todo a aquellos pacientes poco dispuestos (por diversos motivos) a acudir al centro sanitario. Reconocer como normal el miedo de acudir a la consulta/a urgencias. Tranquilizar al paciente asegurando que se aplican todas las medidas de seguridad e higiene necesarias tanto en los espacios físicos como con el personal del centro.
Introducir pausas, oportunidades para que el paciente pregunte o muestre duda o desacuerdo.
Preferentemente usar frases cortas, de estructura sencilla, evitando subordinadas.
Comprobar que el paciente escucha y entiende. Preguntar para corroborar que el paciente está de acuerdo con el plan propuesto.
Es necesario conocer la situación social del paciente, imprescindible para algunos tratamientos: «¿Tiene a alguien que le ponga la pomada en la espalda? ¿Podría estar 2 o 3 días en reposo y sin salir de casa?».
Puede ser conveniente decir al paciente que anote las instrucciones que le ha dado, y si son complejas, puede pedirle que se las repita.
Considere si es necesario un seguimiento y explique cuándo y cómo se hará. Cite directamente o deje instrucciones para que sea citado, y regístrelo en la historia clínica.
9. Establecer una red de seguridad
Es más necesaria incluso que en la consulta presencial, por el mayor grado de incertidumbre. Al final de la entrevista tome una serie de precauciones por si las cosas pudieran evolucionar desfavorablemente: debe explicar el desarrollo previsible:«Tiene que pasar esto y esto para que estemos tranquilos, y yo le llamaré tal día», pero también los signos de que algo puede ir mal: «Si pasa esto o esto otro, llámeme o acuda a urgencias».
Si la complejidad de la consulta lo hace necesario, puede ofrecerse al paciente el envío de un email con el resumen de lo más importante tratado en la ET (en caso de disponer de sistemas seguros de correo electrónico) y/o enviarle materiales adicionales o educativos (folletos, audiovisuales, etc.).
10. Documentar la entrevista
Registrar todo lo hablado en la historia del paciente, también la anamnesis, etc. de la misma forma que en una consulta presencial. Es imprescindible registrar que se trata de una CT, y por lo tanto es limitada para valorar la calidad de esos datos en el continuo del proceso de atención. Sea concreto sobre cómo se obtuvo la información («fiebre termometrada por el paciente / el cuidador dice que tiene menos hambre, etc.»).
Puede completar la CT ofreciendo su correo electrónico a los pacientes para que le puedan enviar fotos, informes, dudas o comentarios, etc.
Después de hablar con el paciente, mientras se registra todo lo hablado, es el momento también de la reflexión sobre el proceso de atención y repasar si algún aspecto ha quedado pendiente o incompleto, y debe ser abordado en futuras entrevistas.
Resumen
El aumento de las CT plantea retos para el médico de familia y para la AP. El profesional necesita una capacitación específica para la CT y los centros deben organizar la atención telefónica involucrando a todos sus profesionales y redistribuyendo las cargas de trabajo. El médico de familia debe ser consciente de las limitaciones de la CT y cuáles son los errores más frecuentes. Para obtener los mejores resultados en una ET, recomendamos un abordaje estructurado en una serie de pasos.
Lecturas recomendadas
RACGP. Guide to providing telephone and video consultations in general practice [Internet]. The Royal Australian College of General Practitioner; 2020. Disponible en: https://www.racgp.org.au/FSDEDEV/media/documents/Clinical%20Resources/Guidelines/Guide-to-providing-telephone-and-video-consultations.pdf
Es una completa guía dirigida a los médicos de familia australianos para una correcta utilización del teléfono y el vídeo en las consultas de Atención Primaria. Aborda diferenciadamente la relación médico-paciente, la consulta y el registro, los riesgos más importantes y su manejo, temas éticos y el entrenamiento de los profesionales.
Comisión Central de Deontología. La telemedicina en el acto médico [Internet]. Consejo General de Colegios Oficiales de Médicos (CGCOM); 2020 [citado 14 de julio de 2020]. Disponible en: https://www.icomem.es/adjuntos/adjunto_2754.1591809295.pdf
Este texto, elaborado por la Comisión Central de Deontología del CGCOM, recoge los objetivos de la e-consulta, analizados desde un punto de vista deontológico. Ofrece una serie de conclusiones centradas en diferentes ámbitos, como son las e-consultas y la relación médico-paciente; la gestión médica y la telemedicina; el consentimiento, privacidad y confidencialidad y, finalmente, las y obligaciones del médico.
Greenhalgh T. Video consultations: a guide for practice [Internet]. BJGP Life. 2020 [citado 18 de junio de 2020]. Disponible en: https://bjgplife.com/2020/03/18/video-consultations-guide-for-practice/
Producido por la Universidad de Oxford, el documento cubre cinco temas clave: 1. ¿Cuándo son apropiadas las consultas por vídeo?2. ¿Cómo se puede preparar una videoconsulta? 3. ¿Cómo pueden los médicos realizar consultas por vídeo de alta calidad? 4. ¿Qué pueden hacer los pacientes para prepararse y participar en ellas?, y 5. ¿Cuál es la evidencia de la investigación para su calidad y seguridad? Incluye consejos prácticos para profesionales de Atención Primaria y también para pacientes.
Bibliografía
- García Granja N, García Ramón E, Hidalgo Benito A, Hernández Carrasco M, de la Fuente Ballesteros SL, García Álvarez I. Implantación de una consulta telefónica a demanda en atención primaria. Med Gen Fam. 2018;7(2):51-4.
- Hewitt H, Gafaranga J, McKinstry B. Comparison of face-to-face and telephone consultations in primary care: qualitative analysis. Br J Gen Pract. 2010;60(574):e201-212.
- Mehrotra Ateev, Ray K, Brockmeyer D M, Barnett M L, Bender J A. Rapidly Converting to «Virtual Practices»: Outpatient Care in the Era of Covid-19. Catal Non-Issue Content [Internet]. Abril de 2020 [citado el 29 de abril de 2020];1(2). Disponible en: https://catalyst.nejm.org/doi/full/10.1056/CAT.20.0091
- Campbell J, Fletcher E, Britten N, Green C, Holt T, Lattimer V, et al. The clinical effectiveness and cost-effectiveness of telephone triage for managing same-day consultation requests in general practice: a cluster randomised controlled trial comparing general practitioner-led and nurse-led management systems with usual care (the ESTEEM trial). Health Technol Assess [Internet]. 18 de febrero de 2015 [citado 23 de agosto de 2020];19(13). Disponible en: https://www.journalslibrary.nihr.ac.uk/hta/hta19130/#/abstract
- McKinstry B, Hammersley V, Burton C, Pinnock H, Elton R, Dowell J, et al. The quality, safety and content of telephone and face-to-face consultations: a comparative study. Qual Saf Health Care. 2010 Aug;19(4):298-303.
- Ogden J. Online consultations: the future of NHS GP appointments? Prescriber. 2018;29(9):27-30.
- Downes MJ, Mervin MC, Byrnes JM, Scuffham PA. Telephone consultations for general practice: a systematic review. Syst Rev. 2017;6(1):128.
- Bastayaandalucia. Luces y sombras de la consulta telefónica [Internet]. BastaYa Andalucía. 2020 [citado 14 de julio de 2020]. Disponible en: https://bastayaandalucia.health.blog/2020/07/10/luces-y-sombras-de-la-consulta-telefonica/
- Vaona A, Pappas Y, Grewal RS, Ajaz M, Majeed A, Car J. Training interventions for improving telephone consultation skills in clinicians. Cochrane Database Syst Rev. [Internet.] 2017 Jan 5;1(1):CD010034. [citado 23 de agosto de 2020];(1). Disponible en: https://www.cochranelibrary.com/cdsr/doi/10.1002/14651858.CD010034.pub2/full
- Galen LS van, Wang CJ, Nanayakkara PWB, Paranjape K, Kramer MHH, Car J. Telehealth requires expansion of physicians’ communication competencies training. Med Teach. 2019;41(6):714-5.
- Bunn F, Byrne G, Kendall S. Telephone consultation and triage: effects on health care use and patient satisfaction. Cochrane Database Syst Rev [Internet]. 2004 Oct 18;(4):CD004180. [citado 23 de agosto de 2020];(3). Disponible en: https://www.cochranelibrary.com/cdsr/doi/10.1002/14651858.CD004180.pub2/full
- Muñoz Seco E. Las consultas por teléfono han llegado para quedarse. AMF. [Internet.] 31 de mayo de 2020 [citado 14 de julio de 2020]; Disponible en: https://amf-semfyc.com/web/article_ver.php?id=2656
- Zapater Torras F. Utilidad, eficiencia y límites de la atención telefónica. FMC Form Médica Contin En Aten Primaria. 2015;22(10):541-3.




Susana 27-12-20
Gracias Elena, me gusta y me sirve el artículo.
Juan Carlos 21-12-20
la matrona, 2 odontólogos, 2 enfermeras especialistas en SM, una higienista... aproximadamente 38 profesionales que aunque la media no será como la de los MdF... habremos hecho unas 200.000 llamadas en menos de 1 año.
Juan Carlos 21-12-20
Muchísimas gracias, Elena por organizar muchas de las cosas que venimos haciendo estos últimos meses y por resaltar los errores que cometemos en la CT. He calculado que desde que empezó la atención telefónica he hecho unas 8 o 9000 llamadas. Multiplicadas x los 11 médicos de familia y 3 pediatras, 13 enfermeros, 3 psiquiatras, 2 psicólogas