*Escuela Andaluza de Salud Pública.
Centro colaborador de la Organización Mundial de la Salud (OMS) Sobre Organizaciones Sanitarias Integradas basadas en Atención Primaria de Salud.
Puntos clave
- La COVID-19 es una infección transmitida por el virus SARS-CoV-2 que, en mayo de 2020, había infectado a más de 5 millones de personas en el mundo y causado probablemente la muerte a más de 325.000 personas.
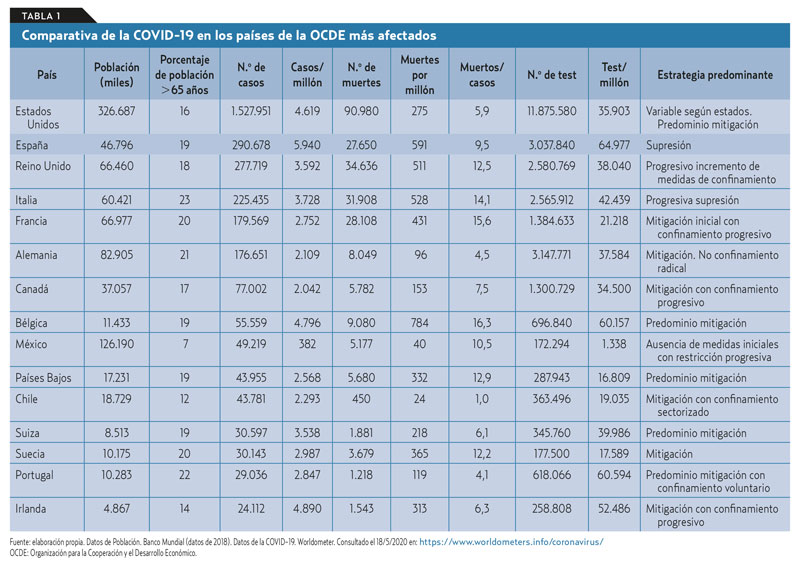
- A 18 de mayo, España presentaba la mayor tasa de casos por millón de habitantes y la segunda mayor tasa de muertos por millón de habitantes después de Bélgica.
- Existe una relación directa entre la gravedad del cuadro y factores como la edad, la presencia de enfermedades concomitantes, o ambas.
- El contagio se puede producir hasta 5 días antes del inicio de los síntomas: en un 44% de los casos secundarios, el contagio se produjo en la fase presintomática de los casos, lo que justificaría la rápida transmisibilidad del virus.
- Se desconoce cuánta gente está infectada, recuperada, y qué nivel de inmunidad a la reinfección tienen los infectados.
- Aunque los síntomas más frecuentes reportados en España son fiebre, tos, disnea, dolor de garganta, escalofríos y diarrea, la forma de presentación en Atención Primaria (AP) puede ser diferente y mucho más variada.
- Un 43,3% de los casos positivos en España fueron hospitalizados y un 5,2% ingresaron en unidades de cuidados intensivos (UCI).
- Se estima que la AP pudo haber atendido cerca de un millón de casos sospechosos de COVID-19 a principios de abril.
- Las respuestas globales han oscilado entre la mitigación y la supresión, en función de la intensidad del confinamiento. Un tercio de la población mundial ha sufrido algún tipo de cuarentena. No existe evidencia sólida de qué alternativa reduce más la letalidad.
- El comportamiento de la pandemia en España presenta dos características relevantes: el carácter principalmente nosocomial (dos tercios de las muertes se produjeron en residencias) y el papel en la transmisión de la enfermedad que han podido desempeñar los propios profesionales sanitarios por falta de medidas de protección adecuadas (más de un 25% de los casos notificados).
- La mayoría de los países han reforzado la respuesta hospitalaria. La Atención Primaria de Salud (APS) ha tenido una participación variable; las medidas organizativas implantadas en ella han sido bastante similares: evitar el contacto presencial potenciando la atención a distancia y di-ferenciar la atención a pacientes COVID-19 de otros pacientes.
- Según datos preliminares, la mortalidad fue menor en regiones con enfoque comunitario (Véneto) que en otras con enfoque hospitalario (Lombardía).
- La pandemia de la COVID-19 plantea al menos cinco grandes desafíos en la atención sanitaria de los próximos años: posible rebrote o nueva pandemia, secuelas, desatención a otros problemas, rediseño de atención a residencias, efectos sobre la salud mental y consecuencias socioeconómicas (con pobreza).
- Son posibles tres respuestas: mantener el statu quo, invertir en atención hospitalaria fortaleciendo unidades específicas COVID-19, optar por un modelo centrado y dirigido desde la APS (podría ser la opción más efectiva y eficiente).
La pandemia de la COVID-19 ha alterado la vida humana como probablemente ninguna otra infección lo había hecho en el pasado: no solo por afectar a miles de personas en todos los continentes, sino por paralizar la vida y la economía de buena parte del planeta. Apenas 4 meses después de la identificación de los primeros casos, existen más incógnitas que certezas sobre la infección y la efectividad de las respuestas dadas por los diferentes sistemas sanitarios. Urge disponer de evidencias, no solo respecto a tratamientos y vacunas, sino también sobre el curso y la letalidad de la enfermedad, así como respecto a las diferentes medidas organizativas implantadas, para poder afrontar en el futuro situaciones similares.
En este trabajo se revisan la epidemiología de la enfermedad, la respuesta de los sistemas sanitarios (en especial en lo referente a la organización de los servicios) y, por último, se proponen ciertas líneas de acción de cara al futuro en función de los nuevos desafíos planteados a la APS.
Epidemiología de una pandemia
El 31 de diciembre de 2019 se notificaron a las autoridades sanitarias chinas 27 casos de neumonía de etiología desconocida, iniciados en el Hospital Jinyintan de Wuhan, provincia de Hubei (China), de los cuales 7 se encontraban en la UCI1. La mayoría de los pacientes trabajaban en el mercado de mariscos y animales vivos de Huanan. El 7 de enero se aisló el virus y el Centro para la Prevención y Control de Enfermedades de China identificó el nuevo coronavirus; la Organización Mundial de la Salud (OMS) declaró la alerta sanitaria, convertida el 31 de enero en emergencia internacional de Salud Pública2. También pudo determinarse la transmisión persona a persona3. A inicios del mes de febrero se acordó denominarlo SARS-CoV-24. La OMS declaró la pandemia el 11 de marzo de 2020. Desde entonces, los casos han experimentado un aumento exponencial en todo el mundo, con especial impacto en Europa y Estados Unidos (tabla 1).
Respecto a la transmisibilidad potencial del virus, un estudio realizado en enero en China determinó que el número reproductivo básico del virus (R0) se encontraba alrededor de 2,2 (cada paciente contagiado podría propagar la infección a 2,2 sujetos sanos)5; otros trabajos establecen un R0 de hasta 5,76. Este parámetro teórico permite estimar con cierta fiabilidad la velocidad de propagación de un virus; se estima que si este valor es > 1, la enfermedad tiene un potencial epidémico importante y se seguirá propagando7. En comparación con otros virus respiratorios, el R0 del rinovirus es 1,2-1,83, el del adenovirus 2,34, el del SARS-CoV 3, el de la Influenza A 1,06-3,4, y el del sarampión se sitúa entre 12 y 188,9.
Conviene diferenciar la case fatality rate (CFR), que mide el número de muertos respecto a los casos declarados, de la infection fatality rate (IFR), que indica la relación entre número de muertos y número total de infectados, incluyendo tanto casos declarados como infectados asintomáticos. La estimación de esta depende de múltiples factores (prevalencia de la enfermedad, estrategia para la realización de test, sensibilidad y especificidad de este10) y solo es posible realizar aproximaciones a partir de estudios de seroprevalencia. La CFR es variable según contextos: 5,08% en Hubei frente al 0,985% fuera de China11, 1,1% en el crucero Diamond Princess, 0,9% en Corea del Sur, 0,2% en Alemania12 y 0,21% en Islandia (como comparación, la CFR de la gripe H1N1 variaba entre 0,1 y 5,1% según países)13. En cualquier caso, la CFR es muy dependiente de la edad, aumenta progresivamente según esta se incrementa14. Hasta la fecha, se han realizado pocos estudios de seroprevalencia. En el realizado en el condado de Santa Clara (California)15, la prevalencia de anticuerpos del SARS-CoV-2 fue del 2,8%; entre 50 y 85 veces mayor del número de casos notificados, lo que podría indicar una tasa de letalidad mucho menor que la estimada inicialmente. En el estudio preliminar de seroepidemiología español, la prevalencia estimada de anticuerpos inmunoglobulina G (IgG) frente al Sars-CoV-2 es de un 5,0% (intervalo de confianza [IC] 95%: 4,7%-5,4%), siendo del 6,4% en residentes de grandes ciudades (> 100.000 habitantes) (IC 95%: 5,8%-7,1%)16. De aceptar como válidas estas cifras, y sin tener en cuenta posibles falsos positivos y falsos negativos, los infectados en España podrían ser unos 2,5 millones.
La distribución etaria es variable según países, pero, en cualquier caso, afecta más severamente a personas de edades avanzadas de la vida, siendo bajo el riesgo de muerte por debajo de los 65 años de edad17: en España, a 15 de mayo18, el 87% de las muertes se habían producido en mayores de 70 años.
Asimismo, existe una fuerte evidencia de la existencia de una relación directa entre la gravedad del cuadro y la presencia de patologías crónicas concomitantes19. En España, la prevalencia de enfermedad de base es del 49% en los casos no hospitalizados, del 79% en los hospitalizados, del 81% en los ingresados en UCI y del 95% en los fallecidos.
Aunque pueda pensarse que el virus del SARS-CoV-2 no discrimina entre ricos y pobres a la hora del contagio, el desarrollo de la pandemia ha demostrado que, una vez más, son los más vulnerables los más afectados, tanto por su mayor prevalencia de enfermedades crónicas, como por la falta de acceso a servicios esenciales. La mayor movilidad debida al trabajo de sus habitantes podría explicar la mayor incidencia de la enfermedad en los barrios más pobres en Barcelonaa.
Etiopatogenia y cuadro clínico
Un resumen de las principales características al respecto se incluye en la tabla 2.

Diagnóstico
Ante la falta generalizada de acceso a pruebas de laboratorio e imagen en muchos centros de APS, en especial en las fases iniciales de la pandemia, se realizaron a menudo diagnósticos de presunción clínica, buscando la tríada descrita inicialmente en China de fiebre > 37,8 oC o disnea o tos o síntomas sugestivos de gripe o neumonía, o todos ellos20. Sin embargo, como ocurre con cualquier otro proceso, la manifestación de la enfermedad es diferente en los casos leves o moderados frente a los graves, con cuadros diferentes en APS de los descritos en medio hospitalario (ver al respecto el trabajo de Torrell en esta revista)21.
En China la confirmación diagnóstica se realizó mediante RT-PCR (Real Time Reverse Transcription Polymerase Chain Reaction) o el aislamiento del virus22.
La urgencia por obtener datos de protección inmunológica a mayor escala ha generalizado la comercialización de los llamados «test rápidos». Se pueden clasificar en dos categorías, según su «objeto» de búsqueda: test de anticuerpos y test de proteínas; las ventajas e inconvenientes se resumen en la tabla 3. Hasta el momento se desconoce con certeza el significado de los resultados de estas pruebas respecto a la inmunidad a corto, medio y largo plazo. Como señala Colin Butter (de la Universidad de Lincoln), «desconocemos cuánta gente está infectada, recuperada, y qué nivel de inmunidad a la reinfección tienen»23.
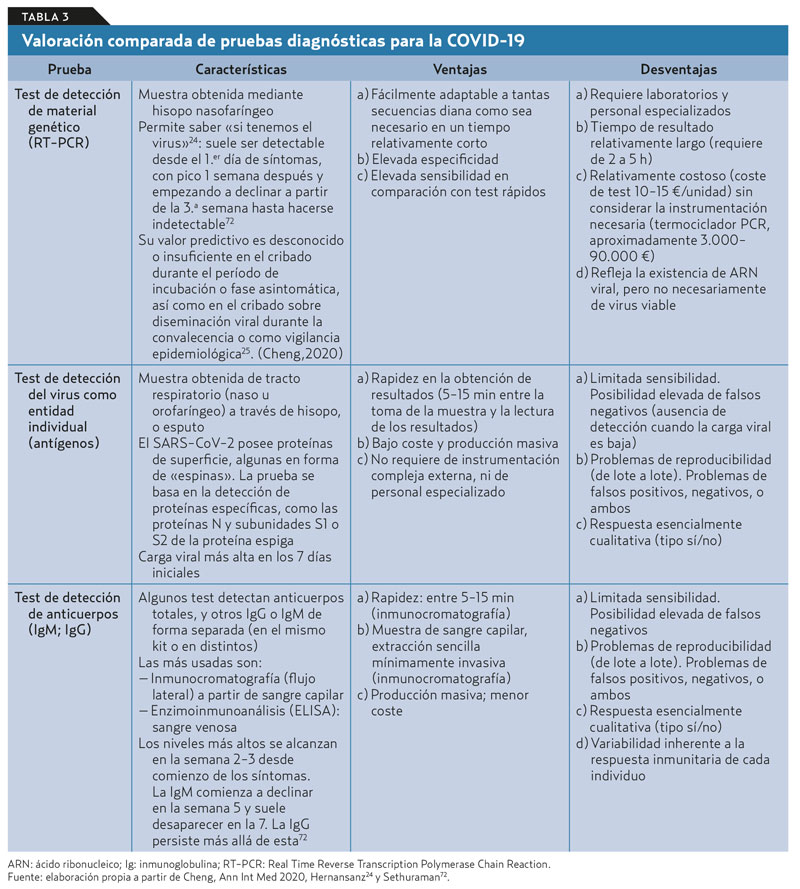
Hernansanz24 señala que, en situaciones de baja prevalencia, el valor predictivo positivo de una prueba no será del 100%, aunque la prueba tenga una sensibilidad y especificidad altas, como podría ser el caso de la RT-PCR. Por lo tanto, de realizar de forma masiva a toda la población esta prueba podría existir un alto número de falsos positivos. Por el contrario, en entornos de alta prevalencia y clínica compatible de COVID-19 (residencias) sería más razonable asumir que todo caso sospechoso es positivo incluso ante un resultado de PCR negativo.
En la radiografía de pacientes hospitalizados predomina el infiltrado bilateral en un 11%, y en menor medida, afec-tación unilateral o imagen de vidrio esmerilado. La tomografía axial computarizada es más sensible que la radiografía, e incluso más que la RT-PCR según algunos estudios25.
El hemograma y la bioquímica muestran aumento de la velocidad de sedimentación, linfopenia, plaquetopenia, aumento del dímero D, disminución de la albúmina, alanina transferasa y aspartato transferasa aumentadas, proteína C-reactiva elevada, con procalcitonina normal. A diferencia de la infección por SARS-CoV (donde aumentan las citoquinas proinflamatorias), en los pacientes infectados por SARS-Cov-2 aumenta la IL 10 (citoquina antinflamatoria).
La respuesta de los Estados
El primer caso detectado se produjo el 8 de diciembre en Wuhan. Italia confinó a determinadas poblaciones del norte el 23 de febrero y estableció la cuarentena integral el 9 de marzo. España declaró el estado de alarma con confinamiento de la población el día 14 de marzo.
Salvo ejercicios de negación de la relevancia de la pandemia (que, en algunos casos, los hechos obligaron a rectificar, como en el Reino Unido o Estados Unidos), las alternativas de respuesta global de los países han oscilado entre estrategias de mitigación y supresión26, en función de la intensidad del confinamiento social. Mientras las primeras se centraron en la identificación precoz de casos, la atención y aislamiento de los mismos y de sus contactos, el confinamiento voluntario de los más vulnerables al virus y la supresión de eventos masivos; las segundas acabaron estableciendo el confinamiento generalizado de la población en sus domicilios. Un tercio de la población mundial ha sufrido algún tipo de cuarentena (tabla 1). No existe hasta el momento evidencia suficiente de qué alternativa reduce más la mortalidad (Ioannidis 2020).
La principal razón que sustentaba la necesidad de establecer medidas de aislamiento social radical era la de «aplanar la curva» de casos, ante la demanda desproporcionada de atención sanitaria que podría generar la pandemia. Determinados modelos matemáticos establecían que de no tomarse medidas estrictas de confinamiento para evitar la transmisión podrían producirse más de 2,2 millones de muertes en Estados Unidos y 500.000 en el Reino Unido27; la evidencia que sustenta este tipo de modelos matemáticos predictivos, en cualquier caso, es débil28.
La organización de los servicios ante la pandemia
La respuesta dominante en buena parte de los países ha sido la de reforzar los dispositivos hospitalarios, fundamentalmente servicios de urgencia y UCI. Se ha considerado que la disponibilidad de este tipo de recursos era el factor determinante de la capacidad de un sistema para afrontar el COVID-19, sin reparar en el conjunto del proceso de transmisión de la infección y la relevancia de la intervención a nivel comunitario29. Siguiendo la experiencia de Wuhan, se fueron implantando tanto hospitales de campaña (ante la saturación de los hospitales existentes), como adecuaciones de espacios para alojar a personas sin recursos suficientes, convalecientes o asintomáticos. De cara al futuro, sería conveniente conocer la evaluación económica de un proyecto de la envergadura de IFEMA, el caso más emblemático de hospital de campaña en España.
La APS ha tenido una participación y relevancia muy variables según los países, desde considerarse un aspecto clave en el control de la pandemia (Alemania), hasta dotarla de un rol accesorio como recurso de apoyo para la prestación de servicios hospitalarios (Madrid y Cataluña). Según la Red Nacional de Vigilancia Epidemiológica, a 14 de mayo, cerca de la mitad de los casos de infección por COVID-19 (43,3%) recibieron ingreso hospitalario en España; aunque la APS pudo haber atendido a un número muy elevado sin derivación hospitalaria (cercano al millónb), dicho porcentaje es un buen indicador del grado de hospitalocentrismo de la respuesta.
Independientemente del tipo de sistema sanitario, la reordenación de la APS se ha caracterizado por una serie de rasgos comunes, explicitados en la tabla 4.
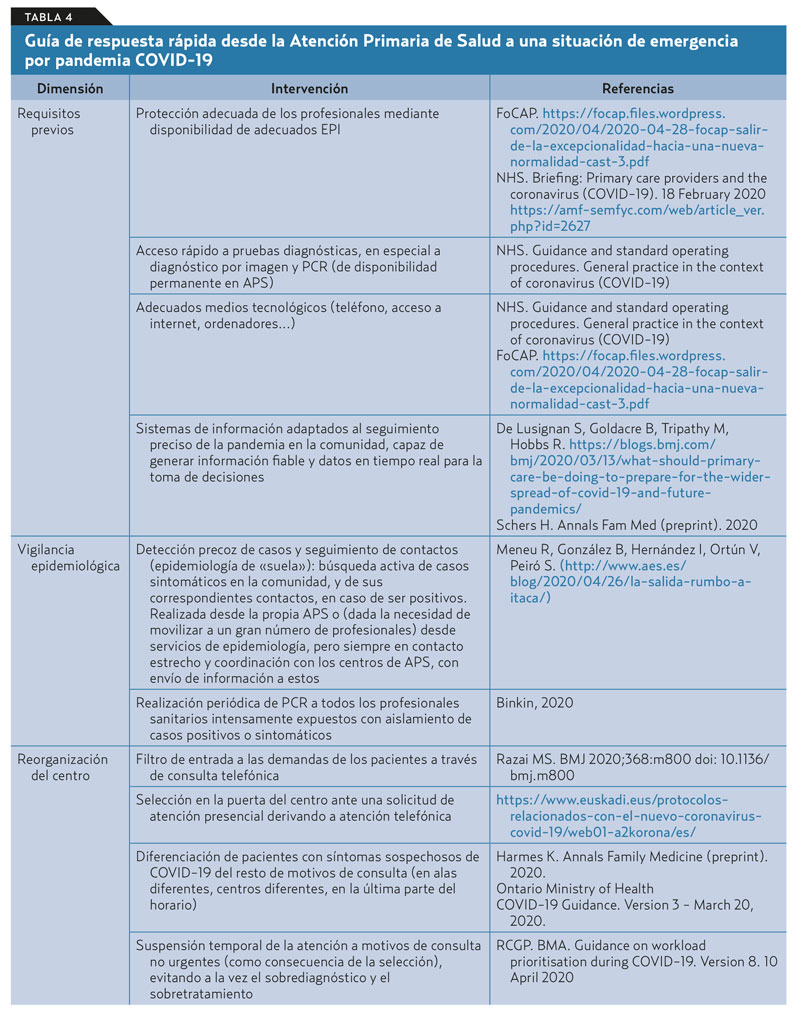
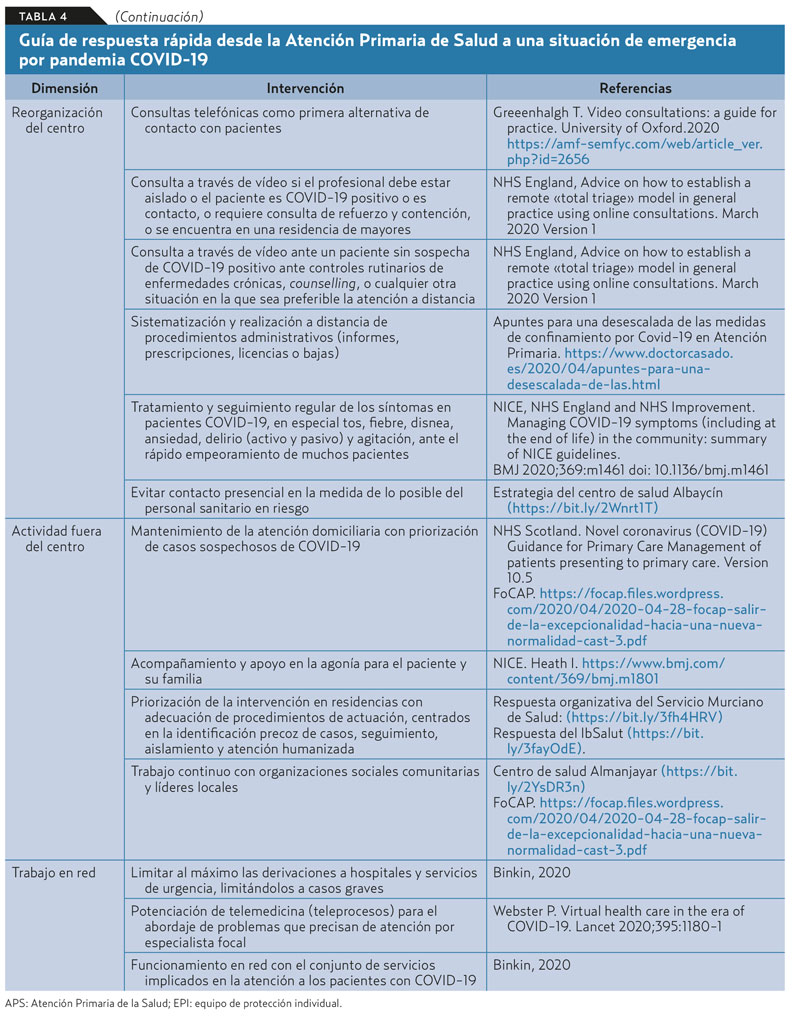
El escaso tiempo de evolución no permite disponer de evidencias que permitan conocer cuáles de las alternativas organizativas han obtenido mejores resultados: las centradas en el entorno hospitalario o aquellas con una participación predominante de la APS. Sin embargo, sí existen datos preliminares que comparan, en uno de los países más afectados por la pandemia (Italia), los resultados de una región cuya respuesta fue principalmente hospitalaria (Lombardía), y los de otra en la que el enfoque fue básicamente comunitario y de salud pública (Véneto). La mortalidad fue significativamente menor en el Véneto30-32 (tabla 5).
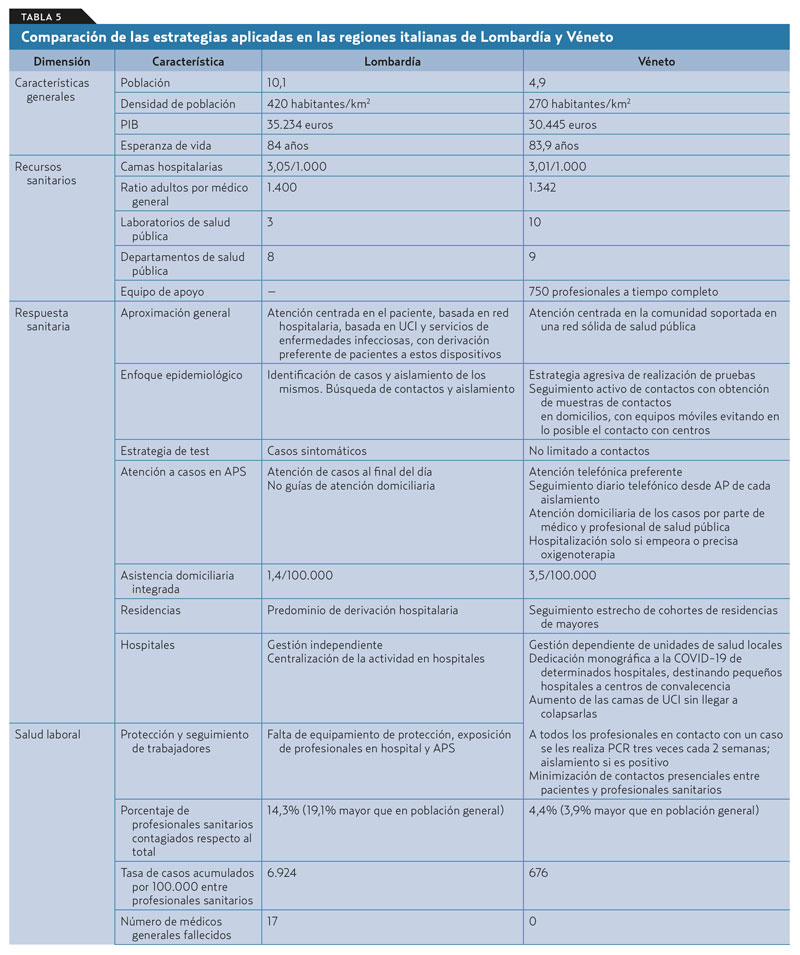
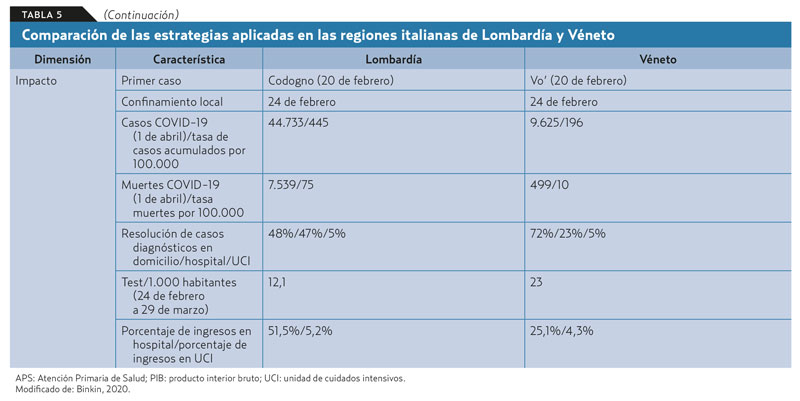
El caso de España
Los primeros casos de COVID-19 en España probablemente se produjeron a comienzos de febrero de 2020. A mitad de mayo España presentaba la mayor tasa de casos por millón de habitantes y la segunda mayor tasa de muertos por millón de habitantes después de Bélgica (véase tabla 1). Es muy difícil establecer comparaciones de cifras entre países, dada la falta de información sobre los criterios utilizados para la notificación de casos, test y muertes. En cualquier caso, las variaciones observadas en la mortalidad por todas las causas en los países con mayor número de fallecidos sí parecen confirmar un exceso de mortalidad muy notable en los países más afectados de la Unión Europea (España, Reino Unido, Italia, Francia, Bélgica) entre las semanas 9 y 18 de este año, aún mayores que las muertes atribuidas a la COVID-1933. Específicamente en el caso de España, el exceso de mortalidad en el período comprendido entre el 17 de marzo y el 5 de mayo es de 30.604 defunciones por encima de las estimadas (un 55% mayor)34. Datos tan negativos deben obligar a realizar un análisis en profundidad de la gestión de la crisis sanitaria.
Tres factores generales podrían haber determinado este desastre sanitarioc:
- La virulencia del SARS-CoV-2: aunque un 98% de los casos activos en el mundo cursan de forma leve, un 15% de los casos ya cerrados fallecieron. Este porcentaje es muy desigual según los países (véase tabla 1).
- El huésped: ya se comentó que la enfermedad se muestra más grave conforme aumenta la edad y en pacientes con comorbilidades. En ese sentido, España tiene una de las poblaciones más envejecidas del mundo, pero no mayor que otros países como Portugal o Alemania, con tasas de muertes por millón mucho más bajas. Sí es un hecho muy significativo que hasta un 68% de los fallecimientos se produjeran en residencias de mayores en España35 y más de la mitad de las muertes producidas en Europa ocurrieran en este tipo de establecimientos36, lo que identifica el posible foco principal del impacto.
- La respuesta del sistema sanitario: varios de los aspectos clave para el afrontamiento de la pandemia recomendados por la OMS fueron especialmente deficientes en el sistema sanitario español, desde la realización de pruebas diagnósticas a la disponibilidad de equipos de protección individual (EPI). El primero de ellos es una de las razones que podrían explicar la baja tasa de mortalidad en Alemania, país que fue capaz de hacer una detección precoz de casos e investigación activa de los contactos (llevado a cabo por médicos generales) sin necesidad de tomar medidas generalizadas de aislamiento social. La falta de protección es de especial gravedad, por ser un factor de riesgo para la salud de quienes tienen que afrontar la atención, y por el hecho de hacer del personal sanitario vehículo de transmisión de la enfermedad. A mitad de mayo, en España, más de 50.000 de los 274.000 casos eran profesionales sanitarios, una de las cifras más altas del mundo. A nivel mundial, un 40% de los fallecidos en el mundo dentro de la profesión médica fueron médicos generales/de familia o médicos de urgencia37.
En síntesis, la pandemia se ha comportado en cierta forma en España como una enfermedad principalmente nosocomial (residencias de mayores y hospitales) transmitida en cierto grado por los propios profesionales sanitarios, con muchas similitudes a lo ocurrido en Lombardía.
Consecuencias de la pandemia a corto y medio plazo
Pueden aventurarse con bastante certidumbre seis grandes desafíos que precisarán de una adecuada respuesta sanitaria tras la primera oleada de COVID-19:
-
La posibilidad de rebrotes ocasionales, incluyendo una segunda oleada, dependiente de su R038 y de la capacidad de respuesta del propio sistema. Algunos autores predicen un escenario con rebrotes intermitentes que precisarán de confinamientos repetidos hasta 202439. El director del Lancet afirma que esta será «la primera gran pandemia del siglo xxi, pero no necesariamente la última», que obligará a cambiar la forma de vida mantenida hasta ahora40.
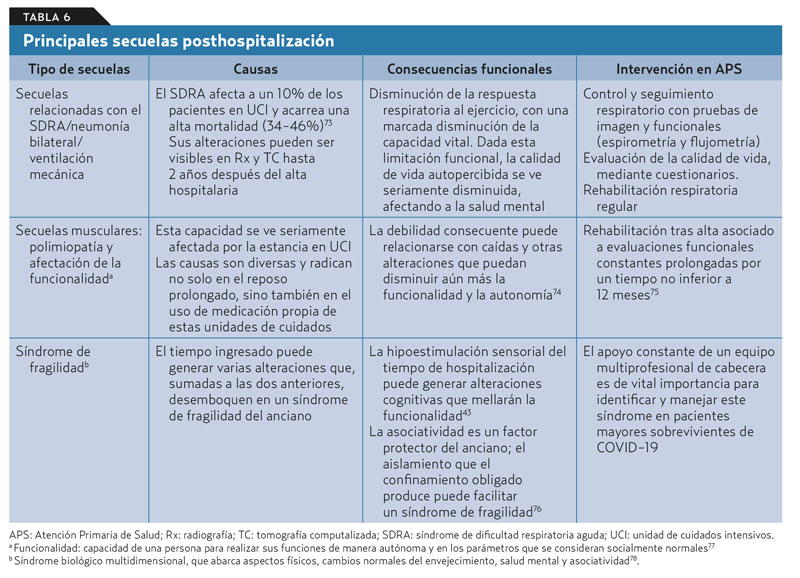
En el proceso de salida del confinamiento y en la prevención de nuevos brotes, son imprescindibles la detección sistemática y precoz de casos sospechosos, y la identificación y aislamiento de sus contactos, para lo que resulta esencial la realización de test. Según Helena Legido-Quigley, en España podrían ser necesarios entre 20.000 y 40.000 profesionales para realizar este trabajo41. - Las secuelas ocasionadas por los efectos directos e indirectos de la COVID-19. Un 43,3% de los casos españoles fueron hospitalizados, un 5,2% precisaron ingreso en UCI y un 7,6% ventilación mecánica. Los efectos a medio y largo plazo de la enfermedad y la necesidad de rehabilitación consiguiente han llegado a calificarse de «tsunami de necesidades», cuando además muchos médicos generales/de familia carecen de experiencia en la atención a pacientes post-UCI42. La hospitalización trae consigo numerosas alteraciones físicas, mentales o funcionales, que van desde la hipotrofia muscular al deterioro cognitivo y el estrés postraumático en adultos43. La estancia en UCI, y en especial de un síndrome de distrés respiratorio agudo (SDRA) es una situación muy grave44, dada la necesidad de ventilación mecánica. No hay que ignorar que esta no es un procedimiento inocuo, ya que puede haber sido la causa de un número no menor de muertes en esta pandemia45. En la tabla 6 se describen los principales tipos de secuelas y las necesidades de atención que suponen.
- La desatención a los problemas no atendidos: la priorización de la atención durante la fase crítica de la pandemia ha podido desatender necesidades de salud no urgentes. También muy probablemente haya evitado múltiples motivos de consulta innecesarios, cuyo manejo y tratamiento no solo impedían atender a lo verdaderamente importante, sino que suponen riesgos de sobrediagnóstico y sobretratamiento. En este sentido, la pandemia puede ser una oportunidad para que el sistema sanitario en general, y la APS en particular, se oriente a lo realmente importante.
- La atención en residencias, especialmente en las de mayores: la consideración de la atención a las personas mayores como un negocio46, la reducción drástica de la inversión en atención social derivada de la crisis económica de 2008 y los compromisos de reducción del gasto público en toda Europa, junto a la ausencia de control en el caso de España, generaron situaciones de alta vulnerabilidad en un porcentaje muy importante de residentes en estos establecimientos. En España no existe una adecuada atención sanitaria a este tipo de población. Dado el peso fundamental que ha tenido en la mortalidad de la pandemia la situación de dichos centros, es urgente un replanteamiento radical de la organización, gestión y atención en ellos, para evitar situaciones como las acontecidas47. Es exigible, además, una atención humanizada y digna en el proceso de agonía, que no siempre ha estado presente en esta crisis. Frente a la inevitable tentación de medicalizar residencias, la alternativa más humana y eficiente a largo plazo es considerar que el residente en estas instituciones es una persona más de la comunidad, cuyo domicilio es la residencia. Y que, por tanto, debe ser atendida, cuidada y acompañada por el correspondiente equipo de APS.
- Las consecuencias de la deprivación y pobreza como resultado de la crisis económica. El Fondo Monetario Internacional (FMI) predijo, el 14 de abril de 2020, una caída de la economía mundial del 3%. La crisis económica del año 2009 supuso una disminución de la economía del 0,1%48, por lo que puede aventurarse la magnitud de las consecuencias de esta. La contracción de la economía española se estima en una disminución de más del 10% del Producto interior bruto (PIB) (ya ha significado una reducción del PIB del 5% en el primer trimestre), con un aumento del desempleo hasta del 20% de la población activa. En la crisis de 2008, la troika impuso a la mayor parte de los gobiernos europeos una reducción significativa del gasto público, que generó un debilitamiento de los sistemas de protección social europeos. La primera consecuencia del incremento del desempleo será, inevitablemente, la pobreza, cuando ya existía en España antes del inicio de la pandemia un 26% de población en riesgo de exclusión. En este sentido, el reforzamiento del trabajo coordinado con los servicios sociales desde el sistema sanitario es imprescindible.
- El efecto de la pandemia sobre la salud mental: si la crisis post-COVID-19 se comportara en el Reino Unido de forma similar a la crisis económica de 2009, más de 500.000 trabajadores podrían desarrollar una condición mental crónica49. Los efectos de la pandemia en este sentido son ya evidentes en España, tanto en adultos50 como en niños y adolescentes51, habiendo aumentado la sensación de sobrecarga, los trastornos del sueño, la ansiedad, la tristeza o la incapacidad de afrontar la realidad52.
La pandemia supone, en cualquier caso, un estrés psicológico que causa un importante impacto en la vida de las personas. Con el fin de plantear estrategias integrales e integradas de abordaje de la salud mental en toda su complejidad, se dividirán las dimensiones de afectación en cuatro aspectos generales:
- Los pacientes COVID-19 recuperados: esta enfermedad y el desconocimiento de su alcance son escenario propicio para desarrollar problemas relacionados con la ansiedad y el estrés, delirio (hiperagudo) y trastorno de estrés postraumático; los efectos directos del virus y la posterior respuesta inmunológica en el sistema nervioso central se desconocen aún. Pandemias anteriores (influenza) han demostrado diversos tipos de trastornos neuropsiquiátricos (encefalopatía, psicosis o procesos desmielinizantes), durante la infección aguda o meses más tarde53. Por esta razón es tan importante que los médicos y las médicas de familia, que son quienes pueden realizar el seguimiento longitudinal, busquen activamente síntomas neuropsiquiátricos para intentar minimizar las secuelas a largo plazo de la COVID-19 (Emily A, 2020).
- El duelo es una reacción adaptativa normal, una respuesta psicológica de tristeza frente a la pérdida; aunque tradicionalmente se asocia a un fallecimiento, puede vivirse en diferentes situaciones (separación, enfermedad, desempleo), presentes también en esta crisis. La mayoría de las personas se adaptan con éxito a la pérdida. Sin embargo, la existencia de problemas previos de salud mental, la falta de oportunidad de despedirse o la limitación de la asistencia a funerales suponen mayor riesgo de vivir un duelo patológico54. El proceso de duelo ha sido abordado históricamente desde la AP, donde la Medicina Familiar se constituye en el espacio más apropiado para realizar el acompañamiento en los procesos de duelo armónicos, así como la pesquisa activa de aquellos que muestren signos de complicación.
- Los efectos de la cuarentena: esta suele ser una experiencia desagradable para quienes la viven55. Aunque el miedo en la mayoría de las personas es una respuesta adaptativa normal, está documentada una alta prevalencia de problemas psicológicos (síntomas de depresión, ansiedad, estrés, síntomas de estrés postraumático). Son estresores durante la cuarentena el tiempo de duración, el temor a infectarse y contagiar, la frustración por la pérdida de la rutina y el contacto social, la dificultad de abastecimiento o la información inadecuada de las autoridades. Tras la cuarentena, aparecen las pérdidas económicas y el estigma. Requiere una pesquisa activa de situaciones de violencia de género, maltrato infantil, maltrato a mayores o aumento del consumo de alcohol y drogas. El confinamiento tiene como objetivo la distancia física para evitar el contagio (aislamiento social), donde los esfuerzos deben estar puestos en evitar su asociación al aislamiento emocional. Aquí desempeña una función relevante la APS: desde la consulta cotidiana se puede acompañar activamente y monitorizar la elaboración de la experiencia vivida durante el confinamiento de los pacientes, sabiendo que siempre existirán grupos que se verán más afectados por sus antecedentes clínicos o condiciones de alta vulnerabilidad.
- • Los trabajadores sanitarios están sometidos a todos los estresores de la población general frente a las medidas de confinamiento. Como estresor importante aparece el riesgo de contagio personal y familiar, al que se le suman los derivados de la falta de EPI y sobredemanda bajo presión extrema, con la consecuente frustración e impotencia; todo ello puede desencadenar la aparición o exacerbación de problemas de salud mental e incluso riesgo suicida56.Estudios transversales realizados en China indican que los trabajadores de servicios afectados por la COVID-19 presentan altas tasas de síntomas de depresión (50,4%), ansiedad (44,6%), insomnio (34%) y distrés (72%). Sanitarios en cuarentena reportan síntomas más graves de estrés postraumático y mayor estigmatización hasta 3 años después55. Por todas estas razones es importante el acompañamiento desde APS durante la crisis, y una vez que esta comienza a ceder, los pacientes deben ser monitorizados activamente y, si fuera necesario, tratados57. Sin embargo, la gran mayoría de las personas resolverán adecuadamente la experiencia. La formación en estrategias de afrontamiento es una buena herramienta, ya que el solo hecho de experimentar la situación como conocida o previsible disminuirá la ansiedad y propiciará respuestas al estrés más adaptativas.
Alternativas a los desafíos planteados
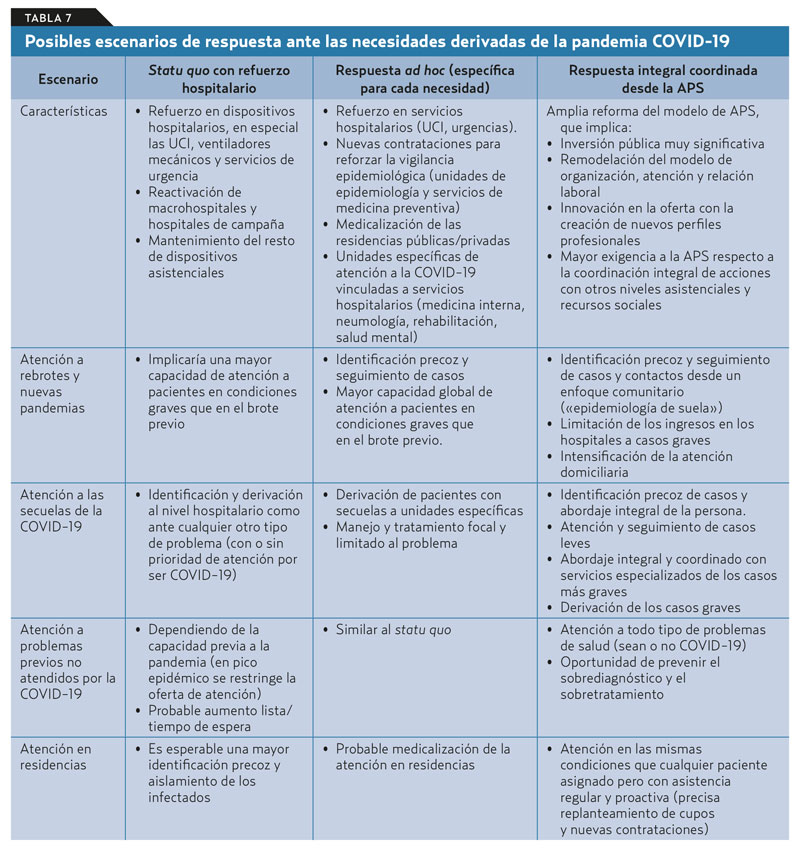
Las necesidades de atención señaladas suponen un gran desafío para los sistemas sanitarios de todo el mundo, con la amenaza subyacente de una reducción drástica del gasto público derivada de la situación de la economía en cada país, como ya ocurrió con la crisis de 2008. A grandes rasgos, podrían plantearse tres grandes escenarios de respuesta: mantenimiento del statu quo, respuesta ad hoc a cada necesidad con énfasis en los servicios especializados, y respuesta centrada en la APS. Las características principales de estos escenarios se señalan en la tabla 7.
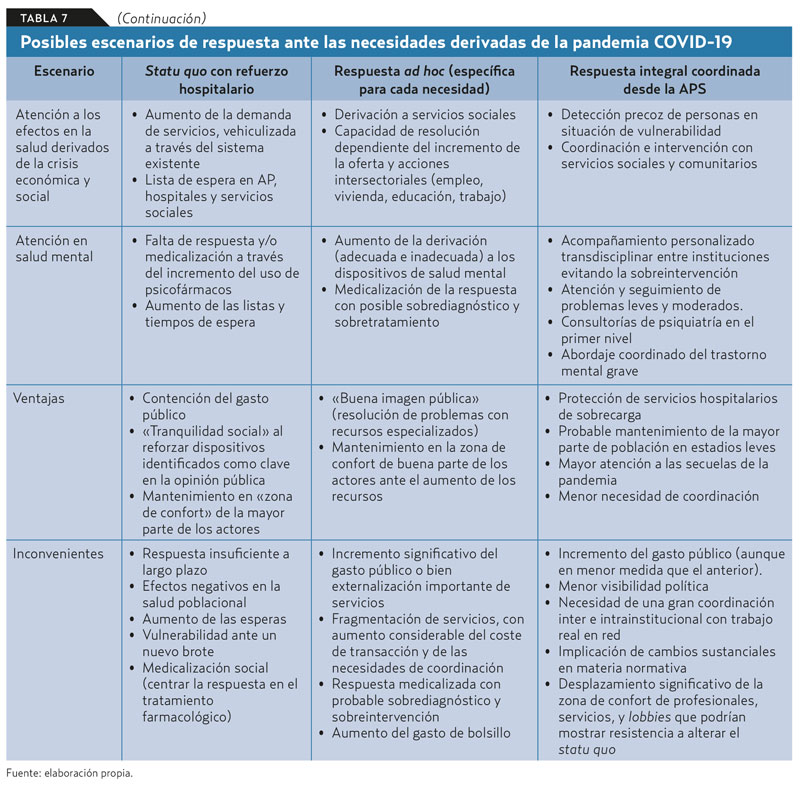
Una posible respuesta desde la Atención Primaria de Salud
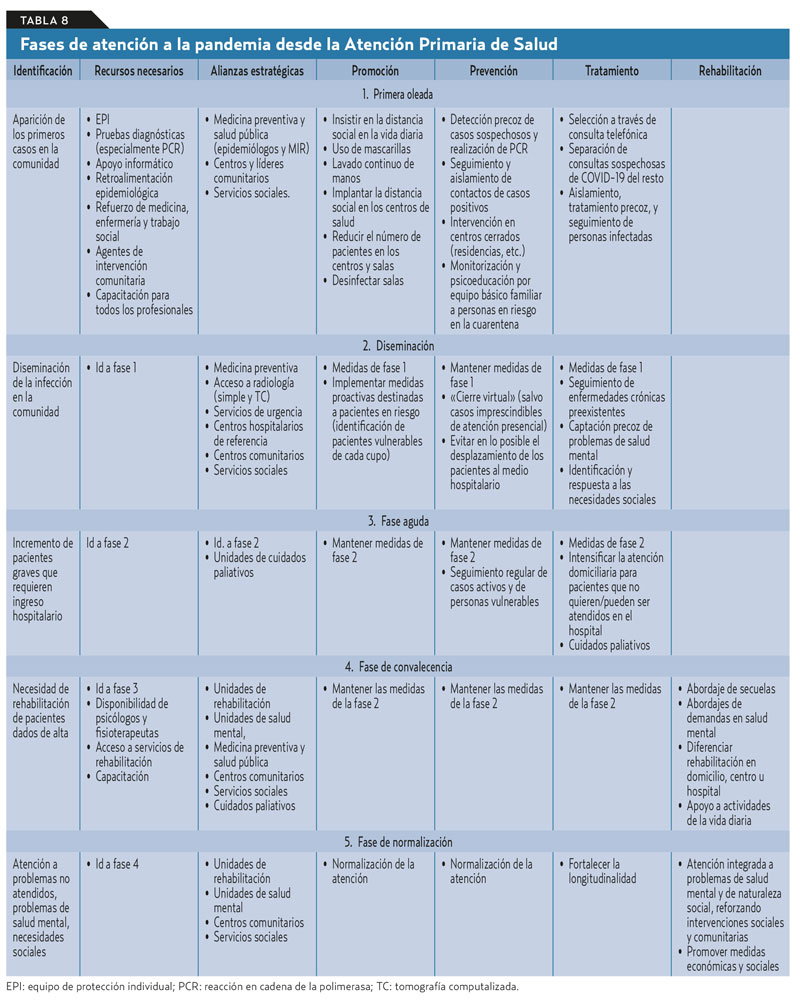
La APS en todo el mundo se encontraba ante una profunda necesidad de cambio en 2019. La Conferencia Internacional y la posterior Declaración de Astana fueron, en cierta forma, una respuesta a ello. A esa demanda se añade ahora la aparición de un «cisne negro» (siguiendo a Taleb58) de la envergadura de la COVID-19. Es una opinión creciente en muy diferentes contextos que la COVID-19 cambiará la APS para siempre59. Específicamente en relación con la COVID-19, y a partir del marco general para el abordaje de la epidemia de gripe, Krist et al60 proponen un abordaje en cinco fases desde la APS (tabla 8). Casi 40 años después del inicio de la reforma de la APS en España, el sistema sigue estable sin apenas variaciones desde entonces, ni en la estructura y composición del equipo de APS, ni en sus funciones generales; tampoco se han encontrado modelos de relación laboral que permitan prestar una adecuada longitudinalidad a sus pacientes, ante la tríada crónica de bajos salarios, condiciones laborales deficientes y precariedad e inestabilidad laboral. Se precisaba ya hace tiempo de un cambio radical que la pandemia puede convertir en una oportunidad para llevarlo a cabo. La razón última que justifica ese cambio es la de que los atributos esenciales de la APS que definió Starfield (accesibilidad, longitudinalidad, atención integral y coordinación, con atención a la familia, la comunidad y teniendo en consideración el contexto cultural de cada lugar) ya no son posibles con el modelo actual, cuando la pandemia ha demostrado además que aspectos como el acceso, la longitudinalidad y el enfoque comunitario resultan claves.
Además de necesitar una modificación radical del tiempo dedicado a cada consulta ante la multiplicidad y complejidad de los problemas planteados (especialmente motivos psicosociales), debería implicar un replanteamiento de las funciones de medicina y enfermería, junto con la necesidad de tener acceso a perfiles no existentes hasta la fecha en España, pero sí desde hace décadas en otros países, bien sea de apoyo a la labor del médico (Physician Assistant61 o Medical Assistant), de mayor autonomía enfermera62 (Nurse Practitioner), de participación mucho más estrecha y cotidiana de otros profesionales (matronas, fisioterapia, odontología, terapia ocupacional o psicología) y especialmente de vinculación con la comunidad: desde las oficinas de farmacia hasta los agentes comunitarios que, aunque en contextos muy diferentes, han demostrado resultados efectivos en otros países63 para promover hábitos y conductas saludables. En el Reino Unido se propone la incorporación de 100.000 trabajadores comunitarios en salud, siguiendo la experiencia brasileña para la identificación, el seguimiento y el apoyo comunitario tras la COVID-1964. Por último, el desastre ocurrido en las residencias pone de relieve que España necesita acometer de una vez un rediseño radical de la atención centrada en las necesidades de su población en la que la APS debe desempeñar un papel esencial.
Del equilibrio entre demanda social, compromiso y exigencia de los profesionales o voluntad política dependerá optar por una u otra alternativa. Aunque parecen evidentes las ventajas de una respuesta de atención integral de los servicios sanitarios coordinados desde la APS, existe un riesgo notable de volver a la situación anterior a la pandemia cuando el escenario se normalice. De ser así, los efectos a largo plazo seguirán siendo devastadores.
Resumen
El trabajo consiste en una revisión preliminar de los efectos de la pandemia COVID-19 que, con más de 5 millones de casos y más de 325.000 muertes en el mundo a 17 de mayo, ha alterado la vida de la humanidad, en especial por su capacidad de colapsar los sistemas sanitarios. Se revisan brevemente su epidemiología y diagnóstico, y las distintas respuestas de los países y sus adaptaciones organizativas. Se identifican seis grandes desafíos a los que se enfrentarán los sistemas sanitarios a medio plazo, y se dibujan tres posibles alternativas para abordarlos. De forma específica, se comenta la situación en España y el impacto en la APS.
Lecturas recomendadas
Salir de la excepcionalidad. Hacia una nueva normalidad. [Internet.] FoCAP. 28 de abril de 2020. Disponible en: https://focap.files.wordpress.com/2020/04/2020-04-28-focap-salir-de-la-excepcionalidad-hacia-una-nueva-normalidad-cast-3.pdf
Apuntes para una desescalada de las medidas de confinamiento por COVID-19 en Atención Primaria. [Internet.] Documento colaborativo. Disponible en: https://www.doctorcasado.es/2020/04/apuntes-para-una-desescalada-de-las.html
Dos propuestas ambiciosas, desde y para la Atención Primaria en España realizadas por los propios profesionales.
Nacoti M, Ciocca A, Giupponi A, Brambillasca P, Lussana F, Pisano M, et al. At the Epicenter of the Covid-19 Pandemic and Humanitarian Crises in Italy: Changing Perspectives on Preparation and Mitigation. NEJM Catal. 2020. DOI: 10.1056/CAT.20.0080. Disponible en: https://catalyst.nejm.org/doi/pdf/10.1056/CAT.20.0080
La primera llamada de atención sobre la necesidad de cambiar el enfoque de uno centrado en pacientes y hospitales a otro centrado en la comunidad.
Bibliografía
- Habibzadeh P, Stoneman EK. The Novel Coronavirus: A Bird’s Eye View. Int J Occup Environ Med. 2020;11(2):65-71.
- WHO. Situation report- 11 Novel coronavirus (2019-nCoV). [Internet.] Geneva; 2020 Jan [cited 2020 Mar 11]. Disponible en: https://www.who.int/blueprint/priority.
- Fuk-Woo Chan J, Yuan S, Kok K-H, Kai-Wang To K, Chu H, Yang J, et al. A familial cluster of pneumonia associated with the 2019 novel coronavirus indicating person-to-person transmission: a study of a family cluster. Lancet. [Internet.] 2020;395:514-23. Disponible en: https://doi.org/10.1016/
- Gorbalenya AE, Baker SC, Baric RS, de Groot RJ, Drosten C, Gulyaeva AA, et al. Severe acute respiratory syndrome-related coronavirus: The species and its viruses-a statement of the Coronavirus Study Group. BioRxiv [Internet.] 2020 [cited 2020 Mar 11];15. Disponible en: https://doi.org/10.1101/2020.02.07.937862
- Qun Li, Xuhua Guan, Peng Wu, Xiaoye Wang, Lei Zhou, Yeqing Tong, et al. Early Transmission Dynamics in Wuhan, China, of Novel Coronavirus-Infected Pneumonia. N Engl J Med [Internet.] 2020;382:1199-207; Disponible en: https://www.nejm.org/doi/10.1056/NEJMoa2001316?url_ver=Z39.88-2003&rfr_id=ori:rid:crossref.org&rfr_dat=cr_pub%3Dwww.ncbi.nlm.nih.gov
- Sanche S, Lin YT, Xu C, Romero-Severson E, Hengartner N, Ke R. High Contagiousness and Rapid Spread of Severe Acute Respiratory Syndrome Coronavirus 2. Emerg Infect Dis. 2020 Apr 7;26(7). doi: 10.3201/eid2607.200282.
- Ridenhour B, Kowalik JM, Shay DK. El número reproductivo básico (R0 ): consideraciones para su aplicación en la salud pública. Am J Public Health [Internet.] 2014 [cited 2020 Mar 9];104:32-41. Disponible en: http://www.ajph.org
- Spencer JA, Shutt DP, Moser SK, Clegg H, Wearing HJ, Mukundan H, et al. Epidemiological parameter review and comparative dynamics of influenza, respiratory syncytial virus, rhinovirus, human coronavirus, and adenovirus. [Internet.] 2020 [cited 2020 Mar 5]; Disponible en: https://doi.org/10.1101/2020.02.04.20020404
- Guerra FM, Bolotin S, Lim G, Heffernan J, Deeks SL, Li Y, et al. The basic reproduction number (R0) of measles: a systematic review. Lancet Infect Dis. 2017 Dec;17(12):e420-e428. doi: 10.1016/S1473-3099(17)30307-9..
- Pearce N, Vandenbroucke JP, VanderWeele TJ, Greenland S. Accurate statistics on COVID-19 are essential for policy guidance and decisions. AJPH 2020:e1-e3. doi: 10.2105/AJPH.2020.305708.
- Leung K, Wu JT, Liu D, Leung GM. First-wave COVID-19 transmissibility and severity in China outside Hubei after control measures, and second-wave scenario planning: a modelling impact assessment. Lancet. [Internet.] 2020;395:1382-1393. Disponible en: https://doi.org/10.1016/S0140-6736(20)30746-7.
- Ioannidis J. Coronavirus disease 2019: The harms of exaggerated information and non-evidence-based measures. Eur J Clin Invest. 2020;50:e13222.
- Oke J, Heneghan C. Global Covid-Case Fatality Rates. The Centre for Evidence-Based Medicine. Oxford University. https://www.cebm.net/covid-19/global-covid-19-case-fatality-rates/
- Wu Z, McGoogan JM. Characteristics of and important lessons from the coronavirus disease 2019 (COVID-19) outbreak in China. Summary of a report of 72 314 cases From the Chinese Center for Disease Control and Prevention. JAMA 2020;323(13):1239-42. doi:10.1001/jama.2020.2648
- Bendavid E, Mulaney B, Sood N, Shah S, Ling E, Bromley-Dulfano R, et al. COVID-19 Antibody Seroprevalence in Santa Clara County, California. [Internet.] medRxiv preprint doi https://doi.org/10.1101/2020.04.14.20062463
- Instituto de Salud Carlos III. Estudio ENE-Covid-19. Primera ronda. Estudio Nacional de sero-epidemiología de la infección SARS-CoV-2 en España. Informe preliminar. 13 de mayo de 2020.
- Ioannidis JPA, Axfors C, Contopoulos-Ioannidis DG. Population-level COVID-19 mortality risk for non-elderly individuals overall and for non-elderly individuals without underlying diseases in pandemic epicenters. medRxiv preprint doi: https://doi.org/10.1101/2020.04.05.20054361
- Red Nacional de Vigilancia Epidemiológica. Instituto de Salud Carlos III. [Internet.] [Consultado el 15 de mayo de 2020.] Disponible en: https://cnecovid.isciii.es/covid19/#grupos-de-poblaci%C3%B3n
- Chen N, Zhou M, Dong X, Qu J, Gong F, Han Y, et al. Epidemiological and clinical characteristics of 99 cases of 2019 novel coronavirus pneumonia in Wuhan, China: a descriptive study. Lancet. 2020;395(10223):507-13.
- Razai MS, Doerholt K, Ladhani S, Oakeshott P. Coronavirus disease 2019 (covid-19): a guide for UK GPs. BMJ. [Internet.] 2020;368:m800. doi: https://doi.org/10.1136/bmj.m800
- Torrell G. What a time to be alive: la semiología en la era del SARS-CoV-2. AMF. [Internet.] 2020: Disponible en: https://amf-semfyc.com/web/article_ver.php?id=2651
- Corman VM, Landt O, Kaiser M, Molenkamp R, Meijer A, Chu DK, et al. Detection of 2019 novel coronavirus (2019-nCoV) by real-time RT-PCR. Eur Surveill [Internet.] 2020;25(3):1-8. Disponible en: www.eurosurveillance.org
- Torjesen I. Covid-19: Home testing programme across England aims to help define way out of lockdown. BMJ. 2020;369:m1799 doi: 10.1136/bmj.m1799.
- Hernansanz F. Prevalencia de COVID-19: la clave para interpretar los test diagnósticos. En: Salud, dinero y Atención Primaria, blog de Juan Simó. [Internet.] [Consultado el 30 de abril de 2020.] Disponible en: http://saludineroap.blogspot.com/2020/04/prevalencia-de-covid-19-la-clave-para.html
- Cheng MP, Papenburg J, Desjardins M, Kanjilal S, Quach C, Libman M, et al. Diagnostic Testing for Severe Acute Respiratory Syndrome-Related Coronavirus-2. A Narrative Review. Ann Intern Med. doi:10.7326/M20-1301
- Minué S. Contra el coronavirus, más Atención Primaria que nunca. AMF [Internet.] 2020 [Consultado el 6 de abril de 2020.] Disponible en: https://amf-semfyc.com/web/article_ver.php?id=2626
- Ferguson NM, Laydon D, Nedjati-Gilani G, Imai N, Ainslie K, Baguelin M, et al. on behalf of the Imperial College COVID-19 Response Team. Report 9: Impact of non-pharmaceutical interventions (NPIs) to reduce COVID-19 mortality and healthcare demand. Imperial College. London. 16 March 2020
- Wynants L, Van Calster B, Bonten MMJ, Collins GS, Debray TPA, De Vos M, et al. Prediction models for diagnosis and prognosis of covid-19 infection: systematic review and critical appraisal. BMJ. [Internet.] 2020;369:m1328. Disponible en: http://dx.doi.org/10.1136 bmj.m1328.
- Dirección General de Salud Pública Calidad e Innovación. COVID-19: recomendaciones sanitarias para la estrategia de transición. Centro de Coordinación de Alertas y Emergencias Sanitarias. Madrid. Ministerio de Sanidad del Gobierno de España. 25 de abril de 2020
- Binkin N, Salmaso S, Michieletto F, Russo F. Protecting our health care workers while protecting our communities during the COVID-19 pandemic: a comparison of approaches and early outcomes in two Italian regions, [Internet.] 2020. medRxiv preprint doi: Disponible en: https://doi.org/10.1101/2020.04.10.20060707
- Boccia SS, Ricciardi W, Ioannidis J. What Other Countries Can Learn From Italy During the COVID-19 Pandemic. JAMA Intern Med. Published online April 7, 2020. doi:10.1001/jamainternmed.2020.1447
- Nacoti M, Ciocca A, Giupponi A, Brambillasca P, Lussana F, Pisano M, et al. At the Epicenter of the Covid-19 Pandemic and Humanitarian Crises in Italy: Changing Perspectives on Preparation and Mitigation. NEJM Catal. [Internet.] 2020. DOI: 10.1056/CAT.20.0080. Disponible en: https://catalyst.nejm.org/doi/pdf/10.1056/CAT.20.0080
- EuroMOMO. Graphs and maps. [Internet.] [Consultado el 14 de mayo de 2020.] En: https://www.euromomo.eu/graphs-and-maps/
- Instituto de Salud Carlos III. Vigilancia de los excesos de mortalidad por todas las causas. MoMo Situación a 13 de mayo de 2020. [Internet.] Disponible en: https://www.isciii.es/QueHacemos/Servicios/VigilanciaSaludPublicaRENAVE/EnfermedadesTransmisibles/MoMo/Paginas/Informes-MoMo-2020.aspx
- Radiografía del coronavirus en residencias de ancianos: más de 19.000 muertos con Covid-19 o síntomas compatibles. [Internet.] Disponible en: https://www.rtve.es/noticias/20200503/radiografia-del-coronavirus-residencias-ancianos-espana/2011609.shtml
- WHO Europe: Up to Half of Deaths in Care Homes. [Internet.] Disponible en: https://www.voanews.com/covid-19-pandemic/who-europe-half-deaths-care-homes
- Ing EB, Xu AQ, Salimi A, Torun N. Physician Deaths from Corona Virus Disease (COVID-19). medRxvid preprint. [Internet.] Disponible en: https://doi.org/10.1101/2020.04.05.20054494
- Xu S, Li Y. Beware of the second wave of COVID-19. Lancet. 2020;395 :1321-1322. [Internet.] Disponible en: https://doi.org/10.1016/S0140-6736(20)30845-X
- Kissler SM, Tedijanto C, Goldstein E, Grad YH, Lipsitch M. Projecting the transmission dynamics of SARS-CoV-2 through the postpandemic period. Science 22 May 2020;368(6493):860-8. DOI:10.1126/science.abb5793.
- Horton R. Offline: A global health crisis? No, something far worse. Lancet [Internet.] 2020;395:1410. Disponible en: https://doi.org/10.1016/S0140-6736(20)31017-5
- Helena Legido-Quigley. Entrevista en el canal YouTube de Gaceta Sanitaria, SESPAS y el equipo de respuesta ante el Covid-19 de la EASP. [Internet.] 4 de mayo de 2020. Disponible en: https://www.youtube.com/watch?v=qqhy4xH5H2I
- Thornton J. Covid-19: the challenge of patient rehabilitation after intensive care. BMJ. 2020;369:m1787 doi: 10.1136/bmj.m1787
- Bein T, Weber-Carstens S, Apfelbacher C. Long-term outcome after the acute respiratory distress syndrome: different from general critical illness? Curr Opin Crit Care [Internet.] 2018 Feb;24(1):35-40. Disponible en: http://www.ncbi.nlm.nih.gov/pubmed/29189296
- Mirtz TA. Acute respiratory distress syndrome: clinical recognition and preventive management in chiropractic acute care practice. J Manipulative Physiol Ther. 2001 Sep;24(7):467-73.
- Grasselli G, Zangrillo A, Antonelli M, Cabrini L, Casteli A, Zanella A et al. Baseline Characteristics and Outcomes of 1591 Patients Infected With SARS-CoV-2 Admitted to ICUs of the Lombardy Region, Italy. JAMA. 2020;323(16):1574-81. doi:10.1001/jama.2020.5394
- Ctxt. Aparcamiento de ancianos SA. Contexto y acción. Marzo 2020. N.o 258. [Internet.] [Consultado el 28 de abril de 2020.] Disponible en: https://ctxt.es/es/20200302/Politica/31527/residencias-de-ancianos-privatizacion-coronavirus-fondos-buitre.htm.
- FOCAP. Residencias geriátricas, daño y reparación. [Internet.] [Consultado el 14 de mayo de 2020.] Disponible en: https://focap.files.wordpress.com/2020/04/residencias-geric3a1tricas-dac3b1o-y-reparacic3b3n.pdf
- Marmot M. Society and the slow burn of inequality. Lancet 2020;395:1413-1414. doi: 10.1016/S0140-6736(20)30940-5.
- Horton R. Offline: CoHERE-a call for a post-pandemic health strategy. Lancet [Internet.] 2020;395:1242. Disponible en: https://doi.org/10.1016/S0140-6736(20)30895-3
- Teixidó A, Serrano E. El sufrimiento emocional por el COVID-19. AMF [Internet.] 2020. Disponible en: https://amf-semfyc.com/web/article_ver.php?id=2653
- Tarrida C, Serrano E. Aproximación al sufrimiento emocional en la infancia y adolescencia por el confinamiento en tiempos de la COVID-19. AMF [Internet.] 2020. Disponible en: https://amf-semfyc.com/web/article_ver.php?id=2655
- Foremny D, Sorribas-Navarro P, Vall J. Living at the Peak: Health and Public Finance during the COVID-19 Pandemic. Barcelona: Universitat de Barcelona. Institut d’Economia de Barcelona (IEB). 17/04/2020. Available at SSRN: https://ssrn.com/abstract=3578483 or http://dx.doi.org/10.2139/ssrn.3578483
- Troyer EA, Kohn JN, Hong S. Are we facing a crashing wave of neuropsychiatric sequelae of COVID-19? Neuropsychiatric symptoms and potential immunologic mechanisms. [Internet.] Brain, Behavior, and Immunity, 2020. Disponible en: https://doi.org/10.1016/j.bbi.2020.04.027.
- Sun Y, Bao Y, Lu L. Addressing mental health care for the bereaved during the COVID%u201019 pandemic. Psychiatry Clin Neurosci. 2020 Apr 17. doi:10.1111/pcn.13008
- Brooks SK, Webster RK, Smith LE, Woodland L, Wessely S, Greenberg N, et al. The psychological impact of quarantine and how to reduce it: rapide review of the evidence. The Lancet, 2020;395:912-20.
- Montemurro N. The emotional impact of COVID-19: From medical staff to common people. Brain Behav Immun. 2020;S0889-1591(20):30411-6. doi:10.1016/j.bbi.2020.03.032
- Greenberg N, Docherty M, Gnanapragasam S, Wessely S. Managing mental health challenges faced by healthcare workers during covid-19 pandemic. BMJ. 2020;368:m1211
- Taleb NN. El cisne negro. Barcelona: Planeta ed. 2007.
- Thornton J. Covid-19: how coronavirus will change the face of general practice forever. BMJ. 2020;368:m1279 doi: 10.1136/bmj.m1279
- Krist AH, DeVoe JE, Cheng A, Ehrlich T. The Five Phases of Pandemic Care for Primary Care - Necessary Steps for Action. Ann Fam Med. COVID-19. (preprint). 2020.
- Jackson GL, Smith VA, Edelman D, Woolson SL, Hendrix CC, Everett CM, et al. Intermediate diabetes outcomes in patients managed by physicians, nurse practitioners, or physician assistants. A cohort study. Ann Intern Med. 2018;169:825-835. doi:10.7326/M17-1987
- Laurant M, Van der Biezen M, Wijers N, Watananirun K, Kontopantelis E, Van Vught AJ. Nurses as substitutes for doctors in primary care. Cochrane Database Syst Rev. 2018;7:CD001271. doi:10.1002/14651858.CD001271.pub3
- Kangovi S, Mitra N, Norton L, Harte R, Zhao X, Carter T, et al. Effect of community health worker support on clinical outcomes of low-income patients across primary care facilities: a randomized clinical trial. JAMA Intern Med. 2018 Dec 1;178(12):1635-43. doi:10.1001/jamainternmed.2018.4630
- Haynes A, de Barros EF, Berlin A, Heymann DL, Harris MJ. National UK programme of community health workers for COVID-19 response. Lancet. 2020;395:1173-75.
- Zhu Y, Li C, Chen L, Xu B, Zhou Y, Cao L, et al. A novel human coronavirus OC43 genotype detected in mainland China. Emerg Microbes Infect [Internet.] 2018;7(1):173. Disponible en: https://www.tandfonline.com/doi/full/10.1038/s41426-018-0171-5
- ICTV. International Committee on Taxonomy of Viruses (ICTV) [Internet.] [cited 2020 Mar 8]. Disponible en: https://talk.ictvonline.org/taxonomy/
- Zhou P, Yang X-L, Wang X-G, Hu B, Zhang L, Zhang W, et al. A pneumonia outbreak associated with a new coronavirus of probable bat origin. Nature 2020;579:270-3. Disponible en: https://doi.org/10.1038/s41586-020-2012-7
- Kuhn JH, Li W, Choe H, Farzan M. Angiotensin-converting enzyme 2: a functional receptor for SARS coronavirus. Cell Mol Life Sci. 2004;61:2738-43. doi: 10.1007/s00018-004-4242-5
- He X, Lau EHY, Wu P, Deng X, Wang J, Hao X, et al. Temporal dynamics in viral shedding and transmissibility of COVID-19. Nature Medicine. [Internet]. 2020;26:672-5. Disponible en: https://doi.org/10.1038/s41591-020-0869-5
- Red Nacional de Vigilancia Epidemiológica. Informe sobre la situación de COVID-19 en España. [Internet]. Informe COVID-19 n.o 31. 14 de mayo de 2020. Disponible en: https://www.isciii.es/QueHacemos/Servicios/VigilanciaSaludPublicaRENAVE/EnfermedadesTransmisibles/Paginas/InformesCOVID-19.aspx
- OMS. Manejo Clínico de la infección respiratoria aguda grave presuntamente causada por el nuevo coronavirus (2019-nCoV) [Internet.] 2020 [cited 2020 Mar 9]. Disponible en: https://www.who.int/health-topics/coronavirus.
- Sethuraman N, Stanleyraj S, Ryo A. Interpreting Diagnostic Test for SARS-CoV-2. JAMA Published Online: May 6, 2020. doi:10.1001/jama.2020.8259
- Bellani G, Laffey JG, Pham T, Fan E, Brochard L, Esteban A, et al. Epidemiology, patterns of care, and mortality for patients with acute respiratory distress syndrome in intensive care units in 50 countries. JAMA. 2016;315(8):788-800.
- Sacks FM, Harris A, Sc M, Johnson DW, Ph D, Kesselhut J, et al. Functional Disability 5 Years After Acute Respiratory Distress Syndrome. N Engl J Med. 2011;364(14):1293-304.
- Spruit MA, Singh SJ, Garvey C, Zu Wallack R, Nici L, Rochester C, et al. An Official American Thoracic Society/European Respiratory Society Statement: Key Concepts and Advances in Pulmonary Rehabilitation. Am J Respir Crit Care Med. 2013;188(8):e13-64.
- Wilder-Smith A, Freedman DO. Isolation, quarantine, social distancing and community containment: pivotal role for old-stylepublic health measures in the novel coronavirus (2019-nCoV) outbreak. J Travel Med. 2020 vol. 27. Issue 2; Disponible en: https://academic.oup.com/jtm/article-abstract/27/2/taaa020/5735321
- Martínez-Velilla N, Ibarrola C, Fernández A, Lafita J. El concepto de funcionalidad como ejemplo del cambio del modelo nosológico tradicional. Aten Primaria. 2018;50(1):65-6.
- Aubry E, Friedli N, Schuetz P, Stanga Z. Refeeding syndrome in the frail elderly population: prevention, diagnosis and management. Clin Exp Gastroenterol [Internet.] 2018;11:255-64. Disponible en: https://www.dovepress.com/refeeding-syndrome-in-the-frail-elderly-population-prevention-diagnosi-peer-reviewed-article-CEG
a Para conocer las diferencias en número de contactos según barrios en Barcelona, consultar: http://aquas.gencat.cat/ca/actualitat/ultimes-dades-coronavirus/mapa-per-abs/
b La Sociedad Española de Medicina de Familia y Comunitaria (semFYC) cuantifica en 900.000 el número de pacientes atendidos en AP con sospecha de COVID-19.
c La OMS define «desastre sanitario» como «un evento calamitoso, repentino o previsible que trastorna seriamente el funcionamiento de una comunidad o sociedad y causa unas pérdidas humanas, materiales, económicas o ambientales que desbordan la capacidad de la sociedad afectada para hacer frente a la situación a través de sus propios recursos».




FERNANDO 08-08-20
Un artículo de obligatoria lectura para todos los profesionales sanitarios. Mi reflexión es que por desgracia, dentro del modelo económico neoliberal que predomina en nuestra sociedad, la vía más probable es la que hemos venido padeciendo, apagar fuegos sin cambiar la estructura del modelo de atención, dejando a la APS otra vez en un segundo plano, siendo como es, uno de los pilares en los que debe sustentarse el manejo de esta pandemia que dejará secuelas irreversibles y muy graves, a todos los niveles.
Antonio 23-06-20
No se puede descargar el PDF de dicho artículo